Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Этиология трепетания и мерцания желудочковСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Коронарный атеросклероз — острая коронарная недостаточность с или без инфаркта миокарда Интоксикация строфантином, наперстянкой или хинидином Интоксикация или чрезмерная чувствительность к другим медикаментам, как: симпатомиметические препараты — адреналин, норадреналин, изопреналин, алупент; парасимпатомиметические средства, ртутные диуретики (введенные внутривенно); кровезамещающие средства, пенициллин, неомицин, канамицин, морфин, кофеин и др. Наркоз хлороформом в комбинации с другими анестетиками или адреналином Электроимпульсное лечение сердечных аритмий и электрокардиостимуляция Идиосинкразия к контрастным рентгеновским веществам, вводимым внутривенно, внутриартериально и особенно внутрисердечно Катетеризация и операции на сердце Полная атриовентрикулярная блокада Различные кардиопатии с тяжелым поражением миокарда, хроническая недостаточность сердца, острое и хроническое расширение сердца (ревматические пороки, особенно аортальный стеноз, гипертоническое сердце, миокардиты, атеросклеротический кардиосклероз, первичные и вторичные миокардиопатии и др.) Тяжелые шоковые состояния различной причины, массивные кровопотери Нарушения электролитного баланса — гиперкалиемия при внутривенном введении калия хлорида, гипокалиемия при внутривенном введении кальция хлорида в сочетании со строфантином или препаратами наперстянки, гиперкальциемия, алкалоз Гипотермия, особенно ниже 28°С Открытые и закрытые травмы грудной клетки и сердца Удар электрическим током или молнией Рефлекторная — при эмболии легких При острых инфекционных заболеваниях — грипп, дифтерия, брюшной тиф, паратиф и др. Невыясненные факторы у людей со здоровым сердцем — нейро-рефлекторные раздражения, исходящие из желчных путей, слепой кишки, прямой кишки, при проведении опыта Вальсальвы, очень редко при массаже каротидного синуса; нервно-психическое возбуждение — страх, напряжение, переутомление; травмы; тиреотоксикоз Терминально, при внесердечных заболеваниях — недостаточность почек или печени, злокачественные процессы Гипоксемическне состояния—острые и хронические: отек легких, удушье, острые хронические болезни легких, центральный парез дыхания Гипергидратация при приеме больших количеств жидкостей Наиболее частой причиной появления мерцания и трепетания желудочков является острый инфаркт миокарда (см. соответствующую главу). Мерцание желудочков является терминальным проявлением многих органических, заболеваний сердца, особенно при гипокалиемии после энергичного лечения салуретиками и массивными дозами препаратов наперстянки. Тяжелые воспалительные и дегенеративные поражения миокарда, хроническая недостаточность сердца, тяжелый шок, полная атриовентрикулярная блокада и значительное расширение сердца создают условия для возникновения мерцания желудочков при разных кардиопатиях. Число больных с отечной, застойной сердечной недостаточностью уменьшается, благодаря современному кардиотоннческому и диуретическому лечению, но все чаще отмечаются случаи внезапного наступления смерти вследствие мерцания желудочков. В таких случаях решающую роль играют нарушения электролитного равновесия. Мерцание желудочков может начаться и при интоксикации наперстянкой или строфантином. Дозы этих препаратов, вызывающие мерцание желудочков, не всегда высокие.Они могут быть в пределах терапевтических доз. Индивидуальная чувствительность миокарда к сердечным гликозидам определяется тяжестью поражения миокарда, понижением уровня внутриклеточного калия, продукцией катехоламинов, степенью ишемии миокарда, внутримиокардиального ацидоза и нервно-вегетативной иннервацией. Внезапная смерть при вливании строфантина обусловливается мерцанием желудочков. Антиаритмические средства, ку пирующие повышенную возбудимость эктопических очагов и применяемые для лечения аритмий, могут вызвать мерцание желудочков. Примерно у 2% больных, принимающих более высокие дозы хинидина, возникает мерцание желудочков. Особенно опасно вводить эти средства быстро внутривенно. Опасно и наличие атриовентрикулярной блокады. В таких случаях мерцанию желудочков предшествуют брадикардия, приступы Морганьи—Эдемса—Стокса или приступ желудочковой тахикардии. Применение других медикаментов, а также и интоксикации могут вызывать мерцание желудочков, но наиболее опасен в этом отношении адреналин; сравнительно менее опасны другие симпатомиметики. Мерцание желудочков представляет собой самую частую причину наступления смерти во время операций. В таких случаях значение имеют главным образом анестетические средства (особенно, если они комбинируются с адреналином), гипоксемия, ацидоз тканей, нейрорефлекторные раздражения. Даже при современной анестезии опасность мерцания желудочков еще не избегнута полностью. Возникновение мерцания желудочков во время катетеризации и ангиокардиографии является результатом механических и нейрорефлекторных раздражении, особенно при выраженном поражении сердца, а также аллергической реакции к рентгеноконтрастным веществам. Большое значение для практики имеют очень редкие случаи мерцания желудочков, возникающие у людей со здоровым сердцем, заканчивающиеся смертью. Значение имеет ряд невыясненных экстракардиальных факторов нервно-психического и нейрорефлекторного характера. Предполагают, что нервные импульсы вызывают повышенную продукцию катехоламинов, которые обусловливают возникновение мерцания желудочков без органических изменений в миокарде. Очень редкие случаи мерцания желудочков при острых инфекционных заболеваниях не всегда вызваны тяжелыми миокардитами. Значение в таких случаях имеет и острая токсикоинфекционная дистрофия нервновегетативных ганглиев внутри стенки сердца. Первичным идиопатическим заболеваниям миокарда свойственны повышенная желудочковая возбудимость и тенденция к мерцанию желудочков. В этом отношении следует отметить прежде всего гипертрофическую обструктивную кардиопатию с подклапанным аортальным стенозом. Пониженный сердечный дебит при первичной и тромбоэмболической легочной гипертонии также предрасполагает к возникновению мерцания желудочков. Гемодинамика. При трепетании и мерцании желудочков сокращения их настолько неэффективны, что ударный объем сердца резко снижается и становится равным нулю. Артериальное давление падает так низко, что движение крови в артериях к жизненно важным органам прерывается и обычно в течение 4—5 минут наступает смерть. Трепетание и мерцание желудочков и желудочковая асистолия вызывают одни и те же гемодинамические нарушения и выражаются клинически одинаково, вследствие чего их объединяют под названием внезапная остановка сердца — cardiac arrest. Обычно потеря сознания наступает через 10—20 секунд, а судороги— через 40—50 секунд после внезапной остановки сердца. Сердечные тоны не выслушиваются. В первые несколько минут цвет кожи лица бледно-серый, а затем становится синюшным. Развивается картина синдрома Морганьи—Эдемса—Стокса. Диагноз остановки сердца необходимо поставить как можно быстрее. Следует принять наличие внезапной остановки сердца, когда при внезапной потере сознания отсутствует пулсь крупных артерий — сонной и бедренной, и дыхание остановилось.
Клиническая картина
1. Внезапная потеря сознания с или без тонико-клонических судорог 2. Отсутствие пульса на сонной и бедренной артериях 3. Отсутствие дыхания 4. Быстрое расширение зрачков и отсутствие реакции зрачков на свет
На практике каждую внезапно наступившую кому следует считать внезапной остановкой сердца, пока не будут доказаны другие причины. Еще в первую минуту не следует терять время на ненужные диагностические процедуры, как: аускультация сердца, измерение давления, регистрация электрокардиограммы, исследования легких и пр. Электрокардиограмму нужно сделать после применения первого электроимпульса. Ширина зрачков не всегда является точным показателем степени повреждения мозга. Они могут быть сужены предшествующим заболеванием мозга или глаз. Диагноз облегчается при учете и этиологических факторов, при которых можно ожидать возникновения мерцания желудочков или желудочковой асистолии — свежий инфаркт миокарда, интоксикация препаратами наперстянки или хинидином, предшествующая полная атриовентрикулярная блокада, ангиокардиография, анестезия и др.
Электрокардиограмма
Трепетание желудочков
1. Высокие и широкие, почти одинаковой формы и амплитуды волны, в которых нельзя различить комплекса QRS, сегмента ST и Т-волны трепетания желудочков. Волны трепетания желудочков могут иметь малую или большую амплитуду. Чем тяжелее поражение миокарда, тем меньше их амплитуда и тем чаще они переходят в мерцание желудочков 2. Частота возбуждений желудочков 150—300 в минуту. Интервалы между волнами трепетания одинаковые или почти одинаковые 3. Нет изоэлектрического интервала. Волны трепетания переходят одна в другую и образуют непрерывную волнообразную кривую. Небольшие колебания высоты отдельных волн и небольшие разницы в интервалах между ними почти всегда наблюдаются
Мерцание желудочков
1. Волны при мерцании желудочков низкие, различной высоты и ширины и неодинаковой формы, с заостренными или закругленными верхними и нижними концами. При очень плохом состоянии миокарда амплитуда фибрилля ции желудочков прогрессирующе уменьшается, и наконец, переходит в асистолию 2. Расстояния между отдельными волнами мерцания желудочков характеризуются большими различиями. Частота их колеблется в значительных пределах — чаще всего от 150 до 500 в минуту. Перед смертью она становится все меньше 3. Нет изоэлектрического интервала — отдельные волны переходят друг в друга и образуют непрерывную хаотическую причудливой формы кривую
Мерцание желудочков—желудочковая асистолия
Постепенно волны при мерцании желудочков становятся очень низкими, частота их урежается, и, наконец, электрокардиограф регистрирует изоэлектрическую линию вообще без колебаний — желудочковая асистолия Трепетанию и мерцанию желудочков нередко предшествуют частые, политопные экстрасистолы желудочков и (или) желудочковая тахикардия. Также очень часто им предшествуют или за ними наступают высокой степени или полная атриовентрикулярная блокада и идиовентрикулярный или атриовентрикулярный замещающий ритм. Под безразборным (хаотическим) желудочковым ритмом понимают чередующиеся периоды трепетания желудочков, мерцания их и идиовентрикулярного замещающего ритма или периоды желудочковой тахикардии, трепетания и мерцания желудочков, политопных желудочковых экстрасистол, высокой степени или полной атриовентрикулярной блокады, идиовентрикулярного замещающего ритма и желудочковой асистолии. Прогноз очень плохой. В большинстве случаев трепетание и мерцание желудочков приводят к смерти. С прогностической точки зрения мерцание желудочков делят на 4 вида: 1. Первичное, наступающее при отсутствии сердечной слабости и шока. 2. Вторичное, наступающее в связи с развившейся сердечной недостаточностью и шоком. 3. Агональное, возникающее в конечной фазе жизнедеятельности организма. 4. Артефициальное, наступающее как осложнение медикаментозного, электроимпульсного или проводимого при помощи искусственного водителя ритма лечения. Прогноз самый тяжелый при вторичном
Комбинированные и переходные формы трепетания желудочков в мерцание Очень часто нельзя провести резкую границу между трепетанием и мерцанием желудочков, даже и электрокардиографически..Как правило, они переходят друг в друга и их следует рассматривать как две стадии одного и того же нарушения ритма
Эти взаимоотношения можно выразить следующим образом:
Трепетание желудочков Ö Мерцание желудочков Ö Желудочковая асистолия и агональном мерцании желудочков. Опыт показывает, что при быстром проведении дефибрилляции можно значительно снизить смертность при первичном и артефициальном мерцании желудочков (примерно до 20%). Лечение. Наиболее эффективным методом купирования мерцания желудочков и восстановления сердечной деятельности является электрическая дефибрилляция, которую следует выполнять в кратчайший срок (см. Внезапная остановка сердца).
АСИСТОЛИЯ ЖЕЛУДОЧКОВ
Полная остановка сокращений желудочков называется желудочковой асистолией или остановкой сердца. В отличие от изолированной предсердной асистолии, совместимой с жизнью, прекращение желудочковых сокращений заканчивается смертью. Асистолия желудочков не относится к нарушениям ритма, являющимися результатом повышенной эктопической возбудимости. Обычно причинами возникновения асистолии являются нарушенная проводимость с одновременным угнетением автоматизма желудочков. Несмотря на это, ее необходимо рассматривать непосредственно после трепетания и мерцания желудочков, ввиду одинаковой этиологии и клинической симптоматики с ними.
Механизм
1. Отсутствие импульсов из высоко расположенных автоматических центров—синусового узла, предсердий и атриовентрикулярного узла, которые или не образуются, или не проводятся в желудочки. Одновременно с этим — отсутствие импульсов и из третьего ряда автоматических центров в желудочках — подавленный автоматизм желудочков. 2. Невозможность желудочков ответить сокращением на поступающие из синусового или атриовентрикулярного узла импульсы, ареактивность мышцы желудочков, известные под названием электромеханической диссоциации При продолжительном отказе синусового узла, синоаурикулярной блокаде и полной атриовентрикулярной блокаде жизнь сохраняется только тогда, когда более низко расположенные центры проявят свой автоматизм и создадут замещающий ритм — атриовентрикулярный или идиовентрикулярный. Отказ синусового узла и синоаурикулярная блокада приводят к асистолии и предсердий, и желудочков, т. е. к так наз. панкардиальной или тотальной асистолии. При полной и высокой степени частичной атриовентрикулярной блокаде, как и при ареактивности мускулатуры желудочков предсердия продолжают сокращаться, а желудочковая деятельность прекращается. В таких случаях наблюдается только желудочковая асистолия — так наз. частичная, парциальная асистолия сердца. Этиология, нарушения гемодинамики и клиническая картина совсем сходны с трепетанием и мерцанием желудочков. Одни и те же этиологические факторы в одних случаях вызывают мерцание желудочков, а в других — асистолию желудочков, или зачастую имеет место быстрая смена мерцания желудочков с асистолией. Применение парасимпатомиметических средств, надавливание на каротидный синус — особенно при его повышенной чувствительности, антиаритмические средства, как хинидин, прокаинамид и аймалин, полная атриовентрикулярная блокада чаще становятся причиной желудочковой асистолии, но и мерцание желудочков не составляет исключения. Адреналин и другие симпатомиметические средства, строфантин и наперстянка чаще вызывают мерцание" желудочков, но могут стать причиной появления внезапной асистолии желудочков. Подобное соотношение наблюдается и при электроимпульсном лечении. Непосредственно после спонтанного, медикаментозного или электроимпульсного прекращения эктопических тахикардии очень часто наступает внезапный отказ синусового узла с асистолией предсердий и желудочков. Такая асистолия после тахикардии, как правило, имеет хороший прогноз, так как сравнительно быстро включается в действие синусовый узел или ниже расположенные автономные центры автоматизма. Нередко при высокой степени или полной атриовентрикулярной блокаде наступает асистолия желудочков как результат угнетенной активности центров второго и третьего порядка. При тяжелой патологии миокарда и умирающем больном асистолия желудочков наступает после периодов тахикардии желудочков, трепетания мерцания желудочков или медленного замещающего идиовентрикулярного ритма. В таких случаях прогноз исключительно тяжелый, и обычно больные погибают. Отличить трепетание и мерцание желудочков от их асистолии физическими методами исследования невозможно. Это удается только при помощи электрокардиограммы или при прямом исследовании обнаженного при торакотомии сердца.
Электрокардиограма
Панкардиальная, тотальная асистолия
Отсутствуют волны Р и желудочковые комплексы QRS. Электрокардиограф записывает горизонтальную линию
Частичная, парциальная асистолия; асистолия только желудочков
На изоэлектрической линии видны только волны Р, а желудочковые комплексы QRS отсутствуют Лечение. Искусственное дыхание, наружный массаж сердца и быстрое применение искусственного электрокардиостимулятора являются основными методами лечения при желудочковой асистолии, независимо от ее этиологии (см. Внезапная остановка сердца).
ВНЕЗАПНАЯ ОСТАНОВКА СЕРДЦА
Синонимы: Отказ сердца, Cardiac standstill, Cardiopulmonary arrest, Cardio-circulatory arrest, akuter Herzstillstand. Под остановкой сердца понимают клинический синдром, при котором наступает внезапное прекращение эффективной сердечной деятельности с потерей сознания, отсутствием пульса, а затем и дыхания, расширение зрачков. Сердце перестает выталкивать кровь в кровеносные сосуды, циркуляция крови прекращается и примерно через 4—5 минут наступает так называемая „секундная смерть". Остановка сердца может быть результатом: Трепетания и мерцания желудочков (очень редко — желудочковой тахикардии) Асистолии желудочков Электромеханической диссоциации (редко) Объединение трепетания и мерцания желудочков и асистолии желудочков в общий синдром, называемый остановкой сердца, обусловлено общей этиологией, гемодинамикой, клинической картиной и общими принципами лечения. Кроме того, трепетание и мерцание желудочков и желудочковая асистолия нередко сочетаются друг с другом и следуют одно за другим. Различить эти формы можно только электрокардиографически. Этиология, гемодинамика и клиническая картина описаны при рассмотрении трепетания и мерцания желудочков. Электрокардиограмма. Остановимся на особенностях так наз. электромеханической диссоциации, являющейся третьей и наиболее редкой причиной остановки сердца. Чаще всего речь идет об агональном состоянии, при котором проводниковая система генерирует электрические импульсы, но сердце не реагирует на них сокращениями. При этом состоянии периферический пульс отсутствует, но на электокардиограмме наблюдается медленный идиовентрикулярный ритм с деформированными, расширенными и полиморфными желудочковыми комплексами, очень часто при наличии выраженной аритмии. Такое состояние называют также агональным идиовентрикулярным ритмом. Лечение остановки сердца называют часто „оживлением" или выведением из состояния клинической смерти. Быстрая потеря сознания и отсутствие периферического пульса представляют собой симптомы, требующие немедленного начала лечения, не выжидая точного электрокардиографического определения типа остановки сердца. Лечение остановки сердца преследует 5 основных целей: Дать крови кислород! Это осуществляется искусственным дыханием. Вдувание воздуха „рот в рот" должно предшествовать и сопровождать наружный массаж сердца. Восстановить кровообращение! Это осуществляют наружным массажем сердца, который нельзя прекращать, пока не восстановится полностью эффективная деятельность сердца. Дать сердцу кровь! Этого достигают повышением притока венозной крови к сердцу поднятием ног кверху и опусканием головы вниз.
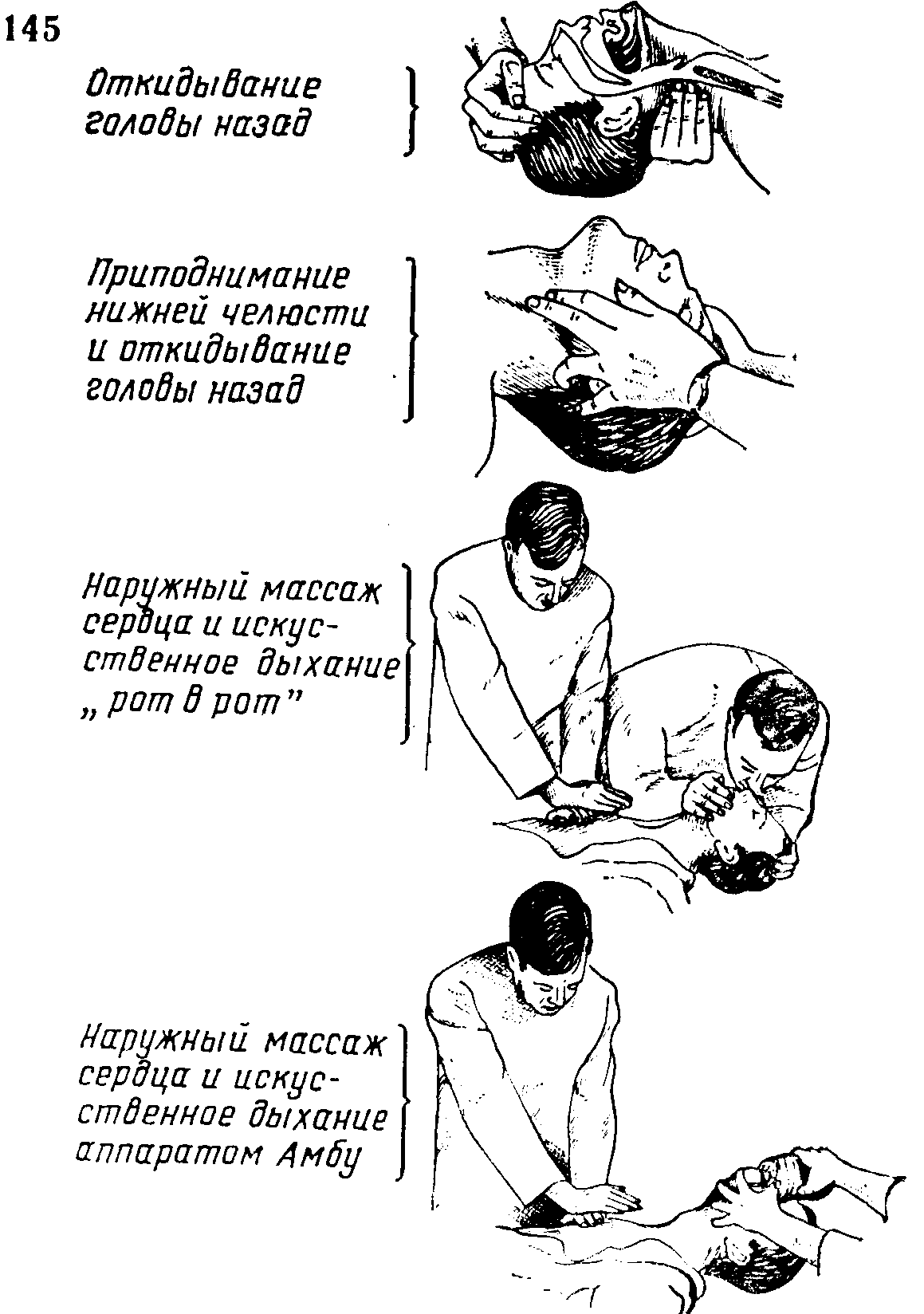
Основными принципами лечения остановки сердца (легочно-сердечное оживление) являются: Обеспечение свободных дыхательных путей Искусственное дыхание Наружный массаж сердца Первичное электроимпульсное лечение (дефибрилляция) Окончательный электрокардиографический диагноз и лечение Дефибрилляция Медикаментозное лечение Электростимуляция сердца (искусственный водитель ритма) Восстановить сокращение сердца! Это обеспечивают посредством электроимпульса, искусственного водителя ритма и медикаментов. Корригировать быстро развивающийся ацидоз внутривенным вливанием бикарбоната натрия! Обеспечение свободных дыхательных путей. Раскрывают рот больного и очищают полость рта и носоглотку от слизи, рвотных масс и инородных тел. Когда больной в обмороке и лежит на спине, нижняя челюсть смещается кзади и язык западает, в результате чего закупоривается носоглотка. Чтобы освободить верхние дыхательные пути, нижнюю челюсть и язык следует сместить вперед. Это достигается приподниманием шеи одной рукой и откидыванием головы назад в максимальной экстензии другой рукой. Голова должна находиться в этом положении в течение всего периода лечения. Другим, более трудным методом освобождения носоглотки является приподнимание и смещение нижней челюсти вперед. Можно применить сочетание обоих приемов—подсовывая руку под шею больного, сильно откидывают его голову назад, а другой рукой смещают нижнюю челюсть кверху и вперед. Искусственное дыхание. Самым быстрым и наиболее эффективным методом искусственного дыхания является способ „рот в рот". Одну руку подсовывают под шею больного, а другую кладут на лоб, с тем, чтобы голову сильно откинуть назад в положении экстензии. Большим и указательным пальцами положенной на лоб больного рукой зажимают его ноздри. Лицо, которое производит искусственное дыхание, глубоко вдыхает воздух, прижимает плотно губы ко рту больного, зажимает его нос и сильно вдувает воздух. В результате этого грудная клетка больного должна значительно расшириться. Выдыхание воздуха больным происходит пассивно. Такое искусственное дыхание проводится с частотой вдувании 12—15 раз в минуту.
Искусственное дыхание „рот в рот" и наружный массаж сердца при внезапной остановке сердечной деятельности.
Также эффективным методом является искусственное дыхание „рот в нос". Голову больного откидывают назад, нажимая одной рукой на лоб, а другой рукой зажимают рот и придерживают нижнюю челюсть в положении вперед и вверх. Производящее искусственное дыхание лицо после глубокого вдоха плотно охватывает через платок или марлю нос больного и вдувает в него воздух. После проведения приблизительно пяти эффективных искусственных вдохов проверяют, не появились ли пульсации сонной артерии. Искусственное дыхание „рот в рот" можно провести косвенным путем при помощи специальных механических приспособлений — изогнутой в виде буквы S трубки или маски, снабженной трубкой для вдыхания. Более широкое распространение получило применение специальных баллонов, снабженных маской и клапанными механизмами. Самый популярный из них баллон „Амбу". Выполняющий дыхательную манипуляцию должен стать у изголовья больного. Одной рукой он прижимает очень плотно маску к лицу больного и поддерживает его голову в откинутом назад положении, а другой рукой сжимает баллон до его максимального опорожнения. Самым подходящим является использование при этом газовой смеси, подаваемой в баллон, содержащей не менее 50% кислорода. Сравнительные исследования показали, что необученный персонал осуществляет более эффективную вентиляцию, проводя искусственное дыхание прямым методом „рот в рот", чем при помощи баллона „Амбу". При наличии возможности можно провести эндотрахеал(ную интубацию трубкой с манжетой. Эндотрахеальная интубация предоставляет лучшие условия для проведения искусственной вентиляции при помощи баллона „Амбу" или автоматического респиратора, предохраняет желудок от перерастяжения и от аспирации рвотных масс. Эндотрахеальную интубацию может выполнять только очень хорошо подготовленный человек, который быстро и эффективно выполняет ее при совсем кратковременном прекращении наружного сердечного массажа и искусственного дыхания. После эндотрахеальной интубации больного можно переключить на автоматическое дыхание респиратором. В таких случаях применяют только респираторы, имеющие приспособление для регуляции вручную времени отдельных респираторных циклов в сочетании с наружным сердечным массажем. Респираторы, продолжительность циклов которых определяется степенью давления или объемом, не подходящи для применения при остановке сердца, так как их применение нельзя сочетать с наружным массажем сердца. Резкий удар по грудной клетке в области сердца. Иногда при остановке сердца сильным ударом, нанесенным по грудной клетке в области сердца, можно восстановить его деятельность. Этот удар может дать результат только в том случае, если его нанести немедленно после наступления остановки сердца. Он эффективен только при некоторых типах остановки сердца и предфибриллярных состояниях, как: желудочковая тахикардия, трепетание желудочков, крупное мерцание их, приступ синдрома Морганьи—Эдемса—Стокса в результате брадикардии высокой степени (менее 20 сердечных сокращениий в минуту) или желудочковой асистолии. Удар по грудной клетке в области сердца восстанавливает деятельность сердца благодаря созданию однократной механической стимуляции желудочков. Удар неэффективен, когда его наносят поздно. Мелкое мерцание желудочков и продолжительная асистолия желудочков не могут быть купированы этим способом. Наружный массаж сердца. Больного кладут на спину на твердую подстилку. Лицо, которое выполняет массаж сердца, кладет ладони обеих рук одну на другую на нижнюю треть грудины больного и быстро энергично надавливает на грудную клетку — с частотой 60 раз в минуту. При проведении оживления одним лицом необходимо после каждых двух вдувании воздуха производить 10 надавливаний на грудную клетку. Когда двое производят оживление, один делает искусственное дыхание, а другой — массаж сердца. После каждого пятого надавливания на грудину необходимо вдувать один раз воздух в рот больного. Посредством ритмичного сдавливания сердца между грудиной и позвоночником выталкивают кровь из сердца в артерии, и артериальное давление может поддерживаться на уровне 80—100 мм рт. ст. Эффективно выполняемый массаж сердца должен вызывать ясно уловимые пульсации сонных и бедренных артерий. Наиболее важными показателями эффективности искусственного дыхания и массажа сердца являются пульсации артерий, ширина зрачков и состояние сознания больного. Искусственное дыхание и массаж сердца следует продолжать до восстановления сердечной деятельности и дыхания больного или до тех пор, пока не наступит убеждение, что состояние больного необратимо. Если остановка сердца произошла вне больничного учреждения, как это чаще всего бывает, искусственную вентиляцию и наружный массаж сердца необходимо проводить непрерывно во время транспортировки больного в больницу. Применение бикарбоната натрия. При всех формах остановки сердца очень быстро наступает метаболический ацидоз, являющийся одной из основных причин неудач при электроимпульсном лечении, применении электрокардиостимулятора и адреналина. Это вызывает необходимость немедленного внутривенного введения 50 мл 7,5% (44,6 мэкв или 3,75 г) бикарбоната натрия в самом начале лечения. Такую же дозу бикарбоната натрия необходимо вводить каждые 5—10 минут в течение всего периода лечения. Высказывается мнение, что введение бикарбоната натрия надо начать через 2 минуты после момента остановки сердца. Кроме того, некоторые авторы считают более целесообразным внутрисердечное введение бикарбоната натрия. Более точно разовую дозу бикарбоната натрия можно определить по формуле (Qilston):
Это значит, что взрослый человек нормального веса должен получить 70 мэкв бикарбоната натрия за 10 минут. Один мэкв бикарбоната натрия равен приблизительно 1 мл его 7,5% раствора. Когда есть возможность быстро и многократно проводить анализ газового состава крови, разовую дозу бикарбоната натрия точнее можно определить по формуле:
Первичное электроимпульсное лечение. Электроимпульс, который применяют в максимально короткие сроки, еще до того, как электрокардиографически выяснено, имеет ли место мерцание или тахикардия желудочков, асистолия или электромеханическая диссоциация, называется первичным или предварительным электроимпульсным лечением. При мерцании желудочков и желудочковой тахикардии — самом частом механизме остановки сердца — наиболее эффективным лечебным методом является быстро проведенное электроимпульсное лечение. При желудочковой асистолии и электромеханической диссоциации сердца, электроимпульсное лечение не противопоказано и в некоторых случаях оно может восстановить деятельность сердца. Если в таких случаях электроимпульс вызывает мерцание желудочков, то вторым или третьим электроимпульсом его можно купировать. При проведении электроимпульсного лечения остановки сердца нет надобности в обезболивании. Электроды помещают на передней стенке грудной клетки — один справа от верхней части грудины, а другой—в области верхушки сердца. Обычно используют электрическую энергию в 300—400 вт/сек. После первичного электроимпульсного лечения, при каждой остановке сердца необходимо записать электрокардиограмму, чтобы провести в дальнейшем дифференцированное лечение каждого из трех ее вариантов. Необходимо проводить непрерывное электрокардиографическое наблюдение, позволяющее постоянно следить за эффектом лечения.
ЛЕЧЕНИЕ МЕРЦАНИЯ ЖЕЛУДОЧКОВ
Если после проведения первичного электроимпульсного лечения на электрокардиограмме наблюдается возникшее мерцание желудочков, необходимо осуществить последовательную подачу нескольких электроимпульсов через короткие интервалы времени. Когда мерцание желудочков рефрактерно к несколькократным электроимпульсам или когда мерцание желудочков рецидивирует вскоре после восстановления синусового ритма, необходимо применить медикаментозные средства. Если на электрокардиограмме видно крупноволнистое, „грубое" мерцание желудочков со значительной частотой, вводят лидокаин — струйно внутривенно в дозе 100 мг или внутрисердечно в дозе 50 мг. Если на электрокардиограмме видны мелкие волны фибрилляцин с уменьшающейся частотой, так наз. „мелкое мерцание", тогда вводят струйно внутривенно или внутрисердечно 0,1 — 0,5 мг адреналина, т. е. 1—2 мл раствора адреналина 1/10 000. Этот раствор приготовляют, разбавляя одну импулу— 1 мл адреналина 1% в 10 мл физиологического раствора. При необходимости такую дозу адреналина можно вводить повторно несколько раз через интервалы в 5 минут. Некоторые авторы предпочитают вместо арденалина вводить орципреналин (алупент) в дозе 0,5 мг внутривенно или внутрисердечно. При мелком, низкочастотном мерцании желудочков подходяще также и внутривенное или внутрисердечное введение кальция хлорида в дозе 5 мл 10% раствора или кальция глюконата в дозе 10 мл 10% раствора. Адреналин, соотв. орципреналин и кальций, переводят мелкое мерцание желудочков в мерцание с более крупными и грубыми волнами, при котором следующий электроимпульс оказывается более эффективным. После применения указанных медикаментов снова проводят лечение несколькими электроимпульсами. В некоторых случаях приходится проводить 5—10 и более электроимпульсов через короткие интервалы времени, пока не восстановится сердечная деятельность. В периоды между отдельными электроимпульсами необходимо непрерывно проводить искусственную вентиляцию и массаж сердца. Искусственную вентиляцию и наружный массаж сердца никогда нельзя прекращать более чем на 5 секунд.
Имеются сообщения об эффективной дефибрилляции после внутривенного или внутрисердечного введения других антиаритмических лекарств — прокаинамида, тозилата бретилия, дифенилгидантиина, пропранолола и хлорида калия.
|
||||
|
Последнее изменение этой страницы: 2016-06-23; просмотров: 425; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.133.145.168 (0.013 с.) |