Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Лечение желудочковой пароксизмальной тахикардии во время интервалов между приступамиСодержание книги
Поиск на нашем сайте
Лидокаин, прокаинамид и хинидин — наиболее эффективные медикаментозные средства для предупреждения приступов желудочковой пароксизмальной тахикардии. После купирования приступа медикаментами или электроимпульсом переходят к длительному внутривенному капельному вливанию лидокаина на протяжении 1—2 суток и затем назначают перорально прокаинамид или хинидин для приема в течение 1—3 месяцев. Дозы соответствуют указанным при профилактическом лечении рецидивов наджелудочковых пароксизмальных тахикардии. В большинстве случаев необходимо одновременно лечить препаратами наперстянки, конечно в тех случаях, когда нет данных на интоксикацию ими и выраженную гипокалиемию. Имеющийся дефицит калия следует корригировать. Большое значение имеет лечение основного заболевания. Иногда бета-б локаторы могут дать хорошие результаты, если их давать продолжительное время в постепенно возрастающих дозах, лучше в сочетании с препаратами наперстянки. В последнее время приводятся хорошие результаты лечения для предупреждения рецидивов дифенилгидантиином, бретилиума тосилатом, верапамилом и апринидином, принимаемыми перорально в течении длительного периода времени. Могут быть подходящими комбинации некоторых антиаритмических средств, например: лидокаина, вводимого внутривенно с прокаинамидом, принимаемым через рот; прокаинамида и хинидина, хинидина и бета-блокатора, прокаинамида и дифенилгидантиина; хинидина и дифенилгидантиина. При комбинированном лечении дозы отдельных лекарств меньше обычных. При тяжелой миокардиальной патологии многократно рецидивирующие, несмотря на оптимальное медикаментозное лечение, и вызывающие значительные нарушения гемодинамики желудочковые тахикардии показаны для продолжительного лечения искусственными водителями ритма с введением стимулирующего электрода в правый желудочек. Желудочковые тахикардии повторяющегося типа у людей без данных на органическое заболевание сердца нуждаются в продолжительном медикаментозном лечении антиаритмическими средствами. Часто они не поддаются лечению, и необходимо применять высокие дозы этих средств, что приводит к токсическим явлениям. В большинстве случаев требуется комбинированное лечение несколькими антиаритмическими препаратами. В длительном лечении таких тахикардии главное место занимают бета-блокаторы.
КУПИРОВАНИЕ ПРИСТУПОВ ПАРОКСИЗМАЛЬНОЙ ТАХИКАРДИИ НЕЯСНОГО ГЕНЕЗА
В некоторых случаях нельзя выяснить, имеет ли место желудочковая или наджелудочковая форма пароксизмальной тахикардии, из-за нехарактерной клинической картины, невозможности получить электрокардиограмму или потому, что на электрокардиограмме видны измененные желудочковые комплексы и нельзя различить волны Р. Лечение приступа при подобных обстоятельствах проводится в следующей последовательности: Успокаивающие средства, симпатикомиметики при артериальной гипотонии Механические приемы вагусного раздражения. Прекращение приступа указывает на наличие наджелудочковой пароксизмальной тахикардии Лидокаин или прокаинамид. Лидокаин, введенный внутривенно в дозе 50 мг в течение 2—3 минуты и повторно в той же дозе спустя 5 минут, является наиболее эффективным медикаментозным средством при желудочковой тахикардии, а, кроме того, он прекращает также часть приступов наджелудочковой тахикардии Прокаинамид эффективен как при желудочковой, так и при наджелудочковой тахикардии. Когда мы не уверены, что налицо желудочковая тахикардия, можно начать внутримышечное введение прокаинамида, а при отсутствии особенно спешных показаний можно перейти к пероральному лечению прокаинамидом. В таких случаях с невыясненым происхождением эктопической тахикардии подходящим оказывается комбинированное лечение лидокаином — внутривенно, и прокаинамидом — внутримышечно или перорально, в соответственно уменьшенных дозах Аймалин, верапамил или бета-блокаторы. Эти средства также очень подходя щи в тех случаях, когда неясно, о какой тахикардии идет речь — наджелудочковой или желудочковой, так как они эффективны при обеих формах Хинидин. Его применяют перорально в указанной выше дозе. Он эффективен при обеих формах пароксизмальной тахикардии. Его дают, когда можно выидать часами или когда нет других средств Электроимпульсное лечение. Это наилучший метод лечения таких диагностически невыясненных случаев. Оно эффективно как при желудочковой, так и при наджелудочковой пароксизмальной тахикардии в 90—100% случаев. Лечение электроимпульсом показано при отсутствии эффективности перечисленных медикаментов и, особенно, при углублении нарушений гемодинамики
ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ
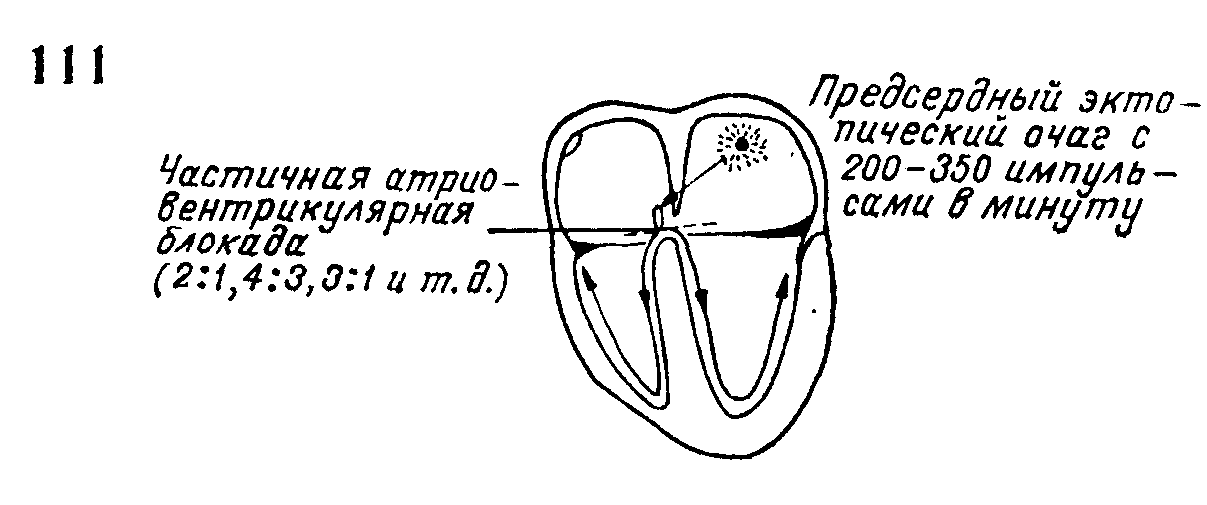
Синонимы: Atrial fluter, Vorhofflattern, ondulatio atriorum, circulus fluter. Трепетание предсердий представляет собой сильно ускоренные, поверхностные, но правильного ритма сокращения предсердий с частотой 220—350 в минуту как результат наличия патологического очага возбуждения в предсердной мускулатуре. Ввиду того. что наступает функциональная частичная атриовентрикулярная блокада, чаще всего 2:1 или 4:1, частота сокращений желудочков значительно меньше частоты сокращений предсердий. В большинстве случаев желудочковый ритм правильный и учащенный. Трепетание предсердий наблюдается значительно реже мерцания предсердий и предсердной пароксизмальной тахикардии. Электрофизиологические механизмы создания трепетания предсердий, в принципе, сходны с механизмами, вызывающими экстрасистолы и пароксизмальную тахикардию. Чаще всего имеет место повышенная спонтанная диастолическая деполяризация клеток проводящих путей или волокон сети Пуркинье в предсердной мускулатуре и (или) механизм повторного входа в небольшой („micro re-entry") или в большей части (»macro re-entry") предсердной мышцы. Существует две основные теории, объясняющие происхождение трепетания предсердий: теория высокочастотного очага возбуждения и теория кругового движения. Высокочастотный очаг возбуждения образуется по механизму повышенной спонтанной деполяризации и (или) микромеханизма повторного входа в небольшую группу клеток проводниковой системы предсердий. Кружащее возбуждение является формой макромеханизма повторного входа. Согласно теории высокочастотного очага возбуждения, трепетание предсердий является результатом наличия одиночного высокочастотного эктопического очага в мышце предсердий, который создает 220—250 импульсов в минуту (рис. 111). Импульсы возбуждения распространяются радиально во все направления и приводят к одновременным и ритмичным сокращениям обоих предсердий. Функциональная способность атриовентрикулярного узла, однако, такова, что он обычно не может проводить больше 220 импульсов в минуту, вследствие чего при более высокой частоте наступает функциональная, частичная атриовентрикулярная блокада (защитная блокада). Атриовентрикулярный узел успевает пропустить только каждый второй, третий или четвертый импульс, вследствие чего желудочки сокращаются значительно реже предсердий. Чаще всего степень атриовентрикулярной блокады остается постоянной, и желудочки сокращаются в правильном ритме. Если степень атриовентрикулярной блокады изменчива, ритм желудочковых сокращений неправильный. Согласно этой теории, механизмы трепетания предсердий и предсердной пароксизмальной тахикардии одинаковы. Разница между ними только в частоте сокращений предсердий и наличии атриовентрикулярной блокады. При предсердной пароксизмальной тахикардии число сокращений предсердий менее 220 в минуту, и как правило, атриовентрикулярная блокада отсутствует, а при трепетании предсердий число их сокращений более 220 в минуту и, как правило, налицо атриовентрикулярная блокада. Большинство авторов считает, что когда предсердия сокращаются чаще 220 раз в минуту, налицо трепетание предсердий. Одинаковый механизм трепетания предсердий и предсердной пароксизмальной тахикардии дает основание некоторым авторам объединять их под названием „предсердная тахикардия". Эта теория унитарна и она лучше всего объясняет механизм возникновения предсердных экстрасистол, предсердной пароксизмальной тахикардии, трепетания и мерцания предсердий. Вид аритмии обусловливается частотой импульсов возбуждения, исходящих из эктопического очага. Одиночный эктопический импульс вызывает предсердную экстрасистолу. По мере нарастания частоты импульсов в эктопическом очаге возбуждения, большей чем в синусовом узле, эктопический очаг становится водителем ритма и вызывает предсердную пароксизмальную тахикардию. Когда число эктопических импульсов превышает 220 в минуту, появляется частичная атриовентрикулярная блокада и развивается трепетание предсердий. При частоте эктопических импульсов более 400 в минуту предсердия не могут ответить на такое большое число импульсов координированными сокращениями и создается хаотический ритм, который называют мерцанием предсердий. Строгую границу между такими нарушениями ритма не всегда можно провести и нередко они переходят одно в другое.
Согласно теории кругового движения существует гетеротопное возбуждение предсердий, которое движется кругообразно около отверстий больших полых вен со скоростью 220 350 кругов в минуту, причем интервалы времени между ними совершенно одинаковые. От этой круговой волны возбуждения, называемой центральной, или материнской, отходят центробежные дочерние волны правильного ритма и высокой частоты, вызывающие сокращения предсердий (рис. 112). Чтобы создать ритмичное круговое движение, необходимы очень укороченный рефрактерный период сердечной мышцы, замедленное проведение волны возбуждения и местная зона с блокадой проведения.
Этиология
Почти всегда наличие органического поражения миокарда Ревматические митральные пороки и прежде всего митральный стеноз Коронарный атеросклероз с или без инфаркта миокарда Гипертоническое сердце Тиреотоксикоз Ревмокардит или неревматические острые и хронические миокардиты, токсико-инфекционное поражение миокарда (пневмония, дифтерия, грипп, коксаки В инфекция и др.) Первичные идиопатические миокардиты Токсические дозы хинидина При лечении мерцания предсердий хинидином
Редко при: Интоксикации препаратами наперстянки Синдроме WPW Легочной эмболии Острых или обострившихся хронических воспалительных заболеваниях бронхов и легких, особенно при наличии легочной недостаточности Операциях и травмах сердца и грудной клетки Перикардитах Сифилисе сердечно-сосудистой системы Врожденных пороках сердца Исключительно редко у здоровых людей
Трепетание предсердий, в противовес предсердной пароксизмальной тахикардии, почти никогда не наблюдается у людей со здоровым сердцем. Практически трепетание предсердий всегда является выражением поражения миокарда. Патологоанатомически обычно обнаруживают дегенеративные и фиброзные изменения синусового узла, расширение предсердий и диффузно рассеянный фиброз предсердной мышцы. В этиологии трепетания предсердий самое большое значение имеет коронарный атеросклероз в сочетании с или без инфаркта миокарда и ревматические пороки клапанов. При свежем инфаркте миокарда ишемия синусового узла и (или) некроз предсердной мышцы являются важными факторами возникновения трепетания предсердий. Случаи трепетания предсердий нарастают с возрастом вследствие коронарного атеросклероза. У пожилых людей трепетание предсердий может наблюдаться годами. При ревматических пороках сердца, прежде всего при митральном стенозе, трепетание предсердий чаще всего бывает только скоропреходящим явлением, которое переходит в стойкое мерцание предсердий. Главными патогенетическими факторами при митральном стенозе являются перерастяжение, дистрофия и ревмосклероз предсердного миокарда. Трепетание предсердий очень часто возникает как этап во время лечения хинидином при урегулировании ритма мерцания предсердий. Трепетание предсердий сравнительно редкое проявление интоксикации препаратами наперстянки. Гемодинамика. Гемодинамические сдвиги зависят от частоты желудочковых сокращений, т.е. от степени атриовентрикулярной проводимости и от вида и тяжести основной болезни сердца. Когда атриовентрикулярное проведение имеет соотношение 1: 1 или степень его низкая, например, 2:1, ритм сокращения желудочков ускорен и наступают па-рушения гемодинамики, сходные с нарушениями ее при предсердной форме пароксизмальной тахикардии. Пониженный минутный объем во время приступов тахикардии при трепетании предсердий быстро возвращается к исходным величинам после восстановления синусового ритма. При трепетании предсердий наблюдается выраженная склонность к развитию гиподиастолической сердечной недостаточности (Bellet). Примерно у 1/3—1/2 больных с трепетанием предсердий имеется сердечная недостаточность. При таком нарушении ритма сравнительно реже развивается кардиогенный шок (Corday и Irving). Наблюдались случаи коронарного атеросклероза, когда приступ трепетания предсердий приводил к возникновению субэндокардиального инфаркта вследствие наступившей ишемии миокарда. С гемодинамической точки зрения наиболее неблагоприятно трепетание предсердий с атриовентрикулярной проводимостью с соотношением 1:1, так как частота сокращений желудочков очень высокая — около 250 в минуту.
Клиническая картина
Клинические формы
В большинстве случаев обнаруживается приступообразное трепетание предсердий с правильным желудочковым ритмом и частотой сокращений желудочков 125—150 в минуту. Это типичное клиническое проявление трепетания предсердий. Формы с желудочковой аритмией и неучащенной сердечной деятельностью встречаются редко.
Субъективные симптомы приступообразных форм с тахикардией
Внезапно наступающее сердцебиение Общая слабость Головокружение и синкопе Страх, возбуждение Боли типа стенокардии Признаки сердечной недостаточности Признаки кардиогенного шока
Субъективные симптомы при приступообразных формах трепетания предсердий очень сходны с симптомами пароксизмальной тахикардии. Обычно приступы начинаются внезапным сердцебиением и заканчиваются внезапно, но нередко, особенно у больных с хронической сердечной недостаточностью, нельзя четко уловить начало и конец приступа. Если основное сердечное заболевание тяжелое, особенно у пожилых людей, учащенная желудочковая деятельность может привести к сердечной недостаточности или кардиогенному шоку. При предшествующей сердечной недостаточности она быстро учащается после начала трепетания предсердий. Иногда трепетание предсердий выражается явлениями сердечной астмы или острого отека легких. Случаи с коронарным атеросклерозом могут сопровождаться болями типа стенокардии. Постоянные формы и формы с неучащенной желудочковой деятельностью часто остаются незамеченными больными. В таких случаях симптомы определяются характером основной болезни и степенью наличной сердечной недостаточности.
Объективные симптомы
Тахикардия с частотой 120—180 чаще всего 150 в минуту (атриовентрикулярная проводимость 2:1) Частота сердечной деятельности обычно не изменяется после физических усилий, ортостатической пробы, эмоций и применения атропина Ритм правильный Иногда скачкообразное учащение сердечной деятельности; возможно появление аритмии после физической нагрузки и резкого вставания В момент раздражения блуждающего нерва наблюдается временное замедление сердечной деятельности, но никогда не наступает купирование трепетания предсердий Шейные вены пульсируют ритмично, частота пульсации больше частоты артериального пульса и желудочковых сокращений Альтернирующий пульс Данные на наличие основного заболевания сердца и сердечной недостаточности Эмболии в 4% случаев Каждая стойкая тахикардия с правильным ритмом и частотой 120—180, чаще всего 150 ударов в минуту, которая остается неизменной в состоянии покоя и после движения, особенно при данных на сердечное заболевание, вызывает подозрение на наличие трепетания предсердий. Клиническая картина во многих случаях напоминает картину пароксизмальных тахикардии. Ритм обычно правильный и частота остается без изменения после физических напряжений, эмоций и атропина. Скачкообразное ускорение сердечных сокращений наблюдается в некоторых случаях у больных с трепетанием предсердий после резкого вставания или физической нагрузки вследствие внезапного снятия атриовентрикулярной блокады под влиянием повышенного симпатического тонуса и пониженного влияния блуждающего нерва. Иногда скачкообразное учащение сокращений сопровождается желудочковой аритмией в результате быстрых изменений степени атриовентрикулярной блокады. Наличие трепетания предсердий весьма вероятно, когда при тахикардии с частотой от 120 до 150 ударов в минуту после физической нагрузки или только после резкого вставания появляется аритмия с сильным учащением сердечной деятельности. В отличие от трепетания предсердий, ни при синусовой тахикардии, ни при пароксизмальной тахикардии после физического напряжения не наступает клинически уловимой аритмии. У некоторых больных с трепетанием предсердий можно наблюдать противоположное явление: при наличии желудочковой аритмии после физического усилия сердечная деятельность может стать правильной, благодаря устранению колебаний в степени атриовентрикулярной блокады. Вагусная проба не устраняет трепетания предсердий, но повышает степень атриовентрикулярной блокады, вследствие чего наступает замедление сердечной деятельности, иногда внезапное и скачкообразное, только во время раздражения блуждающего нерва. Через короткий интервал времени после прекращения вагусной пробы прекращается подавление атриовентрикулярного узла и частота сердечных сокращений скачкообразно возвращается к исходным величинам. Скачкообразный переход от правильного ритма в аритмию, и обратно, и внезапные изменения частоты сердечной деятельности после физических усилий или вагусных проб являются характерными, но не обязательными симптомами трепетания предсердий Осмотр шейных вен имеет большое значение для диагноза. Частота пульсаций шейных вен, синхронных быстрым, ритмичным сокращениям предсердий, в два, три или четыре раза больше частоты сокращений желудочков, устанавливаемых при аускультации сердца и пальпации артериального пульса. Следует иметь в виду, что не всегда хорошо видны пульсации шейных вен. Обнаруживаются значительные индивидуальные различия, которые зависят от соотношения между сокращениями предсердий и желудочков. Артериальный пульс обычно правильный, учащенный, частота его соответствует сокращениям желудочков. Дефицит пульса обнаруживается только в случаях трепетания предсердий с очень ускоренной деятельностью желудочков и полной аритмией. Во многих случаях трепетания предсердий со значительной тахикардией появляется альтернирующий пульс. Изменение силы. первого тона устанавливается при трепетании предсердий с желудочковой аритмией в результате различных интервалов между сокращениями предсердий и желудочков. Сила первого тона нарастает, когда укорочен интервал Р—R. „Тонами трепетания" называют предсердные тоны, соответствующие сокращениям предсердий. Они выслушиваются в случаях трепетания предсердий с неучащенной или замедленной желудочковой деятельностью во время длительных диастолических пауз. Трепетания предсердий с очень быстрыми изменениями степени атриовентрикулярной блокады клинически выражаются полной аритмией. Иногда обнаруживается „псевдобигемнния".
Редкие клинические формы трепетания предсердий
Брадикардия при очень высокой степени атриовентрикулярной блокады — 4:1, 5:1 и др. артериального пульса. Наблюдается скачкообразное ускорение сердечной деятельности после физических усилий и перехода в ортостатическое положение, иногда с появлением аритмии
Электрокардиограмма
Волны трепетания, FFFF — волны, расположенные на равных интервалах близко друг к другу, с частотой 220—350 в минуту, одинаковой высоты, ширины и формы Отсутствуют изоэлектрические интервалы, и таким образом волны трепетания образуют непрерывную волнообразную кривую Типичная форма волн F — „пилообразная форма". Восходящее колено крутое, а нисходящее спускается постепенно полого вниз и переходит без изоэлектрического интервала в крутое восходящее колено следующей волны F Почти всегда наблюдается частичная атриовентрикулярная блокада различной степени, чаще всего 2:1 Форма и ширина желудочковых комплексов обычно нормальные. Вследствие наслаивания волн F желудочковые комплексы, особенно интервал ST и волна Т, деформируются Интервалы R—R могут немного отличаться но длине и при постоянной атриовентрикулярной блокаде Основное значение для электрокардиографического диагноза имеет определение волн F с их типичной формой и правильным ритмом. Направление этих волн обусловливается местом эктопического очага в предсердиях. Волны F положительны в I, II и III отведениях при высоком расположении и отрицательны во II и III отведениях при низком расположении очага в предсердиях. Типичная форма волн F, „пилообразная", создается волной предсердной реполяризации (волной Та), которая становится все большей по мере учащения предсердных сокращений. Направление волны предсердной реполяризации обратно направлению волны F и идет непосредственно после нее. При частоте сокращений предсердий около 300 в минуту амплитуда волны Та становится равной амплитуде волны F, и изоэлектрический интервал исчезает. Таким образом создается их типичная „пилообразная форма". Волны трепетания чаще всего хорошо выражены во II, III и aVF отведениях {обыкновенная форма). Редко волны F лучше выражены в I или I и aVL отведениях (редкая форма). Грудные отведения Vi, 3 и особенно V3R и V4R имеют большое значение для регистрации волн F, которые показывают различную картину. Форма волн F в грудных отведениях может быть одинаковой с формой волн F в стандартных отведениях или с их зеркальным изображением, а иногда в грудных отведениях они имеют вид острых положительных мелких зубчиков с изоэлектрическим интервалом между ними. Самое большое диагностическое значение для уточнения волн F имеют пищеводные отведения электрокардиограммы, регистрируемой на уровне предсердий. На ней волны трепетания видны лучше всего. Ритм и частота сокращений желудочков зависят от степени и постоянства атриовентрикулярной проводимости. При постоянной степени атриовентрикулярного проведения — 1:1, 2:1, 3:1, 4:1 — ритм правильный, а при частой смене степени атриовентрикулярной проводимости — неправильный.
Трепетание предсердий с атриовентрикулярной проводимостью 1:1
Встречается исключительно редко. Наблюдается у детей после физических усилий, при лечении трепетания предсердий хинидином или аймалином. Каждой волне F соответствует один желудочковый комплекс. Обнаруживается тахикардия с правильным ритмом более 220 ударов в минуту всегда в виде коротких приступов и поэтому ее трудно отличить от предсердной пароксизмальной тахикардии. Часто развивается желудочковая аберрация с уширенными, деформированными комплексами QRS', вследствие чего отличить ее от желудочковой тахикардии очень трудно. Волны F обычно нельзя различить. Значение для диагноза имеют высокая частота желудочковых сокращений, несвойственная предсердной и желудочковой пароксизмальной тахикардии, а также и вагусные пробы, вызывающие атриовентрикулярную блокаду, и тем самым делающие видимыми волны F.
Трепетание предсердий с атриовентрикулярной проводимостью 2:1
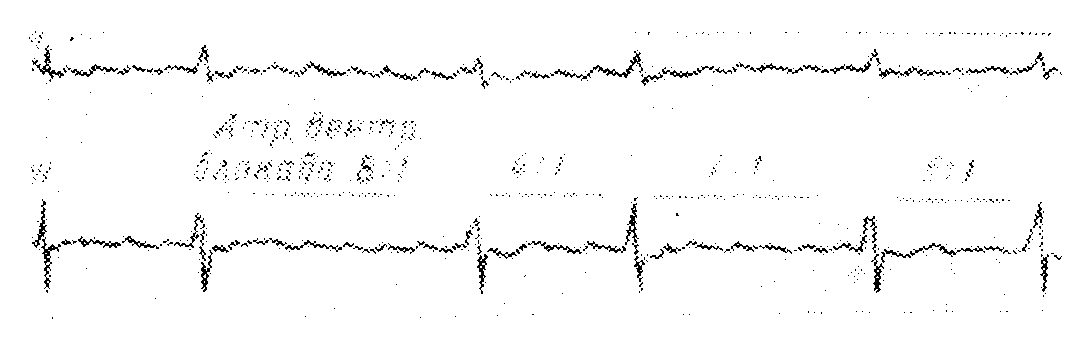
Трепетание предсердий с частотой 354 в минуту Это наиболее частая степень атриовентрикулярной проводимости перед началом лечения наперстянкой. За каждой второй волной F следует один желудочковый комплекс. Частота волн F обычно 300—360 в минуту, а частота желудочкового ритма, остающегося правильным, вдвое меньше — 150—180 в минуту
Трепетание предсердий с атриовентрикулярной проводимостью 3:1, 4:1 и т.д.
Такие степени атриовентрикулярной проводимости появляются после лечения препаратами наперстянки После каждой третьей, соответственно после каждой четвертой волны F, следует желудочковый комплекс. Ритм сокращения желудочков правильный, частота — 75—120 в минуту. Трепетание предсердий с атриовентрикулярной проводимостью 4: 1 занимает второе место по частоте. Трепетание предсердий с самой высокой степенью атриовентрикулярной блокады (5:1, 6:1 и др.) или с полной атриовентрикулярной блокадой встречается исключительно редко. Оно сопровождается брадикардией с частотой менее 50 ударов в минуту. В таких случаях имеет место трепетание предсердий с предшествующей атриовентрикулярной блокадой и (пли) действием препаратов наперстянки.
Трепетание предсердий с полной аритмией желудочков
Когда степень атриовентрикулярной проводимости непрерывно изменяется, ритм желудочковых сокращений становится неправильным. Интервалы R—R различной длины и между отдельными комплексами QRS находится различное число волн F.
Трепетание предсердий с бигеминией желудочковых сокращений
В редких случаях, когда перемены степени атриовентрикулярной блокады наступают периодически, после каждого второго сокращения желудочков обнаруживаются группы, состоящие из двух желудочковых комплексов, разделенные друг от друга одной более длинной диастолической паузой, соответствующей более высокой степени атриовентрикулярной блокады. В отличие от бигеминии при экстрасистолах в таком случае говорят о „псевдобигеминии".
Трепетание предсердий с уширенными и деформированными комплексами QRS в результате функциональной или постоянной блокады ножек пучка Гиса, или синдрома WPW
Функциональная блокада ножек пучка Гиса, или желудочковая аберрация, наступает при трепетании предсердий со значительной тахикардией (атриовентрикулярная проводимость 2:1, 1:1). Комплексы QRS деформированы и уширены. После урежения желудочковых сокращений при функциональной блокаде ножек пучка Гиса форма желудочковых комплексов становится нормальной. Аберрантные желудочковые комплексы чаще всего имеют форму блокады правой ножки пучка Гиса с конфигурацией rSR' в отведении V, Постоянная, предшествующая трепетанию предсердий блокада ножек пучка Гиса, или синдрому WPW, доказывается при сравнении электрокардиограмм, полученных перед и после приступа трепетания предсердий. Когда волны V недостаточно хорошо видны, отличить эти случаи от желудочковой пароксизмальной тахикардии трудно удается. Лучше всего выявляются волны F в пищеводных отведениях.
Трепетание предсердий с отсутствием волн F
При атриовентрикулярной блокаде 2:1 или 1:1 волны F могут не быть видимыми, особенно в стандартных отведениях. Очень часто волна F, расположенная перед желудочковым комплексом, сливается с ним и тогда очень трудно различить трепетание предсердий от предсердной пароксизмальной тахикардии и от синусовой тахикардии. Электрокардиограмма, полученная после вагусной пробы или внутривенного введения импулы аймалина, имеет большое значение для диагноза, так как степень атриовентрикулярной блокады увеличивается, частота желудочковых сокращений замедляется и можно хорошо распознать волны F Дифференциальный диагноз. В большинстве случаев диагноз трепетания предсердий можно поставить только на основании электрокардиографического исследования. Существует три самых главных диагностических критерия трепетания предсердий: 1. Частота сокращений предсердий (волны F) около 300 в минуту. 2. Правильный ритм сокращений предсердий. 3. Наличие характерных пилообразных волн F во II и III отведениях при отсутствии изоэлектрического интервала. Трепетание предсердий следует отличать от синусовой тахикардии, пароксизмальной, предсердной и узловой тахикардии, мерцания предсердий и желудочковой тахикардии. Кроме того, следует иметь в виду и некоторые электрокардиографические артефакты, обусловленные сокращением мышцы, дрожанием, трепетанием диафрагмы, которые могут напоминать волны F при трепетании предсердий. Приведем самые важные дифференциально-диагностические критерии между трепетанием предсердий и синусовой тахикардией.
Случаи трепетания предсердий с высокой степенью атриовентрикулярной блокады (3:1, 4:1 и т. д.), сопровождаемые правильной и неучащенной сердечной деятельностью, обычно остаются клинически не подозреваемыми и их отличают от правильного синусового ритма только при помощи электрокардиограммы.
Дифференциально-диагностические критерии между трепетанием предсердий и наджелудочковой пароксизмальной тахикардией
Дифференциальный диагноз между предсердной тахикардией с атриовентрикулярной блокадой и трепетанием предсердий имеет существенное значение, так как трепетание предсердий очень редко бывает проявлением интоксикации препаратами наперстянки и требует эффективного применения препаратов наперстянки или электроимпульсного лечения, тогда как предсердная тахикардия с атриовентрикулярной блокадой очень часто является выражением интоксикации препаратами наперстянки и требует отмены гликозидов наперстянки, а электроимпульсное лечение при ней прот
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-06-23; просмотров: 403; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.223.241.235 (0.02 с.) |