Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Электрофизиологические механизмы нарушенной проводимостиСодержание книги
Поиск на нашем сайте
В зависимости от степени нарушения различают замедленную или прерванную проводимость (блокаду), а в зависимости от направления, в котором нарушена проводимость, различают блокаду в одном или двух направлениях или еще блокаду в направлении сверху— вниз (антеградную блокаду) и в направлении снизу—вверх (ретроградную блокаду). Кроме того, около эктопического очага может существовать блокада для входа внешних импульсов (блокада на входа) и блокада для выхода эктропических импульсов (блокада на выходе — «exit block»). Проведение импульсов в сердце представляет собой проведение электрического тока из клетки в клетку. Для существования проводимости необходима последовательная активация электричеством по соседству. Когда под влиянием разных факторов — нарушенной вегетативной иннервации, гипоксии, поражения миокарда, рубцов, электролитных, метаболитных сдвигов и нарушений рН, уменьшится способность данной клетки активироваться электрически или она ее полностью утратит, т. е. когда в ней не может создаваться потенциал действия, эта клетка перестает быть проводником электрического тока и электрическая проводимость прекращается. Наиболее значительным параметром, от которого зависит скорость проведения, является скорость и амплитуда потенциала действия клетки (Vmax и Umах ). Снижение скорости и амплитуды потенциала действия приводят к замедлению или прекращению проводимости. Самым важным фактором, от которого зависит уменьшение потенциала действия клетки, является понижение ее потенциала в состоянии покоя (наличие более положительного потенциала покоя). Другие факторы, от которых зависит проводимость, рассматривались па стр. 21 и 22. Проводимость может прерываться постепенно, по мере последовательного уменьшения потенциала действия от одной клетки к другой, пока он не станет настолько слабым, что не сможет уже достичь порогового потенциала соседних клеток и активировать их. В других случаях проводимость прерывается сразу в данных клетках, которые настолько поражены, что не могут создавать потенциала действия. Одной из наиболее частых причин прекращаиия проводимости являются случаи, когда электрический импульс достигает клеток в рефрактерном состоянии, т. е. клеток, находящихся в эффективном рефрактерном периоде. Удлинение рефрактерного периода и асинхронной реполяризации разных групп клеток создает предпосылки для замедления и негомогенности проводимости.
МЕТОДЫ ИССЛЕДОВАНИЯ БОЛЬНЫХ С СЕРДЕЧНЫМИ АРИТМИЯМИ
1. Анамнез 2. Физикальное исследование 3. Электрокардиограмма с 12 обычными отведениями и продолжительная запись электрокардиограммы при небольшой скорости движения электрокардиографической ленты 4. Вагусные пробы 5. Рабочая проба 6. Непрерывное наблюдение электрокардиограммы на экране кардиоосциллоскопа 7. Продолжительная запись электрокардиограммы на магнитную пленку 8. Пищеводные электрокардиографические отведения 9. Интракардиальная — правопредсердная, правожелудочковая электрокардиограмма и электрограмма от пучка Гиса.
АНАМНЕЗ
При снятии анамнеза необходимо обращать внимание на симптомы, как-то: сердцебиение, ускоренная сердечная деятельность, одышка, легкая утомляемость, внезапно наступающая адинамия, дурнота, темные круги перед глазами, синкопе, приступы непродолжительной потери сознания и судорог, бледность, потливость, выделение обильных количеств светлой мочи после приступов сердцебиения, чувство тяжести и боли в сердечной области. Необходимо уточнить начало, течение, частоту приступов и продолжительность сердечной аритмии и все заболевания и состояния, которые могут вызвать или провоцировать появление сердечной аритмии. Очень важны сведения о прошлых или существующих сердечных и внесердечных заболеваниях, симптомах застойной недостаточности сердца, тромбоэмболических осложнениях. Необходимо подробно ознакомиться с бытовой и рабочей обстановкой, собрать сведения о наследственной обремененности, злоупотреблении кофе, чаем, никотином, оплатами, алкоголем, данные о психических и физических перенапряжениях. Особенно важно уточнить, какие лекарства принимал больной — их дозу, терапевтический эффект, непереносимость некоторых лекарственных средств. Очень точными должны быть данные о дозах и продолжительности срока лечения наперстянкой, антиарнтмическимн средствами и симпатикомиметиками.
ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ
Аускультация дает важные сведения для диагноза основного заболевания сердца и сердечной аритмии. Изменения силы первого тона при задержке дыхания являются характерными симптомами мерцания предсердий и атриовентрикулярной диссоциации при желудочковой тахикардии и полной атриовентрикулярной блокаде. При мерцании предсердий непрерывно изменяющаяся интенсивность первого тона сочетается с выраженной аритмией, при желудочковой тахикардии — с правильным ритмом и ускоренной сердечной деятельностью, а при полной атриовентрикулярной блокаде — с правильным ритмом и очень замедленной сердечной деятельностью. Исследование артериального пульса и определение артериального давления имеют также важное значение для диагноза. Атриовентрикулярная диссоциация при желудочковой тахикардии или других аритмиях вызывает колебания величин систолического артериального давления, являющихся результатом изменений степени наполнения желудочков при отдельных сокращениях сердца. Частота и регулярность сердечной деятельности, установленные путем аускультации сердца и пальпации пульса, дают возможность распознать или получить ориентировочное представление о природе сердечной аритмии. При правильном ритме, в зависимости от частоты сердечной деятельности, существуют следующие возможности: Частота сердечной деятельности ниже 30 в минуту чаще всего бывает результатом полной атриовентрикулярной блокады с идиовентрикулярным ритмом, реже атриовентрикулярной блокады II степени Частота сердечной деятельности 40—60 в минуту встречается при синусовой брадикардии, полной атриовентрикулярной блокаде или атриовентрикулярной блокаде II степени с узловым заместительным ритмом Частота сердечной деятельности 60—100 в минуту вызвана чаще всего нормальным синусовым ритмом, предсердной тахикардией с атриовентрикулярной блокадой 2:1 и непароксизмальной узловой тахикардией с или без атриовентрикулярной диссоциации Частота сердечной деятельности 100—160 в минуту встречается при синусовой тахикардии, при мерцании предсердий или предсердной тахикардии, с атриовентрикулярной блокадой 2:1 или при узловой тахикардии с или без атриовентрикулярной диссоциации Частота сердечной деятельности 160—250 в минуту наблюдается при пароксизмальной предсердной или пароксизмальной узловой тахикардии, при трепетании предсердий с атриовентрикулярной блокадой 2:1 или при желудочковой тахикардии Частота сердечной деятельности 250—350 в минуту встречается почти всегда только при трепетании предсердий с атриовентрикулярной проводимостью 1:1 и редко при желудочковой тахикардии и трепетании желудочков Неправильный сердечный ритм обусловливается чаще всего наличием экстрасистол и мерцания предсердий. При неправильном ритме, в зависимости от частоты сердечной деятельности, существуют следующие возможности: Когда частота аритмии 60—100 в минуту, чаще всего имеет место мерцание предсердий после лечения наперстянкой, частые экстрасистолы, синусовая аритмия или предсердная тахикардия и трепетание предсердий с переменной степенью атриовентрикулярной блокады Когда аритмия сопровождается ускорением сердечной деятельности 120— 200 в минуту, чаще всего обнаруживают мерцание предсердий и сравнительно реже — трепетание предсердий или предсердную тахикардию с переменной степенью атриовентрикулярной блокады. Желудочковая тахикардия может вызвать небольшую нерегулярность комплексов QRS на ЭКГ, но ее нельзя уловить при аускультации
Когда налицо брадиаритмия с частотой ниже 60 в минуту, обычно имеет место мерцание предсердий со значительной атриовентрикулярной блокадой Исследования венозного пульса, проводимые очень внимательно или, лучше, при помощи сфигмограммы шейных вен, могут быть полезными для определения диагноза сердечных аритмий. Наличие усиленных венозных пульсаций (залповые волны) неправильного ритма — характерный симптом атриовентрикулярной диссоциации при желудочковой тахикардии и полной атриовентрикулярной блокаде. Залповые венозные волны вызываются сокращением предсердий, в то время когда трехстворчатый клапан закрыт. Залповые венозные волны правильного ритма указывают на наличие ретроградного активирования предсердий или на удлинение интервала Р—R, при котором волна Р попадает на сегмент ST предшествующего комплекса QRS, период, когда трехстворчатый клапан закрыт. При полной атриовентрикулярной блокаде и желудочковой тахикардии с атриовентрикулярной диссоциацией одновременное исследование артериального и венозного пульса позволяет установить большую разницу в частоте артериальных и венозных пульсаций и отсутствие определенной зависимости между ними. Иногда, при трепетании предсердий, можно установить сильно ускоренные слабые венозные пульсации с частотой более 300 в минуту, соответствующие волнам трепетания предсердий (F-волнам), частота которых в два и больше раз выше частоты сокращений желудочков, соотв. артериального пульса.
ЭЛЕКТРОКАРДИОГРАММА
Электрокардиографическое исследование играет самую важную роль для диагноза сердечных аритмий. Во многих случаях без электрокардиограммы нельзя выявить нарушений ритма и проводимости. Электрокардиографическое исследование включает в себя регистрацию обычных 12 отведений со скоростью 50 мм в секунду, а непосредственно вслед за этим необходимо делать продолжительную запись электрокардиограммы с небольшой скоростью—25 и (или) 10мм в секунду. При одноканальном электрокардиографе продолжительную ЭКГ-запись необходимо провести в отведении, на котором яснее всего видна волна Р. Чаще всего таким бывает II или иногда III и aVF-отведение. Нередко V1 или правое грудное отведение V3R дают наиболее четкую волну Р. Поэтому продолжительную запись электрокардиограммы следует проводить одновременно или отдельно в отведении II и V1 и (или) V3R. Иногда при очень низких и трудных для различия волн Р необходимо получить продолжительную ЭКГ-запись с двойным усилением (2N) электрокардиографа, что дает возможность увеличить волну Р. При помощи некоторых более специальных ЭКГ-отведений можно лучше представить волну Р, чем на обычных 12 ЭКГ-отведениях. Сюда относятся однополюсное отведение в третьем правом межреберном пространстве около грудины и двухполюсное отведение от грудины (85), располагая положительный (активный) электрод (L) в пятом межреберном пространстве у грудины и отрицательный электрод (R) на рукоятке грудины. При регистрации отведения 85 электрокардиограф включается на программу для I отведения. Наилучшие результаты, по нашему опыту, получаются при проведении усиленных двухполюсных грудных отведений с передне-задним расположением электродов. Большое усиление достигается при использовании ЭКГ-канала для фетальной электрокардиографии.
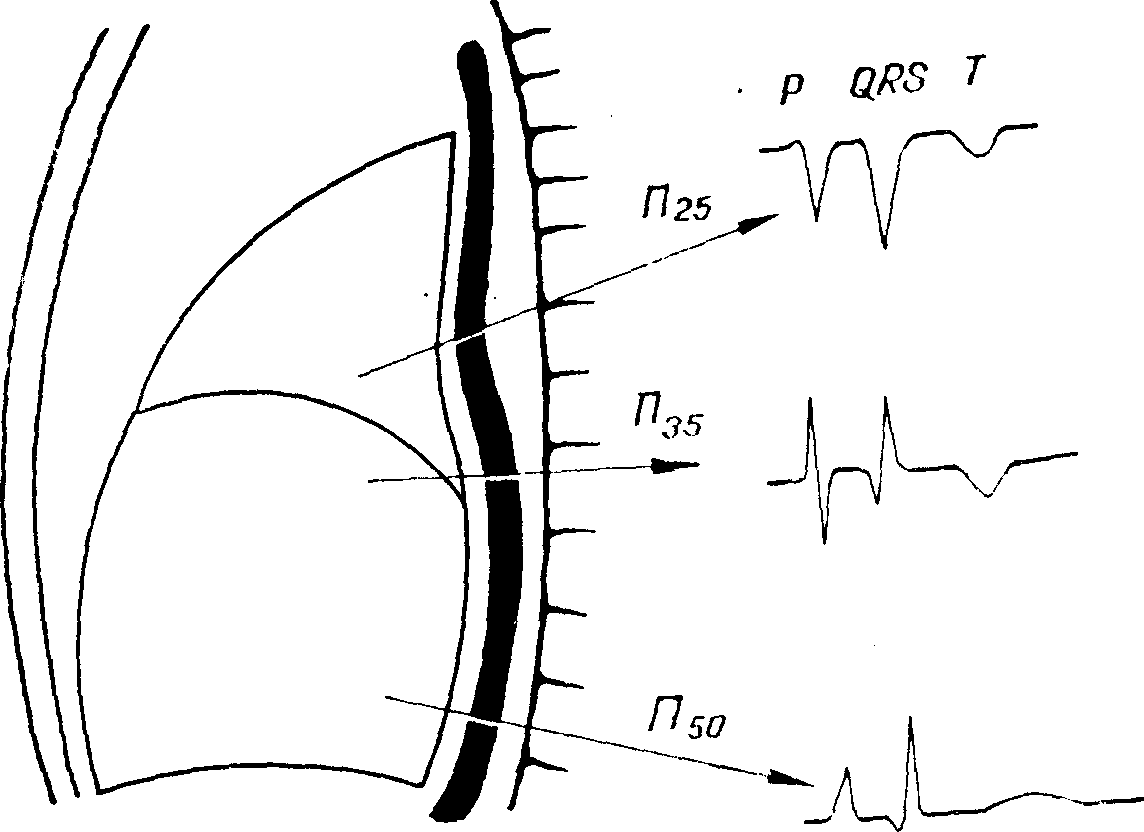
Пищеводные отведения и нормальная пищеводная электрокардиограмма.
Когда при помощи указанных выше отведений нельзя идентифицировать электрическую активность предсердий и отношение между волной Р и комплексом QRS неясно, тогда необходимо провести запись электрокардиограмм с отведениями от пищевода (рис. 22). В настоящее время применяются однополюсные, двухполюсные и многополюсные пищеводные электроды. Пищеводный электрод установлен на кончике тонкого зонда с метками через 1 и 5 см, в котором проходит проводник, связанный с электрокардиографом. После местного обезболивания носоглотки введением в нос 1—2 капель вязкого масляного раствора лидоканна зонд смачивают физиологическим раствором и вводят через нос в пищевод и на различном уровне регистрируют электрокардиограмму. Пищеводные отведения отмечают буквой П с цифровым индексом внизу, показывающим расстояние в сантиметрах от ноздрей до электрода. Самое большое значение имеют отведения между 30 и 50 см. Дыхание вызывает большие колебания основной линии пищеводной электрокардиограммы и изменяет форму волны Р. Ввиду этого пищеводные отведения следует записывать при задержке дыхания. Одновременная регистрация пищеводного и какого-нибудь из обычных ЭКГ-отведений дает больше возможностей для определения точного диагноза сердечных аритмий. Волна Р в отведениях от пищевода имеет большую амплитуду и очень часто бывает больше комплекса QRS. Желудочковый комплекс QRS обычно зазубренный и шире волны Р; его внутреннее отклонение больше. Наоборот, контуры волны Р гладкие. Она уже комплекса QRS и ее внутреннее отклонение меньше. Различают три вида пищеводных отведений—над предсердиями, на уровне их и ниже предсердий. Отведения над предсердиями (П30) имеют отрицательные, отведения ниже предсердий (П40—45) — положительные, а отведения на уровне предсердий (П37-38) — двухфазные волны Р. Введение пищеводного электрода может вызвать сильное раздражение носоглотки, что при свежем инфаркте миокарда нежелательно.
Техника внутриполостной электрокардиографии от правой половины сердца. Регистрирующий электрод находится непосредственно под медиальной створкой трехстворчатого клапана откуда записывается электрограмма от пучка Гиса.
В редких случаях, когда сердечные аритмии неясны и трудны для диагноза, приходится регистрировать интракардиальную (внутриполостную) электрокардиограмму (рис. 23). Ее применяют в тех случаях, когда из-за комы, одышки или безучастия больного нельзя получить технически годную для толкования пищеводную электрокардиограмму. Основная линия внутриполостной электрокардиограммы устойчивая. Одновременная регистрация однополюсного и двухполюсного внутриполостного и нескольких обычных ЭКГ-отведений дает больше возможностей для определения диагноза. Внутриполостную электрокардиограмму снимают путем подкожного трансвенозного введения зонда-электрода в v. mediana basilica в локтевой ямке, v. iemoralis или v. saphena magna, как при зондировании плавающим катетером полостей правой половины сердца, без рентгеновского контроля и венесекции. На кончике зонда установлен небольшой электрод, а проводник находится в просвете зонда. Электроды для внутриполостной электрокардиограммы могут быть однополюсными, двухполюсными и много полюсными. Сейчас предпочитают пользоваться двухполюсными электродами. Интракардиальный электрод можно ввести в разные участки правой половины сердца и обе полые вены. В зависимости от этого получают правопредсердную, правожелудочковую внутриполостную электрокардиограмму и электрокардиограмму от пучка Гиса. Внутриполостная электрокардиограмма, регистрированная от правого предсердия, дает лучшие возможности для анализа электрической активности предсердий. Электрокардиограмма, регистрированная в верхней полой вене, сходна с электрокардиограммой в отведении aVR, а электрокардиограмма в нижней полой вене сходна с ЭКГ в отведении aVF. На электрокардиограмме, записанной от полости правого предсердия, видна гораздо большая волна Р и небольшой зазубренный комплекс QRS. Волна Р от верхней части правопредсердной полости отрицательная, от средней части — двухфазная, от нижней части — преимущественно или только положительная. Отведение от полости правого желудочка имеет очень большой отрицательный желудочковый комплекс QS-формы и небольшую положительную волну Р. Постепенное вытягивание зонда из полости правого желудочка в правое предсердие через трехстворчатый клапан дает возможность регистрировать электрограмму от пучка Гиса (рис. 24). Это происходит именно тогда, когда кончик зонда проходит через трехстворчатый клапан. Потенциал от пучка Гиса находится между предсердным и желудочковым комплексом. На электрограмме от пучка Гиса потенциалы предсердия, пучка Гиса и желудочка представлены в виде нескольких небольших вертикальных линий. Больше всего амплитуда линий желудочкового, а самая малая — предсердного потенциала. Колебания потенциала от пучка Гиса по высоте занимают среднее место. На рис.24 показана типичная двухполюсная электрограмма от пучка Гиса. Небольшой сдвиг кончика катетера от положения, в котором регистрируется электрограмма от пучка Гиса, в сторону полости правого желудочка, дает возможность записать потенциал правой ножки пучка Гиса. Гораздо реже электрограмму пучка Гиса записывают из левой половины сердца при помощи зонда, введенного артериальным путем в полость желудочка на уровне митрального клапана. Электрограмма пучка Гиса значительно расширила возможности диагностики при нарушениях ритма и проводимости. Есть основания думать, что в будущем этот метод займет большее место в диагностической практике.
Двухполюсная электрограмма от пучка Гиса и синхронная запись II электрокардиографического отведения: П — потенциал предсердий; Г-потенциал от пучка Гиса; Ж-потенциал от желудочков. ПГ-интервал между потенциалами от предсердия и от пучка Гиса. ГЖ — интервал между потенциалами от пучка Гиса и от желудочков. РП — интервал между началом волны Р до внутриполостного предсердного потенциала. Нормальные величины указанных интервалов: РП=24—45 мсек (37±7), ПГ=50—120 мсек (77±16) и ГЖ=34—45 мсек (40±3).
В настоящее время показания к проведению регистрации электрограммы от пучка Гиса можно представить так:
1. Явления синкопе у взрослых людей без доказанного отказа синусового узла, синоаурикулярной или атриовентрикулярной блокады, ввиду того, что обычная электрокардиограмма не может предоставить данных о характере и локализации нарушения проводимости 2. Явления синкопе у больных с электрокардиографическими данными о нарушении проводимости, синоаурикулярной и атриовентрикулярной блокаде ножек пучка Гиса, трифасцикулярной блокаде, с целью точно определить показания для лечения искусственным водителем ритма 3. Высокостепенная синусовая брадикардия с явлениями синкопе и гемодинамическнми нарушениями, для определения показаний к лечению искуственным водителем ритма 4. Синдром бради-тахиаритмии («больной синусовый узел») для определения правильного терапевтического подхода 5. Тахикардии с уширением и расщеплением комплекса QRS с целью проведения дифференциального диагноза желудочковой тахикардии от предсердной и узловой тахикардии с аберрантной проводимостью.
|
|||||||||
|
Последнее изменение этой страницы: 2016-06-23; просмотров: 274; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.216.115.79 (0.014 с.) |