
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Основные принципы и технологии восстановления ДПКСодержание книги
Поиск на нашем сайте На этапе пластического восстановления решаются следующие технологические задачи: 1) восстановление мобильности гастродуоденального перехода; 2) исключение натяжения в швах дуоденальных анастомозов; 3) устранение несоответствия диаметров надстенотического и постенотического концов ДПК; 4) оптимальное использование псевдодивертикулов для пластической реконструкции луковицы; 5) устранение кратера пенетрирующей язвы; 6) обеспечение физической и биологической герметичности кишечных швов. Дуоденальные дефекты неповторимы по своему разнообразию форм и размеров: от локального повреждения 1-2 стенок, расположенного в пределах одного уровня, до альтерации всей проксимальной половины ДПК Сохраняются лишь хорошо крово-снабжаемые стенки. Так как кровоснабжение идет со стороны боковых стенок, сохраняемый нервно-мышечный дуоденальный «мостик» минимально должен включать боковую стенку. Задняя и передняя стенки (или их часть) сохраняются, если они хорошо кровоснабжаются со стороны одной из оставленных боковых стенок Если заднюю и переднюю стенки, несущие осложненные язвы, можно удалить и сохранить обе боковые стенки, то, удалив обе боковые стенки, несущие осложненные язвы, сохранить переднюю и заднюю стенки невозможно из-за нарушения кровоснабжения в этом сегменте. Вторичная шпора (псевдопривратник), как правило, в сохраняемом нервно-мышечном дуоденальном мостике полностью расправляется. Однако и отечную шпору, даже плохо расправляющуюся, но с хорошим кровоснабжением, можно оставить. Для устранения натяжения в швах дуоденальных анастомозов необходим учет анатомической организации ГДП и изменений, вызванных язвенной альтерацией. Для придания необходимой мобильности ГДП луковица в надстенотической части полностью отделяется от ПЖ. Край дуоденальной стенки должен быть удаленным от кратера язвы на 1-1,5 см, а зона вхождения терминальных сосудов в боковые стенки ДПК должна отстоять не более чем на 1,5 см от края ДПК (см. рис. 5). Мобилизация нижней горизонтальной части ДПК, а при необхо- абдоминальная хирургия
При иссечении осложненной язвы и циркулярного рубцового стеноза образуется сегментарный дефект, по длине от одного до нескольких уровней ДПК. На обоих концах могут образоваться различной формы и величины лоскуты с сохраненным кровоснабжением. Допустимо лишь дозированное моделирование острых углов лоскутов. Из-за значительного надстенотического расширения просвета кишки возможно несоответствие адаптируемых концов ДПК. Адаптация проксимального и дистального концов ДПК при формировании дуоденального анастомоза достигается дополнительным продольным рассечением передней стенки дистального конца по средней линии. Линия дуоденального анастомоза не бывает правильно циркулярной. Чаще она получается ломаной, повторяющей многообразие форм контуров лоскутов проксимального конца. Пластическое закрытие дефектов при выполнении мостовидной дуоденопластики осуществляем ретроградным смещением боковой и передней стенками дистальной части ДПК. Важным этапом технологии радикальной дуоденопластики (РДП) является адаптация кишечной стенки. Задняя стенка анастомоза формируется одним рядом узловых серозно-мышечно-подслизис-тых швов, рассасывающейся мононитью 4-5/0. При этом на проксимальном конце захватываются края стенки луковицы с вовлечением до 0,7 см обнаженного подслизистого слоя и до 0,5 см сероз-но-мышечного слоя. На дистальном фиксированном к поджелудочной железе (ПЖ) крае, кроме подслизистого и мышечного слоя, захватывается и ее капсула. Все швы накладываются предварительно с частотой не более 2 на 1 см. Линия шва задней стенки герметизируется сальником на сосудистой ножке, предварительно проведенном через сальниковую сумку и «окно» в пилоропанкреатической связке. При этом отграничивающий создаваемую луковицу сальник включается в швы дуоденального анастомоза. Посредине брыжеечного края боковых стенок луковицы накладываются швы связки. Передняя полуокружность анастомоза формируется рядом серозно-мышечных подслизистых компрессирующих швов с частотой 3 на 1 см. Максимальное расправление в межшовных промежутках адаптируемых стенок и расширение за счет псевдодивертикулов удлиняет протяженность линии швов, исключая сужение анастомоза. Кратер пенетрирующей язвы после удаления некротического детрита устраняется оментопласти-кой. Сальник фиксируется к фиброзным краям кратера и дну. Сальниковая прослойка между ДПК и зоной пенетрации исключает рубцовую фиксацию привратника. Показанием к выполнению сегментарной дуоденопластики является обширная язвенная альтерация задней и боковых стенок. Таким образом, основными типами радикальной дуоденопластики являются мостовидная и сегментарная, определяемые количеством стенок по окружности, разрушенных язвенным процессом. Указание уровня локализации рубцово-язвенного про- Рис. 6. Варианты пилороэнтироанастомоза: А - искусственный привратник - концево-петлевой гастроэнтероанастомоз и искусственная кардия после СПВ.
Б, В - варианты замещения проксимальной части двенадцатиперстной кишки (В - энтеродуодено-пластика, Г- гастродуоденопластика).
Околопилорическое расположение язвы значительно усложняет выполнение дуоденопластики по следующим причинам: риск ятрогенного повреждения привратника, его сосудов и нервов; необходимости восстановления пилорического жома при его рубцово-язвенном повреждении. По нашим данным, лишь у 8% больных с около-пилорической локализацией язв есть изменения миоструктуры сфинктера. Манипуляции в непосредственной близости с пилорическом жомом выполняются под двойным контролем со стороны слизистой и серозной оболочки. Пилорический жом под контролем открытой поэтапной дилата-ции высвобождается из рубцово-спаечного пери-процесса. После прицельного иссечения порции миосклероза сохраненное кольцо пилорического жома полностью расправляется, сохраняется замкнутость его миоструктуры. В том редком случае, когда миоструктура сфинктера привратника необратимо изменена на значительном протяжении, необходимо первично реконструктивное вмешательство. Из значительного числа апробированных вариантов оптимальным является создание арефлюксного пилороэнтероа-настомоза (рис. 6). Сложность выполнения РДП значительно возрастает при околососочковой локализации язвы. Уда- ление патологического очага сопряжено с риском повреждения поджелудочной железы, терминальных отделов холедоха и вирсунгова протока, магистральных и панкреатодуоденальных сосудов. Над-сосочковые пенетрирующие язвы могут повреждать холедох с формированием холедоходуоде-нальных свищей или продленных рубцовых структур терминального интрапанкреатического отдела холедоха и вирсунгова протока. Кроме того, осложненные околососочковые язвы могут сопровождаться выраженным отеком, нарушающим проходимость малого и большого дуоденальных сосочков, с последующим развитием холецистита и панкреатита. Наиболее простая и часто встречающаяся анатомическая ситуация при сегментарной дуоденопла-стике в постбульбарной зоне, когда пенетрирую-щая язва располагается на 1-1,5 см выше БДС, тогда линия задней стенки дуоденального анастомоза проходит на 0,5 см проксимальнее основания БДС. Реже край пенетрирующей язвы достигает основания БДС. После удаления необратимо измененных стенок ДПК обнажалось основание сосочка, через которое вынужденно проходила линия анастомоза, что усиливало опасность развития острого послеоперационного панкреатита. Для профилактики острой внутрипротоковой гипертензии необходима временная декомпрессия путем катетеризации вирсунгова протока и холедоха (рис.7). Если пенетрирующая язва приводила к стенозу сосочка, резецировалась его трансформированная часть и одномоментно с дуоденопластикой выполнялась
абдоминальная хирургия
папиллосфинктеропластика. При стриктуре вир-сунгова протока выполнялась вирсунгопластика. Для устранения холедоходуоденальных свищей разработаны индивидуальные варианты задних холедоходуоденальных анастомозов (рис.8). К недостаткам подобных вмешательств относится частое развитие на фоне ХДН холангита. У ряда больных пришлось выполнить транспозицию хо~ ледоха с созданием арефлюксной конструкции хо-ледоходуоденального или холедохокишечного анастомозов (см. рис. 7). При вынужденных обширных сегментарных иссечениях стенок двенадцатиперстной кишки ее непрерывность восстанавливалась простыми пило-родуоденальными анастомозами, в том числе и околососочковыми. Потеря функционально значимой проксимальной части ДПК нарушает автономность желудка. Поэтому для коррекции этих осложнений мы применяем соответствующие сложные формы восстановления гастродуоденаль-ного перехода стенкой желудка или сегментом тощей кишки на сосудистой ножке. Выполнение радикальной дуоденопластики при "декомпенсированных" тубулярных стенозах имеет свои особенности. При декомпенсированном стенозе, приводящем к изменению синтопии ГДП, возрастает опасность повреждения привратника и большого дуоденального сосочка. Дуоденотомию следует выполнять только после дезинвагинации стеноза. При интрадуоденальном исследовании дилатированный пилорический жом не удается обнаружить пальпацией. Под влиянием многократных механических раздражений пальцем со стороны слизистой он всегда восстанавливает способность к сокращению.
|
||||||||
|
Последнее изменение этой страницы: 2016-08-01; просмотров: 441; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.62 (0.009 с.) |



 димости с полным выведением ее из-под корня брыжейки, полностью снимает натяжение швов в дуоденальных анастомозах любой конфигурации и конструкции.
димости с полным выведением ее из-под корня брыжейки, полностью снимает натяжение швов в дуоденальных анастомозах любой конфигурации и конструкции.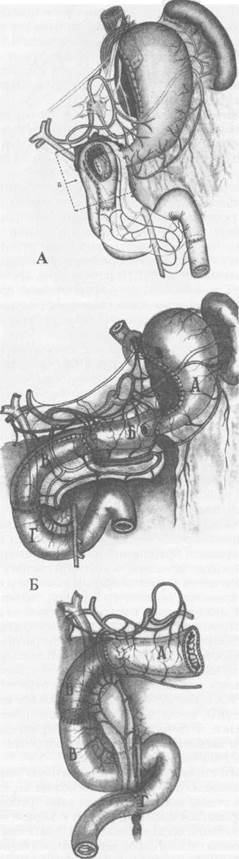

 абдоминальная хирургия
абдоминальная хирургия Рис. 7. Вариант сегментарной дуоденопластики с вмешательством на структурах большого дуоденального сосочка (папиллосфинктеропластика).
Рис. 7. Вариант сегментарной дуоденопластики с вмешательством на структурах большого дуоденального сосочка (папиллосфинктеропластика).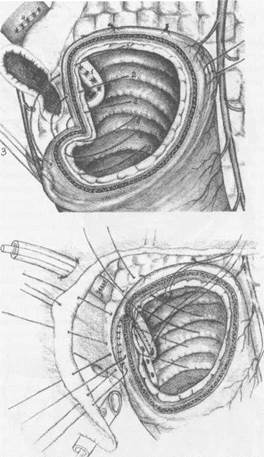
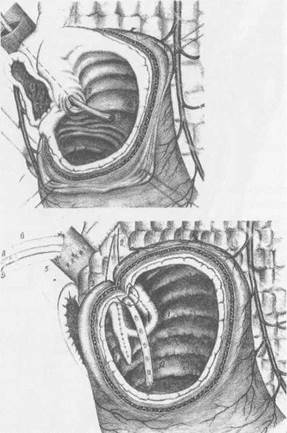
 цесса определяет вид РДП: пилоробульбопластика, бульбопластика, бульбодуоденопластика, пилоро-дуоденопластика. При тубулярных стенозах чаще выполнялась сегментарная дуоденопластика после их иссечения.
цесса определяет вид РДП: пилоробульбопластика, бульбопластика, бульбодуоденопластика, пилоро-дуоденопластика. При тубулярных стенозах чаще выполнялась сегментарная дуоденопластика после их иссечения.



