Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Хирургические доступы к легкимСодержание книги
Поиск на нашем сайте
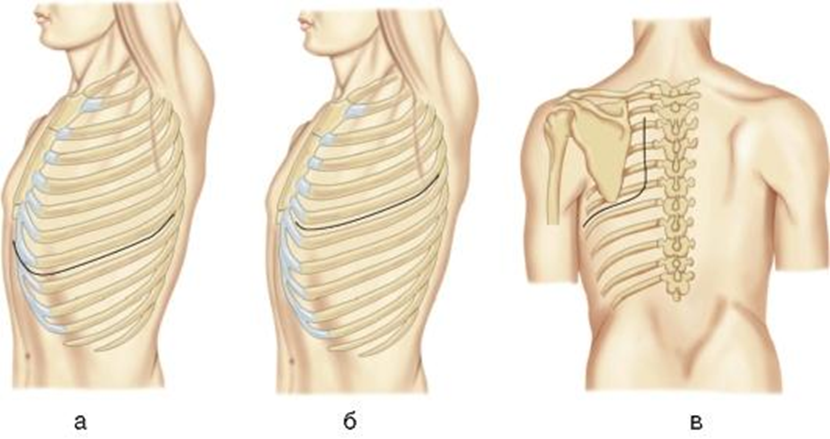
При операциях на легких больного обычно укладывают на здоровый бок с рукой, заведенной за голову и фиксированной к дуге операционного стола. Возможны укладки на живот, на спине. При этом может возникнуть опорожнение бронхов со стороны поражения в бронхиальное дерево здоровой стороны. Кроме того, после вскрытия плевральной полости и создания пневмоторакса анестезиологи должны будут снизить давление, создаваемое аппаратом искусственной вентиляции, для спадения пораженного легкого. Поэтому удобно, если во время операции будет выполнена не обычная, т.е. двулегочная вентиляция легких, а однолегочная, т.е. с раздельной вентиляцией бронхов. При выполнении оперативных вмешательств на лёгких обычно используют три хирургических доступа. • Передне-боковой доступ был разработан П.А. Куприяновым в 1955 году. Разрез кожи угловой. Вертикальная его часть проводится по парастернальной линии от уровня 3 ребра до нижнего края 4 ребра; горизонтальная проходит по 4 межреберью до задней подмышечной линии. Рассекаются кожа, подкожная клетчатка, поверхностная фасция, большая грудная мышца у места прикрепления к грудине, волокна передней зубчатой линии, широкая мышца спины отводится в сторону. Рассекают межрёберные мышцы, внутригрудную фасиию и париетальную плевру. С целью закрытия раны дополнительно иссекают хрящи 3 и 4 рёбер или производят резекцию ребра. Этот доступ позволяет широко подойти к корню легких. • Задне-боковой доступ начинают с разреза мягких тканей на уровне остистых отростков 3-4 грудных позвонков по паравертебральной линии. Далее разрез идёт по 6 ребру, огибая нижний угол лопатки, до передней подмышечной линии. Рассекают кожу, подкожную клетчатку, поверхностную и собственную фасции, волокна трапециевидной и ромбовидной мышц. По ходу шестого ребра пересекают широкую и частично зубчатую мышцу спины, межрёберные мышцы, внутригрудную фасцию и париетальную плевру. Для расширения доступа прибегают к резекции 1-2 рёбер. Этот доступ более травматичен, но позволяет выделить крупные бронхи, трахею. • Межрёберно-боковой доступ осуществляется разрезом по ходу 4 или 5 межреберья от паравертебральной до среднеключичной линии Доступ удобен, однако при нагноительных процессах в грудной клетке возможно затекание гноя в бронхи здоровой стороны. • Стернотомия
При задне-боковой торакотомии закрытие операционной раны грудной клетки не представляет труда, так как межреберные пространства в этих местах узкие. Закрытие при передне-боковой торакотомии из-за большого межреберного пространства связано с техническими трудностями. Целесообразно вначале наложить несколько узловатых плевромышечных швов, чтобы плевра под контролем зрения была захвачена в швы. Затем реберными крючками или реберным ретрактором сближают соседние реберные края, затягивая при этом швы. Для более надежного соединения сближают разъединенные разрезом соседние ребра перикостальным швом при помощи толстого шелка (двойная нить 4 размера, нить 3 размера) или полигликолида. Надежным способом ушивания межреберий является полиспастный шов. Вкалывают иглу в межреберье выше места торакотомии, выкалывают в межреберье ниже места операции, после чего еше раз обходят иглой нижнее ребро. Полиспастный шов хорошо затягивается, при его наложении устраняется возможность прорезывания нитей. Пульмонэктомия Показания: - рак лёгкого - запушенные нагноительные забалевания – множественные абсцессы легких, бронхоэктатическая болезнь, стафилококковая деструкция легких, сотовидное легкое с преимущественным поражением с одной стороны - врождённые пороки развития одного лёгкого – диффузная буллезная болезнь, атрезии бронхов с недоразвитием легочной ткани - туберкулез легких – цирротический или фиброзно-кавернозный (с гигантскими или множественными кавернами) туберкулёз одного лёгкого или сочетание казеозной туберкулёзной пневмонии с очаговыми изменениями б одном лёгком или осложнённый нагноением туберкулёз с одной стороны Противопоказания: декомпенсация функции дыхательной и сердечно-сосудистой систем, угрожающие жизни больного при условии выполнения операции. Условие выполнения операции: наличие полноценного легкого с другой стороны. Положение тела бального на столе: лежа на здоровом боку с рукой, заведенной за голову и фиксированной к дуге операционного стола. Обезболивание: эндотрахеальный наркоз, желательна однолегочная вентиляция легких. Хирургический доступ: как правило, передне-боковая торакотомия. Этапы хирургического приема Операцию начинают с пневмолиза – выделения лёгкого из сращений. Нередко с лёгким удаляют и плевральный мешок – выполняют плевропульмонэктомию. Пневмолиз выполняют как острым, так и тупым путём. При развитии кровотечения незамедлительно приступают к обработке элементов корня. При обработке медиастиальной плевры её инфильтрируют 0,25% раствором новокаина. Подходят к корню лёгкого и выделяют его элементы. Обработка элементов корня лёгкого имеет несколько вариантов. По Ф.Р. Киевскому:
При неонкологических операциях раздельную обработку корня начинают с перевязки лёгочной артерии. Это связано с тем, что в лёгком содержится около 1 л крови, потеря которого утяжеляет это травматичное вмешательство. При онкологических операциях начинают с перевязки лёгочных вен, так как при манипуляциях на лёгком возможен выброс в его кровеносные сосуды раковых клеток. Адвентицию сосудов надсекают, под них подводится диссектор. Каждый сосуд перевязывается двумя лигатурами, после чего между ними накладывается прошивная лигатура. Сосуд пересекается между прошивной и периферической лигатурами. В случае атеросклероза лёгочных артерий приходится использовать аппаратный шов сосудов. Пересечение бронха и закрытие его культи является одним из наиболее сложных моментов резекции легкого. Пересечение бронха должно происходить в здоровых тканях бронха. Культя бронха должна быть короткой и не иметь карманов. Пересечение бронха должно проходить у самого основания его разветвления. Стенки бронха не должны быть слишком освобождены от перибронхиальной ткани и не должны быть травмированы, так как в противном случае нарушается их кровоснабжение. Среди многочисленных вариантов пересечения бронхов чаще применяются следующие: По методу Rienhoff (Райанхофф) (1937) бронх закрывается в два приема. Сначала бронх пересекается таким образом, что остается длинная культя, которую захватывают зажимом и натягивают. После этого на уровне последующего пересечения бронх закрывается рядом матрацных швов, дистальнее которых отсекается остаток культи. Метод Overholt (Овехолт) (1952) применяется главным образом при пересечении главного бронха. Мембранозная часть бронха вворачивается погружными швами, закрывая культю бронха изнутри. Сокращенная таким способом наполовину культя бронха закрывается следущим рядом узловатых швов. По методу Crafoord (Крафуд) (1939) субмукозно из культи бронха удагяется дистальный С-образный хрящ. Полученная при этой мягкая культя желаемой длины закрывается подобно культе кишки, кисетным швом, поверх которого накгадывается второй ряд узловатых швов. Благодаря своей простоте наиболее распространен предложенный S w eet-Metr a s (Свит-Метрас) (1945) способ закрытия, при котором пересечение бронха магыми порциями сочетается с наложением узловатых швов на пересеченные участки бронха. За последние десятилетия все большее распространение получает механическийметод закрытии культи бронха (Амосов Н.М., 1957). Для этой цели с успехом применяется аппарат УКЛ-60, скобки которого размещаются косо к длиннику бронха в два взаимодополняющих ряда. Пересечение бронха при помощи сшивающего аппарата имеет следующие преимущества: шов осуществится инертными в отношении тканей бронха танталовыми скрепками, скрепки хорошо ложатся ровными рядами и не образуют карманов, отсечение бронха асептичное, плевральная полость предохраняется от проникновения инфекиии. Кроме этого, такая обработка культи бронха предохраняет от аспираиии в бронхи крови и жидкости. Сшивание бронха аппаратам происходит быстро, осуществляется легко и занимает всего несколько секунд. Недостаткам механического шва бронха является его меньшая надежность по сравнению с хорошо выполненным ручным швом. После выполнения резекции проверяется герметичность бронхиальной культи. В плевральную полость наливают тёплый физиологический раствор. При помощи наркозного аппарата раздувают лёгкие на выдохе на 10-15 сек. Об отсутствии герметизма швов судят по появлению пузырьков воздуха. При расширенных пульмонэктомиях нередко перевязку сосудов производят интраперикардиально по Allison - Л.К. Богушу - А.А. Травину либо трансперикардиально по Н.М. Амосову. Радикальная пульмонэктомия с интраперикардиальной обработкой корня легкого в чистом виде заключается в радикальном удалении лимфатических медиастинальных узлов вместе с легким и частью перикарда. Эта операция применялась при карциноме бронха. В настоящее время она применяется весьма редко, так как не имеет преимуществ перед обычной пневмонэктомией, а в случае необходимости степень радикализма лечения больного можно повысить лимфодиссекцией и химиолучевой адьювантной терапией. НО эта методика обработки магистральных сосудов легкого с успехом применяется при обширной воспалительной или рубцовой опухлевой инфильтрации корня легкого ихи при интраоперационном повреждении этих сосудов вне перикарда. Переднюю стенку перикарда рассекают вертикально, параллельно диафрагмальному нерву, а заднюю – по ходу идущих поперечно легочных вен, от чего разрез становится Т-образным. При интраперикардиальной обработке лигатуры накладываются в полости перикарда, а при трансперикардиальной – вне него, но через его полость. Методика раздельной обработки элементов корня обеспечивает высокую надёжность перевязки элементов корня, однако повышает длительность и опасность операции. Поэтому в современных условиях нередко используют обработку корня лёгкого en masse аппаратом УКЛ (ушиватель корня лёгкого). Аппарат накладывает несколько рядов танталовых скрепок одновременно на все элементы корня, чем исключает необходимость длительного и опасного препарирования элементов корня лёгкого. Эта техника, однако, менее надёжна в отношении кровотечения и развития бронхо-плевральных свищей – частого осложнения при пульмонэктомии. Поэтому обработку элементов корня аппаратом УКЛ нередко дополняют ручным швом. Закрытие остаточной полости после удаления лёгкого является важным этапом операции. Резкое смещение органов средостения в сторону удалённого лёгкого сказывается на функции дыхания и сердечнососудистой системы, особенно у лиц пожилого возраста. Такие больные через 1-2 года жалуются на чувство сжатия в области сердца, тахикардию. Для уменьшения этих последствий предлагалось заполнение остаточной полости мышцей на ножке, маслом (олеоторакс), кровью пациента и др. В настоящее время от этих приёмов отказались. Применяют пересечение диафрагмального нерва для того, чтобы вызвать парез купола диафрагмы и обеспечить высокое его стояние. Выход из операции Операцию завершают установкой активных дренажей вдоль позвоночника в наддиафрагмальное пространство до уровней корня лёгкого и купола плевры через разрез в 8 межреберье по задней подмышечной линии. После операции купол диафрагмы поднимается (иногда до 3 ребра спереди), сужаются межрёберные промежутки, средостение смешается в оперированную сторону. Остаточная полость к концу 4 недели заполняется экссудатом. В дальнейшем происходит фибротизация экссудата и к 4-8 месяцу полость запустевает.
|
||||||||
|
Последнее изменение этой страницы: 2021-02-07; просмотров: 582; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.146.255.161 (0.008 с.) |