Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Практичні завдання, які використовуються на занятті.Содержание книги
Поиск на нашем сайте
1. Встановлення психологічного контакту з хворим, батьками. Збирання скарг, анамнезу життя та захворювання. 2. Складання плану обстеження хворого з гіпоплазією легень, кістами легень, лобарною емфіземою. 3. Обстеження хворого з природженими кістами легень, гіпоплазією легень, лобарною емфіземою: огляд, пальпація, перкусія, аускультація. 4. Монтаж системи для дренування грудної порожнини. 5. Трактування даних рентгенологічного дослідження, КТ дослідження та обґрунтування діагнозу. 6. Визначення показань та протипоказань до консервативного або оперативного лікування при вадах розвитку дихальної системи. 7. Складання плану передопераційної підготовки хворого з природженими кістами легень, гіпоплазією легень, лобарною емфіземою 8. Демонстрація відео сюжетів оперативних втручань при цій патології. 9. Складання плану післяопераційного ведення хворих з природженими кістами легень, гіпоплазією легень, лобарною емфіземою. 10. Запропонувати план реабілітаційних заходів після оперативних втручань, виконаних в зв’язку з вадами розвитку.
Зміст теми. Гіпоплазія легень Гіпоплазія легень є недорозвинення всіх елементів легеневої структури (бронхів, судин та легеневої паренхіми). Головні та дольові бронхи закінчуються функціонально недосконалим рудиментом. Гіпоплазію легень пов’язують із порушенням формування первинних бруньок.
4 нед. 5 нед. 6 нед. Мал. 1 Мал. 2 Мал. 3 Первинний гортанно-трахейний виріст з’являється на 4 неділі розвитку (Мал.1). Спочатку він має круглу форму і з’єднується з вентрально-каудальною частиною глотки. На дистальному кінці вироста з’являються два потовщення, які називають легеневими бруньками. Ендодермальні бруньки, які складають закладку паренхіматозної частини брохів і легень, розпочинають свій розвиток всередині паренхіми, яка їх оточує і утворює строму легеневих дольок, хрящові пластини, гладку мускулатуру і сполучну тканину. Етапи формування бронхіального дерева представлені на мал.1-5.
Мал. 4
Мал. 5
Новонароджений Зупинка розвитку гортанно-трахейного паростка призводить до виникнення аплазії легень. Зупинка розвитку однієї з бруньок приводить до розвитку односторонньої аплазії (Мал. 6). Причиною гіпоплазії (Мал.7) легені можуть бути порушення ембріогенезу на кожній з послідующих стадій (Мал.2, 3, 4). Думають,що кістозна гіпоплазія легень (Мал. 8) частіше з’являється внаслідок зупинки розвитку в фазі гілкування бронхіального дерева після гілок 4-5 порядку. Утворення солітарних кіст (Мал. 10), а також лобарної емфіземи (Мал. 9) також з’являється внаслідок водного формування легеневої тканини. На відміну від попередніх станів вони можуть не проявляться зразу після народження, тому, що для їх прояву необхідно деякий термін легеневого дихання.
Мал. 6 Виникнення аплазії легені
Мал. 7 Виникнення гіпоплазії легені
Мал. 8 Кістозна гіпоплазія легень
Мал. 9 Лобарна емфізема
Мал. 10 Утворення солітарних кіст
В патогенезі гіпоплазій поєднуються порушення бронхіальної прохідності, що підтримує гіпоксію легеневої тканини та запустіння судинного русла легень, що супроводжується пневмосклерозом та розвитком обструктивної емфіземи легень. Патогенез легеневої гіпоплазії тісно пов’язаний з виникненням вродженої діафрагмальної грижі. Проста гіпоплазія легенів (ПГЛ) (за Н.О. Путовим) характеризується рівномірним зменшенням легені в об’ємі при редукції бронхіального дерева. Просвіт бронхів звужений, об’єм легені (долі) зменшений, кровопостачання збіднене. Ці зміни підтверджуються бронхографією – виявляється деформація та зближення бронхів, може бути помірне їх розширення. Гіпоплазована доля характеризується блідістю і “тістоподібною” консистенцією. Кістозна гіпоплазія легенів(КГЛ) – зменшення об’єму чи відсутність легеневої паренхіми в уражених областях при кістозному розширенні сегментарних чи субсегментарних бронхів. І.І. Платов (1971) виділяє два види кістозної гіпоплазії: а) з недорозвиненням легеневої паренхіми і кістозною зміною бронхів; б) з недорозвиненням бронхів і кістозним ураженням легень. Ця форма іменується полікістозом і спостерігається звичайно у дітей старшого віку та дорослих хворих. Гіпоплазія легень може поєднуватися з іншими вадами розвитку: діафрагмова грижа, вади розвитку кісткової системи, сечостатевих органів, серця, центральної нервової системи, системи органів травлення. Клінічні проявиПГЛ та КГЛ залежать в основному від об’єму недорозвиненої легені та приєднання інфекції. Можливе безсимптомне протікання гіпоплазій. Дуже часто впродовж тривалого періоду спостерігають респіраторний синдром у дітей, зумовлений бронхітом, гострою респіраторною вірусною інфекцією, пневмонією. Діти відстають у фізичному розвитку, скаржаться на біль у грудях. При огляді звертає на себе увагу деформація грудної клітки із западанням її на стороні процесу. В багатьох випадках відмічається акроціаноз та “барабанні палички”. Приєднання інфекції приводить до формування, так званої, вторинної хронічної пневмонії. Діти скаржаться на кашель із відходженням гнійної мокроти, субфебрильну температуру. При фізичних методах дослідження виявляється наступні зміни. При аускультації вислуховується послаблене дихання або відсутність його над ураженою зоною, сухі, вологі та змішані хрипи. Порушення функції міокарда в основному обмінного характеру. Інколи може зустрічатися гіпертрофія серця, дистрофія міокарда, легеневе серце. В діагностиці гіпоплазій легень вирішальне значення мають рентгенобронхологічні методи дослідження. Оптимальним терміном проведення бронхографічного обстеження у всіх вікових групах є період стійкої ремісії. При простій гіпоплазії характерним є зменшення об’єму грудної клітки на стороні ураження з інтенсивним затемненням у цій області, відмічається високе стояння куполу діафрагми, зменшення об’єму легень, що залежить від обсягу ураження. Серце та органи середостіння зміщені у сторону недорозвиненої легені, можливе пролабування здорової легені через переднє середостіння у другу половину грудної клітки (“легенева грижа”). Виявляються зміни кореня легень – його розширення та втрату чіткості анатомічних елементів, які зумовлені порушенням кровообігу та лімфообігу внаслідок запалення; характерні порожнинні утвори; збіднення легеневого малюнка, звуження міжреберних проміжків. До загальних ознак вад розвитку легенів відносяться звуження бронхів I–II порядку, розширення бронхів IV–V порядку, відсутність або різке зменшення кількості периферичних бронхів. Тому при бронхографії заповнюються крупні бронхи, мілкі бронхіальні розгалуження відсутні. При полікістозі рентгенологічна картина візуалізується у вигляді ніжних, чітко окреслених просвітлінь на фоні незмінної легеневої тканини, це нагадує бджолині стільники. В залежності від наявності загострення запального процесу, прозорість хворих легень може бути зниженою, кістозні порожнини в паренхімі можуть мати рівні рідини. На бронхограмах візуалізуються округлі порожнини, схожі на виноградні грона, бронхоектази та деформуючий бронхіт у хворих, котрі перенесли гнійно-запальне загострення з прогресивним перебігом. Оглядова бронхоскопія визначає катаральний катарально-гнійний, гнійний ендобронхіт. Ступінь порушення вентиляції залежить від активності запалення та погіршення прохідності бронхів. Метод лікування залежить від обсягу ураження, наявності ускладнень, особливостей перебігу хвороби, стану функції легеневого дихання. Консервативне лікування проводиться частіше у дітей з однобічним ураженням в межах долі при відсутності вторинних змін, так і рецидивного перебігу захворювання. Поряд з медикаментозним лікуванням та антибактеріальною терапією велике значення мають санаційні бронхоскопії. Поруч із консервативними методами застосовують і оперативне лікування. При цьому питання про доцільність операції вирішується в залежності від характеру вади, об’єму ураження, вираженості легеневої інфекції, функціонального стану легень та серцево-судинної системи, компенсаторних можливостей легеневого дихання та малого кола кровообігу, результатів обстежень інших органів та систем. Установлення порушень розвитку чи функції пов’язують з ризиком наступного оперативного втручання. Абсолютним показанням до оперативного лікування є локальні та мозаїчні форми ураження з обсягом вади розвитку до 12 сегментів з прогресивно-рецидивним типом гнійно-запального перебігу. Операція виконується поза фазою загострення, через 1-2 місяці після нього та через 1-2 тижні після бронхографічного обстеження. Ангіографічне обстеження не має суттєвого значення для часу проведення операції. Хірургічне лікування протипоказане при двосторонньому ураженні (до 12-15 сегментів), при вираженій дихальній недостатності, легеневій гіпертензії, при вадах і захворюваннях інших органів (серця, нирок, печінки, а також злоякісних утвореннях та захворюваннях ЦНС, крові). Спосіб оперативного лікування залежить від обсягу ураження. Типову анатомічну резекцію ураженої зони легені застосовують, якщо ураження локалізується в межах долі, двох долей або цілої легені. Економна (нетипова) резекція ураженої зони показана при локальному та мозаїчному ураженні. Сегментарна резекція легені показана при встановлених порожнинних утвореннях, як на протязі бронха, так і в паренхімі сегмента. Комбіновані резекції доцільно проводити хворим, які мали поряд з ураженням однієї або двох долей порожнинні утворення у суміжних ділянках легень. При економних та комбінованих операціях збережена пневматизація відіграє позитивну роль у попередженні перегину залишених бронхів та заповненні залишкового обсягу грудної порожнини. Післяопераційні ускладнення при лікуванні ГЛ: обтурація мокротинням бронхів, емпієма плевральної порожнини, нагноєння рани, пневмонія, гостра серцево-судинна недостатність. Вроджені кісти легень Виникнення їх пов'язане з порушенням розвитку бронхів та альвеол у внутрішньоутробний період. Якщо воно відбувається на ранніх етапах ембріогенезу, то виникають поодинокі кісти великих розмірів, а в пізні терміни — множинні, дрібні, які називають полікістозом легень. Їх формуванню сприяє ріст неправильно розвинутих бронхіальних зачатків з механічним розтягненням їх накопичуваним слизом. Внутрішня поверхня кісти вкрита епітелієм, а в ніжці інколи знаходять елементи бронхів та гладенькі м'язові волокна. Вроджені бронхогенні кісти по розташуванню можуть бути центральними та периферичними. Центральні кісти іноді сполучаються з бронхом. Кісти можуть бути заповнені повітрям або рідиною. За клінічним перебігом розрізняють кісти неускладнені та ускладнені. Неускладнені вроджені кісти з безсимптомним перебігом, як правило, випадково виявляють під час рентгенологічного дослідження. Такі кісти необхідно диференціювати з набутими повітряними кістами та абсцесами легень, які виникають після гострої гнійної деструктивної пневмонії. У таких кістах через 6 міс з'являється епітеліальна вистілка, клінічно й рентгенологічно вони не відрізняються від вроджених. У таких випадках допомагає проведення морфологічних дослідження. Основним методом діагностики є рентгенологічний (Мал. 11)
Мал. 11 Вроджена кіста верхньої частки правої легені: визначаються чіткі контури повітряного утворення
Ускладнення вроджених кіст розподіляють таким чином: нагноєння кісти — 60 %, напружена кіста — 20 %, прорив у плевральну порожнину 5 %. На кісти з безсимптомним перебігом припадає 15 %. Нагноєння кісти виникає в будь-якому віці і супроводжується погіршенням загального стану, підвищенням температури тіла до високих цифр, інтоксикацією, ознобом, лейкоцитозом. На рентгенограмі (Мал.12) виявляють порожнину круглої форми з рівнем рідини.
Мал.12. Вроджена кіста правої легені з рівнем рідини (нагноєння)
На томограмі чітко визначається капсула кісти, відсутня перифокальна запальна реакція, що допомагає відрізнити вроджену кісту від абсцесу при внутрішньолегеневій формі ГГДП. Параезофагеальні діафрагмальні грижі, за яких частина шлунка знаходиться в грудній порожнині та під час рентгенологічного дослідження виявляється у вигляді порожнини з рівнем рідини, можуть стимулювати картину нагноєння кісти. У таких випадках необхідно провести рентгенологічне дослідження з контрастною речовиною. Діагностичну пункцію не проводять з метою запобігання інфікуванню плевральної порожнини. У такому самому об'ємі проводять дослідження в разі полікістозу легень за підозри на стільниковий малюнок кишкових петель при лівобічній діафрагмальній грижі. Вроджена напружена кіста легені (мал. 13) клінічно проявляється симптомами дихальної недостатності важкого ступеня, яка виникає в кістах легень з клапанним механізмом у привідному бронху. Клапан утворюється внаслідок перегину бронха, косого його сполучення з порожниною кісти, гіпертрофії слизової оболонки або закупорювання бронха мокротинням, слизом. У таких дітей визначаються задишка, утруднене дихання з участю допоміжних м'язів в акті дихання, ціаноз шкіри. Крик та неспокій супроводжують напади асфіксії.
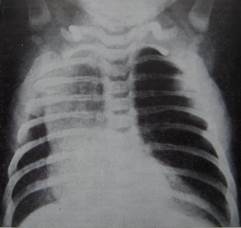
Мал. 13. Вроджена кіста правої легені, напруження визначається зміщення межистіння. Клініка. При обстеженні дитини виявляють відставання половини грудної кліткив акті дихання на боці ураження. Перкуторно над легеневим полем визначається тимпаніт, межі серця зміщені в здоровий бік. Дані об'єктивного дослідження не дозволяють виключити напружений пневмоторакс, який является легенево-плевральною формою гострої деструктивної пневмонії з тривалим важким перебігом та вираженою інтоксикацією. Але під час рентгенологічного дослідження виявляють контури кісти, інколи наявність у ній перетинок. Диференціальна діагностика. Напружену кісту легень треба відрізняти від вродженої часткової емфіземи, яка рентгенологічно характеризується збідненням легеневого малюнка, підвищеною прозорістю легеневої паренхіми, найчастіше в ділянці верхньої частки лівої легені та вираженим зміщенням органів середостіння і сплощенням куполу діафрагми. Розрив ускладненої кісти призводить допневмотораксу, піотораксу або піопневмотораксу. Диференціальний діагноз з легенево-плевральними формами ГГДП у цьому випадку утруднений. Тому необхідно враховувати анамнез, клінічний перебіг захворювання. Лікуваннявроджених кіст тільки хірургічне після встановлення діагнозу. Якщо виявлено напружену кісту, перед операцією показано проведення пункції і дренування кісти з метою зменшення внутрішньогрудного тиску. Обсяг оперативного втручання визначається розмірами та поширенням кістозного утворення. У разі кіст невеликого діаметра виконують цистоектомію, середнього — сегментарну резекцію легені, а якщо діаметр кіст перевищує поперечний розмір повітряної частки легені, показана лобектомія, іноді з резекцією язичкових сегментів легень. Вроджена часткова емфізема. Виникнення цієї рідкісної вади пов'язують з наявністю клапана вбронху внаслідок недорозвинення хрящових кілець або гіпертрофії слизової оболонки бронха чи його стенозу. Патоморфологічні дослідження виявляють аплазію гладеньких м'язів термінальних респіраторних бронхіол, відсутність проміжних генерацій дрібних бронхів або аплазію всього респіраторного відділу частки легені з наявністю мікрополікістозу. Все це призводить до порушення еластичних властивостей легень. Обструктивним чинником є здавлення бронха аномально розташованими судинами — артеріальною протокою, зв'язкою або розширеною веною. Клініка вродженоїлобарної емфіземи залежить від показників внутрішньогрудного тиску та зміщення органів середостіння. За клінічними проявами та терміном виникнення вроджену часткову емфізему поділяють на декомпенсовану, субкомпенсовану та компенсовану форми. Клінічно декомпенсована, або гостра локалізована, вроджена емфізема проявляється у новонароджених у перші дні життя. Для неї характерні класичні прояви синдрому внутрішньолегеневого напруження: гостра, прогресуюча дихальна недостатність, наростаюча задишка, напади кашлю та ціанозу, тахікардія. Діти неспокійні, положення тіла вимушене на хворому боці, під час дихання візначається втягнення міжреберних проміжків, випинання ураженої половини грудної клітки, її відставання в акті дихання. Органи межистіння різко зміщені в здоровий бік, перкуторно — на ураженому боці тимпаніт, аускультативно - дихання відсутнє. На рентгенограмі (Мал.14.)
Мал.14. Вроджена лобарна емфізема верхньої долі лівої легені. визначають посилену прозорість легеневого малюнку майже до його відсутності на боці ураження, виявляють затемнення трикутної форми, які прилягають до межистіння і зумовлені ділянками відтиснутої, колабованої легеневої паренхіми. Купол діафрагми сплощений. Уражена частка легені пролабує в здоровий бік з утворенням межистинальної грижі. За субкомпенсованої форми клінічні ознаки з'являються у віці 1—3 міс, поступово посилюються розлади дихання, але напади ціанозу короткочасні. Рентгенологічно виявляють збільшення прозорості та слабо виражений легеневий малюнок, поряд з роздутою часткою легені видно тінь колабованої здорової частки, помірне зміщення органів межистіння. Компенсована форма проявляється в дітей віком понад 1 рік, коли розвиваються інфекційні хвороби або грип. Під час фізичного навантаження виникає легка задишка та швидка втомлюваність. Діти відстають у фізичному розвитку; уражена половина грудної клітки вибухає, може бути сколіоз. Локалізована вроджена емфізема може бути випадково виявлена під час флюорографічного або рентгенологічного дослідження. Диференціальну діагностикупроводять з напруженим пневмотораксом, напруженою кістою легені, діафрагмовою грижею, емфіземою внаслідок наявності сторонніх тіл у бронхах, компенсованою емфіземою при пневмонії. Серед додаткових методів дослідження застосовують бронхоскопію, бронхографію перш за все при компенсованих формах вродженої локалізованої емфіземи. Комп'ютерну томографію (КТ) використовують в окремих випадках, коли більш прості й малоінвазивні методи дослідження не інформативні для уточнення діагнозу. Лікуваннягострої локалізованої вродженої емфіземи новонароджених хірургічне. Обов'язковим є визначення вентиляційно-перфузійних показників. Показана термінова торакотомія, видалення ураженої частки легені. Сегментарна резекція легені може, за необхідності, поєднуватися з усуненням судинного компонента аномалії (пересічення артеріальної протоки або зв'язки). Якщо умови та досвід хірурга не гарантують належну безпечність операції, то зменшити наростаюче внутрішньолегеневе напруження можна шляхом проведення бронхоскопії та тимчасової оклюзії бронха ураженої частки легені пломбою. Радикальну операцію виконують з передньобічного доступу по п'ятому міжребровому проміжку. Розтин плевральної порожнини проводять обережно, тому що перерозтягнена паренхіма ураженої частки легені може ушкодитись. Операція ускладнюється тим, що роздута частка легені займає всю плевральну порожнину і перешкоджає маніпуляціям на корені легені. При субкомпенсованій формі терміновість оперативного втручання визначається станом хворого; при компенсованій формі операцію виконують у плановому порядку. МАТЕРІАЛИ ДЛЯ САМОКОНТРОЛЮ.
Мал.15. А. бронхогенна напружена кіста, зміщення межистіння. Б. вигляд її на операції, кіста виходить з верхньої долі
Мал.16. Кістадематозна аномалія у новонародженої дитини. А. З клінічними ознаками респіраторного дистреса. Б. Без них.
Мал.17. А.бронхогенна, центрально розташована кіста, що сполучається з бронхом, про що говорить рівень рідини. В.Центральна кіста не сполучена з бронхом (немає рівня рідини). С.Центральна кіста (В) на КТ.
Мал.18. Вроджена кіста правої легені, що наповнена рідиною.
Мал.19. Напружена повітряна кіста правої легені. Медіастінальна грижа. Матеріали для самоконтролю. Ситуаційні завдання: Задача 1. У новонародженої дитини стан важкий, задишка, дихання ліворуч різко ослаблене, перкуторно — коробковий звук. При оглядовій рентгенограмі грудної клітки — зліва підвищена прозорість легеневої тканини з ледь помітним легеневим рисунком. Помірне зміщення межистіння вправо. У нижньому відділі зліва — трикутна тінь, прилегла до тіні серця. 1. Ваш діагноз? 2. Яка форма захворювання? 3. Хірургічна тактика чергового лікаря.
Задача 2. У дитини першого року життя при обстежені на бронхограмі на фоні різкого підвищення прозорості легеневої тканини виявляються стоншені, відривчасті бронхи верхньої частки та язичкових сегментів, потовщені, зібрані в китицю бронхи нижньої частки. 1. Про яку патологію йде мова? 2. З якими захворюваннями треба проводити диференціальну діагностику? 3. Тактика лікування.
Задача 3. У дитини першого року, на тлі повного клінічного здоров’я, при рентгенологічному обстеженні виявлене в легені кістозне утворення до 1 см в діаметрі. Стан задовільний, дихальної недостатності немає. 1. Ваш діагноз? 2. Яка ваша тактика? 3. З якими захворюваннями треба проводити диференціальну діагностику?
Задача 4. У новонародженої дитини стан хворого важкий, наростають ознаки дихальної недостатності: задишка, дихання ліворуч різко ослаблене, перкуторно — коробковий звук. При оглядовій рентгенограмі грудної клітки — зліва підвищена прозорість легеневої тканини з ледь помітним легеневим рисунком. Помірне зміщення межистіння вправо. Виставлено діагноз: вроджена лобарна емфізема. 1. Яка хірургічна тактика? 2. Яка форма захворювання? 3. З якими захворюваннями приходиться проводити диференціальну діагностику?
Задача 5. У дитини 1 року стан хворого середньої тяжкості помірно виражена дихальна недостатність: задишка, дихання ліворуч ослаблене, перкуторно — коробковий звук. При оглядовій рентгенограмі грудної клітки — зліва підвищена прозорість легеневої тканини з ледь помітним легеневим рисунком. У нижньому відділі зліва — трикутна тінь, прилегла до тіні серця. Встановлено діагноз: вроджена лобарна емфізема. Показано радикальне оперативне втручання. 1. Який об’єм оперативного втручання? 2. Яка форма лобарної емфіземи? 3. Які терміни оперативного втручання?
Задача 6. У дворічного хлопчика, при рентгенологічному обстеженні виявлено в верхній долі правої легені кістозне утворення до 5 см в діаметрі, без ознак запалення. При контрольному обстеженні динаміка відсутня. Стан задовільний, дихальної недостатності немає. 1. Про яку патологію йде мова? 2. Які терміни оперативного втручання? 3. Який об’єм оперативного втручання? Задача 7. У хлопчика 6-ти років через два роки після того, як батьки відмовились від оперативного лікування з приводу вродженої кісти верхньої долі правої легені, при рентгенологічному обстеженні виявлено на тому місці округле утворення до 9см в діаметрі з рівнем рідини. Виражені запальні явища: підвищення температури тіла до 39оС, задишка, дихальна недостатність. При подальшому обстеженні підтверджений діагноз: вроджена кіста верхньої долі правої легені, з ускладненням. Стан тяжкий. 1. Яке ускладнення кісти виникло в даному випадку? 2. Які терміни оперативного втручання? 3. Який об’єм оперативного втручання?
Задача 8. У дитини 3-х діб після народження виражена дихальна недостатність. При обстеженні виявлено: синдром внутрішньолегеневого напруження зліва, під час крику дитина розовішає. Установлено діагноз: вроджена лобарна емфізема зліва. 1. Яка доля при цій патології найбільш часто уражена? 2. Терміни оперативного втручання? 3. Об’єм оперативного втручання? Задача 9. У дитини 5 місяців при обстеженні виявлено: в середній долі правої легені округлої форми кістозне утворення, без явищ запалення. Стан хворого задовільний. Порушень дихання не виявлено. 1. Про яку патологію слід подумати? 2. Яке ускладнення кісти найбільш імовірне? 3. Яка лікувальна тактика?
Задача 10. У дитини у віці 1 року відмічене затяжний перебіг бронхопневмонії. За даними оглядової рентгенограми органів грудної клітки-посилена пневмотизація лівої легені, зміщення межистіння вправо, ателектаз нижньої частки зліва. 1. Який імовірний діагноз? 2. Яка лікувальна тактика? 3. Об’єм оперативного втручання?
Тестові завдання: 1. Дитина 3-х років знаходилась під диспансерним наглядом у пульмонолога з приводу частих захворювань дихальної системи. При черговому обстеженні дитини встановлено діагноз: кістозна гіпоплазія легенів. Методом вибору лікування при кістозній гіпоплазії легені є: А. Хірургічний В. Диспансерне спостерігання С. Хірургічне лікування протипоказано D. Консервативне лікування Е. Санаторне-курортне лікування
2. Новонароджений в тяжкому стані з синдромом дихальної недостатності госпіталізований в дитяче хірургічне відділення. При обстеженні встановлено діагноз: вроджена лобарна емфізема. Методом лікування при вродженій лобарній емфіземі є: А. Очікувальна тактика В. Консервативне лікування С. Радикальна операція D. Пункція утворення Е. Дренування плевральної порожнини
3. У хлопчика 3-х місяців при обстеженні діагностовано: вроджена кіста легені, ускладнення напруженням і розташована субплеврально в межах одного сегмента. Яку операцію найдоцільніше виконати в даному випадку? А. Лобектомію В. Цистектомію С. Пульмонектомію D. Сегментектомію Е. Марсупіалізацію кісти
4. У новонародженого з синдромом дихальної недостатності діагностовано вроджену лобарну емфізему. Після передопераційної підготовки проведено оперативне втручання – лобектомія. Найчастіші ускладнення після цієї операції є: А. Нагноєння післяопераційної рани В. Тривала злоякісна гіпертермія С. Пневмоторакс, залишкова плевральна порожнина, ателектаз, пневмонія D. Деформація грудної клітки Е. Ексудативний плеврит, емпієма плеври, гемоторакс
5. У новонародженого з синдромом дихальних порушень після обстеження виявлено: вроджену лобарну емфізему верхньої долі лівої легені. Найчастіша локалізація вродженої лобарної емфіземи є: А. Верхня частка правої легені В. Верхня частка лівої легені С. Нижня частка правої легені D. Нижня частка лівої легені Е. Середня доля правої легені
6. У хлопчика 4-х місяців, що надійшов до хірургічного стаціонару при обстеженні виявлено: синдром внутрішньогрудного напруження зліва. Яка з перелічених аномалій розвитку не призводить до розвитку синдрому внутрішньогрудного напруження? А. Лобарна емфізема В. Кіста легені С. Справжня діафрагмова грижа D. Несправжня діафрагмова грижа Е. Агенезія легені
7. У новонародженого в пологовому залі виявлено: не різко виражений синдром дихальних порушень. При обстеженні встановлено: частково не розправлені ділянки легенів. Коли відбувається повне розправлення легень після пологів у новонароджених? А. Відразу В. Через 1 годину С. Через 6 годин D. Через добу Е. Протягом декількох днів
8. У дитини 3-х діб після народження виражена дихальна недостатність. При обстеженні виявлено: синдром внутрішньолегеневого напруження зліва, під час крику дитина розовішає. Найвірогідніший діагноз: А. Діафрагмова грижа В. Атрезія хоан С. Кіста легені D. Лобарна емфізема Е. Пневмоторакс
9. У дитини 6 місяців з’явилися симптоми дихальної недостатності. При обстеженні виявлено: вроджена кіста легені, ускладнена напруженням і розташована субплеврально в межах одного сегмента. Яку операцію найдоцільніше виконати у цієї дитини? А. Лобектомію В. Цистектомію С. Пульмонектомію D. Сегментектомію Е. Марсупіалізацію кісти
10. В хірургічне відділення госпіталізований хлопчик 3-х років з тяжкою дихальною недостатністю. Після обстеження встановлено діагноз: вроджена напружена кіста верхньої долі правої легені. Який вид лікування показаний даної дитини? А. Радикальна операція В. Консервативне лікування С. Пункція кісти D. Дренування кісти Е. Очікувальна тактика
Перелік теоретичних питань. 1. Класифікація гіпоплазії легень. 2. Ембріогенез легень. 3. Основні клінічні симптоми гіпоплазії легень. 4. Методи діагностики гіпоплазії легень. 5. Диференціальна діагностика гіпоплазії легень 6. Хірургічна тактика при гіпоплазії легень 7. Методи хірургічних втручань при гіпоплазії легень. 8. Класифікація вроджених кіст легень. 9. Основні клінічні симптоми вроджених кіст легень. 10. Діагностика вроджених кіст легень. 11. Диференціальна діагностика вроджених кіст легень. 12. Вид анестезії при оперативному втручанні. 13. Методи оперативних втручань при вроджених кістах легень. 14. Післяопераційні ускладнення. 15. Класифікація вродженої лобарної емфіземи легень. 16. Основні клінічні симптоми вродженої лобарної емфіземи легень. 17. Методи діагностики вродженої емфіземи легень 18. Показання до оперативного втручання. 19. Види оперативних втручань при вродженій емфіземі легень
Практичні завдання 1. Аналіз оглядових рентгенограм грудної порожнини. 2. Монтаж системи для дренування грудної порожнини.
Рекомендована література. Основна література: 1. Ашкрафт К.У., Холдер Т.М. Детская хирургия. Санкт-Петербург,1996; 384с. 2. Исаков Ю.Ф. Хирургические болезни детского возраста. – М.:Медицина, 2004 г. – 1т, 567с. 3. Сушко В.И. Хірургія дитячого віку. – Київ, Здров’я, 2009р.- 704 с. 4. Исаков Ю.Ф., Дронов. Детская хирургия. (национальное руководство)-М»ГЭОТАР-Медиа»,2008.-809с. Додаткова література: 1. Резник Б.Я., Запорожан В.Н., Минков И.П. Врожденные пороки развития у детей. – Одесса: АО:БАХВА,1994. – 448с. 2. Соловьев А.Е. Неотложная хирургия детского возраста. – Запорожье, 2000.- 421с 3. Хірургічні хвороби./ под.ред. Грубника В.В. – Одеса, 2003г. – 447с. 4. Шунько Е.Е., Ханес Г.С., Лакша О.Т.Перинатальный сепсис. Учебно-метод. Пособие. Киев. Рутения, 2002 5. Diagnostic Radiology / Ed. by C.A.Gooding. – J.B. Lippincott Company, Philadelphia, 1990.- 552p.
АТРЕЗІЯ СТРАВОХОДУ. ВРОДЖЕНІ ДІАФРАГМОВІ ГРИЖІ. Актуальність теми. Атрезія стравоходу не тільки одна з самих частих, але й одна з самих складних для лікування у новонароджених вада розвитку. Популяційна частота вади: 1 випадок на 5000 новонароджених. Найчастіше цю патологію діагностують у недоношених дітей. У 20 — 50 % випадків ця вада розвитку поєднується з іншими вадами. Діафрагмові грижі відзначаються не тільки їх частотою, але й високим відсотком рецидивів, с приводу яких діти оперуються декілька разів.Таким чином, знання основних клінічних ознак та особливості діагностики допоможуть визначити правильну тактику лікування та сприятимуть зменьшенню ускладнень.
2. Конкретні цілі: 1. Проаналізувати частоту і структуру атрезії стравоходу, вроджених діафрагмових гриж у дітей. 2. Класифікувати атрезію стравоходу, вроджені діафрагмові грижі. 3. Засвоїти ембріопатогенез атрезії стравоходу, вроджених діафрагмових гриж. 4. Розпізнати основні симптоми атрезії стравоходу, вроджених діафрагмових гриж у дітей. 5. Оволодітинавичками об’єктивного обстеження хворого: огляду, пальпації та інших видів клінічного обстеження хворих з атрезією стравоходу, вродженими діафрагмовими грижами. 6. Ознайомити з методами діагностики атрезії стравоходу, вроджених діафрагмових гриж. 7.Обґрунтувати методи діагностики атрезія стравоходу, вроджених діафрагмових гриж. 8. Інтерпретувати результати лабораторних досліджень, проводити диференційну діагностику, формулювати клінічний діагноз, призначати лікування хворим з атрезію стравоходу, вродженими діафрагмовими грижами. 9. Визначити показання до консервативного і хірургічного лікування цієї патології. 10. Запропонувати лікарську тактику при наявності вад розвитку стравоходу і діафрагми. 11. Сформулювати повний клінічний діагноз, згідно до класифікації цих захворювань. 12. Встановлювати психологічний контакт з батьками з метою підвищення готовності до лікування (у тому числі і хірургічного) та усвідомлення негативних наслідків хвороби в разі невиконання лікарських рекомендацій.
|
||||
|
Последнее изменение этой страницы: 2016-12-09; просмотров: 667; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.116.24.238 (0.013 с.) |