Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Вроджені захворювання хребта.Содержание книги
Поиск на нашем сайте
Деформації хребта. Терміни кіфоз, сколіоз, лордоз були запропоновані Галеном у ІІ віці до нашої ери. Сколіоз – це викривлення хребта у фронтальній площині, кіфоз –відхилення вісі у сагітальній площині дозаду, лордоз - відхилення допереду. Хребет дитини розвивається та змінюється протягом періоду зростання. У новонароджених хребет має форму пологої, вигнутої дозаду дуги. Коли немовля починає піднімати та тримати голівку, формується фізіологічний шийний лордоз, потім, у віці 5-6 місяців, коли дитина починає сидіти, розвивається кіфоз грудного відділу хребта. У 8-9 місяців, коли дитина починає стояти, а потім ходити, виникає поперековий лордоз. Усі ці фізіологічні вигини хребта формуються здебільшого протягом першого року життя, потім удосконалюються та індивідуально змінюються на всьому періоді зростання дитини. Остаточно, у 20-21 рік, визначається тип постави. Постава -це звичайне положення тіла, набуте протягом зростання дитини. Нормальний розвиток і зростання дитини формують вірну поставу. Порушення виникають під впливом незадовільних факторів. Для визначення постави треба оглядати дитину в світлому, теплому приміщенні. Світло повинно падати спереду. Визначається постава стоячи спереду, ззаду, збоку. Особлива увага приділяється положенню голови, надпліччя, хребта, таза, нижніх кінцівок, симетрії грудної клітки, лопаток, верхніх, передніх гребнів, трикутників талії, що утворені між прямою рукою та лініями вигинів талії; сідниць та сідничних складок, нижніх кінцівок. Обов’язково вивчається хода, її вплив на зміни постави, об’єм активних, пасивних рухів у суглобах верхніх та нижніх кінцівок, різних відділах хребта. Патологічна постава, яка пов’язана з різницею довжини нижніх кінцівок, виправляється компенсацією вкорочення в положенні стоячи, підкладанням спеціальної стельки або косячка, виготовленням ортопедичного взуття з урахуванням вкорочення. За Штеффелем визначають 5 типів постави:
І - нормальна; ІІ - патологічна; ІІІ - плеската; ІV - плескато-вигнута; V - кіфоз
Плеската постава частіше буває у дітей астенічного типу. Грудна клітка плеската, передньо-задній розмір її значно зменшений, живіт утягнутий, або навпаки, вип’ячений. Ознаки фізіологічних вигинів незначні, лопатки випинаються. М’язова система розвинута погано. Обсяг рухів хребта звичайний. Така постава є передумовою виникнення сколіозу. Лордична постава частіше буває у дітей дошкільного віку. Основним проявом її є посилений поперековий лордоз, що призводить до нахилу плечей допереду, сідниць – дозаду; у зв’язку з цим вигин у грудному відділі хребта зменшений. Лордична постава у дітей розвивається як компенсація деформації інших відділів хребта, нижніх кінцівок, проксимальних відділів стегон. Сколіотична постава характеризується зміщенням хребта у бік, фізіологічні вигини в усіх відділах в сагітальній площині збережені. Визначається нахил голови у бік, асиметрія надпліччя, трикутників талії. Частіше деформація буває у грудному, груднинно-поперековому відділах. При вірному (симетричному) вкладанні дитини на живіт, сколіотична постава не визначається. Це спостерігається й тоді, коли дитина активно напружує м’язи, оглядається стоячи, нахилившись допереду, що виключає статичне навантаження на хребет. Сколіотична постава у дітей пов’язана насамперед з різним тонусом м’язів спини, або їх асиметричним розвитком. При рентгенологічному обстеженні у горизонтальній площині, відхилень хребта від норми не визначається. Профілактика порушень постави полягає у створенні нормальних умов зростання дитини: · максимальне оздоровлення навколишнього середовища; · дотримання режиму дня; · вірне, збалансоване харчування, збагачене вітамінами, мікроелементами, відповідне віковим вимогам; · фізичне виховання (ранкова гімнастика, заняття різними видами спорта), закалювання; · дотримання норм санітарно-гігієнічних умов у приміщеннях, де перебуває дитина. Формування постави слід починати у ранньому віці – навчити дитину вірно сидіти, стояти, ходити, виробити вірну робочу позу під час занять сидячі. Батькам, вихователям дитячих садків, вчителям шкіл треба приділяти цьому увагу. Профілактичні заходи насамперед треба проводити серед ослаблених дітей, тих, що знаходяться під диспансерним наглядом, особливо під наглядом лікаря-ЛФК, ортопеда, педіатра. Лікування порушень постави полягає у призначенні ЛФК (постійно, тривалістю не менше 20-40 хвилин на добу), масажу - курсом по 10-15 сеансів з урахуванням стану м’язів з обох боків та різниці у тонусі симетричних груп м’язів тулуба. Призначаються полівітаміни, особливо у осінньо-зимовий період, препарати, які покращують обмінні процеси та нормалізують їх, особливо мінеральний обмін. При визначенні порушень постави, залежно від проявів деформації, діти повинні оглядатися дитячим ортопедом 1 раз у 3-6 місяців. Рентгенологічне обстеження призначається для підтвердження діагнозу та у випадках прогресування захворювання (1 раз на рік, за медичними показаннями – частіше). Кіфоз – це викривлення хребта у сагітальній площині, вигином дозаду. Частіше спостерігається в грудному, рідше - інших відділах хребта. Визначають такі види кіфозу: · вроджений; · набутий; · рахітичний. Вроджений кіфоз спостерігається при вадах розвитку хребта та м’язів спини (клиноподібні хребці, додаткові хребці й ребра та інш.). Посилений кіфоз може спостерігатися у немовлят, але частіше виявляється у 5-6 місячному віці. Під час зростання дитини деформація може значно посилитися, що призводить до затримання росту. Лікування. Дитині з вродженим кіфозом проводяться заходи з попередження посилення деформації. Призначається коригуюча гімнастика, гіпсові ліжка у положенні максимальної корекції. Якщо методи консервативного лікування неефективні, захворювання прогресує, виникає питання про хірургічну корекцію вади розвитку хребта та грудної клітки. Набутий кіфоз – виникає як наслідок захворювань, під час яких відбувається деформація хребців (травма хребта, остеохондропатії, рахіт, туберкульозний спондиліт та інш.). Рахітичний кіфоз – найчастіше спостерігається у дітей внаслідок рахіту або рахітоподібних захворювань. Швидко розвивається ця патологія тоді, коли дитина починає самостійно сидіти. Лікування рахітичного кіфозу у дітей першого року життя насамперед полягає у комплексних профілактичних заходах. При клінічних ознаках захворювання треба застосовувати ортопедичні заходи: не саджати дитину надто зарано, частіше викладати на живіт, зміцнювати м’язи тулуба. Обов’язково треба призначити специфічне лікування вітамінами групи “Д” та препаратами, які нормалізують мінеральний обмін; ЛФК, масаж тулуба, кінцівок, ультрафіолетове опромінювання, дотримання оптимального режиму дня, повноцінне, збалансоване харчування. У літній період року рекомендується санаторно-курортне лікування, оздоровлення. Остеохондропатичний або юнацький кіфоз – виникає насамперед при хворобі Шейєрмана-Мау й полягає у остеохондропатії апофізів хребців. Спостерігається у хлопчиків 12-17 років, у дівчаток – 11-15 років. Хлопчики хворіють частіше. Хвороба Кальве – це остеохондропатія тіла хребця або vertebra plana виявляється у дітей віком від 3 до 15 років. Найчастіше спостерігається в дітей у 5-7 років. Сколіоз – стійке бокове викривлення хребта, при якому визначається торсія, що обумовлюється патологічними змінами у самому хребті та паравертебральних тканинах, супроводжується прогресуванням деформації зі статико-динамічними порушеннями і функціональними змінами внутрішніх органів (Ю.Ф.Ісаков, 1998). Найбільш поширені неврогенна, м’язова гіпотези та природжене походження сколіозу. Вроджений сколіоз виникає на основі вад розвитку хребта, ребер, грудної клітки. Відхиленням розвитку хребта можуть сприяти фізичні, хімічні, біологічні фактори та захворювання, які впливають на 5-10 тижні ембріогенезу. У визначені періоди формуються однотипові вади. Прогресування деформації завжди залежить від вади та варіантів її поєднання з іншими змінами. Ідиопатичний сколіоз найбільш поширена форма патології, остаточно його етіологія не доведена. Патологічні зміни полягають у виникненні дегенеративно-дистрофічних змін хребців, м’язів, зв’язок, тощо. Набуті сколіози розвиваються на фоні різних хвороб, наслідків пошкоджень. Сколіози неврогенного пошкодження спостерігаються при захворюваннях, вадах розвитку нервової системи (мієлодисплазія, нейрофіброматоз, наслідки спинальної, черепно-мозкової травми, особливо у новонароджених, дитячому спастичному паралічу та ін.). Міопатичне походження сколіозів пов’язане із недостатнім розвитком м’язів і зв’язок, дистрофічними процесами, вадами розвитку. У дітей поширена група сколіозів міопатичного походження на підставі рахіту та рахітоподібних захворювань. Сколіоз може бути простим, з однією боковою дугою викривлення, складним –при виникненні декількох дуг викривлення та тотальним, коли увесь хребет уражений. Сколіотична постава може бути функціональною, як наслідок плескатої кіфотичної постави. При горизонтальному положенні та підтягуванні дитини догори клінічні ознаки (асиметрія кутів лопаток, надпліччя, різні трикутники талії, тощо) зникають; якщо вони залишаються, це вказує на торсію хребців, що є проявом початкових форм сколіозу. При огляді дитини треба визначити: · рівень нижніх кутів лопаток; · симетричність лопаток відносно хребта; · рівень надпліччя з обох боків; · симетричність ключиць; · розташування голови та симетричність обличчя; · симетричність грудної клітки; · симетричність таза (визначити розташування гребнів клубових кісток з обох боків, положення крижі); · функціональне вкорочення кінцівки; · симетричність трикутників талії; · рухомість хребта у різних відділах; · розташування остюкуватих відростків хребців (краще визначити за допомогою фарби); · визначити м’язові валики з обох боків, або реберний горбок (за похилів допереду); · симетричність сідниць та сідничних складок. Дитину слід оглядати у світлому приміщенні, щоб світло падало спереду або ззаду, у положенні дитини стоячи оглядають спереду, ззаду, з боків та в положенні лежачі. При підозрі на сколіоз призначають рентгенологічне дослідження, яке дозволяє визначити тип викривлення, ступінь деформації, виявити вади розвитку, а також ті зміни, що є наслідками захворювання, оцінити зрілість кісток хребта в залежності від віку дитини. Рентгенологічне дослідження виконують у вертикальному положенні дитини у передній та бокових проекціях, лежачи – у передній проекції з викладанням у положенні найбільш можливої коррекції. При порушенні постави у положенні лежачи на рентгенограмі не визначається порушення вісі хребта, при сколіозі – буде порушення. Для точної діагностики сколіозу бажано рентгенографію виконувати із оглядом кісток таза. У дітей старшого віку, коли не можливо охопити дослідженням весь хребет, виконують рентгенограми окремо шийно-грудного, груднинно-поперекового відділів. Ступінь деформації визначають за Фергюсоном, співставляючи центри тіл хребців на верхівці викривлення й нейтральних хребців вище й нижче основної дуги. Ці лінії з’єднують, кут перетину буде відповідати величині викривлення. За методом Кобба на рентгенограмі визначають нейтральні хребці вище й нижче основної дуги, проводять паралельні лінії відповідно до цих хребців. Перетин перпендикулярів до цих ліній буде величиною деформації.
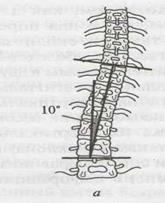
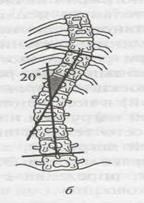
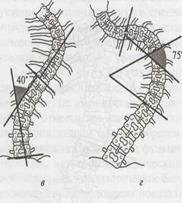
Ортопеди найчастіше використовують класифікацію, запропоновану В.Д.Чакліним: І ступінь – невелике бокове викривлення хребта з початковими проявами торсії хребців. Кут основної дуги деформації складає не більше 10 о . ІІ ступінь – помітне відхилення вісі хребта зі значними проявами торсії хребців. На вершині основної дуги визначається деформація хребців. Клінічно з’являється м’язовий валик, пізніше – незначний реберний горб. Кут основної дуги до 20о -25о ; ІІІ ступінь – викривлення хребта з торсією хребців, деформацією грудної клітки, реберним горбом. На вершині клиноподібна деформація хребців. Кут основної дуги до 40о ; ІV ступінь- найбільш важка деформація зі значними змінами: торсією хребців та їхньою клиноподібною деформацією, наявність переднього і заднього реберних горбів (частіше формується кіфосколіоз грудного відділу). У зв’язку із складною деформацією хребта виникає скутість рухів, порушення функції внутрішніх органів. Кут основної дуги більш, ніж 40о , при найбільш тяжкій деформації може складати 75о і більше.
Мал. 19 Схема визначення ступеня сколіозу: а – І ступінь, б- ІІ ступінь, в - ІІІ ступінь, г - ІV ступінь. Для визначення ступеня прогресування деформації, перебігу хвороби і лікувальної тактики на різних етапах важливо визначити індекс стабільності, запропонований А.І.Казьміним
де а – величина кута деформації на рентгенограмі виконаної дитині у положенні лежачи, а 1- величина кута деформації у положенні сидячи. Цей індекс може коливатися від 1 до 0. При фіксованій, стабільній деформації цей показник буде близьким до 1 і навпаки, до 0, при прогресуванні сколіозу. Інтенсивне збільшення деформації спостерігається насамперед, під час активного росту дитини, досягаючи максимального прояву у пубертатний період і закінчується з припиненням росту. Найбільш несприятливий перебіг сколіозу спостерігається у дітей з виявленням перших ознак хвороби у 4-6 років, більш сприятливий, коли деформація вперше діагностується після 10-12 років життя. Тип сколіозу визначають на рентгенограмі за локадізації вершини кута основної дуги. Це має важливе значення, оскільки від нього залежить перебіг хвороби, тактика лікування і прогноз. Визначають такі основні типи сколіозу: шийно-грудний (верхньогрудний), грудний, попереково-грудний, поперековий, попереково-крижовий, комбінований. У зв’язку з порушенням функції внутрішніх органів при сколіозах ІІІ-ІV ступеня, хворим призначають дослідження з визначення функції зовнішнього дихання, серцево-судинної системи та ін. Крім рентгенологічного обстеження дітям призначають комплексне дослідження: клінічне обстеження (загальний аналіз крові, сечі, біохімічні дослідження), електроміографія м’язів спини, кінцівок, грудної клітки, дослідження нервової, серцево-судинної, ендокринної систем, тощо. Хворі на сколіоз повинні оглядатися фахівцями раз на рік, за появою скарг – раніше, обов’язково беруться на диспансерний нагляд ортопедом (хірургом). Лікування дітей з порушеннями постави та сколіозом починають після встановлення діагнозу. Консервативне лікування цієї групи дітей складне та остаточно не вирішена проблема. Велика увага повинна приділятися роботі з батьками, яких треба ознайомити з тим ортопедичним режимом, якого дитина повинна дотримуватися постійно, комплексом лікувальної фізкультури та взагалі з особливостями виховання, харчування при цій патології. Хворі з початковими формами сколіозу в стадії стійкої компенсації лікуються в умовах поліклінічних відділень, фізкультурних диспансерів. Якщо не швидке прогресування деформації, дітям призначають перебування у спеціалізованих лікувальних закладах (дитячі садки для дітей із захворюваннями опорно-рухового апарату, школи-інтернати для дітей з порушенням постави і сколіозами). При значному збільшенні деформації за короткий проміжок часу, хворого направляють в ортопедичні лікувальні заклади (ортопедичні відділення, санаторії, тощо) Консервативне лікування завжди комплексне, спрямоване на зміцнення м’язів тулуба, кінцівок, формування у дитини вірної постави і складається з наступних заходів: · постійне дотримання ортопедичного режиму, направлене на розвантаження хребта; робочі місця оформлені згідно санітарно-гігієнічних вимог (висота стільців, освітлення, площа, тощо); рівне ліжко (з дерев’яною основою, або ортопедичний матрас); при прогресуючих формах ІІ-ІV ст. заняття вдома, у школі лежачи з використанням ортопедичних пристроїв, а також постійне носіння корсетів, коректорів постави; · формування правильної постави з дотриманням індивідуального статико-динамічного режиму, спрямованого на виправлення патологічної постави, чому сприяють зміцнення м’зів, загартовування дитини, формування стереотипу дотримання вірної постави у стані максимальної корекції; · загальне зміцнення, оздоровлення дитини, збалансоване повноцінне харчування (достатня кількість фізіологічних норм білків, жирів, вуглеводів, мінералів, вітамінів, тощо); дотримання режиму дня (з урахуванням віку дитини, фізіологічних особливостей); заняття спортом – плавання, лижі, баскетбол та інші види, що не сприяють навантаженню на хребет; · фізіофункціональне лікування: фізкультура, масаж з урахуванням виду деформації та стану м’язів, ЛФК; · санітарно-освітня робота серед дітей та їх батьків; · постійно проводити заходи медичної, соціальної та професійної реабілітації дітям, хворим на сколіоз. Одним з основних методів консервативного лікування сколіозу є лікувальна фізкультура, яка має особливості і повинна проводитися під наглядом лікаря у кабінетах ЛФК поліклінік та фізкультурних диспансерів. Треба дотримуватися основного принципу: постійний коригуючий вплив протягом довгого часу; систематичне регулярне виконання вправ (кожного дня, або 2 рази на день). Різні методи укріплення м’язів для утримання хребта у коригованому стані мають свої особливості залежно від віку дитини, форми, типу та рівня сколіозу, перебігу хвороби (стійка компенсація, чи стадія прогресування). Зважаючи на це, комплекси вправ повинні підбиратися тільки індивідуально, з обов’язковим урахуванням локалізації, ступеню та стабільності викривлення. Під керівництвом інструктора ЛФК дитина вивчає комплекс гімнастичних вправ та контролюється якість їх виконання. Вдома ЛФК виконується під наглядом батьків, які ознайомлені з правильним виконанням вправ, їх послідовністю, тривалістю. Заняття рекомендується виконувати вдома 2 рази на добу, протягом 30-50 хв., залежно від віку та особливостей фізичного розвитку дитини. Дітям із сколіозом І ступеня не рекомендується обмеження рухів у вільний час. Корисні вправи і такі види спорту, які покращують силу м’язів тулуба (плавання, їзда на велосипеді, волейбол, взимку-лижі, ковзани). Забороняються ті види спорту, при яких відбувається навантаження на хребет (гімнастика, боротьба, важка атлетика, тощо). Сколіоз ІІ ступеня потребує найбільш ретельного лікування, основним елементом якого залишається ЛФК. Поряд з вправами на самовирівнювання та самокорекцію використовуються ті, які розвивають силу та витримку м'язів. Ці вправи симетричні або асиметричні з опором та обтяженням. Треба обов’язково звертати увагу на те, що вправи спрямовані на мобілізацію хребта без його фіксації, можуть привести до збільшення викривлення. При сколіозі ІІІ-ІV ступенів ЛФК спрямована на загальне зміцнення дитини. Використовуються вправи, які покращують функції зовнішнього дихання й виховують звичку до правильного утримання тулуба у стані можливої корекції, коригуючі вправи мають менше значення. Діти, хворі на сколіоз ІІІ-ІV ступеня насамперед потребують протезно-ортопедичних пристроїв. Поряд з лікувальною гімнастикою дітям призначається масаж з обов’язковим урахуванням індивідуальних особливостей, ступеня викривлення та стану м’язів на ділянках випину й вигину. Невірне виконання масажу може погіршити перебіг хвороби та посилити деформацію. Доцільно призначити 10-15 сеансів масажу на курс лікування, який можна повторити через 2-3 місяці. Дітям, хворим на сколіоз призначаються медикаментозні препарати, які покращують імунітет (імунал, вітаміни), мінеральний обмін (препарати кальцію, фосфору, вітаміни групи «D»), тощо. При сколіозах ІІІ-ІV ступеня призначається симптоматичне лікування у зв’язку з впливом викривлення на функцію органів черевної та грудної порожнини. Фізіотерапевтичні процедури (ЕФО з мінералами, електростимуляція, тощо) слід призначити обережно, під обов’язковим контролем стану м’язів тулуба та кісткової тканини хребта. Консервативне лікування не завжди дає можливості отримати задовільні результати. Чим молодша дитина під час виявлення сколіозу, тим більше можливості до прогресування деформації. Збільшення кута викривлення на 150-250 за короткий термін (1-2 роки) є поганою ознакою. При прогресуванні захворювання вирішують питання про необхідність виконання оперативних втручань. Останнім часом переглянуто підхід до оперативного лікування дітей різного віку, розроблено й впроваджено нові методики втручань з урахуванням патогенетичних, вікових, індивідуальних особливостей організму. Оперативне лікування не призначається у тих випадках, коли: · повільно прогресуючий сколіоз І-ІІ ступеня, непрогресуючий сколіоз (стійка компенсація); · сколіоз шийного відділу хребта на основі вад розвитку; · сколіоз на основі прогресуючої міопатії, нейром’язових захворювань; · у дітей з вадами розвитку легенів, серця, внутрішніх органів, ЦНС у стадії декомпенсації; · при захворюваннях з боку інших систем у стадії декомпенсації; · сколіози зі значною деформацією грудної клітки і змінами з боку внутрішніх органів з виникненням декомпенсації, насамперед, легенів, серця. Показання до оперативного лікування у дітей, хворих на сколіоз: · прогресуючий сколіоз ІІІ-ІV ступеня з кутом викривлення більше ніж на 400-500 з початковими порушеннями серцево-судинної, дихальної системи. Прогресуючим сколіозом вважається той, при якому кут викривлення за рік збільшується більш ніж на 150-200 · сколіози, які швидко порогресують, вроджений сколіоз на основі вад розвитку хребта, грудної клітки; · прогресуючий кіфосколіоз з можливим або уявним парезом, паралічем на основі сколіотичної деформації; · сколіози з виникненням нефрологічних розладів (больовий синдром, паралічі, парези); · сколіози з недостатньою опорою хребта. На диспансерному обліку діти з І-ІV ступенем сколіозу перебувають до завершення процесу зростання. При стійкій компенсації діти оглядаються ортопедом 1-2 рази на рік, іншими фахівцями 1 раз на рік, при прогресуванні – частіше. Серед хворих постійно повинні проводитися заходи медичної, соціальної реабілітації; підліткам необхідно допомогти МАТЕРІАЛИ ДЛЯ САМОКОНТРОЛЮ Ситуаційні завдання. Задача 1. У дівчинки місячного віку, народженої від другої вагітності та пологів у сідничній передлозі, під час медичного огляду ортопед виявив: вкорочення правої кінцівки на 1 см, асиметрію шкіряних складок на стегнах та сідницях, позитивний симптом «клацання» справа. Мати дитини лікувалася з приводу дисплазії кульшових суглобів. 1. Якi клінічні ознаки основні (вірогідні) та другорядні цього захворювання у дитини треба визначити? 2. Який характер цього захворювання? Обґрунтувати. 3. Методи діагностики вади розвитку у дитини данного віку, обгрунтувати. 4. Методи лікування вади розвитку. Задача 2. У дiвчинки 3 років вiдмiчається щiльнiсть м'яких тканин в дiлянцi шиї, напруження грудинно-ключично-соскового м’яза злiва, асиметрія обличчя. Голова нахилена влiво, пiдборiддя – вправо. Дівчинка народилася у сідничній передлозі від перших пологів вагою 4 кг 800 г зі спинальною травмою та перинатально-гіпоксичним ураженням нервової системи. До одного року лікувалася у ортопеда та невролога, після цього до лікарів не зверталися. 1. Поставте діагноз у цієї дитині. 2. Етiопатогенез захворювання. 3. В чому полягає консервативне лiкування дитини до 3 pоків? 4. Лiкування пiсля 3 pоків, принципи оперативного лікування. 5. Профілактика рецидиву захворювання, реабілітація дитини. Задача 3. В поліклінічне відділення до ортопеда звернулась мати з дитиною у віці 4 місяців зі скаргами на нахил голови вліво та повернення в праву сторону. При огляді відмічаеться вкорочений грудинно-ключично-соскоподiбний м' яз зліва та щільне утворення у нижній третині, безболісне під час пальпації. 1. Ваш дiагноз. Провести диференційний діагноз. 2. Етіопатогенез захворювання. 3. Додатковi методи дослiдження. 4. Принципи консервативного лікування 5. Профілактика рецидиву захворювання.
Задача 4. У дитини 3 мiсяцiв батьки звернули увагу на асиметрiю шкiрних складок на стегнах та сідницях. При оглядi – асиметрія шкірних складок на стегнах та сідницях, обмеження вiдведення стегон у кульшових суглобах більше виражене зліва, вкорочення кінцівки зліва до 1 см. При УЗД кульшових суглобiв вiдсутнi ядра скостенiння голівок стегон, скошеність дахів, зліва кути кульшового суглобу не вимірюються. Мати дитини лікувалася з приводу дисплазії кульшових суглобів. 1. Визначіть симптоми у данної дитини. 2. Поставте діагноз, обґрунтуйте. 3. Ультразвукова діагностика порушень розвитку кульшових суглобів. 4. Рентгенологічна діагностика. 5. Метод лiкування вродженого вивиху стегна у дитини. Задача 5. У новонародженого хлопчика у віці 3-х днів, який народився у сідничній передлозі, при пасивному відведенні стегон виявляється симптом «клацання» у правому кульшовому суглобі. З анамнезу відомо, що спадковість не обтяжена, захворювань під час вагітності у матері не було, але спостерігалося маловоддя. 1. Сформулюйте попередній діагноз, обгрунтуйте. 2. Якi додатковi методи дослiдження необхiдно виконати дитині? 3. Принципи лікування дитини у пологовому будинку. 4. Принципи консервативного лікування до 3 місяців. 5. Профілактика ускладнень, тактика ведення дитини. Задача 6. У дитини 5-ти років визначається виражена деформація у вигляді приведення переднього відділу ступнів, варусного положення, натоптишів на зовнішньої поверхні ступнів. З анамнезу відомо: до одного року дитина лікувалася в ортопедичному відділенні, було виготовлене ортопедичне взуття в якому хлопчик почав самостійно ходити, з народження спостерігається неврологом. З дворічного віку до лікарів не зверталися, дитина не лікувалася у ортопеда, носила звичайне взуття. 1. Сформулюйте попередній діагноз діагноз. 2. Якi додатковi методи дослiдження необхiдно виконати? 3. Причина рецидиву захворювання у дитини. 4. Принципи консервативного лікування та реабілітація. 5. Вибір методу оперативного лiкування та реабілітація у післяопераційному періоді. Прогноз. Задача 7. Оглянутий новонароджений хлопчик, який народився від першої вагітності, під час якої з 21 тижня спостерігалося маловоддя та пологів у головній передлозі. Мати під час вагітності не хворіла. Після пологів неонатолог виявив у дитини варусну деформацію ступнів, яка виправляється без зусиль, батько дитини лікувався з приводу клишоногості, оперований. 1. Поставте діагноз. 2. Етіопатогенез захворювання. 3. Проведіть диференційний діагноз. 4. Принципи консервативного лікування у пологовому будинку. 5. Принципи консервативного лікування у дітей першого року життя.
Задача 8. У дитини 12 років, яка лікувалася з приводу порушення постави до 5 років, під час медичного огляду визначається асиметрія лопаток та надпліччя, виражений реберний горб справа, асиметрія трикутників талії. Рентгенологічно кут викривлення за способом Кобба складає 10о. 1. Сформулюйте попередній діагноз діагноз. 2. Якi додатковi методи дослiдження необхiдно виконати. 3. Причина рецидиву захворювання у дитини. 4. Принципи консервативного лікування та реабілітація. 5. Показання та принципи оперативного лікування. Задача 9. У новонародженого на 5 добу, вага якого при народженні - 4 кг 500 г, визначається пухлиноподібне утворення по передній поверхні шиї справа. Утворення безболісне, колір шкіри над ним не змінений, щільної консистенції. Визначається незначний стійкий нахил голови вправо. 1. Сформулюйте попередній діагноз. 2. З якими захворюваннями потрiбно провести диференційну дiагностику. 3. Тактика лікування дитини у пологовому будинку. 4. Консервативне лікування у дітей молодшого віку. 5. Ускладнення та попередження ускладнень. Задача 10. У дитини 10 років, під час медичного огляду визначається асиметрія лопаток та надпліччя, асиметрія трикутників талії, кіфоз у грудному відділі хребта, в положенні лежачи деформація виправляється. Дитина займається великим тенісом. На диспансерному обліку не стоїть. 1. Поставте діагноз. 2. Методи обстеження дитини. 3. Етіопатогенез захворювання. 4. Принципи консервативного лікування дитини. 5. Попередження ускладнень. Тестові завдання 1. До найбільш поширених вроджених вад розвитку опорно-рухового апарату у дітей за клінічними та статистичними показниками відносять: А. Артрогрипоз. В. Вроджений вивих стегна. С. Синдактілію. D. Полідактилію. Е. Кривошию.
2. Вроджена м'язова кривошия у новонароджених пов’язана з вадою розвитку або травмою і визначається під час огляду. У дитини можуть виявлятися наступні симптоми. А. Стiйке вкорочення грудинно-ключично-соскоподiбного м'яза з щільним утворенням, безболісним при пальпації. В. Асиметрія обличчя. С. Деформація хребта. D. Хронічний міозит грудинно-ключично-соскоподiбного м'яза. Е. Спастичний параліч шийних м’язів.
3. Мати 3-місячної дитини звернулась до лікаря зі скаргою на те, що в дитини криві ступні. Об’єктивно: обидві ступні зігнуті донизу, супіновані, приведені передні відділи ступні, корекція неможлива. Встановлено діагноз – вроджена клишоногість. Який метод лікування доцільно використати у дитини A. Етапна редресація в гіпсових пов’язках B. Оперативне втручання на сухожилках C. Оперативне втручання на кістках D. Бинтування ніг за Фінком-Етінгеном E. Лікувальна фізкультура.
4. Мати 1-місячної дівчинки помітила асиметрію складок на стегнах дитини. Об’єктивно: вкорочення кінцівки зліва, зовнішня ротація, обмежене розведення ніг, зігнутих в кульшових суглобах. Встановлено діагноз: дисплазія кульшових суглобів, підвивих стегна зліва. Яка тактика лікування доцільно використати. A. Оперативне лікування після 6 років B. Оперативне лікування C. Закрите вправлення підвивиху D. Скелетне витягнення стегна E. Одягання стременців Павлика
5. В учня 6 класу під час профілактичного огляду виявили асиметрію лопаток, трикутники талії асиметричні, на спині визначається м’язовий валик, кут викривлення грудного відділу хребта частково виправляється при напруженні м’язів спини, вигини у всіх відділах збережені. Яке захворювання опорно-рухового апарату має місце? A. Лордотична постава B. Порушення постави C. Кіфотична постава D. Сколіоз E. Плеската спина
6. Неонатолог, оглянувши дівчинку, яка народилася у сідничній передлозі, виявив обмеження відведення стегон, асиметрію шкіряних складок на стегнах та сідницях, симптом «клацання» з обох сторін, довжина кінцівок однакова Який симптом є достовірним при вродженому вивиху стегон? A. Обмеження відведення стегон B. Народження у сідничній передлозі C. Симптом «клацання» D. Асиметрія шкіряних складок E. Різна довжина кінцівок
7. У дівчинки 1 року ортопед виявив кіфоз грудного відділу хребта, який діагностований у віці 7-8 місяців. До цього часу дитина лікувалася з приводу рахіту, активної фаз. Декілька місяців тому перенесла бронхопневмонію, інфекцію сечовивідних шляхів, має прояви ексудативного діатезу. Яке захворювання є причиною кіфозу у дитини? A. Вроджений сколіоз B. Інфекція сечовивідних шляхів C. Бронхопневмонія D. Ексудативний діатез E. Рахіт
8. Дівчинка 15 років займається художньою гімнастикою з 7 років. Звернулася до лікаря зі скаргами на втому ввечері та після фізичних навантажень, біль в попереку, деформацію хребта та грудної клітки. Був виставлений діагноз: S – подібний сколіоз грудного та поперекового відділів хребта I-ІІ ступеню. Які основні клінічні ознаки цього захворювання? A. Деформація грудної клітки B. Асиметрія надпліччя, лопаток, трикутників талії C. Викривлення хребта та м'язовий "валик" при згинанні вперед D. Біль в поперековому відділі хребта E. Втомленість після фізичних навантажень
9. В пологовому будинку у новонародженого при огляді знайдено симптом "клацання" зліва, асиметрію шкіряних складок, вкорочення кінцівки зліва. Поставлено діагноз: вроджений вивих стегна. Назвіть більш вірогідні ознаки вродженого вивиху стегна у новонароджених. A. Зовнішня ротація кінцівок B. Обмеження відведення C. Вкорочення кінцівки D. Асиметрія шкірних складок E. Симптом "клацання"
10. Дівчинка 10 років хворіє на S- подібний сколіоз І ступеню на протязі одного року, неврологічних розладів не має. Які основні лікувальні заходи слід призначати хворій насамперед? A. Вітамінотерапія B. Массаж C. Коригуючий корсет D. Коригуюча гімнастика та масаж E. Спати у гіпсовому ліжку
11. Немовля народилося недоношеним. При обстеженні: відмічається пропорційність дитини, асиметрія шкіряних складок на сідницях та стегнах, різке обмеження відведення стегон, симптом «клацання» не визначається, довжина кінцівок однакова. Ваш діагноз? A. Ахондроплазія B. Вроджений вивих стегна C. Дисхондроплазія D. Дисплазія кульшових суглобів E. Перелом стегна
12. Після народження немовляти батьки звернули увагу на вкорочення правої нижньої кінцівки і її зовнішню ротацію. Лікарем при обстеженні виявлено позитивний симптом “зісковзування” правого стегна, обмеження відведення стегна до 600, посилений м’язовий тонус. Поставте правильний діагноз. A. Геміпарез справа B. Дисплазія кульшового суглоба C. Вроджений вивих стегна D. Перелом проксимального відділу стегна E. Артрит кульшового суглобу
13. У дитини 5 років, виражений нахил голови праворуч, асиметрія лицьового черепа, правий грудинно-ключично-сосковий м’яз різко напружений, рухи голови обмежені, праве надпліччя вище ніж ліве, шийний відділ хребта звичайний. При рентгенологічному обстеженні патології не виявлено. Поставте правильний діагноз. A. Хвороба Грізеля B. Сколіоз шийного відділу хребта C. Хвороба Кліппель - Фейля D. Вроджена кривошия E. Вроджений сколіоз
14. Немовля народилося недоношеним в сідничній передлозі. При обстеженні виявлено асиметрію шкіряних складок на стегнах, обмеження відведення кінцівок, незначна гіпотрофія сідничних м’язів зліва. Який метод обстеження допоможе підтвердити діагноз дисплазії? A. Ультразвукове обстеження B. Рентгенографічне дослідження C. Клінічне обстеження D. Тепловізорна діагностика E. Комп’ютерно-томографічне дослідження
15. До лікаря звернулися батьки 2 річної дитини зі скаргами на шкутильгання, вкорочення кінцівки. Дитина народилася у сідничній передлозі, почала ходити в 1 рік
|
||||
|
Последнее изменение этой страницы: 2016-12-09; просмотров: 1067; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.139.79.187 (0.017 с.) |


 Мал. 18. Метод Кобба.
Мал. 18. Метод Кобба.