Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Острые хирургические заболевания органов брюшной полостиСодержание книги
Похожие статьи вашей тематики
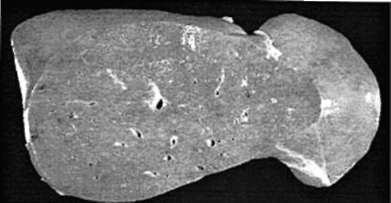
Поиск на нашем сайте Ряд заболеваний брюшной полости, таких как острый аппендицит, острый холецистит, острый панкреатит, прободения язвы желудка и двенадцатиперстной кишки, острая кишечная непроходимость и др., объединяются под одним общим названием: острые хирургические заболевания органов брюшной полости - «острый живот». Всех их объединяет то, что основным осложнением их является воспаление брюшины - перитонит. Наиболее общие проявления «острого живота» и перитонита можно разделить на три группы. • Местные симптомы: боль в желудке, напряжение мышц брюшной стенки, повышение чувствительности кожи в области живота. • Синдром снижения моторной функции кишечника (парез кишечника). • Синдром эндотоксикоза, при котором эндогенные токсины, поступающие из воспаленной брюшной полости и из просвета кишечника, вызывают многочисленные изменения со стороны систем и органов. «Острый живот» Наиболее частой причиной возникновения синдрома «острого живота» является острое воспаление червеобразного отростка - аппендицит. Хроническая форма воспаления червеобразного отростка встречается довольно редко. Нарушение двигательной функции тонкого кишечника проявляется в повышении его двигательной функции и в непроходимости кишки. Повышение двигательной функции тонкого кишечника возникает при воспалительных процессах в кишечнике, под влиянием раздражающих химических или механических веществ пищи, в результате действия токсинов, при расстройствах нервной и гуморальной регуляции кишечника, при стимуляции блуждающего нерва, под действием биологически активных веществ (серотонина, гастрина, мотилина) и отрицательных эмоциях. Кишечная непроходимость Кишечная непроходимость имеет разные формы. • Острая механическая непроходимость кишечника (сдавливание, заворот, закупорка каловыми массами и др.). • Паралитическая непроходимость (после операции и при перитоните) обусловлена мощными импульсами симпатоадреналовой системы. • Спастическая непроходимость (при опухолях). Спазм или паралич мышечной оболочки, стенки. Усиление гнилостных процессов при воспалении, колитах, запорах, непроходимости кишечника нарушает барьерную функцию - происходит интоксикация организма. БОЛЕЗНИ ПЕЧЕНИ Печень - самая крупная железа, весит 1,5-2 кг. Главные функции печени: пищеварительная - образование желчи; обменная - участие в обмене белков, жиров и углеводов; барьерная - обеззараживание крови от вредных примесей; нейтрализация продуктов обмена. Печень синтезирует гликоген, поддерживая нормальный уровень глюкозы в крови; печень - депо микроэлементов, витаминов, крови и др. В возникновении нарушений функции печени существенную роль играет нарушение питания: это белковое голодание, употребление жирной пищи, поражение печени токсичными веществами, лекарственными препаратами, алкоголем. Важную роль в нарушении функции печени играют также вирусы, батерии, простейшие, гельминты и др. Патологические факторы и заболевания печени могут вызывать повреждения самих печеночных клеток, нарушать кровообращение в печени, изменять физиологические отправления печени. Болезни печени разнообразны. Соответственно преобладанию в печени дистрофий, воспаления или склероза выделяют гепатозы, гепатиты и цирроз печени. При всех этих заболеваниях прежде всего понижена дезинтоксика-ционная функция печени, поэтому страдают мозг, почки, селезенка и другие органы. Гепатозы (рис. 14.5) - группа заболеваний, в основе которых лежат дистрофия и некроз гепатоцитов. Приобретенный гепатоз может быть острым и хроническим. Острый гепатоз. Из острых гепато-зов наиболее распространена токсическая дистрофия печени, развиваю-
Рис. 14.5. Гепатоз щаяся обычно при отравлении грибами, ягодами, недоброкачественной пищей и эндогенными токсическими влияниями (токсикоз, беременности). При этом отмечается дистрофия гепатоцитов, сменяющаяся их некрозом. Больные умирают от прогрессирующей печеночной недостаточности. Если больные выживают, то на месте некротизированной ткани развивается рубцовая соединительная ткань - т.е. формируется цирроз печени. Из хронических гепатозов необходимо выделить жировой гепатоз. Жир накапливается в гепатоцитах в виде мелких и крупных капель. Основные факторы в развитии жирового гепатоза - алкогольная интоксикация, общее ожирение и сахарный диабет. Печень при этом дряблая, глинистого вида - «гусиная печень». Исход - переход в цирроз печени. Гепатиты. В основе заболевания лежат воспалительные процессы. Основная причина гепатитов - вирусная инфекция, реже интоксикация. Проявляются гепатиты дистрофией и некрозом гепатоцитов, а также клеточной инфильтрацией стромы. Заболевание протекает остро и хронически. Острый гепатит может быть экссудативным и пролиферативным. Экссудат пропитывает строму печени и диффузно портальные пути. Вызывается вирусами гепатита (реже - интоксикацией). Исходы: полное выздоровление, смерть от острой печеночной недостаточности и переход в хроническую форму или цирроз. Хронический гепатит обычно развивается как исход острого гепатита. Для хронического гепатита характерна жировая дистрофия гепато-цитов (не белковая, как у вирусного гепатита). В гепатоцитах развивается гидропическая и баллонная дистрофия. Течение хронического гепатита чревато его перерождением в цирроз печени. Цирроз печени Цирроз печени - хроническое заболевание, для которого характерна нарастающая печеночная недостаточность. Цирроз развивается на фоне дистрофии, некроза, извращенной регенерации гепатоцитов и склероза печени (рис. 14.6). При всех формах цирроза отмечают плотную консистенцию печени, ее бугристую поверхность, так как участки некроза ткани вызывают образование узлов регенерации, имеющих неправильную структуру (не соответствующую строению печеночных долек) и проросших
Рис. 14.6. Мелкоузловой цирроз печени соединительной тканью, рыжеватый цвет, а не коричневый, что обусловлено ишемией в связи с затруднением прохождения крови по воротной вене. Осложнения. Печеночная кома, кровотечение из расширенных вен пищевода или желудка, тромбоз воротной вены, рак. САМОСТОЯТЕЛЬНАЯ РАБОТА Обучающий контроль Задание 1 Назовите основные виды нарушения пищеварения в полости рта. Дайте им характеристику (составьте ответ в форме таблицы). Задание 2 Ответьте на вопросы. 1. Что такое рефлюкс-эзофагит, каков механизм его образования? 2. Назовите формы проявления расстройства секреторной функции желудка. Задание 3 Для каждой формы острого гастрита подберите морфологические характеристики. 1. Катаральный (простой). 2. Фибринозный. 3. Гнойный (флегмонозный). 4. Некротический (коррозивный). A. Возникает на слизистых оболочках, экссудат может быть серозным, гнойным и слизистым. В экссудате всегда есть слизь. Б. Развивается на слизистых и серозных оболочках, образуя пленки. B. Может осложняться перфорацией (прободением). Г. В экссудате преобладают нейтрофилы, ткани расплавляются про-теолитическими ферментами лейкоцитов. Может возникать по ходу сосудисто-нервных пучков. Задание 4 Для каждого из видов желтухи подберите соответствующие им факторы (см. гл. 2) 1. Надпеченочная. 2. Печеночная. 3. Подпеченочная. A. Факторы, вызывающие повреждение гепатоцитов (инфекции, токсины и др.). Б. Наследственный фактор: дефект захвата и выведения билирубина гепатоцитами. B. Гемолиз эритроцитов. Г. Обтурация желчевыводящих путей. Педагогический контроль 1. Повышенное слюноотделение - это: а) гипосаливация; б) гиперсаливация; в) гиперстения; г) гипертензия. 2. Дивертикул пищевода - это: а) участок рубцового сужения; б) слепое выпячивание стенки; в) расширение пищевода над рубцово-суженным участком. 3. Изжога появляется при: а) повышенной кислотности желудочного сока; б) уменьшении образования слизи в желудке и неполной нейтрализации соляной кислоты; в) появлении эрозий и язв на слизистой пищевода; г) забрасывании желудочного содержимого в пищевод при ослаблении тонуса кардиального сфинктера. 4. Ведущую роль в патогенезе язвенной болезни желудка и двенадцатиперстной кишки в настоящее время отводят: а) частым стрессовым ситуациям; б) хроническому воспалению слизистой желудка и двенадцатиперстной кишки из-за воздействия Helicobacter pylori; в) повышенной секреции соляной кислоты; г) повышенной секреции пепсина. 5. Для хронического гранулематозного колита наиболее характерно: а) образование язв; б) гиперплазия подслизистого слоя; в) рубцовый стеноз толстой кишки; г) кишечное кровотечение. 6. Наиболее частая причина механической желтухи: а) закупорка общего желчного протока желчными камнями; б) закупорка общего желчного протока лямблиями; в) вирусный гепатит; г) гемолитическая болезнь новорожденных.
|
||
|
Последнее изменение этой страницы: 2017-01-18; просмотров: 489; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.220 (0.01 с.) |