
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Диспансерное наблюдение беременной в женской консультацииСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
В соответствии с требованиями Министерства здравоохранения Республики Беларусь в каждой женской консультации должен проводиться определенный объем обязательных обследований беременных. Необходимо добиваться, чтобы беременные были взяты под наблюдение в ранние сроки, до 12 недель беременности. В течение беременности женщине следует посетить женскую консультацию не менее 12-14 раз: в первой половине - 1 раз в месяц, после 20 недель - 2 раза в месяц, а с 30 недель беременности - 1 раз в неделю. Вместе с тем необходимо постоянно напоминать беременной, что при малейшем изменении самочувствия она должна явиться на прием, не дожидаясь назначенного срока. При первом посещении беременной женской консультации тщательно собирают анамнез проводят общий осмотр, специальное исследование, определяют состояние молочных желез, рост, массу тела, размеры таза, артериальное давление (на обеих руках). При влагалищном исследовании выявляют состояние шейки и тела матки, придатков, емкость таза, измеряют диагональную конъюгату. Из цервикального канала, влагалища и наружного отверстия мочеиспускательного канала берут мазки для исследования на микробную флору. Во время первого посещения беременной назначают клинические исследования крови и мочи, исследование крови на реакцию Вассермана, определение группы крови и резус-принадлежности. При выявлении резус-отрицательной крови необходимым является исследование резус-принадлежности у мужа. Если у мужа кровь оказывается резус-положительной, то во время беременности возможно возникновение резус-конфликта, приводящего к гибели или тяжелому заболеванию плода гемолитической болезнью. Поэтому при обнаружении у беременной резус-отрицательной, а у мужа резус-положительной крови необходимо ежемесячно исследовать кровь женщины на наличие антител, а в случае их появления направлять беременную на лечение в стационар. При обследовании беременных с отягощенным анамнезом (мертворождения, уродства плода и др.) ставят реакции на токсоплазмоз и листереллез, бруцеллез. Каждую женщину уже в ранние сроки беременности должен осмотреть терапевт, окулист, стоматолог, а при показаниях и другие специалисты. Большое значение имеет санация полости рта, так как очаги инфекции в ротовой полости являются источником постоянного инфицирования Регулярно во время каждого очередного посещения беременной женской консультации после получения сведений о ее самочувствии и образе жизни проводится наружное акушерское исследование, измерение окружности живота, высоты стояния дна матки, определение положения и предлежания плода, выслушивание его сердцебиения и т. д. Взвешивание беременной производится также при каждом посещении женской консультации, желательно в одной и той же одежде. Регулярно измеряется артериальное давление на обеих руках. Для своевременного выявления позднего гестоза необходимо также перед каждым посещением делать анализ мочи на наличие белка. Все женщины с патологическим течением беременности или экстрагенитальной патологией должны состоять на особом учете. За этим контингентом беременных ведется тщательное диспансерное наблюдение. Карты таких женщин имеют специальную маркировку. В осенне-зимний период беременной назначается ультрафиолетовое облучение (15-20 сеансов после 32-й недели беременности), которое В наблюдении за беременными врачу активно помогает участковая медицинская сестра. Она не только организует обслуживание беременных в условиях женской консультации, но и осуществляет патронаж. Беременных, страдающих какой-либо соматической патологией, помещают в стационар на ранних этапах (до 12 недель) в порядке плановой госпитализации с тем, чтобы решить вопрос о допустимости сохранения беременности. При появлении у беременной осложнений и заболеваний, требующих наблюдения и лечения в условиях стационара, женщину госпитализируют в отделение патологии беременных родильного дома или в учреждение другого профиля.
ГЛАВА 5
Роды, помощь при родах. Уход за роженицей. Первый туалет новорожденного. Обезболивание родов Роды. Предвестники родов. Родовые изгоняющие силы Роды - физиологический процесс изгнания плода и последа из матки после достижения плодом жизнеспособности. Согласно данным ВОЗ, жизнеспособным считается плод, масса которого составляет 500 г и более, рост 35 см и более, а срок гестации - 22 недели и более. Роды могут- быть своевременными (37-42 недели), преждевременными (22-36 недель), запоздалыми (свыше 42 недель). Женщину во время родов принято называть роженицей, после родов - родильницей. В настоящее время помимо самопроизвольных родов выделяют: а) индуцированные роды - искусственное родовозбуждение по показаниям со стороны либо матери, либо плода; б) программированные роды, предусматривающие процесс рождения ребенка в дневное, удобное для врача время. С этой целью в срок предполагаемых родов при полной зрелости плода проводится родовозбуждение. Причины наступления родов еще полностью не выяснены, но ведущая роль в развязывании процесса отводится нейрогуморальной системе. В настоящее время существует три гипотезы начала родов: 1) снижение уровня прогестерона; 2) окситоциновая теория; 3) изменения плодово-материнской связи. Наступлению родов предшествует ряд клинических симптомов, объединенных в понятие предвестники родов, которые появляются за 2 недели до родов. Их появление свидетельствует о готовности беременной к родам: 1) перемещение центра тяжести тела беременной кпереди, в связи с чем плечи и голова отводятся назад («гордая поступь»); 2) прижатие предлежащей части плода, чаще головки, ко входу в малый таз, вследствие чего дно матки опускается и женщина отмечает облегчение дыхания; 3} выпячивание пупка; 4) снижение массы тела беременной на 1-2 кг; 5) появление в области крестца и нижней части живота нерегулярных ощущений сначала тянущего, затем схваткообразного характера; 6) выделение из половых путей густой тягучей слизи (так 7) шейка матки перед родами становится «зрелой». У некоторых женщин началу родов предшествует прелиминарный период. В отличие от предвестников родов прелиминарный период непосредственно предшествует началу родовой деятельности и длится не более 6 ч. Беременная отмечает нерегулярные сокращения матки (прелиминарные схватки), самочувствие ее не нарушается. Прелиминарный период сопровождается «созреванием» шейки матки. При патологическом течении прелиминарного периода сокращения матки становятся болезненными, созревание шейки матки не происходит, у беременной нарушается ритм сна и бодрствования. Признаками начала родов являются: ♦ наличие регулярных болезненных схваток; ♦ сглаживание и раскрытие шейки матки; ♦ подтекание околоплодных вод; ♦ слизисто-кровянистые выделения. Родовые изгоняющие силы. К родовым изгоняющим силам относятся схватки и потуги. Схватки возникают непроизвольно, независимо от желания женщины. Они носят периодический характер и нередко сопровождаются болевыми ощущениями. Промежутки между схватками называются паузами. Вначале схватки чередуются каждые 10- 15 мин и длятся по 10-15 с. В конце первого периода родов схватки возникают каждые 3-4 мин и длятся по 40-45 с. Другой разновидностью изгоняющих сил являются потуги, которые представляют собой сочетание сокращений матки и мышц брюшного пресса, диафрагмы, верхних и нижних конечностей, тазового дна. Потуги возникают рефлекторно вследствие раздражения нервных окончаний шейки матки, влагалища, мышц и фасций тазового дна продвигающейся по родовому каналу -предлежащей частью плода. Потуги возникают непроизвольно, но в отличие от схваток роженица может регулировать их силу и продолжительность. В течении родов различают латентную и активную фазы. Знание фаз необходимо для правильной медикаментозной коррекции отклонений от нормального течения родов. Латентная фаза - промежуток от начала регулярных схваток до появления структурных изменений в шейке матки (открытия маточного зева на 3-4 см). Активная фаза родов - период быстрого открытия маточного зева с 4 см и до рождения плода. В эту фазу целесообразно проведение обезболивания родов. Клиническое течение родов В клиническом течении родов выделяют три периода: первый - период раскрытия, второй - период изгнания, третий период - последовый. Продолжительность физиологических родов у первородящих 10-12 ч, повторнородящих -8-10 ч. Первый период - период раскрытия. Он начинается с возникновения регулярной родовой деятельности - родовых схваток и заканчивается полным раскрытием маточного зева. В период раскрытия под влиянием родовых схваток постепенно сглаживается шейка матку и раскрывается маточный зев. Этот процесс неодинаков у перво- и повторнородящих женщин. Если у первородящих сначала происходит сглаживание шейки матки (раскрытие внутреннего маточного зева), а затем раскрытие наружного зева (рис. 17), то у повторнородящих эти процессы происходят одновременно (рис. 18). При полностью сглаженной шейке матки область, соответствующая наружному зеву, называется маточным зевом. Когда
Рис. 1.– внутренний зев, 2. –наружный зев, а. - шейка матки до начало родов; б.- сглаживание шейки матки; в.- шейка матки сглажена, наружный зев приоткрыт; г.- открытие наружного зева
наступает полное раскрытие маточного зева, полость матки и влагалище составляют родовой канал. Маточный зев определяется в виде тонкой узкой растяжимой каймы, расположенной вокруг предлежащей части плода. Диаметр маточного зева при полном открытии достигает 10-12 см; при такой степени открытия возможно рождение зрелого плода в период изгнания.
Рис.18. Период раскрытия у повторнородящей женщины: 1.– внутренний зев, 2. –наружный зев, а. – начало раскрытия; б.- сглаживание шейки матки и раскрытие зева; в.- полное открытие наружного зева Кроме родовых схваток в процессе раскрытия шейки матки принимает участие плодный пузырь. Он формируется следующим образом: с момента опускания предлежащей части во вход в малый таз она со всех сторон плотно охватывается нижним сегментом матки, образуя внутренний пояс соприкосновения, или прилегания (рис. 19). Пояс прилегания препятствует свободному перемещению околоплодных вод и делит последние на две неравные части -передние и задние воды. Околоплодные воды, расположенные выше пояса прилегания, называются задними, расположенные ниже пояса прилегания, впереди предлежащей части плода - передними. Объем передних вод не превышает обычно 200-300 мл, задних - 800-1000 мл. Часть околоплод Во время схватки уменьшается объем матки, увеличивается внутриматочное давление, сила которого передается на околоплодные воды. В результате плодный пузырь вклинивается в шеечный канал, способствуя постепенному сглаживанию шейки матки и раскрытию маточного зева. После окончания схватки давление внутри матки уменьшается, напряжение плодного пузыря снижается. С новой схваткой все повторяется. При полном или почти полном раскрытии маточного зева на высоте схватки при максимальном напряжении плодный пузырь разрывается и изливаются передние воды. Задние воды изливаются обычно вместе с рождением плода. Излитое вод при полном или почти полном раскрытии маточного зева называется своевременным, при неполном раскрытии -ранним. Если околоплодные воды изливаются до начала регулярной родовой деятельности, это говорит о преждевременном (дородовом) излитии. В редких случаях отмечается запоздалое излитие околоплодных вод, когда разрыв плодного пузыря и излитие вод происходят в период изгнания. Длительность первого периода родов у первородящих колеблется от 8 до 10 ч, у повторнородящих - от 7 до 8 ч.
Рис. 20. Врезывание головки плода
На высоте одной из потуг из половой щели появляется небольшой участок предлежащей части плода (чаще всего затылок). В паузах между потугами она скрывается, чтобы вновь появиться в большей степени при следующей потуге. Этот процесс называется врезыванием предлежащей части плода (рис. 20). Через некоторое время с развитием родовой деятельности предлежащая часть плода продвигается по родовому каналу и уже не скрывается в паузах между потугами. Это состояние называется прорезыванием предлежащей части плода (рис. 21); оно завершается рождением всей головки. Родившаяся головка первоначально обращена личиком кзади, а затем в результате внутреннего поворота туловища плода головка поворачивается личиком к бедру матери, противоположному позиции плода. В дальнейшем на высоте одной из последующих потуг происходит рождение плечиков и всего плода. Одновременно с рождением плода изливаются задние воды.
Рис. 21. Прорезывание головки
Период изгнания продолжается у первородящих от 1 до 2 ч, у повторнородящих - от 20 мин до 1 ч. Биомеханизм родов. Совокупность движений, совершаемых плодом при прохождении через родовые пути, называется биомеханизмом родов. Наиболее часто встречающимся является механизм родов при переднем виде затылочного предлежания. Для нормального механизма родов характерно состояние сгибания головки над входом в малый таз; в результате ко входу в малый таз обращен затылок плода. Стреловидный шов головки плода располагается обычно в поперечном или слегка косом размере плоскости входа в малый таз. Механизм родов при переднем виде затылочного предлежания. Различают четыре момента механизма родов.
П е р в ы й м о м е н т - сгибание головки плода (рис. 22). Во входе в малый таз головка совершает движение вокруг воображаемой поперечной оси, в результате которого подбородок приближается к грудной клетке, затылок опускается во вход в малый таз, малый родничок располагается ниже большого. При дальнейшем продвижении по родовому каналу малый родничок следует по проводной оси таза, являясь ведущей точкой. Ведущей (проводной) точкой называется та точка плода, которая первой опускается во вход малого таза, следует по проводной оси таза и первой показывается при рождении. Сгибание головки приводит к относительному уменьшению предлежащей части плода. В результате сгибания головка проходит все плоскости малого таза более свободно, своим наименьшим, малым косым размером, диаметр которого составляет 9,5 см, с окружностью в 32 см.
Второй момент - внутренний поворот головки. Головка плода одновременно с поступательным движением поворачивается вокруг продольной оси (рис. 23). При этом затылок плода поворачивается кпереди, к лонному сочленению, а личико - кзади, к крестцу. Такой поворот называется правильной (нормальной) ротацией. Внутренний поворот головки заканчивается на тазовом дне, когда головка устанавливается стреловидным швом в прямом размере выхода малого таза. Таким образом, головка при прохождении через плоскости малого таза одновременно совершает поворот на 90°, а стреловидный шов из поперечного, или косого, размера входа в малый таз устанавливается в прямом размере выхода малого таза Третий момент - разгибание головки. Разгибание головки происходит в выходе малого таза. Этот процесс совершается следующим образом. Когда согнутая головка достигает тазового дна, мышцы и фасции тазового дна оказывают сопротивление ее дальнейшему продвижению. В результате головка отклоняется к месту наименьшего сопротивления - вульварному кольцу, вращается вокруг воображаемой поперечной оси, отклоняется кпереди (вверх) и разгибается (рис. 24). Разгибание головки совершается после того, как подзатылочная ямка установилась под нижним краем лонного сочленения. Точку опоры, вокруг которой происходит вращение головки при рождении, называют точкой фиксации. При переднем виде затылочного предлежания точкой фиксации является подзатылочная ямка. Разгибание головки в клиническом течении родов соответствует прорезыванию головки через вульварное кольцо. При переднем виде затылочного предлежания прорезывание головки происходит по малому косому размеру.
Третий период родов - последовый. Этот период начинается с момента рождения плода и завершается рождением последа. Послед состоит из плаценты, околоплодных оболочек и пуповины. В последовом периоде под воздействием послеродовых схваток происходит отделение плаценты и оболочек от стенок матки и рождение последа. Изгнание последа осуществляется под влиянием потуг. Происходит это следующим образом. После рождения плода матка значительно уменьшается в размерах, приобретает округлую форму, дно ее находится на уровне пупка. Через 2-3 мин возникают последовые схватки, нередко роженица при этом отмечает незначительные боли в низу живота. Последовые схватки вызывают отделение плаценты от стенок матки, связь плаценты со стенкой матки нарушается, в результате происходит разрыв сосудов в области плацентарной площадки. Отделение плаценты от стенок матки может происходить двумя способами - с центра (центральное отделение плаценты) (рис. 26) и с периферических участков плаценты (краевое отделение плаценты) (рис. 27).
Рис. 26. Центральное отделение Рис. 27. Красное отделение плаценты плаценты
При центральном отделении детского места кровь, излившаяся из маточно-плацентарных сосудов, скапливается между плацентой и стенкой матки, образуя позадиматочную (ретроплацентарную) гематому. Образование ретроплацентарной гематомы вместе с нарастающими по силе и частоте последовыми схватками способствует дальнейшему отделению плаценты и оболочек от стенок матки и рождению последа. Краевое отделение плаценты начинается с ее периферических участков, в результате чего кровь, изливающаяся из маточно-плацентарных сосудов, не образует гематомы, а сразу же стекает между стенкой матки и околоплодными оболочками наружу. Ко времени полного отделения плаценты и оболочек от стенок матки и опускания последа в нижний маточный сегмент и влагалище у роженицы появляются потуги, в результате которых в течение 2-3 мин рождается послед. При отделении плаценты с центра послед рождается плодовой поверхностью наружу, при отделении с периферии снаружи будет расположена материнская поверхность плаценты. После рождения последа матка сильно сокращается, в результате чего происходит пережатие маточных сосудов в области плацентарной площадки и остановка кровотечения, чему способствует также процесс свертывания крови, образование тромбов в просвете сосудов плацентарной площадки. При нормальном течении родов общая кровопотеря не превышает 250 мл (до 0,5% от массы тела женщины), нередко она составляет лишь 50-100 мл. Такая кровопотеря считается физиологической. Кровопотеря от 250 до 400 мл называется пограничной, а свыше 400 мл - патологической. С момента окончания последового периода завершается родовой процесс и женщину называют родильницей. Продолжительность последового периода колеблется от 5-10 мин до 1 ч.
5.3. Помощь и подготовка роженицы к родам В нашей стране все роды проводятся в стационарах, где роженице оказывается высококвалифицированная акушерская помощь. Роды протекают с участием врача, акушерки и медицинской сестры. Врач-акушер проводит роды, исследуя роженицу, выявляет особенности течения беременности, родов, определяет акушерскую тактику, при необходимости производит акушерские операции. Он несет ответственность за исход родов для матери и плода. Акушерки и медицинские сестры - активные помощники врача. Они обеспечивают постоянное наблюдение за женщиной в течение родов и раннего послеродового периода, осуществляют уход за роженицей и прием родов, обслуживают новорожденного. Благоприятный исход родов для матери и плода во многом зависит от подготовки роженицы к родам в условиях женской консультации, правильной работы акушерского стационара, а также квалификации врачей, акушерок и медицинских сестер, работающих в нем. При поступлении в родильный дом роженица оставляет верхнюю одежду в вестибюле и ее направляют в фильтр. В задачи работников фильтра входит выявление у рожениц заболеваний, сопровождающихся инфицированием, или обнаружение рожениц с подозрением на инфекцию, что является основанием для их госпитализации во второе акушерское (обсервационное) отделение. В обсервационное отделение госпитализируют рожениц при наличии острой и хронической инфекции родовых путей (кольпит, эндометрит и др.), гнойничковых и грибковых заболеваниях кожи, ногтей, волос (фурункулез, пиодермия, экзема, трихофития и др.). Изоляции во второе акушерское отделение подлежат больные ангиной, гриппом, острыми респираторными заболеваниями, пиелитом, пиелонефритом, а также беременные и роженицы при внутриутробной смерти плода, родильницы с «домашними», «уличными» или «дорожными» родами. Кроме того, во второе акушерское отделение направляют рожениц с температурой 37,5 °С и выше при отсутствии других клинических проявлений заболевания. В последние годы в связи с возрастанием роли внутри-больничной инфекции возникла необходимость усиления санитарно-гигиенических и противоэпидемических мероприятий в родильном доме; в крупных городах выделяются специализированные родильные дома для оказания помощи роженицам с указанными выше заболеваниями. Здоровые роженицы направляются из фильтра в смотровую первого (физиологического) акушерского отделения. Одежду роженицы складывают в отдельный мешок, где она хранится в специальном помещении до выписки родильницы из стационара. В смотровой тщательно изучают обменную карту беременной, в которой отражены данные ее обследования в женской консультации, и заполняют историю родов. Роженицу взвешивают, измеряют рост, определяют группу крови, резус-принадлежность, содержание гемоглобина. После этого собирают анамнез - общий и специальный, обращают внимание на телосложение, форму таза, рост и весоростовой показатель. В смотровой проводят перкуссию и аускультацию органов грудной клетки, измеряют артериальное давление, подсчитывают пульс. Затем роженицу укладывают на кушетку, покрытую индивидуальной продезинфицированной клеенкой и производят акушерское исследование: измеряют наружные размеры таза; форму и размеры пояснично-крестцового ромба, индекс Соловьева, окружность живота, высоту стояния дна матки. Пользуясь специальными методами наружного акушерского исследования, определяют положение плода в матке, его позицию, предлежание, высоту стояния предлежащей части плода по отношению ко входу в малый таз. Акушерским стетоскопом или ультразвуковым аппаратом «Малыш» выслушивают сердцебиение плода, подсчитывают его частоту, определяют ритм и звучность тонов. Внутреннее акушерское (влагалищное) исследование в целях профилактики развития послеродовых заболеваний проводят не в приемно-смотровом, а в родильном отделении после санитарной обработки роженицы.
|
||||||||||
|
Последнее изменение этой страницы: 2016-08-26; просмотров: 953; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.109.147 (0.013 с.) |

 17. Период раскрытия у первородящей женщины:
17. Период раскрытия у первородящей женщины:
 ных оболочек, содержащих передние воды, называется плодным пузырем.
ных оболочек, содержащих передние воды, называется плодным пузырем.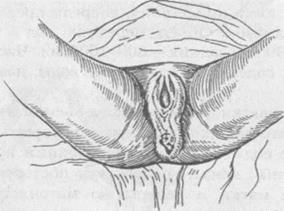 Второй период родов - период изгнания. Он начинается с момента полного раскрытия маточного зева и заканчивается рождением плода. Вскоре после своевременного излития околоплодных вод схватки усиливаются, их сила и продолжительность нарастают, паузы между схватками укорачиваются. Это способствует быстрому опусканию предлежащей части плода в полость малого таза, раздражению нервных окончаний шейки матки, влагалища, мышц и фасций тазового дна и рефлекторному возникновению потуг под действием которых происходит изгнание плода.
Второй период родов - период изгнания. Он начинается с момента полного раскрытия маточного зева и заканчивается рождением плода. Вскоре после своевременного излития околоплодных вод схватки усиливаются, их сила и продолжительность нарастают, паузы между схватками укорачиваются. Это способствует быстрому опусканию предлежащей части плода в полость малого таза, раздражению нервных окончаний шейки матки, влагалища, мышц и фасций тазового дна и рефлекторному возникновению потуг под действием которых происходит изгнание плода.


 Четвертый м о мент- внутренний поворот плечиков и наружный поворот головки. Плечики в выходе малого таза поворачиваются из поперечного размера в прямой. Рождение плечиков происходит следующим образом. Вначале под лонную дугу подходит переднее плечико, после фиксации которого туловище сгибается в шейно-грудном отделе; при этом рождается заднее плечико (рис. 25). После рождения плечевого пояса легко рождаются туловище и ножки плода. В момент внутреннего поворота плечиков совершается наружный поворот головки. Личико плода поворачивается к бедру матери в зависимости от позиции плода: при первой позиции - к правому бедру, при второй позиции - к левому.
Четвертый м о мент- внутренний поворот плечиков и наружный поворот головки. Плечики в выходе малого таза поворачиваются из поперечного размера в прямой. Рождение плечиков происходит следующим образом. Вначале под лонную дугу подходит переднее плечико, после фиксации которого туловище сгибается в шейно-грудном отделе; при этом рождается заднее плечико (рис. 25). После рождения плечевого пояса легко рождаются туловище и ножки плода. В момент внутреннего поворота плечиков совершается наружный поворот головки. Личико плода поворачивается к бедру матери в зависимости от позиции плода: при первой позиции - к правому бедру, при второй позиции - к левому.



