Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Кровотечения в последовом и раннемСодержание книги
Поиск на нашем сайте Послеродовом периодах Кровотечения в последовом периоде. Последовый период является самым коротким, но и наиболее опасным периодом родов в связи с возможностью возникновения патологического кровотечения. При нормальном течении последового периода кровопотеря неизбежна, но она не превышает обычно 250 мл (0,5% от массы тела роженицы) и называется физиологической. Кровопотерю от 250 до 400 мл называют пограничной, а более 400 мл - патологической. Кровотечение в последовом периоде может возникнуть в связи с понижением сократительной способности матки (гипотонией), при нарушении отделения плаценты от стенок матки в результате ее плотного прикрепления («ложного» приращения) или вследствие неправильного ведения последового периода. При кровотечении в последовом периоде необходимо быстро его остановить и начать борьбу с его последствиями. Остановка кровотечения в последовом периоде возможна только после рождения (или выделения) последа, в связи с чем все мероприятия по остановке кровотечения должны быть направлены на освобождение матки от последа. Если плацента полностью отделилась от стенки матки, послед удаляют наружными приемами (см. способ Абуладзе, Креде -Лазаревича, Гентера). При отсутствии признаков полного отделения плаценты и продолжающемся кровотечении повторно выпускают мочу с помощью катетера и приступают к операции ручного отделения плаценты и выделения последа. Операцию ручного отделения плаценты в экстремальных ситуациях должен уметь делать врач любой специальности. При кровотечении, угрожающем жизни больной, в отсутствие врача эту операцию должны уметь выполнять акушерка и медицинская сестра. Операция осуществляется в стационаре под наркозом в асептических условиях. Показаниями для операции являются: 1) кровотечение в последовом периоде, превышающее физиологическое, при отсутствии признаков полного отделения плаценты; 2) длительное (свыше 1 ч) пребывание последа в полости матки даже при отсутствии кровотечения из половых путей.
Техника операции состоит в следующем: акушер, обрабатывает руки так же, как и перед любой хирургической операцией, но моет их до середины плеча. Операцию производят в Роженица в последовом периоде нетранспортабельна, поэтому все мероприятия при кровотечении в последовом периоде осуществляются на месте его возникновения. Если кровотечение возникло в условиях стационара с круглосуточным дежурством врача, акушерка (медицинская сестра) четко, быстро и квалифицированно выполняет его распоряжения: определяет группу крови, резус-принадлежность, готовит систему для инфузионной терапии, под контролем врача осуществляет переливание крови, плазмы, фибриногена, кровезаменителей и др. Профилактика кровотечения в последовом периоде состоит в соблюдении принципов рационального ведения последового периода, предупреждении абортов, воспалительных заболеваний внутренних половых органов, а также в предупреждении и рациональном лечении слабости родовой деятельности, затяжного течения родового акта, утомления женщины в родах. Кровотечения в раннем послеродовом периоде. Кровотечения в первые часы после родов (в раннем послеродовом периоде) возникают в связи с задержкой в полости матки частей плаценты, гипотонией и атонией матки, разрывами мягких родовых путей и реже - вследствие гипо- и афибри-ногенемии. Задержка частей плаценты препятствует правильному сокращению матки и является вследствие этого причиной кровотечения в раннем послеродовом периоде. Диагноз устанавливают при осмотре плаценты, где обнаруживают дефект ткани. Разрывы шейки матки и влагалища обычно легко обнаруживают при осмотре родовых путей при помощи зеркал. Наиболее грозной причиной кровотечений в первые часы после родов является гипотония и атония матки или гипо- и афибриногенемия. Диагноз гипотонии матки устанавливают при осмотре и пальпации матки после родов. Матка теряет тонус, плохо пальпируется, недостаточно реагирует на введение сокращающих ее средств (метилэргометрин, окситоцин). Кровотечение из половых путей после родов не прекращается, нередко принимает угрожающий жизни характер, кровь течет из половых путей широкой струей, почти непрерывно. Общее состояние родильницы прогрессивно ухудшается; нарастает бледность кожных покровов и слизистых оболочек, черты лица заостряются, артериальное давление снижается, пульс становится частым, слабого наполнения. Родильница жалуется на слабость, головокружение, шум в ушах, ухудшение зрения, возникает кратковременная потеря сознания. При гипо- и афибриногенемии кровь теряет способность к свертыванию. Матка обычно хорошо сокращается, а кровь, вытекающая из половых путей, не образует сгустков. Успех борьбы с кровотечением в первые часы после родов зависит от своевременного устранения причины, вызвавшей кровотечение. Кровотечение из разрывов шейки матки и влагалища прекращается сразу же после наложения швов и восстановления целости шейки матки и влагалища. Если кровотечение связано с задержкой частей плаценты, немедленно производят операцию ручного удаления задержавшейся дольки плаценты. При гипо- и атоническом кровотечении проводят комплекс мероприятий в определенной последовательности. С целью рефлекторного усиления сократительной способности матки опорожняют мочевой пузырь, на низ живота кладут пузырь со льдом, производят наружный массаж матки через переднюю брюшную стенку. Одновременно в вену вводят лекарственные средства, усиливающие сокращения матки: метилэргометрин, окситоцин. Если проведенные мероприятия оказываются неэффективными и кровотечение продолжается, приступают к ручному обследованию послеродовой матки. Подготовка к операции ручного обследования послеродовой матки не отличается от таковой при операции ручного отделения плаценты. Технически она проще и соответствует двум последним этапам указанной операции. При отсутствии эффекта осуществляют электростимуляцию сократительной способности матки, клеммирование пара- метриев. В ряде случаев при продолжающемся кровотечении прибегают к чревосечению и удалению матки. Одновременно с мероприятиями, направленными на остановку кровотечения, проводят борьбу с обескровливанием родильницы: осуществляют переливание эритроцитарной массы, сухой и нативной плазмы, полиглюкина, гемодеза, вводят кардиотонические средства, преднизолон, 10% раствор кальция хлорида. Родильницу поят крепким чаем, кофе. Ножной конец кровати приподнимают, чтобы усилить приток крови к голове. Профилактика кровотечений в раннем послеродовом периоде состоит в рациональном ведении беременности и родов, своевременном выявлении и лечении слабости родовых сил, профилактике полового инфантилизма, диспансерном наблюдении за роженицами, относящимися к группе высокого риска (искусственные аборты в анамнезе, воспалительные заболевания половых органов, крупный плод, многоводие и др.). Родовой травматизм матери К родовому травматизму матери относят повреждения мягких тканей родового канала (наружных половых органов, влагалища, промежности), шейки и тела матки, произошедшие при патологическом течении родов, несвоевременном или неквалифицированном оказании акушерской помощи. Причинами травм чаще всего являются неумелая защита промежности, роды крупным и переношенным плодом, быстрые и стремительные роды, затяжное их течение, неправильное вставление головки, узкий таз и др.
При правильном оказании акушерской помощи число разрывов промежности минимальное. Если травма промежности неизбежна и возникают явления угрожающего разрыва промежности (отек, цианоз или побледнение кожи промежности), следует произвести ее рассечение (эпизиотомию или перинеотомию), не допустить разрыва. Резаная рана лучше заживает. Разрывы влагалища. Возникают чаще у женщин с недоразвитым узким и коротким влагалищем, а также при оперативных методах родоразрешения (наложение акушерских щипцов, при плодоразрушающих операциях). Разрывы влагалища обычно сопровождаются кровотечением различной степени выраженности. Лечение состоит в ушивании разрыва.
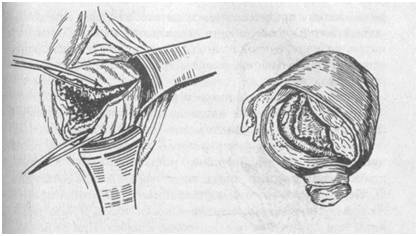
Рис. 62. Разрыв шейки матки Рис. 63. Полный разрыв матки Разрывы шейки матки (рис. 62). При плохой растяжимости шейки матки у первородящих старше 30 лет при родах крупным плодом, стремительных родах, оперативных методах родоразрешения происходят разрывы шейки матки. Они возникают вследствие погрешности в технике выполнения операции наложения акушерских щипцов, извлечения головки во время родов при тазовом предлежании плода, производстве плодоразрушающих операций. Различают три степени разрывов шейки матки. Разрыв шейки матки I степени может быть одно- или двухсторонним, длиной не менее 1-2 см. Разрыв шейки матки II степени превышает в длину 2 см, но не доходит до сводов влагалища. Разрыв шейки матки III степени доходит до свода влагалища и может переходить на него. Разрывы шейки матки почти всегда сопровождаются кровотечением различной степени выраженности. Диагноз устанавливают при осмотре шейки матки при помощи зеркал. Лечение состоит в зашивании разрыва. Разрыв матки. Разрыв матки является тяжелой формой родового травматизма матери (рис. 63). В ряде случаев даже при своевременном лечении разрыва матки наступает гибель плода и женщины. Чаще всего разрывы матки возникают в родах, реже - во время беременности. К возникновению разрыва матки предрасполагают патологические изменения стенки матки после аборта, воспалительных заболеваний матки, наличие неполноценных рубцов на матке после ранее перенесенной операции кесарева сечения или консервативной миомэктомии. Причинами разрыва матки в родах являются несоответствие размеров головки плода и таза роженицы, крупный плод, разгибательное предлежание головки плода, поперечное или косое положение плода. Различают угрожающий начавшийся и свершившийся разрывы матки. Клиника угрожающего разрыва матки чаще всего весьма очевидна. Особенно выраженной бывает клиническая картина при несоответствии между размерами головки плода и таза роженицы или при поперечном положении плода. При этом бурные схватки следуют одна за другой, вне схватки матка почти не расслабляется. Нижний маточный сегмент резко растянут, истончен, вследствие этого контракционное кольцо стоит высоко и имеет косое направление. В результате чрезмерного растяжения нижнего сегмента матка по форме напоминает песочные часы. Круглые маточные связки резко натянуты, пальпация нижнего маточного сегмента болезненна. Поведение роженицы беспокойное, она кричит, мечется от нестерпимой боли, хватается руками за низ живота. Сердцебиение плода прослушивается, однако отмечаются признаки его гипоксии: сердцебиение учащено, приглушено, аритмично. Мочеиспускание роженицы затруднено, нередко мочу невозможно выпустить катетером вследствие прижатия мочевого пузыря предлежащей частью плода. При установлении диагноза угрожающего разрыва матки необходимо немедленно исключить родовую деятельность с целью предотвращения перехода угрожающего разрыва матки в свершившийся. Медицинской сестре необходимо срочно вызвать акушера-гинеколога и анестезиолога. Роженице, не перекладывая ее на каталку, дают наркоз и, добившись ослабления родовой деятельности, транспортируют в операционную для экстренного производства кесарева сечения. При мертвом плоде и симптомах угрожающего разрыва матки в условиях глубокого наркоза производят плодоразрушающую операцию. Роженица с угрожающим и начавшимся разрывом матки нетранспортабельна, помощь ей оказывается на месте. При свершившемся разрыве матки поведение и состояние роженицы меняется. Она становится апатичной, кожные покровы и слизистые оболочки бледны, лицо покрыто холодным потом, появляются тошнота и рвота. Пульс становится частым, слабого наполнения, артериальное давление снижается. Форма матки резко меняется, родовая деятельность прекращается. Под рукой в брюшной полости пальпируются части плода. Сердцебиение плода не прослушивается. Плод из матки изгоняется в брюшную полость и погибает; из крупных сосудов матки, нарушенных при разрыве, в брюшную полость изливается кровь. Медицинская сестра должна вызвать врача акушера-гинеколога и анестезиолога, операционную сестру. Необходимо быстро оперировать роженицу. После чревосечения зашивают разрыв или удаляют матку в зависимости от характера разрыва и состояния женщины. Профилактика разрыва матки состоит в правильной организации родовспоможения. Большое значение имеет правильный учет и тщательное наблюдение за беременными, составляющими группу высокого риска по возможности разрыва матки. В эту группу входят беременные с узким тазом, переношенной беременностью, крупным плодом, неправильным положением плода, беременные, имеющие рубец на матке после кесарева сечения, консервативной миомэктомии, перфорации матки при аборте, после операции по поводу трубной беременности. ГЛАВА 9 Акушерские операции.
|
||||||
|
Последнее изменение этой страницы: 2016-08-26; просмотров: 626; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.5 (0.008 с.) |


 Разрывы промежности. Это наиболее частая форма родового травматизма матери. Нередко они возникают у первородящих, особенно у первородящих старше 30 лет, при высокой и ригидной промежности, крупном плоде, быстрых и стремительных родах, а также на месте рубцов после разрывов при предыдущих родах.
Разрывы промежности. Это наиболее частая форма родового травматизма матери. Нередко они возникают у первородящих, особенно у первородящих старше 30 лет, при высокой и ригидной промежности, крупном плоде, быстрых и стремительных родах, а также на месте рубцов после разрывов при предыдущих родах. Различают три степени разрыва промежности. При разрыве промежности I степени нарушается целость задней спайки и стенки влагалища без повреждения мышц тазового дна. При разрыве промежности II степени нарушается целость стенки влагалища, кожи промежности, мышц и фасций тазового дна. При разрыве III степени (рис. 61) нарушается целость слизистой оболочки влагалища, кожи промежности, мышц и фасций тазового дна, наружного жома заднепроходного отверстия и слизистой оболочки прямой кишки. Разрыв промежности III степени является тяжелой формой родового травматизма матери.
Различают три степени разрыва промежности. При разрыве промежности I степени нарушается целость задней спайки и стенки влагалища без повреждения мышц тазового дна. При разрыве промежности II степени нарушается целость стенки влагалища, кожи промежности, мышц и фасций тазового дна. При разрыве III степени (рис. 61) нарушается целость слизистой оболочки влагалища, кожи промежности, мышц и фасций тазового дна, наружного жома заднепроходного отверстия и слизистой оболочки прямой кишки. Разрыв промежности III степени является тяжелой формой родового травматизма матери.