Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
E. АВ-блокада 2 степени типа Мобитц IlСодержание книги
Поиск на нашем сайте
Диагностика 1. Частота сокращений предсердий превышает частоту сокращений желудочков 2. Интервалы PP одинаковы, интервалы RR одинаковы или неодинаковы 3. Периодическое выпадение комплекса QRS не сопровождается нарастающим удлинением интервала PQ, который остается постоянным 4. Комплексы QRS часто расширены Клиническая значимость 1. Указывает на заболевание пучка Гиса 2. Является более тяжелым нарушением проводимости по сравнению с АВ-блокадой 2 степени типа Мобитц I Лечение Такое же, как при синусовой брадикардии. Кроме того, после стабилизации состояния из-за риска полной АВ-блокады показана эндокардиальная ЭКС Ж. Полная АВ-блокада
Диагностика 1. Частота сокращений предсердий превышает частоту сокращений желудочков 2. Ритм сокращения желудочков правильный 3. Зубцы P правильной формы. Предсердия и желудочки возбуждаются независимо 4. Комплексы QRS часто расширены Клиническая значимость 1. При полной АВ-блокаде импульсы из предсердий не проходят к желудочкам 2. Вызывает снижение сердечного выброса, что сопровождается различными клиническими проявлениями (например, обмороком) Лечение Такое же, как при синусовой брадикардии. Кроме того, после стабилизации состояния выполняют эндокарди-апьную ЭКС для увеличения ЧСС и сердечного выброса Рис. 48-11. Окончание
Рис. 48-12. Алгоритм лечения тахикардии у взрослых (А). Б: Синусовая тахикардия. В: Пароксизмальная наджелу-дочковая тахикардия. Г: Трепетание предсердий. Д: Мерцательная аритмия. (С разрешения AKA) Б. Синусовая тахикардия
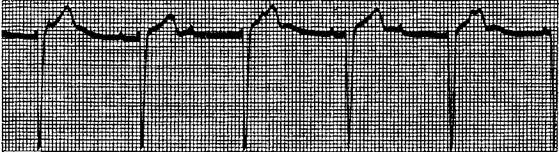
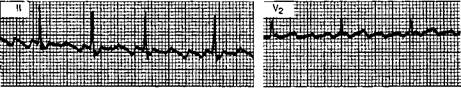
Диагностика 1. ЧСС > 100 уд/мин, частота сокращений предсердий равна частоте сокращений желудочков. 2. Ритм правильный 3. Зубцы P и комплексы QRS правильной формы 4. За каждым зубцом P следует комплекс QRS (P: QRS = 1:1) Клиническая значимость 1. Может быть обусловлена ишемией миокарда или сердечной недостаточностью 2. Является распространенным симптомом поверхностной анестезии, гиповолемии и гиперкапнии Лечение 1. Если АД стабильно, то при появлении симптомов ишемии миокарда вводят β-адреноблокаторы (например, эсмолол, 0,2-0,5 мг/кг в/в) 2. Если АД нестабильно, то вводят фенилэфрин (1 мкг/кг в/в) В. Пароксизмальная наджелудочковая тахикардия
Диагностика 1. Частота сокращений предсердий 150-250/мин, частота сокращений желудочков такая же или в два раза меньше 2. Ритм предсердий и желудочков обычно правильный 3. Между неизмененными зубцами P можно наблюдать изоэлектрические интервалы 4. Внезапное начало и прекращение приступа 5. Часто наблюдается АВ-блокада 2:1 (т.е. на каждые 2 зубца P приходится 1 комплекс QRS) 6. Комплексы QRS могут быть нормальными или широкими (следует помнить, что в подавляющем большинстве случаев тахикардия с широкими комплексами QRS является желудочковой) Клиническая значимость 1. Во время анестезии наиболее распространенной причиной пароксизмальной НЖТ является симпатическая стимуляция 2. Сочетание пароксизмальной предсердной тахикардии с АВ-блокадой 2:1 является одним из проявлений гликозидной интоксикации Лечение 1. Аденозин, 6 мг, в/в струйно быстро 2. При пароксизмальной НЖТ с широкими комплексами QRS верапамил противопоказан Г. Трепетание предсердий
Диагностика 1. Частота сокращений предсердий составляет 250-350/мин и превышает частоту сокращений желудочков. 2. Предсердный ритм правильный, желудочковый может быть как правильным, так и неправильным. 3. Пилообразые предсердные волны (F-волны). 4. АВ-блокада может быть устойчивой (например, 2:1), или неустойчивой, когда соотношение между волнами F и комплексами QRS варьирует. 5. Форма комплексов QRS обычно не изменена Клиническая значимость Является симптомом тяжелого заболевания сердца Лечение 1. Стабильная гемодинамика: верапамил, 2,5-10 мг в/в, или сверхчастая предсердная ЭКС 2. Нестабильная гемодинамика: кардиоверсия (см. табл. 48-3) Рис. 48-12. Продолжение Д. Мерцательная аритмия
Диагностика 1. Частота сокращений предсердий очень велика (> 350 уд/мин), и подсчитать ее по ЭКГ практически невозможно. Частота сокращений желудочков варьирует 2. Ритм "неправильно неправильный" 3. Беспорядочные колебания изолинии (f-волны); зубцы P отсутствуют 4. Комплексы QRS обычной формы или широкие Клиническая значимость 1. Симптом тяжелого поражения сердца 2. Для снижения частоты сокращений желудочков часто назначают дигоксин 3. Для снижения риска тромбоэмболии сосудов головного мозга назначают антикоагулянты Лечение 1. Стабильная гемодинамика: эсмолол (0,2-1 мг/кг в/в), верапамил (2,5-10 мг в/в) или дигоксин (0,25-1 мг в/в) 2. Нестабильная гемодинамика: кардиоверсия (см. табл. 48-3) Рис. 48-12. Окончание ТАБЛИЦА 48-2. Лекарственные препараты, используемые при СЛР: влияние на кровообращение, показания и дозы
ТАБЛИЦА 48-2. Лекарственные препараты, используемые при СЛР: влияние на кровообращение, показания и дозы. Окончание
справа от верхней трети грудины тотчас ниже ключицы, второй — по левой средней подмышечной линии на уровне соска — так называемое стандартное, или переднелатеральное, расположение электродов). Для профилактики ожога кожи и снижения трансторакального импеданса электроды следует смазать специальной пастой или положить между ними и кожей марлевые подушечки, смоченные физиологическим раствором. Если у больного установлен постоянный электрокардиостимуля-тор, то электроды дефибриллятора должны находиться на расстоянии не менее 12 см от него. Мощность первого разряда зависит от характера аритмии (табл. 48-3). В отсутствие эффекта от первого разряда мощность последующих разрядов постепенно увеличивают. Вес влияет на выбор мощности разряда только у детей, но не у взрослых. Своевременная дефибрилляция очень эффективна, поэтому при фибрилляции желудочков разряд наносят сразу же после того, как дефибриллятор готов к работе. Если три последовательные разряда дефибриллятора не позволили устранить фибрилляцию желудочков, то продолжают CJIP и вводят адреналин, после чего опять повторяют дефибрилляцию. Асистолия не лечится дефибрилляцией, но ее необходимо отличать от мелковолновой фибрилляции желудочков, для чего следует просмотреть ЭКГ в нескольких отведениях. Синхронизированная кардиоверсия уменьшает риск фибрилляции желудочков, индуцированной нанесением разряда в уязвимую фазу сердечного цикла. Синхронизация показана при наджелудоч-ковой тахикардии, мерцательной аритмии, трепетании предсердий и желудочковой тахикардии с сохраненным пульсом. Если кардиоверсия привела к фибрилляции желудочков, следует немедленно нанести несинхронизированный разряд. Если остановка сердца оказалась замеченной, пульс отсутствует и дефибриллятора нет, то можно нанести прекордиальный удар в центр грудины (ги-потенаром сжатой в кулак ладони с расстояния 10 см от грудины). Некоторые специалисты сомневаются в эффективности прекордиального удара и считают, что он ни в коем случае не должен препятствовать дефибрилляции. Экстренная ЭКС Наружная ЭКС — неинвазивный и быстрый метод лечения аритмий, обусловленных нарушением проводимости или формированием аномального импульса (табл. 48-4). Показания: асистолия; бра-диаритмия, обусловленная блокадой проведения; тахикардия, обусловленная циркуляцией импульса по типу reentry. Электрокардиостимулятор встроен в некоторые модели дефибрилляторов. Электроды при наружной ЭКС одноразовые, их ТАБЛИЦА 48-3. Мощность разряда при дефибрилляции и кардиоверсии
ТАБЛИЦА 48-4. Показания для экстренной ЭКС и ЭКС «по требованию»
располагают на коже. Передний электрод (отрицательный) располагают слева от грудины в четвертом межреберье (позиция V2 системы грудных отведений), задний — на спине под левой половиной грудной клетки, напротив переднего электрода. Отметим, что это расположение электродов для ЭКС не препятствует установке электродов дефибриллято-ра. Отсутствие захвата импульсов желудочками может быть обусловлено неправильным положением электрода, плохим контактом электрода с кожей, высоким трансторакальным импедансом (например, при бочкообразной грудной клетке, выпоте в полости перикарда). Силу тока медленно увеличивают до тех пор, пока не произойдет захват импульсов желудочками. Расширение комплекса QRS на ЭКГ свидетельствуem об электрическом захвате импульсов, хорошо пальпируемый пульс соответствующей частоты и увеличение АД — о механическом захвате. Если сознание сохранено, то для предотвращения дискомфорта, обусловленного сокращением скелетных мышц при подаче импульса, следует ввести седативные препараты. Наружная ЭКС представляет собой эффективную временную меру, позволяющую обеспечить кровообращение до налаживания эндокардиальной ЭКС (Случай из практики, глава 20) или проведения какого-либо другого специализированного лечения. Рекомендуемый протокол СЛР Руководитель бригады реаниматоров оценивает состояние пострадавшего, в том числе проводит ЭКГ-диагностику вида аритмии, и назначает электрическую и фармакологическую терапию (табл. 48-5). Он должен четко придерживаться протокола лечения остановки кровообращения, представленного в алгоритмах специализированных реанимационных мероприятий (рис. 48-8, 48-9, 48-10, 48-11, 48-12, 48-13, 48-14, 48-15). ТАБЛИЦА 48-5. Принципы лечения остановки кровообращения. Примечание: Многие мероприятия проводятся одновременно. Не во всех случаях мероприятия выполняют в нижеуказанной последовательности
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-20; просмотров: 538; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.62 (0.015 с.) |