Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Примесь мекония в околоплодных водахСодержание книги
Поиск на нашем сайте
Примесь мекония в околоплодных водах наблюдается приблизительно в 10% род всех родов. Внутриутробная гипоксия, особенно при гестационном возрасте более 42 недель, часто сопряжена с густым окрашиванием околоплодных вод меконием. При внутриутробной гипоксии у плода возникают глубокие судорожные вдохи, во время которых меко-ний вместе с околоплодными водами может попадать в легкие. При первых же вдохах после рождения меконий перемещается из трахеи и главных бронхов в мелкие бронхи и альвеолы. Густой или содержащий твердые частицы меконий может закрывать просвет мелких бронхов, что является причиной тяжелой дыхательной недостаточности, которая при примеси мекония в околоплодных водах возникает в 15% случаях. Кроме того, при этом осложнении высок риск персистирования фетального типа кровообращения (глава 42). При легком окрашивании меконием околоплодных вод санация дыхательных путей не требуется. Если околоплодные воды густо окрашены меконием (гороховый суп), то сразу после рождения головки, до выведения плечиков акушер должен быстро отсосать содержимое носо- и ротоглотки с помощью катетера. Сразу после рождения новорожденного кладут на обогреваемый столик, интубируют трахею и отсасывают содержимое трахеи. Специальный отсос подсоединяют непосредственно к ин-тубационной трубке, которую медленно извлекают. Если в трахее обнаружен меконий, интубацию и аспирацию содержимого продолжают до тех пор, пока он не перестанет поступать по трубке — но не более трех раз, после чего дальнейшие попытки перестают быть эффективными. Около рта новорожденного помещают маску, через которую подают увлажненный кислород. Необходимо также отсосать содержимое желудка, чтобы предотвратить пассивную регургитацию мекония. Аспирация мекония — фактор риска пневмоторакса (частота пневмоторакса при аспирации мекония 10%, в то время как при родоразрешении через естественные родовые пути — 1%). Асфиксия новорожденного Для реанимации новорожденного необходимо по крайней мере два человека: один обеспечивает проходимость дыхательных путей и проводит ТАБЛИЦА 43-4. Шкала Апгар
ИВЛ, второй выполняет непрямой массаж сердца. Очень полезно участие третьего, который катетеризирует сосуды, вводит лекарственные препараты и инфузионные растворы.
Наиболее распространенной причиной асфиксии новорожденного является внутриутробная гипоксия, поэтому ключевым моментом реанимации является нормализация дыхания. Еще одной важной причиной асфиксии является гиповолемия. Причины гипо-волемии: слишком раннее пережатие пуповины, слишком высокое положение ребенка относительно родовых путей в момент пережатия пуповины, недоношенность, кровотечение у матери, пересечение плаценты во время кесарева сечения, сепсис, перекрестное кровообращение у близнецов. Если состояние новорожденного не улучшается, несмотря на адекватную респираторную реанимацию, то необходимо обеспечить сосудистый доступ и выполнить анализ газов артериальной крови; следует исключить пневмоторакс (распространенность 1%) и врожденные аномалии дыхательных путей, в том числе трахеопищеводный свищ (1:3000-5000 новорожденных) и врожденную грыжу диафрагмы (1:2000-4000). Оценка по шкале Апгар на 1-й минуте жизни позволяет стандартизировать подход к проведению реанимационных мероприятий: (1) легкая асфиксия (5-7 баллов): показана стимуляция (обтирание тела, похлопывание по стопам, санация дыхатель-ных путей) в сочетании с ингаляцией чистого кислорода через лицевую маску, расположенную около рта; (2) среднетяжелая асфиксия (3-4 балла: показана ИВЛ дыхательным мешком через маску; (3) тяжелая асфиксия (0-2 балла): показана немедленная интубация трахеи, может потребоваться наружный массаж сердца. ИВЛ Показания к ИВЛ у новорожденного: (1) апноэ; (2) ЧСС < 100/мин; (3) устойчивый центральный цианоз, несмотря на ингаляцию 100%-ного кислорода через лицевую маску. Чрезмерное сгибание и разгибание головы может вызывать обструкцию дыхательных путей. Под плечи ребенка подкладывают сложенное в несколько раз полотенце (толщина получившегося валика должна составить приблизительно 2,5 см), что помогает поддержать голову в правильном положении. ИВЛ дыхательным мешком через маску проводят чистым кислородом с частотой 40-60/мин. При первых принудительных вдохах допустим подъем пикового давления в дыхательных путях до 40 см вод. ст., но впоследствии пиковое давление не должно превышать 30 см вод. ст. Адекватность вентиляции оценивают аускультацией и наблюдением за экскурсиями грудной клетки. Декомпрессия желудка назогастральным зондом-диаметром 8F может облегчить вентиляцию. Через 30 с после начала ИВЛ оценивают ЧСС, в зависимости от которой и проводят дальнейшие реанимационные мероприятия: (1) если ЧСС превышает 100/мин и возникает адекватное самостоятельное дыхание, то вспомогательную ИВЛ можно прекратить; (2) если ЧСС ниже 60/мин или составляет 60-80/мин без тенденции к возрастанию, то необходимо интубировать трахею и начать наружный массаж сердца; (3) если ЧСС составляет 60-80/мин и продолжает возрастать, то следует продолжить вентиляцию дыхательным мешком через маску и тщательно наблюдать за состоянием ребенка. Если, несмотря на адекватную вентиляцию, ЧСС не превышает 80/мин, то показан закрытый массаж сердца.
Для интубации трахеи (рис. 43-3) используют ларингоскоп Миллера. Размер клинка ларингоскопа и эндотрахеальной трубки зависит от веса ребенка: < 1 кг — 00 и 2,5 мм (внутренний диаметр) соответственно; 1-2 кг — О и 3 мм; > 2 кг — 1 и 3,5 мм. Если трубка подобрана правильно, то при давлении в дыхательных путях 20 см вод. ст. отмечается небольшой сброс дыхательной смеси. Интубацию правого главного бронха исключают с помощью ау-скультации. Глубину введения интубационной трубки (от ее дистального конца до губ ребенка) рассчитывают следующим образом: к весу ребенка в килограммах прибавляют 6, результат выражают в сантиметрах. Целесообразно проводить пульсок-симетрию с помощью наладонного датчика. Использование прибора чрескожного мониторинга напряжения кислорода тоже достаточно информативно, но его настройка занимает достаточно много времени. Наружный массаж сердца Наружный массаж сердца показан, когда через 30 с адекватной ИВЛ 100%-ным кислородом ЧСС составляет < 60/мин или 60-80/мин без тенденции к возрастанию. Массаж сердца проводят одновременно с ИВЛ 100-ным кислородом. Частота надавливаний на грудину должна быть 90-120/мин (рис. 43-4). Методика массажа сердца, описанная для детей младшего возраста (глава 48), может быть использована для новорожденных весом > 3 кг. Соотношение частоты надавливаний и вдуваний должно быть 3:1, так что в течение 1 мин производят 90 надавливаний и 30 вдуваний. Необходимо периодически проверять ЧСС. При ЧСС > 80/мин непрямой массаж сердца прекращают.
Рис. 43-3. Интубация новорожденного. Голову располагают в нейтральной позиции. Ларингоскоп держат между большим и указательным пальцем левой руки, придерживая подбородок средним и безымянным. Мизинцем левой руки надавливают на подъязычную кость, что помогает увидеть голосовые связки. Лучший обзор обеспечивает прямой клинок, например, ларингоскоп Миллера №0или№1 Сосудистый доступ Наиболее оптимальным методом сосудистого доступа является установка в пупочную вену катетера размером 3,5F или 5F. Необходимо, чтобы дистальный кончик катетера располагался непосредственно ниже уровня кожи и обратный ток крови при потягивании поршня шприца был свободным; при более глубоком введении переливаемые гипертонические растворы могут поступать непосредственно в печень.
Катетеризация одной из двух пупочных артерий, позволяющая проводить мониторинг АД и облегчающая анализ газов артериальный крови, технически сложнее. Разработаны специальные катетеры для пупочной артерии, позволяющие не только измерять АД, но и проводить длительный мониторинг РаО2 и SaО2. Необходимо предпринять необходимые меры, чтобы предотвратить попадание воздуха в вену или артерию. Инфузионная терапия Из новорожденных, которым потребовалась реанимация, гиповолемия имеется у некоторых доношенных и двух третей недоношенных. Гиповоле-мию диагностируют при артериальной гипотонии и бледности кожи в сочетании с плохой реакцией на реанимационные мероприятия. У новорожденных АД коррелирует с ОЦК, поэтому всем новорожденным следует измерять АД. В норме АД зависит от веса и колеблется от 50/25 мм рт. ст. (вес 1-2 кг) до 70/40 мм рт. ст. (вес > 3 кг). Артериальная гипотония указывает на гиповолемию. Для восполнения ОЦК используют эритроцитарную массу группы 0(I) Rh (отр), совмещенную с материнской кровью, или же 5%-ный раствор альбумина или раствор Рингера с лактатом в дозе 10 мл/кг. Более редкие причины артериальной гипотонии включают гипо-кальциемию, гипермагниемию и гипогликемию.
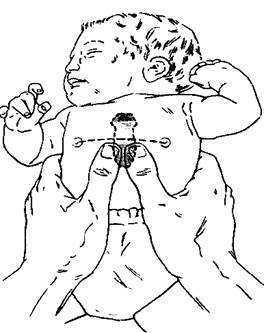
Рис. 43-4. Закрытый массаж сердца у новорожденного. Обеими руками обхватывают новорожденного так, чтобы большие пальцы располагались на грудине сразу же под линией, соединяющей оба соска, а остальные пальцы смыкались на задней поверхности туловища. Глубина вдавливания грудины — 1-2 см, частота надавливаний — 120/мин. (Воспроизведено с изменениями из Neonatal life support, Part VI. JAMA 1986;255:2969.) Лекарственные препараты А. Адреналин: Показания: асистолия; ЧСС менее 80 уд/мин, несмотря на адекватную ИВЛ и массаж сердца. Дозу 0,01-0,03 мг/кг (0,1-0,3 мл/кг раствора 1:10 000) вводят каждые 3-5 мин до достижения эффекта. Если отсутствует венозный доступ, можно вводить в трахею через интубационную трубку. Б. Налоксон: Показания: устранение депрессии дыхания, обусловленной введением опиоидов матери в последние 4 ч перед родами. Доза: 0,01 мг/кг в/в или 0,02 мг/кг в/м. Если мать злоупотребляла опиоидами, то налоксон может спровоцировать синдром отмены у плода. В. Прочие лекарственные препараты: В отдельных случаях применяют и другие лекарственные препараты. Бикарбонат натрия (доза 2 мэкв/кг веса, в 1 мл раствора содержится 0,5 мэкв) показан лишь при тяжелом метаболическом ацидозе, верифицированном анализом газов артериальной крови. Бикарбонат натрия применяют также при продолжительной реанимации (> 5 мин), особенно если технически невозможно провести анализ газов артериальной крови. Скорость введения не должна превышать 1 мэкв/кг/мин во избежание гиперосмо-лярности и внутричерепного кровоизлияния. Кроме того, во избежание обусловленного гиперосмоляр-ностью повреждения гепатоцитов дистальный кончик катетера не должен находиться в печени. Глюконат кальция в дозе 100 мг/кг (или хлорид кальция в дозе 30 мг/кг) показан только при документированной гипокальциемии или при подозрении на гипермагниемию (обычно обусловленной назначением матери сульфата магния); клинические проявления включают артериальную гипотонию, снижение мышечного тонуса и вазодилатацию. Глюкоза (200 мг/кг, применяют 10%-ный раствор) показана только при документированной гипогликемии, поскольку гипергликемия усугубляет неврологический дефицит. Сурфактант показан при респираторном ди-стресс-синдроме у недоношенных, его можно вводить в трахею через интубационную трубку.
|
|||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-20; просмотров: 397; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 52.15.157.192 (0.013 с.) |