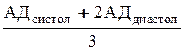Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Схема для установления степени тяжести рвоты беременныхСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
III степень – тяжелая (чрезмерная) рвота беременных. Общее состояние женщины резко ухудшается. Рвота бывает до 20-25 раз в сутки, иногда при любом движении больной. Нарушен сон, адинамия. Потеря массы тела составляет до 8-10 кг. Кожные покровы и слизистые оболочки становятся сухими, язык обложен. Повышается температура тела (37,2-37,5°С). Тахикардия до 110-120 уд./мин, артериальное давление снижается. Беременные не удерживают ни пищу, ни воду, что приводит к обезвоживанию организма и метаболическим нарушениям. Нарушаются все виды обмена веществ. Суточный диурез снижен, ацетонурия, нередко белок и цилиндры в моче. Иногда повышается содержание гемоглобина в крови, связанное с обезвоживанием организма. В анализах крови гипо- и диспротеинемия, гипербилирубинемия, повышение креатинина; сдвиг кислотно-щелочного равновесия в сторону ацидоза. При исследовании электролитов находят снижение калия, натрия и кальция. Проявления раннего токсикоза беременных необходимо дифференцировать с рядом заболеваний, при которых также отмечается рвота (пищевая токсикоинфекция, гастрит, панкреатит, желчно-каменная болезнь, рак желудка, нейроинфекция и др.). Лечение больных рвотой беременных должно быть комплексным и дифференцированным, с одновременным многосторонним воздействием на различные стороны патогенеза заболевания. Комплексная терапия рвоты беременных включает препараты, воздействующие на ЦНС, нормализующие эндокринные и обменные нарушения (в частности, водно-электролитный баланс), витамины. При лечении необходимо соблюдать лечебно-охранительный режим. Нельзя помещать в палату двух подобных больных, так как у выздоравливающей женщины может возникнуть рецидив заболевания под влиянием больной с продолжающейся рвотой. С целью нормализации функции ЦНС используют электросон или электроаналгезию. Длительность воздействия – 60-90 минут. Курс лечения состоит из 6-8 сеансов. С целью воздействия на ЦНС может быть использована гипносуггестивная терапия. Хороший эффект дают различные варианты рефлексотерапии. Для борьбы с обезвоживанием организма, детоксикации и восстановления КОС применяют инфузионную терапию в количестве 2,0-2,5 л в сутки. Ежедневно в течение 5-7 дней вводят раствор Рингера-Локка (1000-1500 мл), 5,0% раствор глюкозы (500-1000 мл) с аскорбиновой кислотой (5,0% раствор 3-5 мл) и инсулином (из расчета 1 ед инсулина на 4,0 г сухого вещества глюкозы). Для коррекции гипопротеинемии у беременных с крайне тяжелым течением возможно использование альбумина (10,0 или 20,0% раствор в количестве 100-150 мл), свежезамороженной плазмы. Препаратом выбора в настоящее время является раствор гидроксиэтилированного крахмала. При нарушении КОС рекомендуют внутривенное введение натрия гидрокарбоната (5,0% раствор) или лактосола и др. В результате ликвидации обезвоживания и потери солей, а также дефицита белков плазмы состояние больных быстро улучшается. Для подавления возбудимости рвотного центра можно использовать церукал, торекан, дроперидол и др. Основным правилом медикаментозной терапии при тяжелой и средней степени тяжести рвоты является парентеральный метод введения в течение 5-7 дней (до достижения стойкого эффекта). В комплексную терапию рвоты беременных включают внутримышечные инъекции витаминов (В1, В6, В12, С) и коферментов (кокарбоксилаза). Используют препараты (малые транквилизаторы), оказывающие седативное действие на ЦНС и способствующий уменьшению рвоты. Препарат обладает пролонгированной антигистаминной активностью. Критериями достаточности инфузионной терапии являются уменьшение обезвоживания и повышение тургора кожи, нормализация величины гематокрита, увеличение диуреза, улучшение самочувствия. Комплексную терапию продолжают до стойкого прекращения рвоты, нормализации общего состояния, постепенного нарастания массы тела. Выписка производится через 5 – 7 дней после прекращения рвоты. Неэффективность проводимой терапии служит показанием для прерывания беременности. Показанием для прерывания беременности являются: - непрекращающаяся рвота; - нарастающее обезвоживание организма; - прогрессирующее снижение массы тела; - прогрессирующая ацетонурия в течение 3-4 дней; - выраженная тахикардия; - нарушение функций нервной системы (адинамия, апатия, бред, эйфория); - билирубинемия (до 40-80 мкмоль/л), а гипербилирубинемия 100 мкмоль/л является критической; - желтушное окрашивание склер и кожи; - субфебрилитет.
Основой профилактики ранних токсикозов является выявление и устранение психогенных факторов и оздоровление женщин с хроническими заболеваниями печени, желудочно-кишечного тракта и т.д. до наступления беременности. Слюнотечение (ptyalismus) может сопровождать рвоту беременных, реже возникает как самостоятельная форма раннего токсикоза. При выраженном слюнотечении за сутки беременная может терять 1 л жидкости. Обильное слюнотечение приводит к обезвоживанию организма, гипопротеинемии, мацерации кожи лица, отрицательно влияет на психику, масса тела снижается. Лечение выраженного слюнотечения должно проводиться в стационаре. Назначают полоскание полости рта настоем шалфея, ромашки, коры дуба, раствором ментола, а также средства, снижающие слюноотделение (церукал, дроперидол). При большой потере жидкости назначают внутривенно капельно растворы Рингера-Локка, 5,0 % глюкозы, раствор гидроксиэтилированного крахмала. При значительной гипопротеинемии по строгим показаниям используют растворы альбумина, и свежезамороженной плазмы. Хороший эффект достигается при проведении гипноза, иглорефлексотерапии. Для предупреждения и устранения мацерации слюной кожи лица используют смазывание ее цинковой пастой, пастой Лассара или вазелином. Дерматозы беременных – редкие формы раннего токсикоза. Это группа различных кожных заболеваний, которые возникают при беременности и проходят после ее окончания. Дерматозы появляются в виде зуда, крапивницы, герпетических высыпаний. Наиболее частой формой дерматоза является зуд беременных (pruritus gravidarum). Зуд может появляться в первые месяцы и в конце беременности, ограничиваться областью наружных половых органов или распространяться по всему телу. Зуд нередко бывает мучительным, вызывает бессонницу, раздражительность или подавление настроения. Зуд при беременности необходимо дифференцировать с заболеваниями, которые сопровождаются зудом: сахарный диабет, грибковые заболевания кожи, трихомониаз, аллергические реакции. Лечение заключается в назначении седативных средств, десенсибилизирующих (димедрола, пипольфена), витаминов В1 и В6, общего ультрафиолетового облучения. Тетания беременных (tetania gravidarum) проявляется судорогами мышц верхних конечностей («рука акушера»), реже нижних конечностей («нога балерины»), лица («рыбий рот»). В основе заболевания лежит понижение или выпадение функции паращитовидных желез и, как следствие, нарушение обмена кальция. При тяжелом течении заболевания или обострении во время беременности латентно протекающей тетании следует прервать беременность. Для лечения применяют паратиреоидин, кальций, дигидротахистерол, витамин D. Остеомаляция беременных (osteomalacia gravidarum) в выраженной форме встречается крайне редко. Беременность в этих случаях абсолютно противопоказана. Чаще наблюдают стертую форму остеомаляции – симфизиопатию. Заболевание связано с нарушением фосфорно-кальциевого обмена, декальцинацией и размягчением костей скелета. Основными проявлениями симфизиопатии являются боли в ногах, костях таза, мышцах. Появляются общая слабость, утомляемость, парестезии; изменяется походка («утиная»), повышаются сухожильные рефлексы. Пальпация лобкового сочленения болезненна. На рентгенограммах таза иногда обнаруживают расхождение костей лобкового сочленения, однако, в отличие от истинной остеомаляции, в костях отсутствуют деструктивные изменения. Стертая форма остеомаляции – проявление гиповитаминоза D. Хороший эффект при лечении заболевания дает применение витамина D, рыбьего жира, общего и местного ультрафиолетового облучения, прогестерона. Острая желтая атрофия печени (atrophia heratis blava acuta) наблюдается чрезвычайно редко и может быть исходом чрезмерной рвоты беременных или возникнуть независимо от нее. В результате жирового и белкового перерождения печеночных клеток происходит уменьшение размеров печени, возникновение некрозов и атрофии печени. Заболевание крайне тяжелое (интенсивная желтуха, зуд, рвота, судорожные припадки, кома), обычно приводит к гибели больной. Лечение заключается в немедленном прерывании беременности, хотя и прерывание беременности редко улучшает прогноз. Бронхиальная астма беременных (asthma bronchiale gravidarum) наблюдается очень редко. Причиной возникновения заболевания является гипофункция паращитовидных желез и нарушение кальциевого обмена. Лечение включает назначение препаратов кальция, витаминов группы В, седативных средств. Бронхиальную астму беременных необходимо дифференцировать с обострением бронхиальной астмы, существовавшей до беременности. Профилактика ранних токсикозов заключается в своевременном лечении хронических заболеваний, устранении психических нагрузок, неблагоприятных воздействий внешней среды. Большое значение имеет ранняя диагностика и лечение начальных (легких) проявлений токсикоза, а, следовательно, предупреждение развития тяжелых форм заболеваний.
Контрольные вопросы: 1. Назвать основные формы ранних токсикозов. 2. Классификация рвоты беременных по степени тяжести. 3. Клиника легкой степени рвоты беременных. 4. Клиника средней степени рвоты беременных. 5. Клиника тяжелой степени рвоты беременных. 6. Объем лечения при легкой степени рвоты беременных. 7. Объем лечения при средней степени рвоты беременных. 8. Объем лечения при тяжелой степени рвоты беременных. 9. Показания к прерыванию беременности при рвоте беременных. 10. Тактика при острой желтой атрофии печени. Задача № 1 В отделение поступила беременная, 24 лет, с жалобами на тошноту, рвоту 3-5 раз в сутки, чаще после приема пищи, снижение аппетита, раздражительность. За последнюю неделю отмечено снижение массы тела на 1 кг. Срок беременности 6-7 недель. Общее состояние при поступлении удовлетворительное. Температура тела нормальная. Кожные покровы и слизистые обычной окраски и влажности. Пульс 90 уд./мин. Артериальное давление 120/70 мм рт. ст. Анализ крови и мочи без патологических изменений. Диагноз? План ведения? Задача № 2 В отделение доставлена машиной скорой помощи беременная, 21 года. Беременность 7-8 нед. Жалобы на постоянную тошноту, рвоту 15-16 раз и чаще в сутки, пищу не удерживает. Слабость, апатия. За 10 дней снижение массы тела на 3,5 кг. Состояние больной средней тяжести, истощена, изо рта запах ацетона. Температура субфебрильная, кожа желтушная, сухая. Пульс 110 уд. в 1 мин, слабого наполнения и напряжения. Артериальное давление 90/60 мм рт. ст. Тоны сердца приглушены. Язык обложен белым налетом, сухой. Живот мягкий, безболезненный. Диурез снижен до 400 мл в сутки. В крови повышение остаточного азота, мочевины, билирубина, снижение содержания альбуминов, холестерина, калия, хлоридов. В анализе мочи протеино- и цилиндрурия, реакция на ацетон резко положительная. Диагноз? План ведения?
Продолжительность занятия – 180 минут. Цель занятия: изучение этиологии, патогенеза, клинических проявлений гестоза, методов диагностики и дополнительных методов исследования, принципов терапии и профилактики данной патологии: выбор способа и срока родоразрешения в зависимости от степени тяжести гестоза; необходимость взаимодействия акушера-гинеколога и анестезиолога для разработки плана интенсивной терапии гестоза. Студент должен знать: Определение понятия гестоза, классификацию, патогенез, клинику, диагностику, дифференциальную диагностику; Терапию во время беременности, в родах, послеродовом периоде; Влияние данной патологии на показатель материнской и перинатальной заболеваемости и смертности: Значение триады Цангемейстера в диагностике данной патологии, клинических и лабораторных методов исследования (офтальмоскопия, УЗИ, гемостазиограмма, кардиомониторное исследование и др.); Фармакологические препараты, применяемые в терапии гестоза, основные принципы интенсивной терапии и оказания экстренной медицинской помощи при тяжелых формах заболевания, а также принципы ведения родов и выбор метода родоразрешения при данной патологии. Студент должен уметь: собрать анамнез, произвести осмотр беременной, оценить данные лабораторных и дополнительных исследований, поставить диагноз и оценить степень тяжести гестоза, назначить лечение. Место занятия: палата отделения патологии беременных, палата интенсивной терапии (палата эклампсии), учебная комната. Оснащение: истории болезни, таблицы, кардиомонитор, ультразвуковой аппарат, тонометр, инфузомат, набор для оказания экстренной помощи при эклампсии. План организации занятия: Организационные вопросы, обоснование темы занятия – 10минут. Контроль исходного уровня знаний студентов – 35 минут. Теоретический разбор и демонстрация беременных с гестозом, разбор их истории родов. Обучение методике осмотра и выявления клинических проявлений заболевания, оценке показателей дополнительных методов исследования. Изучение принципов рациональной терапии и оценки ее эффективности. Демонстрация набора для оказания экстренной помощи при эклампсии – 140 минут. Подведение итогов занятия, домашнее задание – 5 минут. Содержание занятия
Гестоз является синдромом полиорганной функциональной недостаточности, который развивается на фоне беременности и патофизиологически с ней связан. Гестоз возникает во второй половине беременности, после родоразрешения симптомы гестоза уменьшаются, а у большинства женщин полностью исчезают. Таким образом, этиологическим фактором возникновения гестоза является беременность. Частота гестоза остается высокой (в среднем от 10 до 30%) и не имеет тенденции к снижению. Значительно чаще гестоз встречают у беременных с экстрагенитальной патологией (заболевания почек, сердечно-сосудистой системы и др.), у старых и юных первородящих, у женщин из социально-экономически неблагополучной группы населения. Гестоз считается наследственно предрасположенным и чаще возникает у беременных близкие родственнице которых (матери, сестры) страдали гестозом. В современном акушерстве наряду с термином «гестоз» используются термины «ОПГ-гестоз» (О теки, П ротеинурия, Г ипертензия), «поздний токсикоз», «нефропатия», за рубежом – «токсемия беременных», «преэклампсия», «гипертензия индуцированная беременностью» и др. Многообразие терминов, обозначающих данное осложнение беременных, вызвано тем, что истинная причина заболевания до настоящего времени продолжает оставаться невыясненной, подтверждением чего служат и ранее используемые термины, отражающие постоянный поиск причин этого осложнения беременности, – «аллергоз», «невроз», «нефрозонефрит». Постоянный поиск причин возникновения гестоза продиктован печальной статистикой материнской смертности: гестоз входит в первую тройку ведущих причин смерти женщин, выполняющих репродуктивную функцию. Существующее представление о причинах развития гестоза включает более 20 теорий. :К ним относятся: Инфекционная; интоксикационная (термин «токсикоз беременных»); почечная; гемодинамическая; Теория интоксикации и повреждения эндотелия; Эндокринологическая; Плацентарная (морфологические изменения в плаценте, нарушение продукции гормонов). Часть из этих теорий представляет в настоящее время лишь исторический интерес. Из известных современных теорий возникновения гестоза заслуживают внимания кортиковисцеральная (нейрогенная), иммуноаллергическая, адаптационная. Большинство исследователей склоняются к мнению о полиэтиологичности возникновения гестоза. Согласно современным представлениям, гестоз рассматривается как генетически детерминированная недостаточность процессов адаптации материнского организма к новым условиям существования, которые возникают с развитием беременности. Гестоз представляет собой сложный симптомокомплекс метаболических нарушений, проявляющихся дезинтеграцией функций центральной и вегетативной, эндокринной и иммунной систем, системы гомеостаза, сердечно-сосудистой системы, расстройством функции печени, почек, системы мать-плацента-плод. Большая роль в развитии осложнений беременности принадлежит комплексу нарушений процессов инвазии трофобласта и гестационной перестройки спиральных артерий, связанных с жизнедеятельностью плода и плаценты. По мере прогрессирования беременности в процесс адаптации в той или иной степени вовлекаются все органы и системы материнского организма. Изменения в них носят вторичный характер и обусловлены первичными нарушениями, которые происходят в плодово-плацентарном комплексе. Нарушение гестационной трансформации спиральных артерий резко ухудшает функцию плаценты и маточно-плацентарный кровоток. В результате в маточно-плацентарном комплексе образуются вещества, повышающие артериальное давление у матери. Во второй половине беременности имеет место ряд физиологических изменений в организме беременных, предрасполагающих к развитию гестоза. Это: Увеличение объема циркулирующей крови до 150% от исходного уровня; умеренное повышение периферического сопротивления; Образование маточно-плацентарного кровотока; Увеличение легочного кровотока со склонностью к гипертензии; Частичная окклюзия в системе нижней полой вены; меренная гиперкоагуляция; Нарастание скорости клубочковой фильтрации за счет повышения эффективного почечного плазмотока; Умеренная протеинурия (более 300 мг в сутки); Снижение абсорбции в канальцах; Задержка реабсорбции натрия за счет прогестерона; Повышение альдостерона в крови в 20 раз. Основными патофизиологическими аспектами развития гестоза являются:1. Нарушение микроциркуляции, спазм артериол, дисфункция эндотелия, изменение внутрисосудистого объема (уменьшение объема плазмы, повышение показателей гемоглобина и гематокрита), прогрессивное снижение резистентности к прессорному действию катехоламинов и ангиотензина; II. Нарушается свертывание крови (развивается хронический синдром диссеминированного внутрисосудистого свертывания). Поражение почек происходит в виде клубочкового эндотелиоза, который имеет почти полное сходство с мембранозным гломерулонефритом. Наблюдают избыточный выброс ренина и ангиотензина, повышение активности альдостерона, снижение дезинтоксикационной и белковообразующей функций печени, развитие почечной недостаточности на фоне ишемии, задержку жидкости в интерстициальном пространстве, метаболический ацидоз. При прогрессировании гестоза развивается отек мозга, спазм сосудов головного мозга, кровоизлияния, которые проявляются мозговыми симптомами и наступлением судорожных припадков. Нарушение маточно-плацентарного кровотока приводит к внутриутробной гипоксии плода и его гипотрофии. Гестоз имеет широкий диапазон клинических проявлений, что нашло свое отражение в классификации данного заболевания по клиническим признакам. Гестоз делят на 4 формы: водянку, нефропатию беременных (легкая, средней тяжести, тяжелая), преэклампсию и эклампсию. Различные формы гестоза рассматривают как этапы единого патологического процесса, однако каждая из них требует определенных диагностических и лечебных мероприятий. В зарубежной классификации различают гипертензию беременных, преэклампсию и эклампсию беременных. Недостатком этой классификации является объединение в одну группу легких и тяжелых форм заболевания. Всемирная организация здравоохранения (1989) предлагает следующую классификацию: 1. Артериальная гипертензия беременных без протеинурии. 2. Протеинурия беременных. 3. Преэклампсия – сочетание артериальной гипертензии с протеинурией. 4. Эклампсия. 5. Скрытая артериальная гипертензия, скрытая болезнь почек и другие заболевания, проявляющиеся только во время беременности. 6. Ранее известные заболевания, сопровождающиеся артериальной гипертензией. 7. Преэклампсия и эклампсия, осложнившая ранее известные: - артериальную гипертензию, - болезнь почек. Международная классификация болезней Х пересмотра (МКБ Х: 010-016), 1998 год, адаптированная Российским обществом акушеров-гинекологов, 2006г:
По этой классификации каждый вид гестоза по времени возникновения подразделяют: на возникший во время беременности, во время родов и в первые 48 часов послеродового периода. Некоторые специалисты выделяют моносимптомные формы гестоза: гипертензия беременных, протеинурия беременных. Почти всеми акушерами признается необходимость разделения гестозо: На «чистые», возникающие у соматически здоровых женщин; И «сочетанные», развившиеся на фоне предшествующих беременности экстрагенитальных заболеваний. Классическая триада симптомов гестоза (отеки, протеинурия и гипертензия), описанная в 1913 г. немецким акушером Цангемейстером, обусловлена рядом патогенетических факторов, которые взаимосвязаны друг с другом и представляют собой проявления нарушений жизненно важных функций организма. Клиника гестоза и его диагностика основывается на определении симптомов триады Цангенмейстера. Наиболее легкой формой гестоза является водянка беременных, которая проявляется отеками. Различают 4 степени их распространения: 1-я степень – отеки ног, 2-я степень – отеки ног и живота, 3-я степень – отеки ног, живота и лица, 4-я степень – анасарка. Увеличивается динамика прироста масса тела беременной вследствие отеков – свыше 350 г в неделю. Снижается суточный диурез. Дефицит выделения воды может достигнуть 30-60% и более. Лечение этой формы гестоза можно производить амбулаторно, но при нарастании отеков беременную госпитализируют в стационар. Водянка беременных может переходить в следующую стадию гестоза – нефропатию беременных. Классическими признаками нефропатии являются отеки, протеинурия и гипертензия. Классическая «триада» симптомов наблюдается в 50% случаев. В настоящее время клиническое течение гестоза характеризует стертость течения и увеличение числа малосимптомных и атипичных форм заболевания. К более редким формам относят моносимптомные гестозы: гипертензия беременных и протеинурия. Однако эти формы гестозов не менее опасны. Принято различать три степени нефропатии (табл. 13.1).
Таблица 13.1
Это деление не всегда оправдывает себя на практике, поэтому для оценки степени тяжести гестоза целесообразно использовать шкалу Виттлингера или Гоэка, которая позволяет объективизировать некоторые клинические признаки (табл.13.2,13.3). Оценка степени тяжести гестоза осуществляется в баллах. Сумма от 2 до 10 баллов – легкая степень нефропатии, от 11 до 20 баллов – средняя степень тяжести нефропатии, более 20 баллов – тяжелая нефропатия.
Таблица 13.2 Шкала Виттлингера
Таблица 13.3
В практическом отношении полезно определять среднее АД по формуле:
В норме среднее АД должно быть не более 100 мм рт. ст., увеличение показателя на 15 мм рт.ст. свидетельствует о начале заболевания. С целью диагностики гестоза следует производить взвешивание беременных, измерение АД на обеих руках, исследование мочи еженедельно в III триместре беременности, осуществлять тщательное акушерское исследование, при необходимости привлекать других специалистов (окулиста, терапевта, невропатолога и др.). Применяют пробу на гидрофильность тканей по Мак Клюру-Олдричу (определяется «волдырь» после внутрикожного введения 0,9% NaCl, который рассасывается менее чем за 35 минут при отеках). Традиционное значение имеет определение протеинурии и контроль за диурезом. Особого внимания заслуживает диагностика нарушений функции почек. С этой целью определяют уровень протеинурии и цилиндрурии в однократной и суточной пробах мочи, относительную плотность мочи и суточный диурез в пробе мочи по Зимницкому (для гестоза характерна изостенурия и никтурия). Диагностическое значение имеют и показатели биохимического исследования крови: гипопротеинемия, снижение коэффициента альбумин-глобулин ниже единицы, нарастание содержания мочевины и креатинина и т.д. Важную роль играет исследование свертывающей системы крови, при котором возможна тромбоцитопения (снижение количества тромбоцитов до 160 тыс. и ниже), увеличение продуктов деградации фибрина. Офтальмоскопия является информативным методом оценки состояния сосудов глазного дна, при котором выявляют ангиопатию, кровоизлияния, отек и отслойку сетчатки. Известно, что гестоз является прогностически неблагоприятным осложнением беременности не только для матери, но и для плода: на фоне течения гестоза развивается фето-плацентарная недостаточность, приводящая к гипотрофии плода, а порой и к его антенатальной или интранатальной гибели. Таким образом, с целью оценки состояния плода во время беременности проводят динамическое УЗ исследование с допплерометрией сосудов маточно-фетоплацентарной системы, кардиомониторинг. Гестоз дифференцируют от заболеваний почек (гломеруло- и пиелонефрита), гипертонической болезни. Следующей стадией развития гестоза является преэклампсия. Кроме признаков, свойственных нефропатии, появляются симптомы нарушения мозгового кровообращения, повышения внутричерепного давления и отека мозга: головная боль, нарушение зрения, боли в эпигастральной области, тошнота, рвота, сонливость, снижение реакции на внешние раздражители или, наоборот, возбуждение и эйфория. Длительность преэклампсии может быть от нескольких часов до нескольких минут. Высшей формой гестоза является эклампсия – тяжелейшая форма гестоза, основным проявлением которой являются судороги с потерей сознания на фоне спазма сосудов, кровоизлияний и отека головного мозга. Припадки могут возникать внезапно, но чаще развиваются на фоне симптомов преэклампсии. Клинические проявления эклампсии развиваются в определенной последовательности. Различают 4 этапа судорожного припадка: 1-й этап – фибриллярные сокращения мышц лица; 2-й этап – тонические судороги с нарушением дыхания и потерей сознания; 3-й этап – клонические судороги, на высоте припадка резко повышается АД, появляются кровоизлияния, прогрессирует отек мозга (такие же изменения проявляются в легких и других паренхиматозных органах); 4-й этап – разрешающий. Осложнения эклампсии: сердечная недостаточность, отек легких, мозговая кома, кровоизлияния в мозг, в сетчатку глаза, печеночная и почечная недостаточность, синдром диссеминированного внутрисосудистого свертывания, преждевременная отслойка нормально расположенной плаценты, гипоксия и гибель плода. При данной патологии все манипуляции (влагалищное исследование, венопункция и т.д.) производят под масочным наркозом. При возникновении предвестников приступа эклампсии производят введение дроперидола 5-10 мг в сочетании с седуксеном 5-10 мг. Если судорожная готовность не купируется, то дополнительно вводят промедол 20 мг или пипольфен 25-50 мг. При возникновении приступа вводят роторасширитель, язык захватывают языкодержателем, начинают вспомогательную вентиляцию маской или переводят на искусственную вентиляцию легких, внутривенно вводят препараты, как и при возникновении предвестников эклампсии. На фоне медикаментозного лечебно-охранительного режима начинают гипотензивную терапию. Осуществляют строгий контроль частоты дыхания и сердцебиения пациентки. Параллельно проводят инфузионную терапию с целью восполнения ОЦК. При тяжелых формах гестоза может развиваться HELLP-синдром, который получил свое название от первых букв клинических проявлений: H – H emolisis (гемолиз), EL – EL evated liver enzymes (повышение уровня ферментов печени), LP – L ow platelets (низкое число тромбоцитов). HELLP-синдром, обычно, возникает в III триместре беременности. Клиническая картина заболевания характеризуется быстрым нарастанием симптомов. Первоначальные проявления неспецифичны и включают головную боль, утомление, недомогание, тошноту, рвоту, боли в животе и особенно в области правого подреберья. Наиболее характерные проявления заболевания: желтуха, рвота с кровью, кровоизлияния в местах инъекций, нарастающая печеночная недостаточность, судороги, кома. Одним из основных симптомов HELLP-синдрома является гемолиз, который проявляется наличием в мазке крови сморщенных и деформированных эритроцитов, полихромазией. Разрушение эритроцитов ведет к освобождению фосфолипидов и внутрисосудистому свертыванию – хроническому ДВС-синдрому. ТЕРАПИЯ ГЕСТОЗОВ Лечение гестоза целесообразно осуществлять совместно с анестезиологом-реаниматологом. Лечение гестоза должно быть патогенетически обоснованным и зависеть от степени тяжести гестоза. При любой степени тяжести гестоза, базовой является онко-осмотерапия. Терапия включает в себя также воздействие на центральную нервную систему (понятие лечебно-охранительного режима по Строганову), гипотензивную терапию (препараты центрального и периферического действия, ганглиоблокаторы, магнезиальная терапия), устранение сосудистых расстройств, гиповолемии, хронического ДВС-синдрома, нормализацию водно-электролитного, белкового, углеводного баланса, КОС крови, маточно-плацентарного кровотока и т.д. При проведении терапии следует согласовать назначения с анестезиологом и придерживаться следующих положений: - воздействовать на центральную нервную систему с целью создания лечебно-охранительного режима; - осуществить ликвидацию гиповолемии; - снять генерализованный спазм сосудов (магнезиальная терапия); - улучшить кровоток в почках и стимулировать их мочевыделительную функцию; - регулировать водно-солевой обмен; - нормализовать метаболизм и сосудистую проницаемость; - нормализовать реологические и коагуляционные свойства крови; - проводить антиоксидантную терапию; - проводить профилактику и лечение внутриутробной гипоксии и гипотрофии плода; - не допускать утяжеления гестоза путем своевременного щадящего родоразрешения; - проводить роды с адекватным обезболиванием (предпочтительно эпидуральная анастезия), ранней амниотомией, с применением управляемой нормото
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-02-05; просмотров: 1049; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.147 (0.021 с.) |

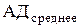 =
=