Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Діафізарні переломи кісток гомілкиСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Діафізарні переломи кісток гомілки становлять близько 17% усіх переломів скелета. Ви никають вони внаслідок прямої дії травмівного агента на всіх рівнях гомілки: верхній, середній і нижній третині. Частіше виникають переломи обох кісток гомілки, рідше — ізольовані пере ломи великої або малої гомілкових кісток. Для прямого механізму травми характерними є по перечні, осколкові переломи з площиною пере лому на одному рівні обох кісток; для непрямо го — скісні, гвинтоподібні переломи, площина перелому яких проходить на різних рівнях, при чому площина перелому малогомілкової кістки завжди розташована вище від площини перелому великогомілкової кістки. У наслідок дії водночас двох травмівних сил на протязі діафіза виникають подвійні переломи однієї чи обох кісток гомілки. Поздовжні переломи діафіза великогомілкової кістки зустрічаються дуже рідко. Вони виникають, коли травмівна сила діє по осі гомілки, і лінія перелому завжди проникає у колінний суглоб. Найчастіше переломи діафіза кісток гомілки виникають на межі середньої та нижньої третини, рідше — у середній і ще рідше — у верхній третині. Це зумовлено, по-перше, анатомічною структурою, масивністю верхньої третини великогомілкової кістки, а по-друге, наявністю м'язового шару по задньо-бічних поверхнях. У нижній третині великогомілкова кістка значно тонша за проксимальний кінець, і тут відсутній м'язовий захисний шар. Ізольовані переломи кісток гомілки виникають рідко внаслідок локальної короткочасної прямої дії травмівної сили. Для дитячого віку та підлітків характерні підокісні діафізарні переломи за типом зеленої гілки. Клінічні прояви діафізарних переломів кісток гомілки зі зміщенням відламків на всіх рів нях; гострий біль, порушення функції, деформація осі гомілки залежно від напрямку зміщення відламків. У середній і нижній третині на висоті деформації досить часто під шкірою ви ступають кінці дистального чи проксимального відламка. Гомілка на боці ушкодження коротша, дистальний відділ ротований назовні так, що стопа зовнішнім краєм лежить на ліжку. Актив ні рухи неможливі, пасивні — значно обмежені через загострення болю. За наявності значних набряків на нижній третині з'являються серозні, кров'яні пухирі. Пальпаторне обстеження виявляє гострий біль на висоті деформації, під шкірою — зміщені кінці відламків, виражену патологічну рухомість у місці перелому. Нерідко виявляється чітка крепітація відламків, але не варто прагнути обов'язково отримати симптом крепітації, оскільки при його визначенні додатково травмуються судини, м'які тканини і нерви. При косих та гвинтоподібних переломах необхідно ретельно пропальпувати малогомілкову кістку, щоб не пропустити перелому, який завжди виникає вище від місця перелому великогомілкової кістки. Ретельне дослідження діафізарних переломів без зміщення дозволяє запобігти діагностичним помилкам. Так, при переломах без зміщення втрачається функція, виникає значний біль, циркулярна припухлість на рівні перелому, тоді як при забоях припухлість локалізується в місці дії травмівного фактора. Крім того, при переломах без зміщення наявний позитивний симптом патологічної рухомості та загострення болю при осьовому натисканні на гомілку, чого не буває при забоях. Більш ретельного дослідження потребує діагностика ізольованих діафізарних переломів кісток гомілки. Це зумовлено тим, що зміщення відламків при ізольованих переломах незначні, деформація не виражена і скрадає її значний травматичний набряк. Крім того, потерпілий навантажує кінцівку, активно піднімає її, утримує в розігнутому положенні. Пальпаторне обстеження виявляє загострення болю на висоті припухлості по всьому пери метру гомілки. За наявності зміщення відламків, особливо в нижній третині, виявляється деформація в місці перелому. При переломах однієї кістки гомілки завжди відсутній симптом болю при осьовому натисканні на гомілку. Остаточний діагноз встановлюють після рентгенівського дослідження. Лікування. Діафізарні переломи кісток гомілки без зміщення, підокісні переломи, тріщини кістки лікують іммобілізацією гонітною гіпсовою пов'язкою на термін 2—3 міс. підокісний перелом — 3—4 тиж. Переломи з поперечною площиною або близькою до неї, зазубреною, коли після зіставлення відламків відсутня схильність до вторинного зміщення, лікують одпомоментним закритим зіставленням з іммобілізацією кінцівки гонітного гіпсовою пов'язкою на термін 3—3,5 місяця. Після знеболений 1% розчином новокаїну (30 см3) чи лідокаїну (20 см3), який обов'язково вводять у гематому, лікар однією рукою охоплює п'яту, другою - тильну поверхню стопи нижче від надп'ятково-гомілкового суглоба, помічник фіксує проксимальний кінець гомілки при дещо зігнутому колінному суглобі, а хірург здійснює тягу по довжині (осі гомілки), усуваючи насамперед зміщення відламків по довжині, після чого, відповідно до зміщення у фронтальній, сагітальній і вертикальній площинах, усуває зміщення під кутом по ширині і ротацію. Досягнувши зіставлення, накладають гіпсову гонітну пов'язку або пов'язку Волковича при зі гнутому колінному суглобі під кутом 160—165° з положенням ступні під кутом 90°. Перевага пов'язки Волковича полягає в тому, що лікар має змогу постійно спостерігати за станом набряку і своєчасно послабити або підтягнути по в'язку, тим самим запобігти порушенню кровообігу в кінцівці. Через 6 тиж колінний суглоб звільняють від іммобілізації і розпочинають лі кувальну фізичну культуру. Перший рентгенівський контроль з метою перевірити положення відламків і своєчасно виявити вторинне зміщення проводять після спаду набряку і стягнення кілець пов'язки, через гіпс, другий — після звільнення від іммобілізації колінного суглоба і початку ЛФК. Третій контроль здійснюють через 2 міс, знявши гіпсову пов'язку, для оцінки характеру зрощення. Після цього знову накладають іммобілізацію до колінного суглоба і потерпілому дозволяють дозоване статичне на вантаження. Через 3 міс від дня перелому знімають іммобілізацію, роблять рентгенівське до слідження і відповідно до характеру зрощення проводять курс реабілітації, спрямований на відновлення рухів у надп'ятково-гомілковому і колінному суглобах та відновлення сили, працездатності м'язів травмованої кінцівки. Повернення до роботи у людей нефізичної праці — через 3—3,5 місяця, фізичної — через 4—5 міс. При косих, гвинтоподібних, осколкових переломах для лікування користуються скелетним витягненням. Спицю проводять за п'яткову кістку, або, краще, — за метафіз великогомілкової кістки, щоб запобігти перерозтягненню надп'ятково-гомілкового суглоба. Кінцівку кладуть на шину типу Белера або тверду ортопедичну по душку так, щоб колінний суглоб був зігнутий під кутом 160-165°, а стопа — виведена з положення підошвеного згинання до кута 90°, тяга повинна проходити по осі гомілки. Спершу для витягнення застосовують вагу 4—5 кг, а потім, протягом доби, залежно від розвитку м'язової системи, доводять її до 7—9 кг. Завдання лікаря у перші дві доби — досягти повного зіставлення відламків, щоб стадії репаративного процесу проходили в оптимальні терміни. Перший рентгенівський контроль здійснюють на 2-у добу і залежно від положення відламків проводять корекцію: додають вагу, якщо не усунуте зміщення по довжині, підкладають валики для корекції кутових зміщень та накладають бічні тяги для усунення зміщень по ширині у фронтальній площині і діастазу між від ламками. Другий рентгенівський контроль проводять на 7—8-у добу. Перевіряють якість зіставлення відламків, якщо необхідно, здійснюють до даткову корекцію ваги (збільшують або зменшують, запобігаючи надмірному розтягненню відламків). Третій рентгенівський контроль роблять через 3—6 тиж, і за наявності вираженої первинної кісткової мозолі, не знімаючи скелетного витягнення, накладають гіпсову іммобілізацію. Після повного затвердіння гіпсу видаляють спицю. У гіпсовій пов'язці потерпілим дозволяють вставати, ходити за допомогою милиць з дозованим навантаженням кінцівки (до 20-25%). Через 2—2,5 місяця звільняють під гіпсу колінний суглоб, а через 3—3,5 місяця знімають, усю гіпсову пов'язку і призначають ЛФК. Є.Т.Скляренко і О.І.Волошин запропонували закритий остеосинтез при косих і гвинтоподібних діафізарних переломах великогомілкової кістки. Після того як завдяки скелетному витягненню відламки зіставлені, потерпілого, не знімаю чи скелетного витягнення, доставляють у пере в'язувальну. Шкіру гомілки обробляють асептичним розчином і на ділянку перелому кладуть металеву сітку, вигнуту відповідно до контуру гомілки. Роблять контрольний рентгенознімок, по квадратах сітки відмічають брильянтовим зеленим місця введення спиці, знімають металеву сітку і через відмічені точки проводять по дві спиці в обох відламках. Далі поряд зі спицями по передньо-бічній поверхні гомілки роблять розрізи шкіри і м'яких тканин до кістки завдовжки до 1см. На спицю насаджують порожнисте свердло, просувають його до упору в кістку і проводять тунелі через обидва кортикальні шари по кожній спиці. Далі свердло знімають, на спицю насаджують гвинт відповідного розміру і довжини, просувають його до кістки і загвинчують по спиці у зроблений в кістці тунель так, щоб гвинт проходив через обидва кортикальні, шари. Спицю видаляють. Необхідно, щоб відламки були синтезовані не менше ніж трьома гвинтами. Розрізи шкіри зшивають, накладають асептичну пов'язку. Іммобілізацію проводять гонітною глибокою гіпсовою шиною. Перевага запропонованої методики полягає в тому, що під час операції додатково не травмуються м'які тканини, що прилягають до відламків і судини, відламки не скелетують. Широко використовують для лікування косих гвинтоподібних діафізарних переломів гомілки компресійно-дистракційні апарати зовнішньої фіксації Ілізарова, Калнберза. Позитивно зарекомендували себе для остеосиитезу діафізарних переломів різні конструкції накісткових пластин. З удосконаленням рентгенівської апаратури завойовує популярність закритий внутрішньо-кістковий остеосинтез, при якому фіксатор уводять через невеликий розріз з кінця дистального чи проксимального відламка закрито. Під контролем за допомогою екрана закрито зіставляють відламки, фіксатор вбивають у кістковомо-зковий канал. Позитивним моментом цього методу є те, що не травмуються додатково м'які тканини в зоні перелому і судини, не скелетуються кінці відламків і тим самим створюються оптимальні умови для зрощення перелому. Оперативне лікування показане при інтерпозиції м'яких тканин, при подвійних переломах зі зміщенням, у разі неефективності консервативних методів лікування. Переломи головки малогомілкової кістки лікують консервативно іммобілізацією кінцівки глибокою задньою гонітною шиною на термін 4 тиж. Переломи зі зміщенням відламків, осколкові, з ушкодженням малогомілкового нерва лікують оперативно: проводять ревізію нерва, видаляють осколки, які здавлюють нерви, а при розривах кінці нерва зшивають, відламки репонують, фіксують їх лавсановими черезкістковими швами, зшивають ретельно м'які тканини і рану зашивають наглухо. Іммобілізацію проводять гонітною гіпсовою пов'язкою при незначному згинанні гомілки в колінному суглобі. Іммобілізація триває 4 тиж. Після зняття гіпсової іммобілізації проводять курс реабілітації. Відкритий інтрамедулярний остеосинтез. Надійної стабільної фіксації уламків при поперечних переломах діафіза великогомілкової кістки можна досягнути застосуванням інтрамедулярного остеосинтезу стержнем. Відкритий остеосинтез стержнем — це технічно проста операція, яка займає найменше часу. Підбирають стержень, який відповідає ширині і довжині кістково-мозкового канала. Після розтину тканин в ділянці перелому і оголення уламків роблять додатковий розріз з медіального краю власної зв'язки наколінка або горбистості великогомілкової кістки. Голінку згинають в коліні і просвердлюють кістку в напрямі кістково-мозкового канала. Відтак в цей канал вбивають металевий стержень, який доходить до лінії перелому. Бажано, щоб вістря стержня, яке при відкритій репозиції перелому вклинюють в кістково-мозковий канал периферичного уламка, виступало на 0,5 см в рані і стержень забивають далі. Оптимальною довжиною стержня вважають таку, щоб його вістря не доходило на 2-4 см до гомілково-стопного суглоба, а його кінець виступав на 1-2 см над кісткою біля горбистості. Під час остеосинтезу стежать за тим, щоб не допустити діастазу між уламками та інтерпозиції м'яких тканин. Осколкові переломи, а інколи діафізарні переломи з косою лінією зламу, після інтрамедулярного остеосинтезу додатково зміцнюють фіксацію ґвинтами або серкляжними швами дротом (у дітей кетгутом тощо). Після остеосинтезу перевіряють стабільність фіксації уламків, гемостаз і пошарово зашивають рану. Накладають гіпсову вікончасту пов'язку на 7-10 днів при стабільному остеосинтезі і до утворення кісткового мозолю при недостатньо стабільній фіксації уламків (тонкий або короткий стержень). Остеосинтез циркулярно накладеними дротом чи нитками з матеріалу, який розсмоктується як самостійний спосіб операції, застосовують дуже рідко і переважно при довгокосих переломах кісток у дітей, враховуючи у них високу пластичність тканин. Тоді після операції на час зрощення кістки обов'язково накладають гіпсову пов'язку. Довгокосі переломи діафіза великогомілкової кістки у дорослих можна скріпити ґвинтами (не менше 2) але з наступним лікуванням хворого в гіпсовій пов'язці аж до зрощення перелому, що затримує час для реабілітації. Закритий інтрамедуляриий остеосинтез. За останні роки ширшого застосування набув закритий остеосинтез. Здійснюють його після вправлення уламків під рентґеноскопічним контролем (ЕОП) і пальпаторно без розтину тканин в ділянці перелому. Стержень вбивають в кістково-мозковий канал через невеликий розтин м'яких тканин на відстані від місця перелому — з проксимальної епіметафізарної ділянки.
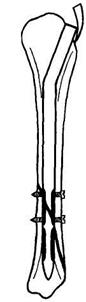
Мал. — схема остеосинтезу металополімерним стержнем Рубленика І.М.. Техніка операції. Хворого оперують під нар козом. Голінку на спеціальній підставці або на краю операційного стола згинають в коліні до 90°-100°. Розтин м'яких тканин до кістки довжиною 3-4 см проводять над ділянкою горбистості великогомілкової кістки медіальніше власної зв'язки наколінка. Просвердлюють шилом кортикальний і губчастий шар кістки до кістковомозкової порожнини і встромляють в канал скеровуючий металевий тонкий зонд, одночасно репонуючи уламки. На екрані ЕОП видно глибину залягання зонда у периферичному уламку, що дає можливість підібрати необхідний розмір стрежня. Стрежень вбивають по зонді в кістковомозкову порожнину так, щоб його гострий кінець не доходив на 2-3см до гомілково-стопного суглоба і виступав на 1-2 см над кісткою в рані. При відсутності ЕОП закритий остеосинтез проводять аналогічним способом, лише орієнтуються на виміри від місця вбивання стержня до рівня перелому і довжини кістки. Після того, як стержень вб'ють у центральний уламок, руками вправляють зміщені уламки і хірурґ втримує їх, доки асистент не заб'є стержня в канал периферичного уламка. Ударом в ділянку п'яти збивають докупи уламки, перевіряють міцність їх скріплення і зашивають рану 2-3 швами. Роблять контрольну рентґенограму в двох проекціях. При необхідності кладуть гіпсову пов'язку до середньої третини стегна. Аналогічним способом проводять закритий інтрамедулярний остеосинтез блокуючими металевими або метало-полімерними стержнями, які створюють стабільну фіксацію уламків. Причому застосовують компресійно-динамічний остеосинтез за Рублеником, що полягає у стисненні уламків між собою за віссю кістки за допомогою торцевого ґвинта у стержні після блокування його ґвинтом поперек периферичного уламка кістки. І.М.Рубленик застосував також статичний детензійний блокуючий остеосинтез при багатоуламкових переломах. Після стабільного остеосинтезу блокуючими стержнями гіпсової пов'язки не застосовують.
|
||||
|
Последнее изменение этой страницы: 2016-06-22; просмотров: 501; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.227.134.95 (0.01 с.) |