Врожденная краснуха. Определение. Этиология. Клиническая картина. Диагностика. Дифференциальный диагноз. Профилактика.
Врожденная краснуха – острое инфекционное заболевание, передаваемое от матери ребенку во время беременности и характеризующееся цитодеструктивным действием вируса на хрусталик глаза и улитку внутреннего уха.
Этиология:
РНК-содержащий вирус, который относится к семейству Togaviridae, роду Rudivirus, оказывающий тератогенное воздействие на плод. Для вируса характерна гемагглютинирующая, гемолизирующая активность, вызывает образование вируснейтролизующих антител. Вирус краснухи можно выделить из крови, носоглоточных смывов, кожи, кала, мочи, цереброспинальной жидкости, костного мозга.
Клиническая картина
Классический синдром врождённой краснухи - триада Грегга- врожденные пороки развития (встречается в 20% случаев):
1. глухота (в результате поражения слухового нерва)
2. поражение глаз (катаракта – проникновение вируса в хрусталик плода, микрофтальмия, глаукома, хориоретинит),
3. поражение сердца, врождённые пороки сердца (ОАП, стеноз лёгочной артерии, ДМЖП или межпредсердной перегородки)
Расширенный синдром краснухи: микроцефалия, менингоэнцефалит, глаукома, иридоциклит, наличие участков депигментированной сетчатки - симптом «соли и перца», интерстициальная пневмония, гепатоспленомегалия, гепатит, расщелина неба, поражение трубчатых костей, пороки развития мочеполовой системы, увеличенный родничок и др. Типична петехиальная сыпь на коже (вследствие тромбоцитопении), анемия. При врожденной краснухе могут наблюдаться разнообразные поражения центральной нервной системы, тяжелые гормональные изменения (сахарный диабет, болезнь Аддисона, недостаток гормона роста).
Диагностика:
1.Анамнез – была ли вакцинирована мать, чем болела и с кем контактировала во время беременности, каким был её титр антител
2. Клиника – исключить пороки развития, неврологическую симптоматику, нарушения гемостаза, патологическую желтуху, гепато- и спленомегалию, пневмонии и тд.
3. Лабораторная неспецифическая диагностика: клинический анализ крови, биохимический анализ крови (АЛТ, АСТ, ГГТ, билирубин и фракции, общий белок, альбумин, мочевина, креатинин, глюкоза, электролиты).
4. Инструментальная диагностика - верификация органных поражений: рентгенография органов грудной клетки, УЗИ брюшной полости, почек, НСГ, ЭХО-КГ, ЭКГ, ОАЭ, МРТ головного мозга.
5. Верификация возбудителя:
· Вирусологический метод - выделение вируса из патологического материала. Выделение вируса из мочи и фарингеального секрета. Дети с врождённой краснухой могут выделять вирус в течение нескольких месяцев и лет.
· ИФА для выявления специфических антител. Выявляют специфические краснушные IgM или персистенцию низкоавидных специфических IgG у новорождённого.
· Материалом для ПЦР служат околоплодные воды, ткань ворсинок хориона, кровь пуповинных сосудов, а также ткань плода.
6. Консультация инфекциониста (в спорных случаях, факультативно), невролога, офтальмолога, кардиолога, сурдолога
Дифференциальный диагноз:
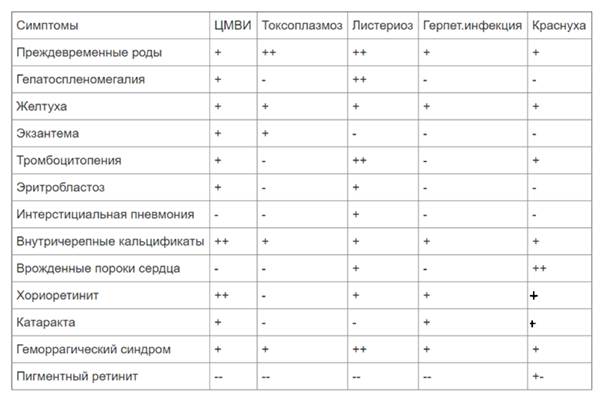
Инфекция врожденной краснухи по своим клиническим проявлениям и их многообразию сходна с такими врожденными инфекциями, как токсоплазмоз, цитомегаловирус, вирус Эпштейна-Барр, вирус простого герпеса. Основным элементом дифференциальной диагностики являются лабораторные методы исследования.
Инфекционный мононуклеоз: лихорадка от 3 суток до 4 недель, увеличение шейных л/у, продолжительная полиаденопатия, на 2-4 день появляется сыпь; часто тонзиллит, фарингит, гепатит.
Профилактика:
Профилактика прежде всего заключается в иммунизации. Вакцинация детей обязательна. Беременные не вакцинируются, так как используется ослабленная живая вакцина и не исключается тератогенный эффект. Рекомендуется скрининговое обследование женщин детородного возраста на наличие антител к антигенам вируса краснухи.
Инфа для любознательных
Чем раньше произошло инфицирование беременной женщины (чем ниже срок беременности) тем выше вероятность прерывания беременности и возникновения пороков развития.
Патогенез:
Вирус передается от матери плоду трансплацентарно (через кровь), мать инфицируется воздушно-капельным путем.
Вирус проникает через плаценту и вызывает тяжелые поражения ворсинок хориона и эндотелия сосудов плаценты, затем вирус попадает в кровоток плода: подавляет деление клеток и в меньшей степени оказывает прямое цитопатическое действие – это обуславливает формирование аномалий развития.
Из множества вирусов, вызывающих эмбрио- и фетопатии вирус краснухи обладает наиболее выраженным тератогенным действием.
На втором десятилетии жизни возможно развитие медленной инфекции ЦНС – прогрессирующего краснушного панэнцефалита, проявляющегося снижением интеллекта, миоклонией, атаксией, эпилептическим синдромом и приводящего к смерти.
|