Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Особенности лечения отдельных видов ранСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Лечение хронических ран
Для хронических ран характерны признаки сразу всех трёх фаз раневого процесса. Дно хронической раны одновременно покрыто фибрином и грануляциями, обнаруживаются участки некроза и гнойное отделяемое. Грануляции обычно вялые и бледные. Края раны и ткани вокруг уплотнены. Часто выявляют краевую эпителизацию. Хронические раны быстрее, чем 1 см в месяц эпителизируются редко, то есть язва голени диаметром 2 см требует для заживления около 2месяцев. Окружающие ткани имеют изменения, характерные для заболевания, вызвавшего образование хронической раны. Если повреждающие факторы не устранены, хронические раны даже при интенсивном лечении длительно не заживают, а после заживления рецидивируют — в той же или в соседней области. При длительно существующих хронических ранах есть риск их малигнизации. Лечение хронических ран должно быть максимально атравматичным и соответствовать принципу, принятому всеми современными хирургами: «Не вводите в рану то, что не ввели бы в собственный глаз». Использования дезинфицирующих средств типа йод-повидона, перекиси водорода, гипохлорида натрия следует избегать, поскольку они не только уничтожают микробы, но и повреждают нормальную ткань. Полезнее промывать рану стерильным 0,9% раствором натрия хлорида. Промывание раны под давлением может привести к проникновению микробов внутрь заживающей ткани, и такой метод не нужно применять в лечении хронической раны, равно как и вихревую терапию. Наибольшие перспективы в лечении хронических язв связаны с использованием раневых повязок нового поколения.
Лечение огнестрельных ран
Огнестрельные раны имеют существенные особенности. Для них характерно наличие трёх зон повреждения: • зоны разрушения, образующая раневой канал в результате действия головной ударной волны; • зоны прямого травматического некроза (контузии), возникающей в результате ушиба окружающих тканей от воздействия энергии бокового удара; • зоны молекулярного сотрясения (коммоции), в которой повреждающее воздействие бокового удара на ткани проявляется отсрочено. Раневой канал при огнестрельном ранении может иметь непрямой ход, так как снаряд, имеющий большую скорость, меняет направление своего движения на границе раздела сред разной плотности. Кроме того, из-за образования в повреждённых тканях пульсирующей полости, в момент расширения которой возникает отрицательное давление, в раневой канал засасываются инородные тела и микроорганизмы. Поэтому огнестрельные раны всегда контаминированы. Отличия огнестрельных ранений — наличие неравномерного повреждения тканей с обширными некрозами, отклонение раневого канала от прямой линии, наличие в нём инородных тел и высокой микробной контаминации. Ткани стенок огнестрельного раневого канала всегда нежизнеспособны. Поэтому лечение огнестрельных ран имеет свою специфику. Часто проведение полноценной первичной хирургической обработки всего раневого канала невозможно. Ткани в зоне молекулярного сотрясения в ранние сроки после ранения визуально не отличаются от нормальных, что затрудняет оценку жизнеспособности и определение адекватного объёма их удаления. Не подлежат хирургической обработке множественные мелкие осколочные ранения кожи и подкожной клетчатки, сквозные ранения мягких тканей с точечными входными и выходными отверстиями без повреждения крупных сосудов и нервов, сквозные пулевые ранения грудной клетки без пневмоторакса и значительного кровотечения. При первичной хирургической обработке производят рассечение раны, ревизию канала, удаление инородных тел, остановку кровотечения, иссечение краёв раны и необходимые реконструктивные мероприятия. Дополнительное дренирование производят через контрапертуры. Первичные швы при огнестрельных повреждениях, как правило, не накладывают из-за высокого риска нагноения раны. После выполнения первичного оперативного вмешательства могут потребоваться повторные хирургические обработки раны с этапной некрэктомией, поскольку ткани с сомнительной жизнеспособностью при первичной обработке не иссекают. При развитии раневой инфекции выполняют вторичную хирургическую обработку. Сопутствующие огнестрельным ранениям переломы костей обычно носят многооскольчатый характер и требуют внеочагового остеосинтеза. При ранении внутренних органов производят лапаротомию или торакотомию и устраняют нанесённые повреждения. Антибактериальная и дезинтоксикационная терапия при огнестрельных ранениях обязательны. При необходимости производят лечение шока и кровопотери.
Лечение укушенных ран
При укусах человека и животных раны обычно инфицированы и требуют хирургической обработки. Укусы животных, особенно диких, часто сопровождаются потерей мягких тканей, а нередко и переломами. При ужалениях и укусах членистоногих опасны не столько местные повреждения, сколько общие (системные) нейротоксические и аллергические реакции немедленного и замедленного типов.
Укусы человека. Раны, нанесённые человеческими зубами, не ушивают, а лечат повязками. Проводят профилактику столбняка и обязательно назначают антибиотики. Раневую инфекцию наиболее часто вызывают стрептококки, золотистый стафилококк, анаэробные бактерии и Eikenella corrodens. Препараты выбора - пенициллины.
Укусы животных. Местное лечение заключается в хирургической обработке раны, обильном промывании стерильным физиологическим раствором и орошении антисептическим раствором. Наложение первичных швов допустимо, если с момента травмы прошло несколько часов и нет сильного загрязнения, а также при локализации ран на лице. Первоочередного внимания требуют повреждения нервов, сухожилий и кровеносных сосудов. При переломах необходима иммобилизация. Для восстановления дефектов при потере мягких тканей впоследствии прибегают к трансплантации кожи или пластике местными кожными или кожно-мышечными лоскутами. Всем пациентам проводят профилактику столбняка. Антибиотики назначают, если при осмотре раны выявлены признаки инфекции. Профилактическая антибиотикотерапия показана пациентам со сниженным иммунитетом, больным, поступившим более чем через 24 часа после происшествия, и при любых ранах с сомкнутыми краями. Препараты выбора — пенициллины. При укусах собак, лис и волков, подозрительных на бешенство, или попадании их слюны на повреждённые ткани нельзя производить первичную хирургическую обработку раны. Рану только промывают и обрабатывают антисептиком. Швы не накладывают. Проводят профилактику бешенства. Профилактика бешенства — один из главных аспектов лечения ран, нанесённых дикими и домашними животными. Вирус бешенства из слюны больного животного попадает в организм человека через укусы, царапины, ссадины и слизистые оболочки. Поэтому при попадании слюны на кожу и слизистые оболочки также назначают курс прививок. Если укус нанесён животным, больным бешенством или подозрительным на бешенство, одновременно проводят активную и пассивную иммунизацию. При наличии поверхностных повреждений (ссадины, царапины) любой локализации, кроме области головы, шеи, кистей рук, пальцев ног и гениталий, нанесённых домашними животными, культуральную очищенную концентрированную антирабическую вакцину (КОКАВ) вводят внутримышечно по 1 мл как можно скорее после укуса, а также на 3-й, 7-й, 14-й, 30-й и 90-й дни. При попадании слюны животных на слизистые оболочки, а также при глубоких и множественных укусах и любых укусах диких животных одновременно с первой дозой вакцины назначают однократное введение антирабического иммуноглобулина. Гетерологический иммуноглобулин назначают в дозе 40 МЕ/кг массы тела, гомологичный — в дозе 20 МЕ/кг массы тела. Половиной дозы обкалывают место укуса, остальное количество вводят внутримышечно. Прививки эффективны лишь в том случае, если они начаты до клинических проявлений заболевания. Если при наблюдении за животным оно остаётся здоровым в течение 10 суток, то введение вакцины прекращают после третьей инъекции. Пойманных животных, больных бешенством или подозрительных на бешенство, уничтожают немедленно и сразу же проводят исследование головного мозга на присутствие телец Негри методом прямой иммунофлуоресценции. При укусах или царапинах кошек возможно заболевание фелинозом (доброкачественный лимфоретикулёз), вызываемым хламидиями. Фелиноз характеризуется воспалительной реакцией лимфатических узлов вплоть до развития гнойного лимфаденита, он сопровождается выраженной интоксикацией с высокой лихорадкой. Профилактика заключается в своевременной обработке укусов и царапин антисептическими средствами, при лечении используют антибактериальную терапию, десенсибилизирующие средства. Лечение гнойного лимфаденита оперативное.
Укусы ядовитых змей. Змеиный яд, попавший в рану при укусе, вызывает ряд местных и системных токсических реакций. Если повреждение локализуется на ноге или руке, как это бывает чаще всего, угрожающая жизни интоксикация, некроз и гангрена конечности развиваются редко. Главное — своевременно начать лечение. Больные нуждаются в госпитализации и наблюдении в течение 24 часов. Тяжесть отравления может быть различной — от лёгких местных реакций до тяжёлой системной интоксикации. Симптомы интоксикации — эйфория, сонливость, тошнота, рвота, мышечная слабость и угнетение дыхания — могут появиться не сразу. Лечение укусов ядовитых змей должно быть направлено на уменьшение или замедление всасывания яда и зависит от времени, прошедшего с момента укуса. Наложение жгута, разрез в месте укуса и отсасывание яда могут быть эффективны в течение одного часа после происшествия. Рассечение места укуса и отсасывание яда должно быть произведено как можно быстрее, но не позднее чем через 30 мин после укуса. Оказание помощи особенно важно в течение первых 5 мин. Разрез должен быть линейным и продольным, длиной не менее 6-10 мм и 4-8 мм глубиной.
Около половины подкожно локализующегося яда может быть удалено, если отсасывание проведено в течение первых 3 мин. Постоянное отсасывание яда в течение 30 мин позволяет удалить до 90% яда. Если специальное отсасывающее устройство отсутствует, после выполнения разреза может быть использовано отсасывание яда ртом в том случае, если слизистая ротовой полости не имеет повреждений. В случае проглатывания змеиного яда пищеварительные соки его нейтрализуют. Важно отметить, что при широком иссечении тканей вокруг места змеиного укуса в течение 1 часа можно удалить почти весь яд.
Пациенту обеспечивают покой, а укушенную конечность иммобилизируют. При значительном субфасцильном отёке конечности могут сдавливаться вены и артерии, что требует выполнения фасциотомии. Больным также проводят профилактику столбняка и назначают антибиотики широкого спектра действия. Охлаждение места укуса не рекомендуют; оно может привести к тяжёлому повреждению тканей.
Всем больным с отравлением змеиным ядом показана инфузионная терапия солевыми растворами и глюкозой. Это позволяет предупредить артериальную гипотонию и поддерживать удовлетворительный диурез. При появлении признаков сердечной или дыхательной недостаточности начинают противошоковые мероприятия.
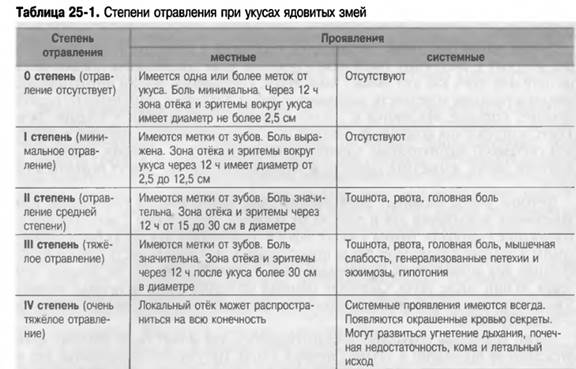
Необходимость введения противоядной сыворотки для нейтрализации яда и её доза определяются тяжестью интоксикации (табл. 25-1). При отравлениях 0 и I степени противоядную сыворотку не назначают. При отравлениях II степени может потребоваться введение 3-4 ампул сыворотки. При отравлениях III и IV степеней и тяжёлой интоксикации противоядная сыворотка обязательна. При неглубоких укусах в отсутствие признаков системной интоксикации противоядная сыворотка не показана.
Лиофилизированную противоядную сыворотку разводят в 250 мл 0,9% раствора натрия хлорида или в 5% растворе глюкозы и вводят внутривенно капельно. Инъекцию сыворотки вокруг места укуса не рекомендуют, так как обычно в этой зоне наблюдают массивный отёк. Сыворотку применяют до уменьшения тяжёлых локальных или общих проявлений отравления. Для этого может потребоваться более 20 флаконов лиофилизированной противоядной сыворотки.
Укусы насекомых (пчёл, ос, шершней и шмелей). Укусы насекомых опасны прежде всего тем, что часто вызывают аллергические реакции и анафилактический шок. Тяжесть интоксикации зависит от количества попавшего в организм яда, чувствительности пациента и локализации укуса. Наиболее опасны укусы в голову, лицо и шею. Симптомы весьма разнообразны: от рвоты и поноса до мышечных спазмов и судорог. Все насекомые, за исключением пчёл, не оставляют жало в ране и могут жалить неоднократно. При укусе пчелы следует удалить мешочек с ядом, оставшийся в коже, стараясь не раздавить его. Место укуса обрабатывают антисептиком и охлаждают. Пациентам, имеющим тяжёлые проявления, назначают седативные и антигистаминные препараты, подкожно вводят 0,2-0,5 мл 0,01% раствора эпинефрина и проводят инфузионную терапию.
ОСЛОЖНЕНИЯ РАН
Ранения могут сопровождаться разнообразными осложнениями как сразу после нанесения ран, так и в отдалённые сроки. К ним относят: • Серому — скопление экссудата в остаточной полости раны. Его инфицирование приводит к нагноению раны. Требует своевременной эвакуации. • Раневую гематому — образуется вследствие неполной остановки кровотечения. Служит потенциальным очагом инфекции. Напряжённая гематома сдавливает окружающие ткани и приводит к их ишемии. Гематому необходимо удалять с помощью пункции или ревизии раны. • Некрозы окружающих тканей — развиваются при нарушении кровоснабжения в соответствующей области при травматизации тканей во время операции или неправильном наложении швов. Влажные некрозы кожи необходимо иссекать из-за опасности появления глубоких скоплений гноя. Поверхностные сухие некрозы кожи не удаляют, так как они выполняют защитную функцию. • Раневую инфекцию — её развитию способствуют высокий уровень контаминации и высокая вирулентность попавшей в рану микрофлоры, наличие в ране инородных тел, некрозов, скоплений жидкости или крови, хроническое нарушение местного кровоснабжения, общие факторы, влияющие на течение раневого процесса, а также поздняя хирургическая обработка. В экспериментальных и клинических исследованиях установлено, что в большинстве случаев для развития инфекционного процесса в ране необходимо, чтобы её контаминация превысила критический уровень, составляющий 105-106 микроорганизмов на 1 г ткани. Развитие гнойной (пиогенной) инфекции вызывает стафилококк, синегнойная палочка, кишечная палочка и другие гноеродные бактерии; анаэробной инфекции — клостридии и неклостридиальная анаэробная микрофлора; рожистого воспаления — стрептококки. При генерализации раневой инфекции развивается сепсис. Наиболее часто развитие гнойной (пиогенной) раневой инфекции происходит на 3-5-е сутки после ранения, реже - в более поздние сроки — на 13-15-е сутки. Анаэробная инфекция может развиваться очень быстро, при молниеносных формах она проявляется уже через несколько часов после ранения. Первые симптомы раневой инфекции — уплотнение, покраснение и боль. Усиление боли в области раны — ранний, но, к сожалению, часто игнорируемый признак развития инфекции, особенно вызванной грамотрицательными микроорганизмами. Рану раскрывают, удаляют гной, тщательно промывают, после чего дренируют трубчатым дренажем и тампонируют материалом, обладающим сорбционными свойствами. После очищения раны и появления грануляционной ткани накладывают вторичные швы либо стягивают края раны лейкопластырем. • Расхождения краёв раны могут возникнуть в случаях, когда прилагаемые внешние силы превосходят её прочность. Чаще всего расхождение кожных краёв раны происходит в течение первого месяца после её ушивания, именно в тот период времени, когда швы уже сняты, а формирование поперечных связей коллагеновых фибрилл не завершилось. Даже при нормальном метаболизме послеоперационный рубец за один месяц приобретает только 35% первоначальной прочности и никогда не становится прочнее ткани, которую он заместил. Обычно' расхождение ран наблюдают у истощённых, ослабленных воспалительным процессом или имеющих тяжёлые травмы пациентов, а также у получающих курсы цитотоксических препаратов или глюкокортикоидных гормонов. Расхождение краёв раны устраняют оперативным путём. В таких случаях целесообразно наложение медленно рассасывающихся погружных швов. • Осложнения рубцов. Гипертрофированные рубцы развиваются при склонности к избыточному образованию рубцовой ткани и чаще всего при расположении раны перпендикулярно к линии Лангера. Келоиды, в отличие от гипертрофированных рубцов, имеют особую структуру и распространяются за пределы границ раны. Осложнения рубцов ведут не только к косметическим, но и к функциональным дефектам, таким, как нарушение ходьбы или функций верхней конечности из-за ограничения объёма движений в суставах. Хирургическая коррекция показана при гипертрофированных рубцах с нарушением функции, однако при келоидах она нередко приводит к ухудшению результата лечения. Рубцам присуща ранимость и слабость. • Малигнизацию. Длительно существующие хронические раны могут осложниться малигнизацией. Диагноз подтверждает биопсия тканей раны. Лечение оперативное — необходимо радикальное иссечение в пределах здоровых тканей.
СОВРЕМЕННЫЕ ПЕРЕВЯЗОЧНЫЕ СРЕДСТВА
В настоящее время известно более 150 перевязочных средств, используемых в клинической практике. Они содержат различные антибиотики, очищающие агенты и ирригаторы. Однако до сих пор нет идеального средства, которое отвечало бы всем критериям, предъявляемым к раневым повязкам. В настоящее время большинство практикующих хирургов не подвергает сомнению, что современная повязка, применяемая для лечения ран, должна: • необратимо удалять детрит, микробные частицы и избыточный экссудат; • защищать рану от высыхания; • стимулировать репаративные процессы в ране; • защищать рану от механических воздействий, химического раздражения и вторичного инфицирования; • не нарушать кровообращение и оксигенацию краёв раны; • не обладать адгезивными свойствами; • быть удобной для пациента. В последнее десятилетие произошел пересмотр многих представлений о средствах местного лечения ран, значительный прогресс наблюдают в разработке и производстве перевязочных средств. По современным представлениям, повязку нужно выбирать не только на основе типа и характеристики раны, но она должна быть удобной в использовании и обеспечивать высокое качество жизни пациента. Виды и функции современных повязок суммированы в табл. 25-2.
Накопленный опыт лечения пациентов с ранами самой различной этиологии показывает, что оптимальной представляется технология лечения ран, основанная не столько на радикализме хирургического вмешательства и быстром достижении антисептического эффекта, сколько на патогенетичности воздействия на различные стадии раневого процесса. Переход от непременной радикальной хирургической обработки из широких доступов в сторону щадящих хирургических вмешательств из малого доступа и использование современных перевязочных средств позволило у большинства пациентов ускорить заживление как острых, так и хронических ран. Применение готовых к употреблению стерилизованных и индивидуально упакованных атравматичных раневых повязок существенно облегчает уход за раной.
ПРИЛОЖЕНИЕ 4.
В настоящее время считается, что всякая случайная рана является микробно-загрязнённой (инфицированной). Однако, наличие инфекции в ране ещё не означает развитие гнойного процесса. Для его развития необходимы три фактора: 1. Характер и степень повреждения тканей. 2. Наличие в ране крови, инородных тел, нежизнеспособных тканей. 3. Наличие патогенного микроба в достаточной концентрации. Доказано, что для развития инфекции в ране необходима концентрация микроорганизмов 105 (100000) микробных тел на 1 грамм ткани. Это так называемый "критический" уровень бактериальной обсемененности. Только при превышении этого кол-ва микробов возможно развитие инфекции в неповрежденных нормальных тканях. Но "критический" уровень может быть и низким. Так, при наличии в ране крови, инородных тел, лигатур, для развития инфекции достаточно 104 (10000) микробных тел. А при нарушение питания тканей, вызванной затягиванием лигатур (лигатурная ишемия) - достаточно 103 (1000) микробных тел на 1 грамм ткани. При нанесении любой раны (операционной, случайной) развивается так называемый раневой процесс. Раневой процесс- это сложный комплекс местных и общих реакций организма, развивающихся в ответ на повреждение тканей и инфицирование раны. По современным представлениям о раневой инфекции следует различать понятия инфекционный процесс, нагноение раны, раневая инфекция. При проникновении микробов во внутреннюю среду организма (в рану, кровь, в полости и т.д.) в результате повреждения барьерных тканей или иных причин возникает инфекционный процесс. Это антагонистическое взаимодействие микро- и макроорганизма, характеризующееся динамически развивающимися патологическими, защитно-приспособительными и компенсаторными реакциями макроорганизма в ответ на проявление патогенных свойств микробов. Инфекционный процесс не всегда приводит к развитию болезни (раневой инфекции). При микробном обсеменении (контаминации) раны с незначительным поверхностным слоем погибших клеток, когда сохранены все остальные факторы резистентности и отсутствует биологическая необходимость в гнойном расплавлении очагов некроза, - инфекционный процесс протекает латентно и заключается в быстром подавлении и элиминации проникших во внутреннюю среду возбудителей. Их патогенное воздействие на организм не успевает клинически проявиться. Рана заживает первичным натяжением или под струпом. Еслимикробному обсеменению (контаминации) подвергается рана с зонами некроза, но организм, обладая хорошей резистентностью, отграничивает очаг повреждения, ставит предел проникновению возбудителей инфекции и их токсинов в живые ткани, отторгает мертвый субстрат и удаляет возбудителей путем развития гнойного процесса, - нагноение раны нельзя считать, безусловно, патологическим проявлением инфекционного процесса. Мертвые ткани под воздействием микробных ферментов и ферментов микро- и макрофагов, мигрирующих в рану, подвергаются лизису. Происходит самоочищение раны. В этом случае говорят, что заживление раны идет через нагноение. Нагноение раны - местный инфекционный процесс, развивающийся в очагах первичного или вторичного некроза, на границе мертвых и живых тканей при участии микробов и собственных клеток организма и сопровождающийся расплавлением (лизисом) мертвых тканей, очищением раны и подавлением возбудителей инфекции. Это биологически целесообразный процесс, направленный на подготовку раны к заживлению, на формирование защитного барьера на пути возбудителей, и не сопровождающийся повреждением и гибелью живых тканей. Противодействие макроорганизма в инфекционном процессе зависит и от особенностей возбудителей, их инвазивности, вирулентности, тропности, патогенности, устойчивости к подавляющим воздействиям. В отличии от нагноения раневая инфекция - инфекционно-воспалительный процесс, развивающийся в живых тканях, окружающих рану, под воздействием микробов, проникших в нее в момент ранения или спустя некоторое время и сопровождающийся повреждением и гибелью клеточных структур и клинически выраженной общей реакции ей организма, отражающей развитие болезни. То есть, под влиянием неблагоприятных факторов - инвазивности, токсигенности, инфицирующей дозы микробов, на фоне угнетения физиологической резистентности,- возбудители инфекции и их токсины проникают за пределы очагов некроза в живые ткани, размножаются там, усугубляя аутокаталитические процессы, возникшие при ранении, и вызывая распространение воспалительной реакции, включающей сосудистые, клеточные изменения и способствующей образованию новых очагов мертвых тканей. Инфекционный процесс достигает клинической выраженности, т.е. сопровождается последовательно сменяющимися клиническими симптомами, свидетельствующими о развитииинфекционной болезни (раневой инфекции). Соотношение этих форм инфекционного процесса различно. Нагноение может протекать самостоятельно или явиться компонентом раневой инфекции, когда подвергаются расплавлению вторично некротизированные ткани. Раневая инфекция, как правило, сопровождается нагноением, то есть лизисом мертвых тканей и образованием гноя, представляющего собой продукт ферментативного расплавления тканей микробами и фагоцитирующими лейкоцитами. При определенных видах раневой инфекции (анаэробной), когда в результате целого ряда причин (тяжести травмы, чрезвычайно высокой токсигенности, цитопатогенного эффекта возбудителей и т.д.) блокируются функции лейкоцитов, нагноение в точном смысле этого термина может отсутствовать. Распад тканей идет исключительно под воздействием микробных ферментов с образованием большого количества токсичных продуктов гистолиза, не подвергающихся нейтрализации со стороны лейкоцитов и макрофагов, т.е. без образования гноя, как продукта активного взаимодействия макроорганизма (лейкоцитов) и микробов. Изменения гомеостаза при различном течении инфекционного процесса при травме подтверждают необходимость разделения клинических форм инфекционных осложнений травм (ранений) на " нагноение раны ", " местную раневую инфекцию " и " общую раневую инфекцию - сепсис ". Эти формы достаточно четко отличаются друг от друга по характеру нарушений иммунного статуса, течению обменных процессов и типу неспецифического адаптационного реагирования. Нагноение раны протекает при сохранивших свою эффективность факторах резистентности и не распространяется за пределы очага повреждения. Местная раневая инфекция развивается при выраженном ухудшении как количественных, так и функциональных показателей иммунной системы, обмена веществ, адаптационных реакций, что позволяет возбудителям активно размножаться в живых тканях, повреждая их и оказывая свое патогенное действие на весь организм. Отсутствие тенденции к восстановлению этих показателей, прогрессивное их ухудшение свидетельствуют о срыве резистентности, утрате способности организма самостоятельно локализовать и уничтожить возбудителей, что ведет к генерализации инфекционного процесса - сепсису. Хирургическая, в том числе и раневая, инфекция и инфекционная болезнь - сходные понятия в инфекционной патологии и являются, как уже было сказано, крайней степенью развития инфекционного процесса. Однако между ними существуют весьма важные различия. Представление, установившееся еще со времен Л.Пастера и Р.Коха, - один вид патогенного микроба вызывает одно определенное заболевание, - для хирургической (раневой) инфекции не является бесспорным. Раневая инфекция отличается от инфекционных болезней полиморфизмом возбудителей. Одни и те же формы раневой инфекции могут вызываться различными микробами (ассоциациями) и, напротив, одни и те же микробные ассоциации могут приводить к развитию аэробного или анаэробного инфекционного процесса. Возбудители инфекционных болезней представлены патогенными микроорганизмами, внедрение которых в организм человека, как правило, вызывает болезнь, характеризующуюся строгой специфичностью, цикличностью течения и формированием в процессе заболевания стойкого иммунитета. Выздоровление заканчивается элиминацией возбудителя из организма, за исключением возникновения латентной формы инфекционного процесса в виде бессимптомного взаимодействия (точнее противоборства) организма с инфекционным агентом на фоне стойкого иммунитета. Эти возбудители практически никогда не вызывают раневых инфекционных осложнений. В связи с этими особенностями решающее значение в возникновении большинства форм раневой инфекции приобретает повреждение защитно-приспособительных механизмов, т.е. патогенетические факторы, что определяет следующие важные черты раневой инфекции: 1. В отличие от этиологических факторов патогенез характеризуется известным постоянством, как и все наследственно закрепленные физиологические (патофизиологические) механизмы. Этим обстоятельством объясняется определенная однотипность клинических проявлений раневой инфекции, вызванной различными видами возбудителей. 2. По этой же причине при описании инфекционных болезней главным является этиологический принцип нозографии, т.е. наименование болезни по возбудителю, а при хирургической, в том числе раневой, инфекции - синдромальный (клинико-патогенетический) принцип. 3. Инфекционные осложнения ранений и механических травм являются особой клинической формой хирургической инфекции, основные патогенетические звенья которой включаются уже в момент травмы, еще до начала активного размножения возбудителей. То есть, патогенез травматической болезни по своей сути является патогенезом инфекционных осложнений. Таким образом, раневая инфекция, являясь неотъемлемой частью инфекционной патологии и подчиняясь всем ее законам, имеет принципиальные отличия. Четкое представление о сущности инфекционного процесса и таких его проявлений, как нагноение раны и раневая инфекция, имеет большое теоретическое и практическое значение. На основе этих представлений проводится углубленное изучение и строится рациональная тактика лечения современной раневой инфекции.
|
||||
|
Последнее изменение этой страницы: 2017-01-18; просмотров: 764; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.145.183.66 (0.02 с.) |