
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Переломы без нарушения непрерывности тазового кольца.Содержание книги
Похожие статьи вашей тематики
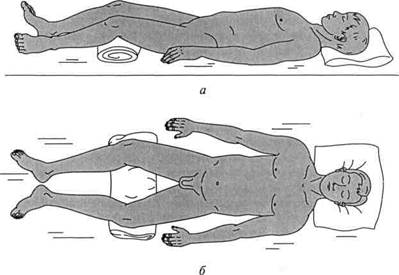
Поиск на нашем сайте Симптомы: боли в области лобка (при переломе лобковых костей), усиливающиеся при попытке движения ногой. Часто больной не может оторвать от опоры прямую ногу (симптом «прилипшей пятки») и удержать ее в приподнятом положении. Лечение: после анестезии места перелома больного укладывают на жесткую кровать со щитом. При одностороннем переломе ногу на поврежденной стороне укладывают на шину Белера. При двустороннем переломе больной принимает «положение лягушки» (по Волковичу): ноги слегка согнуты в коленных и тазобедренных суставах, колени разведены, бедра ротированы кнаружи, а стопы
Рис. 18. Положение больного при переломе таза (по Волковичу): а — вид сбоку; б — вид сверху сближены. Под колени подкладывают валик (рис. 18). Постельный режим соблюдают в течение 4 — 5 нед; применяется ЛФК. Трудоспособность восстанавливается через 10—12 нед. Переломы с нарушением непрерывности тазового кольца. Это тяжелые переломы, часто сопровождающиеся шоком и повреждением тазовых органов. Как правило, возникают при сдавлении таза или падении со значительной высоты. Разрыв симфиза может быть также результатом родовой травмы. Симптомы: боли в тазовой области и промежности, усиливающиеся при движении ногами; вынужденное положение — «положение лягушки». Симптом «прилипшей пятки» резко положителен. Место перелома уточняется рентгенологически. Лечение: при переломах без смещения больного укладывают на щит в «положение лягушки» на 5 —6 нед (см. рис. 18). Проводят занятия ЛФК, физиотерапию. Если перелом со смещением, то применяют дополнительное скелетное вытяжение по оси бедра. При разрыве симфиза проводят лечение на гамаке. Хирургическое лечение симфиза показано при наличии статических нарушений в виде «утиной походки». Лобковые кости фиксируют циркулярным проволочным швом, лавсановыми лентами и металлическими пластинами. Затем в течение 6 нед проводят лечение на гамаке.
Переломы с нарушением переднего и заднего полуколец (типа Мальгеня). Это наиболее тяжелые повреждения костей таза. Симптомы: сильные боли, нарушение функции нижних конечностей, кровоподтеки в области мошонки, промежности и пахо-иых связок. Лечение: при переломе без смещения больного укладывают на гамак и проводят скелетное вытяжение (вес грузов — по 4 —5 кг на каждую ногу). При смещении половины таза вверх вес груза на стороне смещения увеличивают до 10—14 кг. Срок соблюдения постельного режима —10—12 нед. ЛФК назначают с первых дней пребывания больного в стационаре. Переломы вертлужной впадины. Симптомы: боль преимущественно в области тазобедренного сустава, нарушение его функции. Боль усиливается при осевой нагрузке на бедро и при поко-лачивании по большому вертелу. Лечение: после анестезии таза и тазобедренного сустава накладывают скелетное вытяжение за бугристость болыпеберцовой кости и мыщелки бедра. При небольшом смещении отломков вытяжение проводят в течение 4 — 6 нед грузами весом 4 —6 кг; затем разрешается ходьба на костылях (до 3 мес). Если головка бедренной кости, разрушив дно вертлужной впадины, проникает в полость таза, то вытяжение двойное — за мыщелки бедра и за большой вертел бедренной кости. После вправления головки вес груза уменьшают. Вытяжение проводят в течение 8—10 нед; затем в течение 4 — 6 мес больной пользуется костылями и потом до 1 — 2 года — тростью. Применяется также оперативное лечение с фиксацией фрагментов таза при помощи шурупов и пластин. Сроки нетрудоспособности зависят от тяжести перелома и варьируют от 3 мес до 1 — 1,5 лет. Контрольные вопросы и задания 1. В каких отделах позвоночника чаще всего наблюдаются переломы? 2. Расскажите о симптомах и методах лечения переломов шейных по 3. Расскажите о методике консервативного и оперативного лечения 4. Дайте характеристику повреждений костей таза согласно их класси 5. Каковы симптомы и методы лечения переломов без нарушения не 6. Каковы симптомы и методы лечения повреждений костей таза с 7. Расскажите об особенностях лечения переломов вертлужной впади
Глава 5 ОЖОГИ И ОТМОРОЖЕНИЯ Ожоги Ожогом называется повреждение тканей, вызванное действием высокой температуры, химических веществ, излучений и электрического тока. 90 —95 % ожогов являются термическими; при этом в 75 % случаев их причиной становятся бытовые травмы, а в 25 —30 % случаев — производственные. Наиболее часто возникают ожоги от воздействия пламени, горячей жидкости, пара, а также при соприкосновении с горячими предметами. Для образования ожога имеет значение не только температура травмирующего фактора, но и длительность его воздействия. Под влиянием ожогов в организме пострадавшего происходят разнообразные изменения, выраженность которых определяют следующие факторы. 1. Глубина поражения. Для ее характеристики применяется че- I степень — гиперемия и отек пораженного участка, чувство II степень — небольшие, ненапряженные пузыри со свет IIIA степень — обширные, напряженные пузыри с желеобразным содержимым. На месте разрушенного пузыря — влажная розово-белесая поверхность. ШБ степень — обширные пузыри с геморрагическим содержимым. На месте разрушенных пузырей — плотный, сухой струп темно-серого цвета. IV степень — ожоговый струп плотный, коричневого или черного цвета. Ожоги I, II и ША степеней являются поверхностными, так как поражаются лишь поверхностные слои эпидермиса. Более глубокие поражения кожи наблюдаются при ожогах ШБ и IV степеней. При ожогах ША степени происходит частичное поражение росткового и базального слоев кожи; возможна самостоятельная эпителизация. При ожогах ШБ степени отмечается гибель всех слоев кожи — эпидермиса и дермы. 2. Площадь поражения. Обычно выражается в процентах от об Правило ладони: площадь ладони человека составляет 1 % поверхности тела. Площадь ожога определяется сравнением размера ладони пострадавшего с размером ожоговой раны. Правило девятки: площадь головы и шеи, каждой верхней конечности равна 9 % от общей поверхности тела; передней, задней поверхностей туловища, каждой нижней конечности — 2 раза по () %, или 18 %; промежности — 1 %. Таким образом легко определить площадь ожога. 3. Возраст пострадавшего. У детей и стариков кожа более тонкая, поэтому аналогичные ожоги вызывают у них глубокие поражения. Кроме того, в силу физиологических особенностей ожоги у них протекают тяжелее. 4. Состояние здоровья пострадавшего, перенесенные болезни. При поверхностных ожогах, занимающих до 10—12 % поверхности тела, и при глубоких ожогах, занимающих до 3—4% тела, ожог протекает как местная реакция. При обширных и глубоких поражениях наблюдаются нарушения деятельности различных органов и систем, совокупность которых рассматривают как ожоговую болезнь. Периоды ожоговой болезни. Различают четыре периода ожоговой болезни: 1) ожоговый шок; 2) острую ожоговую токсемию; 3) острую септикотоксемию; 4) период реконвалесценции. Ожоговый шок возникает при наличии глубоких ожогов на площади более 15 — 20% поверхности тела. Длительность шока составляет 24 — 72 ч. У пострадавшего наблюдаются бледность кожных покровов, цианоз, снижение температуры, тахикардия, одышка, озноб, рвота; вначале ясное, затем спутанное сознание. Возможны острые нарушения деятельности сердечно-сосудистой и дыхательной систем, почек, печени, от которых больной может погибнуть. Острая ожоговая токсемия длится от 2 — 3 до 14—15 сут. Этот период характеризуется выраженной интоксикацией. Клинически проявляется лихорадкой (температура тела — 38 — 40°), тахикардией, учащенным дыханием, анемией, нарушением белкового обмена, функций печени и почек. Септикотоксемия условно начинается с 10—15-х суток после ожога. Этот период характеризуется развитием инфекции. Возбудители инфекции попадают в организм пострадавшего в первые часы после травмы. В ожоговой ране имеются благоприятные условия для их размножения. Ранняя бактериемия (циркуляция микроорганизмов в крови) в период ожогового шока может быть обусловлена проникновением их из кишечника и легких в сосудистое русло. Возбудителями инфекционного процесса наиболее часто являются стафилококки, синегнойная палочка, кишечная палочка, протей. Термические повреждения кожных покровов создают благоприятные условия для проникновения микроорганизмов в ткани вследствие снижения барьерной и бактерицидной функций кожи и естественной сопротивляемости организма. Микрофлора при ожогах, как правило, устойчива к широко применяемым ан-
тибиотикам. Этим объясняются трудности профилактики и лече- j ния инфекционных осложнений, являющихся наиболее частой ] причиной смерти. Септикотоксемия сопровождается также интоксикацией, вы- | раженным нарушением обменных процессов в тканях (возможно развитие ожогового истощения), анемией, гипо- и диспротеине-мией. Окончанием периода септикотоксемии принято считать полное очищение ожоговой поверхности, после чего начинается период реконвалесценции. В период реконвалесценции нарушенные функции органов и систем организма постепенно нормализуются. В отдельных случаях j нарушения функций сердца, печени, почек могут наблюдаться даже спустя 2 — 4 года после травмы. Поэтому лица, перенесшие ожоговую болезнь, должны находиться под длительным диспансерным наблюдением. Лечение ожоговой болезни. После поступления пострадавшего в стационар проводят первичную хирургическую обработку ожоговой поверхности. Дальнейшее местное лечение может проводиться открытым и закрытым методами. Открытый метод (без использования повязок) применяют в специальных палатах, в которых через антибактериальные фильтры подается подогретый до установленной температуры и увлажненный воздух. Ожоговые раны 3 — 4 раза в сутки смазывают мазью, содержащей антисептики или антибиотики. Наиболее распространен закрытый метод лечения ожогов, т.е. лечение с использованием повязок с антибиотиками, антисептиками. И тот, и другой методы консервативного лечения направлены на создание наиболее благоприятных условий для очищения ожоговых ран и на подготовку их (при ожогах ШБ степени) к ауто-дермопластике в возможно короткие сроки. Основным методом лечения глубоких ожогов является оперативный. Существует три последовательно выполняемых вида операций: 1) некротомия — рассечение некротического струпа; 2) некроэктомия — удаление (иссечение) струпа; 3) кожная пластика. Большое значение при лечении ожоговой болезни имеют занятия ЛФК, которые применяются практически во все периоды болезни (за исключением ожогового шока), как при консервативном, так и при оперативном методах лечения. При термических ожогах широко применяются физиотерапевтические процедуры: УФО; диадинамические токи, парафиновые, озокеритовые и грязевые аппликации; родоновые и сероводородные ванны. Отморожения Отморожение — это поражение тканей тела, вызванное дли-тельным действием низких температур. В развитии отморожений немаловажную роль играют также предрасполагающие факторы, способствующие усилению холо-■ и того действия. Среди метеорологических факторов большое значение имеет и влажность воздуха. Люди легче переносят морозную погоду, когда воздух сухой и малоподвижный, чем сырую и ветреную, когда температура близка к нулю. Описаны многочисленные случаи отморожений при температуре воздуха -5—10 °С. Повышение влажности воздуха понижает его теплоизоляцию и способствует увеличению теплопотерь; кроме того, снижаются теплоизоляционные свойства одежды и обуви. Другим метеорологическим фактором, способствующим отморожению, является сила ветра. Немаловажное значение при возникновении отморожений имеют индивидуальные адаптационные способности организма (например, коренное население северных районов редко подвергается отморожениям), а также так называемая теплоизоляционная защищенность. Это понятие включает не только вид теплоизоляционного материала (шерсть, войлок и т.д.), но и особенности его использования. Даже самая теплая, но тесная обувь приводит к отечности конечностей, нарушению кровообращения в них и тем самым способствует возникновению отморожений. Большую роль играет общая сопротивляемость организма. Травма, ранение, хронические заболевания способствуют возникновению отморожений. Отморожение может произойти в результате алкогольного опьянения, при котором теплопотери организма повышаются из-за расширения кожных сосудов и повышенного потоотделения. Основной причиной гибели тканей при действии низких температур является расстройство кровообращения; возникающий вследствие этого некроз тканей в подавляющем большинстве случаев является вторичным. Основным пусковым моментом развития некроза при глубоких отморожениях служит стойкий и длительный спазм периферических сосудов, приводящий к изменению сосудистой стенки, формированию тромбов. Классификация отморожений. Отморожения делят по периодам и по глубине поражения. В зависимости от развития патологического процесса во времени различают два периода. 1-й период — скрытый, дореактивный, когда морфологические и клинические проявления минимальны. Кожа чаще всего бледная, изредка цианотичная, холодная на ощупь; в зависимости от
тяжести поражения может быть малочувствительной или нечув ствительной. В области отморожения, особенно в первые часы могут ощущаться жжение и парестезия. Определить глубину пора жения в этот период трудно, а порой и невозможно. Дореактив ный период заканчивается при нормализации температуры тела зоне поражения. 2-й период — реактивный, когда наблюдаются потепление покраснение кожи. Нередко возникает чувство жжения, покалы вания, появляется боль. Кожа пораженного участка принимае различные оттенки (от выраженной гиперемии до мраморног вида), нарастает отек тканей. В первые часы и даже сутки отморожения трудно установить степень поражения тканей. В зависимости от глубины поражения различают четыре степени отморожения. I степень возникает при кратковременном холодовом воз II степень характеризуется образованием пузырей с прозрачной жидкостью, которые могут появляться и на 2 —3-й день. Дно вскрытых пузырей представляет собой сосочково-эпители-альный слой, чаще всего покрытый фибрином. Кожа чувствительна к болевому и температурному воздействию. Ростковый слой не поврежден, что способствует полному восстановлению кожного покрова спустя 1 — 2 нед. Регенерация утраченных участков кожи происходит полностью. III степень наблюдается при длительном воздействии холода. При этом пузыри появляются рано и наполнены кровянистым содержимым. Анатомическая зона омертвения тканей располагается в подкожной клетчатке. Самостоятельное восстановление кожного покрова невозможно. После отторжения струпа развиваются грануляции и, если не производится пересадка кожи, образуются соединительнотканные рубцы. Поврежденные участки нечувствительны к механическим и термическим раздражениям. IV степень возникает при длительной холодовой экспози Отморожения I и II степеней относятся к поверхностным, 111 и IV степеней — к глубоким. Клиническая картина. При отморожении I степени общее состояние больного не страдает. Появляются боли — от умеренных до очень сильных. Кожные покровы красные или цианотич-пые. Кожа всегда теплая на ощупь. Отек тканей умеренно выражен и не прогрессирует; он начинает уменьшаться ко 2 —3-му дню. Если нет осложняющего дерматита, полное выздоровление наступает к 5 —7-му дню. Возникающие в период болезни расстройства кровообращения, иннервации и функции кожи повышают предрасположенность к воздействию низких температур. При отморожении II степени боли более интенсивные и продолжительные; к ним присоединяются зуд, жжение, напряженность тканей. Все эти симптомы чаще всего исчезают по истечении 2 — 3 дней. Отек кожи распространяется далеко за пределы пораженного участка. Спустя 7 — 8 дней происходит постепенное сморщивание пузырей. Эпидермальный слой слущивается и под ним выявляется вновь образовавшийся молодой розовый слой эпидермиса. Отморожения III степени наиболее часто локализуются на концевых фалангах пальцев стоп и кистей. Наблюдаются интенсивные продолжительные боли, образование пузырей, наполненных геморрагическим содержимым, некроз всех слоев кожи с возможным переходом на подкожную клетчатку. Тактильная и температурная чувствительность снижена. Пульс на периферических артериях ослаблен. Отторжение некротизированных тканей заканчивается на 2 —3-й неделе. Время отторжения струпа зависит от глубины поражения и реакции организма на травму. Затем наступает период рубцевания, продолжающийся примерно 1 мес. Температурная реакция организма выражена в течение 1 — 2 нед. При отморожениях IV степени образуются геморрагические пузыри. К исходу 1-й недели наблюдается разграничение омертвевших и живых тканей — демаркационная борозда; она становится четкой к концу 2-й недели. Отек тканей, как правило, занимает значительно большую площадь, чем зона мумификации. Если поражены только пальцы кисти или стопы, отек распространяется на всю кисть или стопу. При тотальном поражении кисти или стопы отек может распространиться на все предплечье или всю голень. Влажная гангрена чаще развивается при большой площади поражения, а также у пожилых людей с сопутствующими заболеваниями сердечно-сосудистой системы. В течение недели определяется стойкая лихорадка, которая затем сменяется субфебрильной температурой. Характерен остеопороз костей, который выявляется на 3—4-й неделе; он может распространяться выше области отморожения.
Лечение: применяются оперативный и консервативный методы лечения. Отморожения I и II степеней лечат консервативно. Эффективны УФО, УВЧ, микроволновая терапия, ультразвук, массаж, ЛФК. При отморожениях III и IV степеней консервативное лечение направлено на предупреждение инфекционных осложнений. При оперативном их лечении применяют аутодермопластику для ускорения заживления и предотвращения образования грубых рубцов. При отморожениях IV степени после отграничения мертвых тканей производят ампутацию пораженной конечности. В восстановительном лечении существенное значение имеют занятия ЛФК. Контрольные вопросы и задания 1. Дайте определение понятий «ожог» и «ожоговая болезнь». 2. Расскажите о классификации ожогов и перечислите периоды ожоговой болезни. 3. Какие предрасполагающие факторы способствуют возникновению отморожений? 4. Дайте характеристику четырех степеней отморожения и методов их лечения. РАЗДЕЛ II
|
|||
|
Последнее изменение этой страницы: 2016-12-28; просмотров: 693; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.217.89 (0.015 с.) |



 При обширных и глубоких отморожениях возможно развитие шока, токсемии и гнойно-инфекционных осложнений.
При обширных и глубоких отморожениях возможно развитие шока, токсемии и гнойно-инфекционных осложнений.


