Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Вертеброгенный болевой синдромСодержание книги
Поиск на нашем сайте
Боли в спине наблюдают при различных заболеваниях, среди которых ведущими признаны поражения костно-мышечной и нервной систем. Следует помнить, что острая боль в области спины может быть симптомом заболеваний, угрожающих жизни больного.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Заболевания, сопровождающиеся болями в области спины. • Потенциально тяжёлые или специфические — синдром конского хвоста, расслоение аорты, разрыв аневризмы аорты, инфаркт миокарда, опухоли, метастазы, инфекционные заболевания (спондилиты), эпидуральный абсцесс, переломы позвонков, анкилозирующий спондилит, эпидуральная гематома. • Вертебральный синдром — симптоматика может возникать в любом отделе позвоночника, наиболее часто — в поясничной области (по типу люмбаго, люмбалгии или люмбоишиалгии) вследствие поражения структур фиброзного кольца межпозвонкового диска, капсул межпозвонковых суставов и связок. Основная причина — остеохондроз позвоночника. • Корешковый синдром — симптоматика характерна для поражения корешков спинного мозга, наиболее распространённая причина — грыжа межпозвонкового диска.
Грыжа межпозвонкового диска — выпячивание или выпадение фрагментов межпозвонкового диска в позвоночный канал, возникающее в результате остеохондроза позвоночника, травмы и приводящее к сдавлению нервных структур (корешков или спинного мозга). Остеохондроз позвоночника — дегенеративно-дистрофический процесс, который возникает вначале в пульпозном ядре межпозвонкового диска и далее распространяется на фиброзное кольцо, тела позвонков, межпозвонковые суставы и мышечно-связочный аппарат позвоночно-двигательного сегмента (рис. 5-4). Основные факторы развития остеохондроза позвоночника — травмы, возраст, аномалии развития позвоночника, сосудистые и эндокринные нарушения, наследственная предрасположенность.
Рис. 5-4. Патогенез остеохондроза позвоночника. Механизмы развития болевого синдрома в спине имеют характер порочного круга с обязательным участием сенсомоторного рефлекса (рис. 5-5).
Рис. 5-5. Механизмы развития болевого синдрома в спине.
Наиболее частая причина вертеброгенных болей в спине связана не с морфологическими изменениями в позвоночнике, а с функциональными нарушениями в его различных отделах. Классификация. По продолжительности неспецифические вертеброгенные боли подразделяют на острые (до 6 нед), подострые (6-12 нед) и хронические (более 12 нед).
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина наиболее распространённых тяжёлых и специфических заболеваний, сопровождающихся болями в спине, представлена в табл. 5-6. Таблица 5-6. Тяжёлые и специфические заболевания, сопровождающиеся болями в спине
Для остеохондроза позвоночника характерно наличие вертебральных синдромов, рефлекторных мышечных синдромом с тоническим напряжением паравертебральных и/или экстравертебральных мышц, корешковых синдромов. • Вертебральные синдромы (на поясничном уровне) o Люмбаго: боль в поясничной области возникает остро в момент физического напряжения или при неловком движении; боли резкие, простреливающие, без иррадиации, усиливаются при кашле, чиханьи; резкое ограничение подвижности в поясничном отделе позвоночника. o Люмбалгия: боль возникает подостро в течение нескольких дней после физического напряжения, неловкого движения, охлаждения; боли ноющие, усиливаются при движениях, кашле, чиханьи, без иррадиации; ограничение подвижности в поясничном отделе позвоночника. o Люмбоишиалгия: боль возникает остро или подостро после физического напряжения, неловкого движения, охлаждения; боль ноющая, но может быть и резкой, простреливающей, с иррадиацией в ягодичную область или по задненаружной поверхности бедра и голени (обычно не достигая ступни), усиливается при движениях, кашле, чихании; ограничение подвижности в поясничном отделе позвоночника; симптомы натяжения (Ласега и др.) положительные. • Рефлекторные мышечные синдромы проявляются тоническим напряжением мышц, болезненными уплотнениями в них или локальными мышечными гипертонусами с триггерными точками. • Для корешкового синдрома характерны острая простреливающая боль с иррадиацией в область соответствующего дерматома, снижение болевой чувствительности в нём (рис. 5-6), периферический парез мышц и ослабление или выпадение сухожильных рефлексов в зоне иннервации поражённого корешка.
Рис. 5-6. Сегментарная иннервация кожных покровов.
• Клинические проявления остеохондроза и грыж дисков в зависимости от их локализации следующие. o Поясничный отдел позвоночника: боль обычно ноющая и постепенно нарастающая, реже острая, иррадиирует в ягодицу и по задненаружной поверхности бедра и голени, усиливается при поднятии тяжестей, кашле, чиханье. При компрессии корешков (как правило, L5 и S) выявляют снижение чувствительности и парестезии (онемение, ползание мурашек) по задненаружной поверхности бедра и голени, по латеральному краю или на тыле стопы; парез сгибателей или разгибателей стопы, положительный симптом Ласега. o Шейный отдел позвоночника: боли в задней шейной области с иррадиацией в затылок, надплечье, руку, усиливаются при движениях в шее или, наоборот, при длительной её неподвижности. При компрессии корешков (чаще С6, С7 и С8) выявляют снижение чувствительности и парестезии в соответствующих дерматомах, парез мышц, иннервируемых данными корешками. o Грудной отдел позвоночника: болевой синдром иногда может имитировать стенокардию, плевральную боль и боли при заболевании органов брюшной полости; поражение корешков на этом уровне наблюдают очень редко.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Заболевания, проявляющиеся болями в области спины представлены в табл. 5-7.
Таблица 5-7. Наиболее распространённые заболевания, сопровождающиеся болями в области спины
СОВЕТЫ ПОЗВОНИВШЕМУ
• Создайте больному покой, разрешите ему занять удобное для себя положение тела лёжа на твёрдой поверхности. • Не давайте больному есть и пить. • Найдите те препараты, которые больной принимает, и покажите их врачу или фельдшеру СМП. • Не оставляйте больного без присмотра.
ДЕЙСТВИЯ НА ВЫЗОВЕ Диагностика
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
• Когда возникли боли в спине? • Если боли возникли остро, было ли их начало внезапным? • Какова интенсивность и динамика боли? • Где локализуются боли, есть ли иррадиация и куда? • С чем пациент связывает появление болевого синдрома (поднятие тяжести, переохлаждение, после сна и т.д.)? • Принимал ли пациент какие-либо препараты и их эффективность? • Были ли травмы спины (даже в детстве)? • Были ли ранее боли в спине? Чем купировались? • Есть ли у пациента соматическая и/или неврологическая патология (заболевания сердечно-сосудистой системы, ЖКТ, мочеполовой системы, эндокринной системы и др.)? • У женщин уточнить гинекологический анамнез (боли перед и во время менструаций, боли во время овуляции, наличие климакса и т.д.). • Собрать профессиональный анамнез пациента (вертеброгенные болевые синдромы чаще наблюдают у шахтёров, шофёров, стоматологов, машинисток и т.д.).
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
• Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения. • Поиск клинических проявлений, подозрительных на тяжёлое заболевание. • Измерение ЧДД, ЧСС, АД. • Осмотр позвоночника: сглаженность физиологических изгибов или сколиоз из-за острой боли, асимметричность положения лопаток, крыльев подвздошных костей. • Пальпация структур позвоночника и по ходу седалищного нерва: односторонняя болезненность ягодиц и бёдер часто развивается при острой компрессии спинномозговых корешков, формирующих седалищный нерв. • Оценка подвижности позвоночника: ограничение наклонов назад наблюдают у больных с компрессией поясничных корешков и при стенозе позвоночного канала на поясничном уровне, ограничение движений в грудной клетке, а также ротации и наклонов в стороны — ранние проявления анкилозирующего спондилита. • Выявление симптомов компрессии спинномозговых корешков: o симптом Ласега (тест поднимания выпрямленной ноги) — довольно чувствительный метод подтверждения компрессии корешков S1 и L5. Симптом считают положительным если: — при его проведении возникает боль в поясничной области, иррадиирующая в нижнюю конечность (боль только в поясничной области или чувство напряжения позади коленного сустава не расценивают как положительный симптом); — тыльное сгибание стопы усиливает выраженность болей, иррадиирующих в нижнюю конечность; — при подъёме контрлатеральной нижней конечности иррадиирующие боли усиливаются (перекрёстный симптом Ласега); o сила мышц конечностей: ходьба на пятках (L5) и пальцах стопы (S1). Парапарез (снижение силы мышц в обеих нижних конечностях) — показание к госпитализации в неврологическое отделение.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
• Регистрация ЭКГ с целью исключения острой сердечно-сосудистой патологии. • Другие исследования проводят согласно данным анамнеза.
Лечение
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
• Пациентов с выраженным болевым синдромом, симптомами компрессии спинномозговых корешков и тазовыми нарушениями госпитализируют в неврологическое отделение. Транспортировка лёжа на носилках • При подозрении на тяжёлые или требующие специфического лечения заболевания, сопровождающиеся болями в спине, осуществляют экстренную госпитализацию в соответствующие специализированные отделения.
РЕКОМЕНДАЦИИ ДЛЯ ОСТАВЛЕННЫХ ДОМА БОЛЬНЫХ
Восстановление при острой боли в спине продолжается обычно несколько дней (не более нескольких недель). Рецидивы наблюдают довольно часто, но и при них обычно следует ожидать хорошего прогноза. После оказания неотложной помощи больным рекомендуют. • Проконсультироваться у невролога (нейрохирурга). • Возобновить как можно быстрее обычную повседневную активность и избегать постельного режима. • Исключить тяжёлые физические нагрузки. • Приём НПВС (наиболее безопасен ибупрофен) для снижения интенсивности или купирования боли. • Эффективность ношения поддерживающего корсета не доказана.
Часто встречающиеся ошибки.
Применение спазмолитиков (дротаверин).
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
При вертеброгенных болях применяют ненаркотические анальгетики и НПВС. • Парацетамол принимают перорально по 500 мг с большим количеством жидкости (максимальная разовая доза 1 г, максимальная суточная доза 4 г). Противопоказания: гиперчувствительность. • Кеторолак вводят в/м (начало эффекта через 30 мин) или в/в 30 мг (1 мл), дозу необходимо вводить не менее чем за 15 с (при внутримышечном введении анальгетический эффект развивается через 30 мин). Противопоказания: гиперчувствительность, эрозивно-язвенные поражения в стадии обострения, высокий риск развития кровотечений, тяжёлая почечная недостаточность, печёночная недостаточность, возраст до 16 лет. Не следует использовать кеторолак одновременно с парацетамолом более 5 сут (повышается риск нефротоксичности). • При неэффективности или наличии противопоказаний к назначению НПВС используют центральные миорелаксанты, которые более эффективны, чем плацебо, но не так эффективны как НПВС. Сочетание миорелаксантов с НПВС не приносит дополнительной выгоды. Можно использовать диазепам: в/м или в/в 5-10 мг (1-2 мл 0,5% р-ра).
ОБМОРОК
Статья «Обморок у детей» находится в разделе 14 «Неотложные состояния в педиатрии»
Обморок (синкопе) — внезапная кратковременная потеря сознания. Спектр заболеваний, приводящих к обмороку, довольно широк и варьирует от распространённых, имеющих благоприятный прогноз, до тяжёлых, угрожающих жизни.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причины обморока разнообразны. • Потеря сосудистого тонуса: o вазовагальный обморок; o ортостатический обморок. • Снижение венозного возврата: o повышение внутри грудного давления (например, при кашле, мочеиспускании); o поздние сроки беременности. • Уменьшение ОЦК: o гиповолемия (например, при избыточном употреблении диуретиков, потери жидкости при потоотделении, рвоте и диарее); o внутреннее кровотечение (например, при расслоении аорты). • Нарушения ритма сердца: а тахикардия; о брадикардия; а гиперчувствительность каротидного синуса. • Снижение функции сердца: o стеноз аорты или лёгочной артерии; o ТЭЛА; o острая сердечная недостаточность (например, при инфаркте миокарда). • Цереброваскулярные нарушения: o транзиторная ишемическая атака; o ишемический, геморрагический инсульт; o ишемия в вертебробазилярном бассейне (например, при синдроме обкрадывания подключичной артерии); o субарахноидальное кровоизлияние. • Другие причины: o гипогликемия; o приём ЛС (нитроглицерин, бетта-адреноблокаторы, верапамил, дилтиазем и многие другие); o сепсис; o гипервентиляция; o гипертермия; o истерия. • Обмороки неясной этиологии (у 1 из 5 пациентов с необъяснимыми обмороками присутствует аритмия; у 1 из 10 наступает летальный исход в течение года, часто внезапно). Самый частый патогенез обморока: • острое возникновение уменьшения мозгового (сужение церебральных сосудов) и/или системного кровотока (артериальная гипотензия); • снижение постурального тонуса с расстройствами сердечно-сосудистой и дыхательной деятельности; • потеря сознания, развивающаяся на 5-10-й секунде с гипоперфузией головного мозга; • активация вегетативных центров, регулирующих кровообращение; • восстановление адекватного мозгового кровообращения и сознания. Классификация. По течению и риску развития жизнеугрожающих состояний обмороки подразделяют на доброкачественные (низкий риск) и прогностически неблагоприятные (высокий риск).
КЛИНИЧЕСКАЯ КАРТИНА
В развитии обморока выделяют три периода: • пресинкопальный — период предвестников; непостоянный, от нескольких секунд до нескольких минут; • собственно синкопе — отсутствие сознания длительностью 5—22 сек (в 90% случаев) и редко до 4-5 мин; • постсинкопальный — период восстановления сознания и ориентации длительностью несколько секунд. Чаще всего наблюдают вазовагальные обмороки, характерные признаки которых включают головокружение, «потемнение в глазах»; холодный пот; бледность; брадикардию; потерю мышечного тонуса (больной медленно опускается на землю или падает). Возникают обмороки в любом возрасте, но чаще в молодом в ответ на внезапный эмоциональный стресс, боль, испуг, при переходе в вертикальное положение и др. В ряде случаев им предшествует разнообразная симптоматика, которую называют липотимией (слабость, тошнота, рвота, потливость, головная боль, головокружение, нарушения зрения, шум в ушах, зевота, предчувствие неминуемого падения). Восстановление сознания происходит быстро, ориентация восстанавливается сразу же, однако некоторое время сохраняется тревожность, испуг (в особенности, если обморок развился впервые в жизни), адинамичность, вялость, чувство разбитости. Если обморок обусловлен органической патологией, возможно наличие других клинических симптомов. Прогностически неблагоприятные признаки: • боль в грудной клетке; • одышка; • пароксизмальная тахикардия с ЧСС больше 160 в минуту; • брадикардия с ЧСС меньше 40 в минуту; • внезапная интенсивная головная боль; • боль в животе; • артериальная гипотензия, сохраняющаяся в горизонтальном положении; • изменения на ЭКГ (за исключением неспецифических изменений сегмента ST); • очаговые, общемозговые и менингеальные симптомы; • отягощённый анамнез (наличие застойной сердечной недостаточности, эпизодов желудочковой тахикардии и др.); • возраст более 45 лет.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Внезапная потеря сознания также может быть при эпилепсии, ЧМТ, интоксикациях, опухолях головного мозга, остром нарушении мозгового кровообращения и др. (табл. 5-8).
Таблица 5-8. Клинические признаки, указывающие на возможную причину утраты сознания
СОВЕТЫ ПОЗВОНИВШЕМУ
• Первая помощь - перевод в горизонтальное положение с поднятыми ногами. • Помогите больному свободно дышать - расстегните стесняющую одежду. • Осторожно поднесите к ноздрям больного на 0,5—1 с небольшой кусок ваты или марли, смоченной раствором аммиака (нашатырным спиртом). • При длительном отсутствии сознания — стабильное положение на боку. • Если больной перестаёт дышать, начните сердечно-лёгочную реанимацию (см. статью «Сердечно-лёгочная реанимация у взрослых»). • Найдите те препараты, которые больной принимает, и подготовьте их к приезду бригады СМП. • Не оставляйте больного без присмотра.
ДЕЙСТВИЯ НА ВЫЗОВЕ
Диагностика
Тактика ведения пациента с обмороком представлена на рис. 5-7.
Рис. 5-7. Диагностический алгоритм при обмороке.
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
• При какой ситуации возник обморок (сильные эмоции, испуг, при мочеиспускании, кашле, во время физической нагрузке и др.)? В какой позе (стоя, лёжа, сидя)? • Были ли предвестники обморока (тошнота, рвота, слабость и др.)? • Сопровождался ли обморок появлением цианоза, дизартрией, парезами? • Какое состояние после приступа (дезориентация и др.)? • Присутствуют ли боли в грудной клетке или одышка? • Не было ли прикусывания языка? • Были ли ранее подобные потери сознания? • Есть ли в семейном анамнезе случаи внезапной смерти? • Какие есть сопутствующие заболевания: o сердечно-сосудистая патология, особенно аритмии, сердечная недостаточность, ИБС, аортальный стеноз; o церебральная патология; o сахарный диабет; o психические расстройства. • Какие ЛС принимает больной в настоящее время?
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
• Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения. • Визуальная оценка цвета кожи лица: бледные, холодный пот, цианоз. • Осмотр ротовой полости: прикусывание языка. • Исследование пульса: замедленный, слабый. • Измерение ЧСС: тахикардия, брадикардия, неправильный ритм. • Измерение АД: нормальное, артериальная гипотензия. • Аускультация: оценка сердечных тонов, наличие шумов над область сердца, на сонных артериях, на брюшной аорте. • Определение концентрации глюкозы крови: исключение гипогликемии. • Исследование неврологического статуса — обратить внимание на наличие следующих признаков острого нарушения мозгового кровообращения: o снижение уровня сознания; o дефекты полей зрения (чаще всего наблюдают гемианопсию — выпадение правого или левого полей зрения на обоих глазах, паралич взора); o нарушения артикуляции, дисфазия; o дисфагия; o нарушения двигательной функции в верхней конечности; o нарушения проприорецепции; o нарушения статики или походки; o недержание мочи.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
• Регистрация ЭКГ в 12 отведениях — выявление кардиогенных причин: o тахикардия с ЧСС >150 в минуту; o брадикардия с ЧСС <50 в минуту; o фибрилляция или трепетание предсердий; o укорочение PQ <100 мс с дельта-волной или без неё; o полная блокада ножки пучка Гиса (QRS > 120 мс) или любая двухпучковая блокада; o Q/QS, подъём ST на ЭКГ — возможный инфаркт миокарда; o атриовентрикулярная блокада II—III степени; o блокада правой ножки пучка Гиса с подъёмом ST в V1-3 (синдром Бругада); o отрицательные Т в V1-3 и наличие эпсилон-волны (поздние желудочковые спайки) — аритмогенная дисплазия правого желудочка; o SIQIII — острое лёгочное сердце.
Лечение
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Госпитализации с целью лечения подлежат пациенты: • с повреждениями, возникшими вследствие падения при обмороке; • при нарушениях ритма и проводимости, приведшими к развитию обморока; • с синкопе, вероятно вызванным ишемией миокарда; • с вторичными синкопальными состояниями при заболеваниях сердца и лёгких; • с острой неврологической симптоматикой. Госпитализации с целью уточнения диагноза подлежат пациенты: • при подозрении на заболевание сердца, в том числе с изменениями на ЭКГ; • при развитии синкопе во время физической нагрузки; • с семейным анамнезом внезапной смерти; • с аритмией или ощущением перебоев в работе сердца непосредственно перед обмороком; • при развитии синкопе в положении лёжа; • с рецидивирующими обмороками.
РЕКОМЕНДАЦИИ ДЛЯ ОСТАВЛЕННЫХ ДОМА БОЛЬНЫХ
• При ортостатических обмороках — постепенно переходить из горизонтального положения в вертикальное. • При никтурических обмороках — ограничить приём алкоголя и мочиться сидя. •При гипогликемических обмороках — контролировать концентрацию глюкозы в крови. • При обмороке, обусловленном приёмом ЛС, — проконсультироваться у лечащего врача для коррекции проводимой терапии. • При кардиогенных и церебральных обмороках необходимо лечить основное заболевание.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
• Назначение анальгетиков. • Назначение спазмолитиков. • Назначение антигистаминных средств.
ОБЩИЕ МЕРОПРИЯТИЯ
• Для обеспечения максимального притока крови к мозгу следует уложить пациента на спину, приподняв ноги или усадить, опустив его голову между коленями. • Обеспечить свободное дыхание: развязать галстук, расстегнуть воротник. • Брызнуть холодной водой на лицо. • Открыть окно для увеличения притока воздуха. • Оксигенотерапия. • Контроль ЧСС, АД.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
• Средства с рефлекторным стимулирующим действием на дыхательный и сосудодвигательный центр: 10% водный раствор аммиака (нашатырный спирт): осторожно подносят небольшой кусок ваты или марли, смоченной раствором аммиака, к ноздрям пациента на 0,5—1 с (можно также использовать ампулу с оплёткой — при отламывании кончика ампулы ватно-марлевая оплётка пропитывается раствором). • При значительном снижении АД o Мидодрин (гутрон*) перорально по 5 мг (в таблетках или 14 капель 1% р-ра), максимальная доза — 30 мг/сут. Начало действия через 10 мин, максимальный эффект через 1—2 ч, продолжительность 3 ч. Допустимо в/м или в/в введение в дозе 5 мг. Противопоказан при феохромоцитоме, облитерирующих заболеваниях артерий, закрытоугольной глаукоме, гиперплазии предстательной железы (с задержкой мочи), механической обструкции мочевыводящих путей, тиреотоксикозе. o Фенилэфрин (мезатон*) в/в медленно 0,1-0,5 мл 1% р-ра в 40 мл 0,9% р-ра натрия хлорида. Действие начинается сразу после внутривенного введения и продолжается в течение 5—20 мин. Противопоказан при фибрилляции желудочков, инфаркте миокарда, гиповолемии, феохромоцитоме, беременности, у детей до 15 лет. • При брадикардии и остановке сердечной деятельности: атропин 0,5-1 мг в/в струйно, при необходимости через 5 мин введение повторяют до общей дозы 3 мг. Доза атропина менее 0,5 мг может парадоксально снизить ЧСС! При брадиаритмии по витальным показаниям противопоказаний нет. С осторожностью применяют при закрытоугольной глаукоме, тяжёлой сердечной недостаточности, ИБС, митральном стенозе, атонии кишечника, гиперплазии предстательной железы, почечной недостаточности, артериальной гипертензии, гипертиреозе, миастении, беременности. •При гипогликемических обмороках (при обмороке более 20 сек ех juvantibus): 50 мл 40% р-ра глюкозы в/в (не более 120 мл из-за угрозы отёка головного мозга). Предварительно следует ввести 2 мл 5% тиамина (100 мг) для предупреждения потенциально смертельной острой энцефалопатии Гайе-Вернике, которая развивается вследствие дефицита витамина В1, усугубляющегося на фоне поступления больших доз глюкозы, особенно при алкогольном опьянении и длительном голодании. • При обмороке на фоне судорожного припадка: диазепам в/в 10 мг в 10 мл 0,9% р-ра натрия хлорида, со скоростью не более 3 мл/мин (при большей скорости существует риск остановки дыхания). Допустимо ректальное введение раствора в дозе 0,2-0,5 мг/кг у взрослых и детей. • При кардиогенных и церебральных обмороках проводят лечение основного заболевания. • При остановке дыхания и/или кровообращения проводят сердечно-лёгочную реанимацию (см. статью «Сердечно-лёгочная реанимация у взрослых»).
ВЕГЕТАТИВНЫЕ КРИЗЫ
Вегетативные кризы, или панические атаки, — пароксизмальные эмоционально-аффективные состояния с полисистемными вегетативными симптомами, отличающиеся доброкачественным течением.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
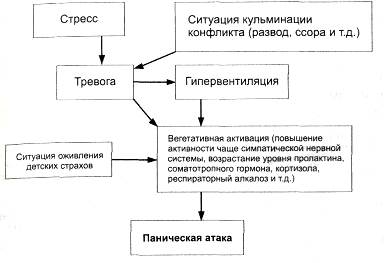
В основе вегетативного криза лежит дисфункция гипоталамо-лимбико-ретикулярного комплекса. Причины, провоцирующие панические атаки: • психогенные — острые и хронические стрессы, в частности смерть близких, болезнь, развод, неприятности на работе и т.д.; • дисгормональные — беременность, аборт, климакс, начало половой жизни, менструальный цикл и т.д.; • физические и химические — чрезмерные физические нагрузки, переутомление, алкогольные эксцессы, метеотропные факторы, гиперинсоляция и т.д. Патогенез панических атак включает в себя биологические и психогенные факторы (рис. 5-8).
Рис. 5-8. Патогенез панических атак.
Классификация. На практике наиболее часто наблюдают вегетативно-сосудистые кризы, которые подразделяют на симпатико-адреналовые, вагоинсулярные (парасимпатические) и смешанные. Реже развиваются истероподобные (обморочно-тетанические), вестибулопатические, мигренеподобные и псевдоаддисонические кризы.
КЛИНИЧЕСКАЯ КАРТИНА
Вегетативные кризы (панические атаки) характеризуются спонтанным внезапным возникновением, достижением пика с течение короткого периода времени (10 мин), полисистемностью клинической картины (табл. 5-9). Панические атаки возникают в 2 раза чаще у молодых женщин. • Симпатико-адреналовый криз характеризуются неприятными ощущениями в области грудной клетки и головы, подъёмом АД, тахикардией до 120-140 в минуту, ознобом, похолоданием и онемением конечностей, бледностью кожных покровов, мидриазом, экзофтальмом, ощущением страха, тревоги, сухостью во рту. Завершается приступ полиурией с выделением светлой мочи. • Вагоинсулярный криз проявляется головокружением, ощущением удушья, тошнотой, снижением АД, иногда брадикардией, экстрасистолией, покраснением лица, гипергидрозом, слюнотечением, желудочно-кишечными дискинезиями. • Смешанный криз имеет признаки симпатической и парасимпатической активации, которые возникают одновременно или следуют один за другим.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику проводят со следующими заболеваниями (перечислены по частоте встречаемости). • Гипертоническим кризом. • Вестибулярным кризом. • Пароксизмальной тахикардией. • Гипогликемией. • Истерическим припадком. • Эпилептическим припадком. • Нейрогенным обмороком.
СОВЕТЫ ПОЗВОНИВШЕМУ
• Создайте больному покой, разрешите ему занять удобное для себя положение. • Постарайтесь успокоить больного. • Найдите те препараты, которые больной принимает, и покажите их врачу или фельдшеру СМП. • Не оставляйте больного без присмотра.
ДЕЙСТВИЯ НА ВЫЗОВЕ Диагностика
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
• Были ли ранее подобные состояния? • Чем они купировались? • Есть ли у пациента соматическая и/или неврологическая патология (синдром вегетативной дисфункции, аритмии, артериальная гипертензия, сахарный диабет, эпилепсия, болезнь Меньера и др.)? • Употреблял ли пациент накануне алкоголь? В каком количестве? • Наблюдается ли пациент у невролога, психиатра, нарколога (синдром вегетативной дисфункции, депрессия, алкоголизм, наркомания)? • Терял ли пациент сознание?
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
• Визуальная оценка цвета кожных покровов: бледные, гиперемия, повышенной влажности. • Осмотр ротовой полости: прикус языка характерен для эпилептического припадка. • Исследование пульса, измерение ЧСС, ЧДД: тахикардия, брадикардия, неправильный ритм, тахипноэ. • Измерение АД: артериальная гипертензия, гипотензия. • Наличие различных вегетативных, эмоционально-аффективных, когнитивных симптомов и/или функционально-неврологических феноменов (см. табл. 5-9).
Таблица 5-9. Клинические симптомы вегетативных кризов (панических атак)
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-12-27; просмотров: 271; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.219.81.129 (0.02 с.) |