Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
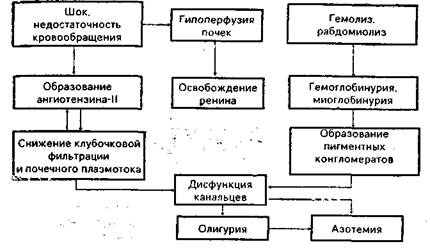
Схема 8.1. Формирование почечной недостаточности при шокеСодержание книги
Поиск на нашем сайте
Поскольку уменьшение почечного кровотока служит ведущей причиной развития ОПН, предупреждение почечной гипоперфузии является главной мерой профилактики нефротического синдрома. Диагностика. В большинстве случаев установление причин острого некроза канальцев не представляет затруднений. Сложнее дифференцировать острый некроз канальцев от преренальной олигурии или определить ту грань, когда затянувшаяся преренальная олигурия переходит в некроз канальцев. В связи с этим больные с ОПН любого вида нуждаются в тщательном наблюдении. Клиническое наблюдение как единственная мера диагностики в большинстве случаев не дает возможности установить характер олигурии. Однако ключом к этому является прежде всего определение диуреза. Анурия возможна, но редко наблюдается при некрозе канальцев. Чаще она свидетельствует о корковом некрозе, остром тотальном гломерулите или васкулите, двусторонней артериальной почечной окклюзии (тромбозе или эмболии) и обструкции устьев обоих мочеточников. В большинстве случаев анамнез, физикальное обследование больного и некоторые относительно простые параклинические тесты дают возможность установить причину ОПН. Исследование мочевого осадка необходимо, хотя приносит ограниченную пользу в постановке диагноза. Например, наличие эритроцитов свидетельствует о внутрипочечном микрокровотечении (т. е. гломерулонефрите), конгломератов лейкоцитов — об интерстициальном инфекционном (или неинфекционном) процессе, эозинофиллурии — об аллергическом интерстициальном нефрите. Все эти процессы могут существовать сами по себе, но могут также быть потенциальной причиной ОПН. В клинической практике преренальная олигурия и острый канальцевый некроз — наиболее частые причины ОПН. Продолжительная преренальная олигурия непеременно предшествует острому некрозу канальцев, потому важно дифференцировать эти состояния. Суточный диурез бывает информативным при постановке диагноза ОПН лишь тогда, когда становится меньше 400— 300 мл. С другой стороны, известно, что наблюдаются и неолигурические формы ОПН. Нормально функционирующая здоровая почка отвечает на снижение перфузии максимальным увеличением канальцевой: реабсорбции и максимальной задержкой Na+. Таким образом, возникает олигурия и снижается концентрация Na+ в моче. С учетом этого основного положения были предложены так называемые мочевые индексы, облегчающие дифференциальную диагностику преренальной олигурии и ОПН [Espinel С. Н., Gregory A. W., 1980]:
1) концентрация Na+ в моче (UNa) как индекс реабсорбции; 2) осмоляльность мочи (Uosm) как индекс реабсорбции; воды. 3) отношение концентраций креатинина в моче и плазме (Ucr/Pcr) как индекс гломерулярной фильтрации и реабсорбции креатинина. 4) фракционная экскреция Na+ (FENa=UNa/PNax Pcr/Ucr x100%, ак показатель соотношения между гломерулярной фильтрацией и его реабсорбцией в канальцах. FЕNа дает возможность оценить фракцию общего фильтруемого Na+, экскретируемого с мочой. Например, у здорового человека с гломерулярной фильтрацией 180 л/сут при Na 140 ммоль/л суточная экскреция Na+ равна 140 ммоль. При этом FЕNа составляет 0,55%. При остром канальцевом некрозе FЕNа повышается, поскольку снижена гломерулярная фильтрация и нарушена реабсорбция Na+, С. Н. Espinel и A. W. Gregory (1980) приняли за норму РЕыа<С1%. Это означает, что в нормальных условиях больше 99% фильтруемого Na+ должно реабсорбироваться и только 1 % его экскретируется. Авторы поставили точный диагноз ОПН, применяя этот индекс, у 86 из 87 больных. У всех больных с ОПН FENa был выше 1%, у больных с олигурической формой канальцевого некроза он составлял 3,48%, с неолигурической — 2,28%. При обструктивной почечной недостаточности FENа также был выше 1%. У больных с преренальной олигурией и острым гломерулонефритом индекс FЕNа всегда был ниже 1 % [De Torrente A., 1984]. Отношение осмоляльности мочи к осмоляльности плазмы является одним из наиболее важных показателей почечной недостаточности. При олигурии это отношение, составляющее 1,l или меньше, почти всегда указывает на острый некроз канальцев [Danielson R. А., 1975]. Исследование состава мочи должно быть произведено как можно раньше, во всяком случае до начала диуретической терапии, так как лечение может повлиять на процесс канальцевой реабсорбции натрия и, следовательно, затруднить диагностику. В табл. 8.2 приведены основные критерии дифференциальной диагностики по результатам исследования мочи. При олигурии преренального происхождения в осадке мочи обычно не обнаруживают гиалиновых цилиндров и клеточных скоплений.
Таблица 8.2. Состав мочи и соотношение компонентов мочи и плазмы при различных типах олигурии
При остром канальцевом некрозе в моче можно найти большое количество гранулярных, пигментных и клеточных элементов, а также эпителиальных клеток в свободном состоянии и в виде конгломератов. Наличие объемных образований в моче указывает на высокую вероятность обструкции канальцев. После переливания несовместимой крови в моче обнаруживают большое количество эритроцитов, а при гемолизе — свободные конгломераты гемоглобина. Хотя протеинурия может наблюдаться и в отсутствие почечной недостаточности (например, после стрессовых состояний, интенсивной мышечной работы, при декомпенсированных пороках сердца, высокой температуре тела) и обычно не возникает в случаях преренальной или постренальной олигурии, обнаружение высокой концентрации белка в моче в отсутствие гноя, как правило, свидетельствует о паренхиматозной природе почечной недостаточности. При рентгенологическом и томографическом исследовании почек можно определить их размер и наличие кальцинированных конкрементов. Нормальные размеры почек при клинической картине почечной недостаточности свидетельствуют об ее остром развитии. Для хронической почечной недостаточности, исключая гидронефроз, более характерны малые размеры почек. Урография при ОПН не противопоказана. Хорошее контурирование лоханок и мочеточников при внутривенной урографии говорит о преренальной олигурии. При остром некрозе канальцев пиелограммы, как правило, нечеткие, тогда как нефрограммы достаточно отчетливы. В ряде случаев, особенно при подозрении на острую окклюзию почечных артерий, показана аортография. ОПН может развиться в результате применения нефротоксических лекарственных средств, например метоксифлурана (пентрана). Метаболизм пентрана освобождает значительное количество неорганических галогенов, покидающих организм главным образом почечным путем. Пентрановая нефроинтоксикация сопровождается полиурией, и в связи с этим ее не всегда легко обнаружить по клиническим признакам. Примерно у 10% больных наблюдается олигурия. Некоторые из широко применяемых антибиотиков оказывают выраженное нефротоксическое действие. В наибольшей степени это действие выражено у антибиотиков аминогликозидной группы (неомицин, канамицин, гентамицин), а также у тетрациклина, цефалоридина и метициллина. В отдельных случаях для уточнения морфологического диагноза целесообразна пункционная биопсия почек. Канальцевый некроз гистологически имеет различные степени выраженности. При этом совершенно не обязательно наличие анатомического некроза как такового. Более того, некроз встречается очень редко. Обычно можно видеть клеточные конгломераты и клеточные фрагменты в дистальных и собирательных канальцах, а также выраженный отек эпителия канальцев и инфильтрацию клеток, иногда вызывающие обтурацию просвета канальцев и блокирующие их проходимость. Стенки кровеносных сосудов и клубочковые капилляры при этом анатомически интактны, однако на ранних стадиях можно видеть тромбы в клубочковых сосудах.
Гепаторенальный синдром Впервые этот термин был введен в 1932 г. для обозначения малопонятных в то время случаев сочетанной недостаточности печени и почек, нередко развивающейся у тяжелобольных. В то время сущность заболевания и его патогенез долго оставались неясными. В настоящее время известно, что гепаторенальная недостаточность может развиться в связи с тремя этиологическими моментами. Она может быть генетически обусловленной, в частности при врожденном фиброзе печени, при котором нередко наблюдаются кистозное перерождение почек и их функциональная недостаточность, проявляющаяся прежде всего в критических ситуациях. Одновременное поражение печени и почек может развиться также при отравлении экзогенными ядами, например ССЦ, или при сепсисе и лептоспирозе. Наконец, гепаторенальный синдром возникает иногда как осложнение в послеоперационном периоде у больных с выраженной желтухой. Возникновению сочетанной недостаточности функции печени и почек способствует предшествующее заболевание печени, например цирроз на почве инфекционных заболеваний или алкогольной интоксикации. Нередко почечная недостаточность присоединяется к остро развивающейся печеночной недостаточности. При гепаторенальном синдроме различают функциональную недостаточность почек и острый некроз канальцев. Главной характеристикой этого вида почечной недостаточности является низкая концентрация Na+ в моче при достаточно ее высокой осмоляльности. Патогенетической основой гепаторенального синдрома служит накопление в крови значительного количества различных метаболитов, которые появляются при заболеваниях печени и должны быть выведены почками. Известно, например, что билирубин является потенциально токсичным веществом для клеточного обмена, тем более это касается почек. Желчные кислоты сульфатируются в почках и выводятся с мочой, что также является фактором, способствующим повреждению канальцевого аппарата. Развивающаяся в период гипоперфузии олигурия способствует задержке токсических метаболитов в кровотоке и таким образом удлиняет период их вредного воздействия на почки. В целом клиническая картина заболевания не отличается от почечной недостаточности при других тяжелых состояниях. Однако в начальных стадиях недостаточности почек следует обратить внимание на низкую концентрацию Na+ в моче (меньше 5 ммоль/л), которая может быть свидетельством того, что канальцевый аппарат почек довольно долго может реабсорбировать натрий. При лечении следует руководствоваться общими принципами терапии ОПН. Важным является также, раннее проведение гемодиализа.
|
|||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-12-30; просмотров: 165; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.117.72.244 (0.012 с.) |