Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Ишемическая болезнь сердца (ИБС), стенокардия: особенности электрокардиографической диагностикиСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Сведения о заболеваниях сердца постоянно представлены в учебниках по внутренним болезням. Новейшие данные изла-гаются в соответствующих периодических изданиях. В на-стоящей части книги представляются только те сведения, которые важны в понимании электрокардиографической диагностики.
ИБС, коронарная болезнь, стенокардия - термины, ко-торыми отражают заболевание мышцы сердца, связанные с нарушением кровообращения в коронарных артериях при атеросклеротическом процессе (ишемическая болезнь сердца), при васкулитах. Изредка бывают ситуации, когда возникает давление на коронарные артерии опухолей средостения (лимфолейкоз, лимфогранулематоз, лимфосаркома, рак легкого). Возникает затруднение кровотока в венечных сосудах. Возни-кают боли в области сердца, признаки ишемии миокарда. У больных эритремией, миеломной болезнью, сепсисом, пневмо-нией имеют место токсические и гемодинамические влияния на миокард. В случае ожирения обычно наблюдается высокое стояние купола диафрагмы, значительное уменьшение емкости грудной клетки (пиквикский синдром или синдром корпуленции). Сердце сжимается легкими, средостением и диафрагмой. Нарушается коронарный кровоток. Изменения не всегда связы-ваются с наличием атероматозных бляшек в эндотелии сосудов. Имеют место атеросклеротические изменения в аорте, поче-чных, мезентериальных сосудах. Наибольшее значение прио-бретает синдром дуги аорты (расширенная, уплотненная дуга аорты, наличие, не у всех больных признаков нарушения проходимости плечевых, сонных артерий). У таких больных имеют место головокружения и другие признаки нарушения ге-модинамики в головном мозгу. У части людей, погибших в катастрофах или умерших от других (не сердечных) причин, которые раньше жаловались на боли в области сердца, лечились по поводу стенокардии, не обнаруживалось коронарного атеросклероза (таких случаев насчитывается около 25%). Боли в области сердца могут быть при неповрежденных коронарных артериях, и могут зависеть от состава протекающей крови, состояния микроциркуляторных процессов. Стенокардия. Признаками стенокардии являются боли за грудиной. В большинстве случаев это результат функ-циональных изменений. Длительное спастическое состояние артериол возникает при артериальной гипертензии. Выраженные спастические изменения крупных артериальных стволов определенных регионов (конечностей, сердца, мозга) наблю-
-даются при вибрационной болезни, системной склеродермии, некоторых фиброзирующих васкулитах. Приступы болевых ощущений при стенокардии протекают часто с вегетативными кризами, рвотой, повышением АД, гипоталамическими рас-стройствами. При повышении артериального давления (АД) боли в области сердца встречаются часто. Почти у 30 % больных коронарная недостаточность проявляется не болевым синдромом, а нарушением ритма сердца. Возникают вегетативные расстройства (ощущение недостатка воздуха, одышка, головокружения, снижение АД, тошнота и даже рвота). Электрокардиографические признаки стенокардии в начале болезни долго не проявляются ЭКГ методом. В таких случаях применяют нагрузочные пробы (велоэргометрию, двухступнь-чатую пробу, бег на тредмиле). В 25 % таких случаях нагрузка выявляет боли в области сердца и аритмию. Исследование позволяет документировать появление признаков коронарной недостаточности. Основными электрокардиографическими признаками стено-кардии являются изменения интервала S-T (интервал при приступе боли повышается над изоэлектрической линией или опускается ниже ее), изменением вольтажа зубца Т. В некоторых случаях зубец Т становится острым и высоким, особенно в левых отведениях. При хроническом течении болезни и появлении признаков ишемиического стенозирующего кардиосклероза этот зубец становится отрицательным. «Коронарным» зубцом Т называют инверсию, при которой он равнобедренный и имеет заостренный конец. Признаки стенокардии при безболевом, аритмическом варианте – экстрасистолы, пароксизмы синусовой аритмии, мерцания предсердий, желудочковые тахиаритмии. Чаще встречаются желудочковые экстрасистолы. По мере ухудшения коронарного кровообращения экстрасистолы стано-вятся более частыми, групповыми. Предсердные экстрасистолы свидетельствуют о нарушении микроциркуляторных процессов в миокарде предсердий. Могут быть пароксизмы желудочковых тахикардий или мерцания желудочков. Ниже приводятся ЭКГ больных стенокардией, ЭКГ у больных, подвергнутых физической нагрузке на тредмиле. Раньше были показаны фрагменты ЭКГ при холтеровском исследовании в течение длительного времени суток.
На рисунке представлены некоторые ЭКГ признаки, встре-чающиеся при ИБС. Признаки стенокардии не всегда разви-ваются в последовательности: коронарный Т - инфаркт миокарда. Различают стенокардию впервые возникшую, стабильную, нестабильную, особенно тяжелого течения, Принцметала. Молодые люди, предъявляющие жалобы на боли в области сердца, чаще страдают нейроциркуляторной дистонией (НЦД).

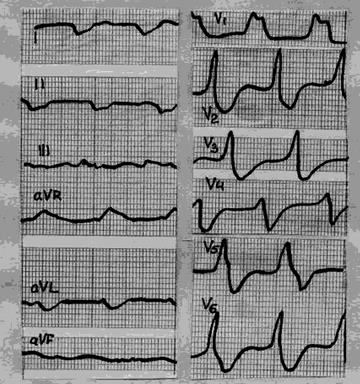
Рис. 74. Фрагмент ЭКГ больного ИБС 35 лет. Выявлены уширение зубца Р (отчетливы в I, II отведении). Экстрасистолия. QRS уширен (0,14 с). В I отведении зубец S, в aVF – rs (признаки блокады правой ножки). Кардиосклероз с высоким риском мерцательной аритмии.
Впервые возникшая стенокардия – первый приступ болезни, зафиксированный врачом. Это положение не совсем верное, так как большинство больных в возрасте 45-60 лет переносят первые приступы боли в области сердца при стенокардии незаметно или легко и к врачу не обращаются. Предполагается, что стенокардия стабильная – процесс стабилизировавшийся, и сопровождающийся болевым синдро-мом определенного характера. Боли возникают лишь в опреде-ленных условиях и зависят чаще также от физической нагрузки. Для характеристики функционального состояния сердца применяют классификацию, в которой выделяют следующие классы. I функциональный класс (ФК) – это лица со слабо выра-женными изменениями склероза миокарда, с удовлетворительно функционирующими коронарными артериями. В таком случае болевые ощущения и изменения на ЭКГ появляются при значительной физической нагрузке. При коронарографии обнаруживаются легкие атеросклеротические изменения в стволе левой или правой коронарной артерии. Часто ЭКГ нормальное. II функциональный класс встречается у больных ИБС, у которых боли, одышка, аритмия сердца возникают при умеренной физической нагрузке. При коронарографии находят стенозирующие атеромы, которые вызывают выраженные сужения без вероятных признаков коллатерального крово-обращения. Почти у всех больных выявляют ЭКГ признаки ИБС. При III и IV ФК имеют место боли в области сердца, выявляется одышка. У больных стенокардией, которые перенесли инфаркт миокарда, находят признаки выраженного кардио-склероза. На ЭКГ выявляют признаки нарушения ритма сердца (мерцательную аритмию, экстрасистолы), блокады сердца. Стенокардия нестабильная и стенокардия Принцметала характеризуются тем, что приступы боли в области сердца очень сильные и частые. На ЭКГ появляются повышенные интервалы S-T. Возникают подозрения на инфаркт миокарда. Если быстро удается купировать приступ боли, изменения на ЭКГ нормализуются или улучшаются. Стенокардию Принцметала считают предвестником инфаркта миокарда. Приступы возни-кают у большинства больных часто, купируются плохо, обычно после нескольких приступов боли обнаруживается инфаркт миокарда. Нестабильная стенокардия протекает иногда “мягче” стенокардии Принцметала. На ЭКГ обнаруживают «коронарные» зубцы Q, Т или подъем интервала ST. Почти 30 % больных переносит инфарктом миокарда, который развивается в ближайшее время после приступа боли.. Наблюдается некоторая общность процесса болезни – стенокардии тяжелого течения и болезни Принцметала. Разница все же не только в трактовке тяжести болевого приступа и прогноза. При болезни Принцметала более выражен атеросклероз коронарных сосудов.
Нагрузки в диагностике ИБС. Враннем периоде стенокардии, хронической коронарной недостаточности при неотчетливых клинических признаках применяются широко физические диагностические нагрузки (упражнения на тредмиле, подъем по лестнице, ходьба), после которых выполняется ЭКГ исследование.
Рис. 75. Результат велоэргометрической пробы у больного со стенокардией (функциональный класс II). Отмечены повышение АД, некоторое снижение интервалов S-T (в V2 отведении) и вольтажа зубца Т, но изменения исчезли в течение 5 минут отдыха.
Рис. 76. Результат велоэргометрической пробы у больного стенокардией. При небольшой нагрузке повысилось АД и появились признаки трепетания предсердий. Проба была прекращена досрочно.
Рис. 77. Больной Н., возраст 19 лет, жаловался на боли в области сердца. Регистрировалась СА блокада. Физиическая нагрузка выявила повышение АД, тахикардию. Блокада имела функциональный характер.
Во время физической нагрузки на велоэргометре контролируется АД. Повышение АД иногда достигает до значительных цифр. На ЭКГ выявляют снижение зубца Т, инверсию зубца («коронарный» Т), повышение его вольтажа, депрессию интервала S-T или повышение его над изолинией, появление признаков транзиторной блокады сердца, иногда появление приступа мерцательной аритмии. Физическая нагрузка не всегда выявляет патологические изменения. На формирование боли в области сердца оказывают иногда сильное влияние психогенные факторы. С ними следует считаться. Самым объективным методом была бы корона-рография, но метод не выполним при текущей работе в поликлинике.
Рис. 78. Стенокардия Принцметала: 1) при приступе боли, 2) после приступа.
ИБС. Инфаркт миокарда (ИМ)
ИМ называют такое состояние, при котором в результате острого нарушения коронарного кровообращения возникают участки ишемии и некроза миокарда желудочков. Они могут возникать в предсердиях, чаще – миокарде левого желудочка. Очаговые изменения в миокарде предсердий не выявляются электрокардиографическим способом так ярко, как изменения в миокарде левого желудочка. В этой части сердечной мышцы возникают микроциркуляторные нарушения, и некробиотические процессы связываются больше с ними. Примером может быть кардиомиопатия с мерцательной аритмией при алкоголизме.
Клиническая диагностика коронарной недостаточности обычно отражает более ранние изменения. Выявляется больше объективных признаков, свойственных для стенокардии. Но эти признаки (боли в области сердца, аритмия) отличаются стойкостью, продолжительностью и сопровождаются Веге-тативными расстройствами. ЭКГ удобно для диагностики, так как не требует большой подготовки больного, доступно для паци-ентов и врача. Инфаркт миокарда – чаще результат тромбоза коронарных артерий или длительного и тяжелого спазма (что бывает при ГБ и атеросклерозе крупных коронарных стволов). Инфаркты миокарда разделяют по локализации в мышце сердца. Выделяют группу инфарктов в передней, боковой, задней зоне сердца. Для уточнения локализации используют основные и грудные отведения ЭКГ. Инфаркты передней локализации разделяют на передние, передневерхушечные, переднебоковые, задней локализации - на задние, задневерхушечные, заднебоковые. По глубине поражения мышцы сердца удается определить субэпикардиальный, субэндокардиальный, трансмуральный, пе-реднеперегородочный и заднеперегородочный инфаркт. Ин-трамуральный инфаркт может быть в гипертрофированном миокарде левого желудочка (при АГ), в перегородке сердца. Такое поражение миокарда выявляется ЭКГ методом на основании косвенных признаков. Над участком субэндо-кардиального некроза интервал S-T опускается ниже изоэлектрической линии из-за того, что между электродом и некротическим участком находится здоровая ткань. Мелкоочаговые поражения миокарда также выявляются косвен-ными признаками. Признаки инфарктов передней и боковой локализации выявляют в основных стандартных, усиленных и передних грудных отведениях. Если имеет место инфаркт задней стенки мышцы сердца, его признаки появляются в III, aVL, aVF отведениях, а также в отведениях V2-3, реже - в V4. Вопрос об изолированном инфаркте миокарда правого желудочка спорный. По-видимому, такое поражение миокарда возникает при переднеперегородочном и заднеперегородочном вариантах. Чаще возникают микроинфаркты.
Рис. 80. Фрагмент ЭКГ больного ИБС. Отведение V1. Блокада правой ножки пучка Гиса, желудочковая экстрасистола по средине ленты. ЭКГ приведен как пример поражения глубоких частей межжелудочковой перегородки.
Изолированный интрамуральный инфаркт в межжелудоч-ковой перегородке возможен, и его признаки – разрыв миокарда перегородки, блокада ножек пучка Гиса. Разрыв перегородки встречается крайне редко, часто – блокады ножек пучка Гиса. В этой области возникают чаще мелкоочаговые некрозы миокарда. Вопрос о мелкоочаговых поражениях миокарда очень сложный и пока не разработанный. Мерцательная аритмия возникает не только после инфаркта миокарда, но и после приступов стенокардии. Часто эти приступы мало заметны. Существуют безболевые варианты стенокардии. Нередко встречаются атипичные признаки заболевания в начальном периоде болезни, например, боль в животе, тошноты, рвоты, лихорадка.

Рис. 81 Фрагмент ЭКГ у больного стенокардией и формирующимися изменениями в миокарде, вызвавшими мерцательную аритмию, экстрасистолию, желудочковую тахикардию.
Рис. 82. 1. ЭКГ при передневерхушечном инфаркте в январе 2001 г. 2. ЭКГ у того же больного в декабре 2001 г. Остаются «купола» интервала ST. Аневризма сердца.
Показан (рис. 80) фрагмент ЭКГ (отведения I и II) со сложным нарушением ритма сердца у больного ИБС, где чередуются признаки мерцательной аритмии, экстрасистолии, желудочковой тахикардии. В таком случае следует учитывать клинические быстро нарастающие признаки правожелудоч-ковой недостаточности сердца (возникают увеличение печени, отеки на ногах, полнокровие вен, асцит). Чтобы уточнить ширину зоны некроза, исследуют изменения ЭКГ на межреберье выше или ниже стандартных отведений (18 дополнительных грудных отведений). У некоторых больных обнаруживаются обширные зоны поражения миокарда, однако нет признаков трансмурального поражения. У таких боль-ных слабо проявляются признаки сердечной недостаточности.
Если передняя зона поражения сравнительно небольшая, могут быть участки некроза более обширные в субэндо-кардиальной зоне и сосочковых мышцах. В таком случае может наступить отрыв нитей створок, образование тромбов в полости левого желудочка, тромботическая эмболия. В клинике нет достоверных признаков такого состояния, кроме жалоб, что усилились боли в области сердца. В литературе отмечают, что в таком случае появляются шумы в сердце на верхушке и пятой точке. УЗИ диагностика может выявить выворот (пролапс) створки в полость левого предсердия. Грубый систолический шум при инфаркте миокарда выслушивается часто, но его происхождение в большинстве случаев не ясно. Состояние больного резко ухудшается. Возможно уменьшение силы сокращения миокарда, ослабление его тонуса. О таких изменениях судят по нарастающей тахикардии. Отмечаются также блокады сердца транзиторные или связанные с некробиозом миокарда.
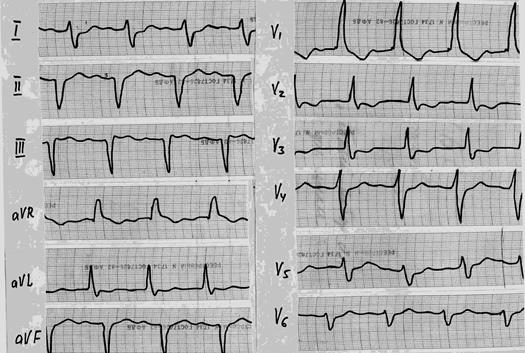
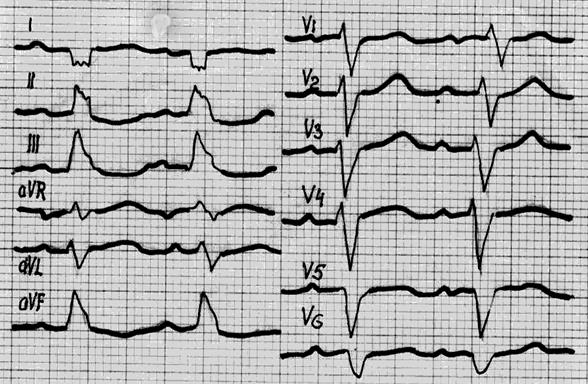
Рис. 84. ЭКГ у больного после заднеперегородочного инфаркта миокарда. Блокада правой ножки пучка Гиса. В III отведении – зубец QS. 
Рис. 87. ЭКГ больного после мелкоочагового инфаркта миокарда, который осложнился блокадой правой ножки пучка Гиса.
В течении инфаркта миокарда выделяют ряд периодов: в острейшем периоде инфаркт миокарда напоминает приступ тяжелейшей коронарной недостаточности и трактуется, как нестабильная стенокардия или стенокардия Принцметала. В остром периоде выявляются характерные для некроза миокарда зубцы Q в I и грудных отведениях (передний инфаркт миокарда) или в III и aVF (задний инфаркт миокарда) и высокие интервалы S-T куполообразного характера в тех же отведениях. Зубец Т обычно скрывается за «куполами» и не выявляется или выявляется, но изменен мало. В период стабилизации процесса электрокардиограмма существенно изменяется. Зубцы Т становятся на уровне изолинии или выше этой линии (положительные). Зубец Q может уменьшаться, но иногда формируется зубец QS. Этот зубец сохраняется постоянно и свидетельствует о рубцовых изменениях. Если выполняется операция постановки стентов, то зубцы Т становятся положительные и зубец QS существенно изменяется.
Рис. 88. ЭКГ выполнена через 3 месяца после обширного передневерхушечного инфаркта миокарда. Сохранился подъем интервала S-T в отведениях V2-V6.
На второй неделе болезни, когда процесс стабилизируется, активно протекают процессы репарации, интервал S-T снижается постепенно и на второй-третьей неделе выравнивается с изоэлектрической линией. Но зубец Т постепенно приобретает «коронарную» форму и становится глубоким. Несколько позже он изменяется, становится менее глубоким. Только при мелкоочаговых субэндокардиальных инфарктах коронарный зубец Т может исчезать, не выявляться. Обычно он – свидетель перенесенного инфаркта и след рубца в миокарде. У некоторых больных остаются зубцы Q в грудных отведениях или в III отведении при кардиосклерозе после заднедиафрагмального инфаркта. Кардиосклероз может быть причиной стабильных изменений функции миокарда. Кардиосклероз. Под кардисклерозом понимаются рубцо-вые изменения в миокарде различного происхождения. Это может быть последствие ишемического некробиоза, инфаркта, воспалительных изменений, хирургических вмешательств, ранений. ИБС и кардиосклероз. Эти два понятия часто применяются для отображения патологии коронарных сосудов атероскле-ротического происхождения. В эту группу относятся случаи кардиосклероза, возникающего после инфаркта миокарда и в результате стенокардии. В медицинской литературе появляются обоснования клиники острой коронарной недостаточности, изменений коронарных артерий, особенно их мелких ветвей, в результате нарушения липидного обмена (гиперхолестеринемии) и реологических свойств крови.
Рис. 89. ЭКГ больного, перенесшего переднебоковой и перегородочный инфаркт миокарда. Сохраняется блокада правой ножки пучка Гиса, кардиосклероза.
Рис. 90. ЭКГ больного, перенесшего инфаркт миокарда. Сохра-няется уширенный высокий комплекс QRS в III отведении. Интервал ST ниже изолинии (возможна аневризма сердца). Имеются признаки дистрофии миокарда левого желудочка.
Боли в области сердца при кардиосклерозе не всегда четко отражают текущую ИБС. При кардиосклерозе увеличивается риск осложнений стенокардии, сердечной недостаточности и аритмии сердца. Большое влияние оказывает нервная система. Считается, что у людей молодых кардиосклероз формируется в основном в результате воспалительного процесса в миокарде. Воспалительный процесс возникает в миокарде при аллергическом воспалении (системная красная волчанка, системная склеродермия, сывороточная или лекарственная болезнь, аллергический миокардит), при бактериальной и вирусной инфекции с общими проявлениями инфекции (пневмония, сепсис, хламидиоз, риккетсиоз, инфекционный эндомиокардит). У людей старых возникают изменения капиллярной сети и интерстициальной ткани. Имеет значение характер питания старого человека. В капиллярах нарастают явления апоптоза, гиалиноза и дегенеративных изменений. Эритроциты, старея, обволакиваются холестерином, жирами и приобретают свойство интенсивно агрегироваться, склеиваться между собой и с другими клетками в столбики. Нарушения микроциркуляции приводят к ухудшению обмена кислорода между эритроцитами и тканью. Постепенно увеличиваются проявления склероза тонкостенных частей миокарда. Мерцательная аритмия после инфаркта миокарда – свидетельство выраженных нарушений микроциркуляции во всей мышце сердца и особенно в миокарде предсердий. Блокады сердца свидетельствуют, что больной перенес очаговый некробиотический процесс, при котором повреждена прово-дниковая система Гиса-Пуркинье. Блокады после инфаркта миокарда могут мало отражаться на системе кровообращения, и больные могут долго сохранять трудоспособность. Наиболее обширный участок кардиосклероза остается в том случае, если формируется аневризма сердца. Основными признаками аневризмы сердца на ЭКГ – «за-стывание» на высоте интервалы S-T («шатер»). У такого больного нарастают признаки недостаточности кровообращения и сохраняется риск опасных нарушений ритма сердца. Ухудшение работы сердца может провоцировать избыточная еда, инфекция, приступ стенокардии, физическая работа. Часты нарушения ритма сердца. Любые изменения, связанные с кардиосклерозом, сохраня-ются стабильно продолжительное время и изменяются, если нарастают признаки ИБС, интоксикации или воспаления в миокарде.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-08; просмотров: 844; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.216.174.185 (0.021 с.) |




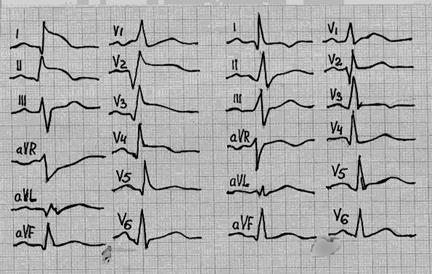




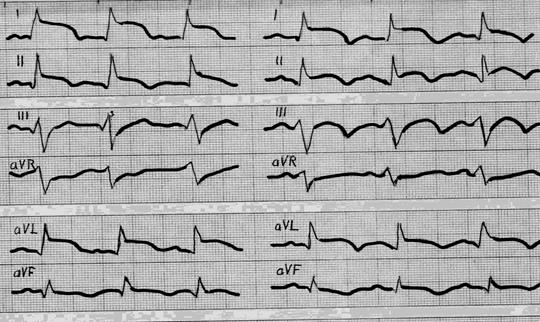

 Рис 86. ЭКГ у больного с мелкоочаговым инфарктом миокарда. Изменения обнаруживаются в отведениях I и V3-4. Легкое течение болезни подтверждали этот диагноз.
Рис 86. ЭКГ у больного с мелкоочаговым инфарктом миокарда. Изменения обнаруживаются в отведениях I и V3-4. Легкое течение болезни подтверждали этот диагноз.