Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Снижение уровня лечения, когда астма под контролем (ступень вниз)Содержание книги
Поиск на нашем сайте
· При контроле с помощью ингаляций средних и высоких доз глюкокортикостероидов: 50%-е снижение дозы с 3-месячными интервалами. · При контроле с помощью ингаляций низких доз глюкокортикостероидов: сократить прием лекарства до одного раза в день · При контроле с помощью сочетания ингаляции глюкокортикостероидов и β2-агониста длительного действия, уменьшить дозу ингаляции глюкокортикостероидов на 50% и продолжать применение β2-агониста длительного действия · Если контроль удается поддерживать, уменьшить дозу ингаляции глюкокортикостероидов до малой и прекратить применение β2-агониста длительного действия Ступень лечения вверх при потере контроля астмы Потребность в повторных ингаляциях β2-агонистов в течение 1-2 дней и более указывает на необходимость в пересмотре и увеличения объема поддерживающей терапии. Обострение бронхиальной астмы Обострение бронхиальной астмы - это эпизоды прогрессивного нарастания одышки, кашля, появление свистящих хрипов, удушья, чувства нехватки воздуха или различные сочетания этих симптомов. Обострение бронхиальной астмы характеризуется ухудшением состояния больного в течение последних нескольких часов или дней. Причины обострений бронхиальной астмы: К развитию обострений бронхиальной астмы могут привести различные триггерные факторы, индуцирующие воспаление дыхательных путей или провоцирующие острый бронхоспазм:
а также - недостаточное использование базисных препаратов (ингаляционных глюкокортикостероидов) при лечении бронхиальной астмы. Таблица 7. Критерии тяжести приступов (обострений) бронхиальной астмы
Примечание. В настоящее время термин «астматический статус» не используется, а состояние, характерное для астматического статуса входит в понятие тяжелого обострения астмы.
Лечение обострения бронхиальной астмы в условиях лечебного учреждения первичного звена под контролем врача 1. Бронхолитическая терапия: Сальбутамол (дозированный ингалятор) через спейсер 4-8 вдохов каждые 20 мин первый час, далее – до 10 вдохов каждые 1-2ч. или Сальбутамол через небулайзер (в сочетании с физ. раствором): 2,5–5 мг каждые 20 мин 3 дозы, затем 2,5–10 мг через 1–4 ч по необходимости или 10–15 мг/ч постоянно. или Ипратропия бромид 2 мл через небулайзер (в сочетании с физ.раствором) повторять каждые 20 минут 3 раза в течение 1 часа 2. Если у пациента не наступает облегчения через 10-20 минут после начала приема Сальбутамола, или, если у больного тяжелый приступ астмы, то следует добавить: Преднизолон 50-60 мг внутривенно струйно медленно на физиологическом растворе или если больной может глотать - Преднизолон 30-60 мг в таблетках внутрь или другой глюкокортикостероид в эквивалентной дозе (и далее коротким курсом 30-60 мг/день внутрь в течение 5-7 дней с последующей полной одномоментной отменой) 3. Кислород (по доступности)- до достижения SaО2=93-95%. После купирования острых астматических приступов, снижения суточной потребности в сальбутамоле и увеличения скорости выдоха: • назначается базисная терапия ингаляционными глюкокортикостероидами (ИГКС), если она не проводилась ранее; • если обострение бронхиальной астмы наступило на фоне базисной терапии ИГКС, то суточная доза ИГКС увеличивается в 1,5 раза от исходной Показания к госпитализации: 1. Тяжелое обострение астмы (в том числе Status asthmaticus). 2. Пациенты с любым из признаков тяжелого приступа астмы, сохраняющегося после первоначального лечения. 3. Отсутствие эффекта от лечения приступа удушья в течение часа. 4. Наличие у больного тяжелых приступов удушья или нарастание одышки в сочетании с другими симптомами в течение последней недели и более. 5. Обострение астмы у пациента, у которого в анамнезе по поводу обострения астмы проводилась интубация (ИВЛ).
Лечение тяжелого приступа (обострения) астмы в стационаре 1. Придать удобное положение сидя, опустив ноги вниз. 2. Кислород со скоростью 5 л/мин при Sa02< 88%, довести до уровня Sa02= 92-95% 3. Сальбутамол 2,5-5 мг или Ипратропия бромид 500мкг через небулайзер (в сочетании с физиологическим раствором) повторять каждые 20 минут 3 раза в течение 1 часа или Сальбутамол (ДАИ) по 8-10 ингаляционных доз через спейсер каждые 20 минут в течение 1 часа (или Ипратропия бромид в аналогичной дозе). Затем повторять ингаляции Сальбутамола (с Ипратропия бромидом или без) через 1 час, обычно в течение 2-4 часов до улучшения клинических симптомов, МСВ, Sa02. В последующем повторять ингаляции Сальбутамола (или Ипратропия бромида) через каждые 4-6 часов. 4. Преднизолон 1мг/кг/сут или другой глюкокортикостероид в эквивалентной дозе внутривенно струйно медленно на физиологическом растворе. Как только больной сможет принимать препараты внутрь, добавить перорально преднизолон 30-60 мг/сутки (из расчета 0,5-1 мг/кг/сутки) в течение 5-7 дней с последующей полной одномоментной отменой. Ежедневную дозу преднизолона можно назначить для однократного приема или разделить на два раза в день: утром и в обед после еды. 6. В случае рефрактерности — магнезия внутривенно-капельно (2 г за 20 мин), ИВЛ. 7. Антибиотики назначаются только в случае рентгенологически верифицированной пневмонии. Предпочтительно - макролиды, цефалоспорины III поколения, респираторные фторхтнолоны. 8. При длительном приступе возможно развитие дегидратации, т.к. в связи с нарушением дыхания больной не может пить. Поэтому суточное потребление жидкости может быть больше обычного. Соблюдать осторожность больным пожилым и с сердечной недостаточностью.
При приступе (обострении) астмы противопоказаны: · Седативные препараты · Вибромассаж После купирования острых астматических приступов, снижения суточной потребности в короткодействующих бронхолитических препаратах (Сальбутамоле) и увеличения скорости выдоха, через 2-3 суток назначаются ингаляции Беклометазона в суточной дозе, в 2 раза превышающую суточную дозу препарата, применяемого при контролируемом течении. Во время пребывания в стационаре рекомендуется обучение пациента навыкам правильной техники ингаляции и пикфлоуметрии.
Показания к госпитализации в ОРИТ Больные с тяжелым обострением бронхиальной астмы и отсутствием положительного эффекта от начальной терапии в течение 3-х часов в сочетании с одним из перечисленного: • ЧД> 25 в минуту • Пульс > 110 ударов в минуту или брадикардия < 50 в минуту • МСВ < 250 л/минуту или < 50% от должной после применения β2-агонистов короткого действия в течение 3 часов • SaO2<90% • Аускультативная картина «немого легкого» • Ра02< 55 мм ртст • РаС02> 45 мм рт ст., рН<7,3 • Гипоксемическая и/или гиперкапническая кома/спутанность сознания Абсолютные показания для ИВЛ • Нарушение сознания (сопор, кома) • Остановка дыхания • Остановка сердца или фатальные аритмии сердца. • Нестабильные гемодинамические показатели: АДсист.<70 мм.рт.ст., ЧСС<50 или >160 в минуту • Выраженное утомление дыхательных мышц
Критерии перевода из ОРИТ в терапевтическое отделение 1. Полное купирование астматического статуса 2. Уменьшение тяжести обострения БА: • свободное отхождение мокроты • ЧД< 25 в минуту • Пульс< 110уд.в минуту • МСВ > 250л/мин или > 50% от должной • Sa02>90% Показание для выписки из стационара Легочные функции (ОФВ1 или МСВ) в норме или > 75% от наилучшего показателя до приступа). Перед выпиской больной с астмой должен иметь · Выписной эпикриз (выписку из стационара), в котором должны быть указаны все проведенные обследования, а также рекомендации по дальнейшему лечению. · Рецепт на пероральный преднизолон если необходимо (доза и продолжительность приема определяется индивидуально) · Ингаляционный глюкокортикостероид · Сальбутамол · Пикфлоуметр · Спейсер · Знания и навыки правильной техники ингаляции, пикфлоуметрии Диспансеризация 1. Больной с астмой должен наблюдаться у семейного врача. 2. Во время амбулаторного наблюдения семейному врачу следует отработать индивидуальный план длительного лечения астмы. 3. Все больные бронхиальной астмой должны пройти обучение по специальной образовательной программе (астма-школу). 4. При необходимости должна осуществляться консультация специалиста: пульмонолога или аллерголога. 5. Осмотр оториноларинголога, стоматолога, гастроэнтеролога (при ГЭРБ), паразитолога (с целью профилактики гельминтоза). Обучение больного Пациент должен: • Знать основные причинные факторы (возможные аллергены дома и на работе) и уметь их контролировать • Уметь оценивать свое состояние и вести «Дневник самоконтроля» • Уметь пользоваться пикфлоуметром, знать систему зон «красный, желтый, зеленый» • Уметь правильно пользоваться ингалятором • Знать основные группы лекарственных средств, уметь контролировать астму и использовать базисные и быстродействующие медикаменты, имеющиеся в наличии • Знать, когда и куда он должен обратиться за помощью
Профилактика Уменьшение воздействия на пациента факторов, провоцирующих обострение бронхиальной астмы: 1. Гипоаллергенная диета, 2. Отказ от курения (в том числе беременным женщинам и родителям маленьких детей), 3. Отказ от пищевых добавок и некоторых лекарственных препаратов (аспирин и его аналоги, желтый пищевой краситель тартразин) 4. Уменьшение или исключение воздействия профессиональных факторов. 5. Исключение воздействия других факторов риска: аллергенов, вирусных инфекций, воздушных поллютантов. 6. Санация очагов хронической носоглоточной инфекции, санация зубов, лечение ГЭРБ, профилактика гельминтоза. 7. Здоровый образ жизни.
Предложенные к внедрению индикаторы: 1. % лечебных учреждений первичного и вторичного звена здравоохранения, оснащенных спирометрами/ небулайзерами/обучающими материалами для пациентов 2. % амбулаторных карт/историй болезней больных бронхиальной астмой, в которых есть запись о проведенной пробе с бронходилятатором (цель=100%) 3. % амбулаторных карт/историй болезней больных бронхиальной астмой, получающих базисную терапию более 1 месяца, в которых есть результаты АСТ-теста (цель=100%) 4. % больных с персистирующей бронхиальной астмой, которым был назначен ингаляционный глюкокортикостероид (цель=100%) 5. % больных с персистирующей бронхиальной астмой, получающих необоснованную терапию системными глюкокортикостероидами (цель=0%) 6. % амбулаторных карт больных ХОБЛ, которым проведено обучение по применению дозированных ингаляторов/ спейсеров/ небулайзеров/ пикфлоуметров/ АСТ-теста (согласно опросам пациентов) (цель=100%)
Литература: 1. GINA Report, Global Strategy for Asthma Management and Prevention: Updated 2012// Global Initiative for Asthma (GINA) 2012. Available from: www.ginasthma.org 2. International ERS/ATS Guidelines on Definition, Evaluation and Treatment of Severe Asthma// EurRespir J 2014 43:343-373; published ahead of print 2013 3. Thoracic Society/European Respiratory Society Statement: Asthma Control and Exacerbations // Am J RespirCrit Care Med. 2009; 180: 59-99 4. British Guideline on the Management of Asthma// British Thoracic Society (BTS) 2008. Available from: www.brit-thoracic.org.uk 5. Пульмонология: национальное руководство/ Под ред. А.Г.Чучалина. М.:ГЭОТАР-Медиа, 2009. 960 с. 6. Пульмонология: клинические рекомендации/ Под ред. А.Г.Чучалина. М.:ГЭОТАР-Медиа, 2009. 336 с.
Приложение 1 ACT тест (опросник для определения уровня контроля астмы) Оценивают за последние 4 недели (1 месяц) Вопрос 1. Как часто астма мешала Вам выполнять обычный объем работы на учебе, на работе или дома? Ответы: Все время - 1 балл Редко - 4 балла Никогда - 5 баллов Вопрос 2. Как часто Вы отмечали у себя затрудненное дыхание? Ответы: Чаще, чем раз в день - 1 балл Раз в день - 2 балла От 3 до 6 раз в неделю - 3 балла Один или два раза в неделю - 4 балла Вопрос 3. Как часто Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, затрудненного дыхания, чувства стеснения или боли в груди) Ответы: 4 ночи в неделю или чаще - 1 балл 2-3 ночи в неделю - 2 балла Раз в неделю - 3 балла Один или два раза - 4 балла Ни разу - 5 баллов Вопрос 4. Как часто Вы использовали быстродействующий ингалятор, например, Сальбутамол, Вентолин, Беротек, Беродуал, Атровент, Саламол, Сальбен, Астмопент? Ответы: 3 раза в день или чаще - 1 балл 1 или 2 раза в день - 2 балла 2 или 3 раза в неделю - 3 балла Вопрос 5. Как бы Вы оценили, насколько Вам удавалось контролировать астму? Ответы: Совсем не удавалось контролировать - 1 балл Плохо удавалось контролировать - 2 балла В некоторой степени удавалось контролировать - 3 балла Хорошо удавалось контролировать - 4 балла Полностью удавалось контролировать - 5 баллов
Оценка результатов ACT теста пациентом В каждом вопросе выберите ответ по 5 бальной системе, сложите баллы и запишите полученный результат. • Результат 25 баллов - Поздравляем! Вы полностью контролировали Астму за последние 4 недели. У Вас не было симптомов Астмы и связанных с ней ограничений. Проконсультируйтесь с врачом, если ситуация изменится. • Результат 20-24 балла. Вы у цели. Вы хорошо контролировали Астму, но не полностью. Ваш врач может помочь Вам добиться полного контроля. • Результат менее 20 баллов - мимо цели. Вам не удавалось контролировать Астму. Ваш врач может посоветовать Вам, какие меры нужно принять, чтобы добиться улучшения контроля над Вашим заболеванием.
Приложение 2
Техника пикфлоуметрии 1. Применять пикфлоуметр нужно стоя или сидя. 2. Установите стрелку на исходный уровень. 3. Обследуемый должен вдохнуть как можно глубже и взять пикфлоуметр в руки горизонтально. 4. Обхватив мундштук плотно губами, сильно и быстро, как можно резче сделать выдох, не закрывая просвет мундштука языком. 5. Тест нужно повторить трижды. Если это необходимо, между попытками обследуемый должен отдохнуть. 6. Учитывается максимальный результат. 7. Все данные пикфлоуметрии должны быть записаны в амбулаторную карту пациента!
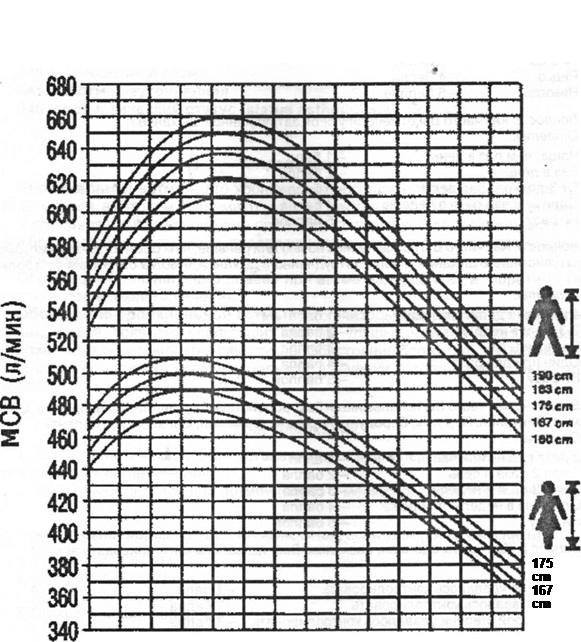
С помощью пикфлоуметрии оценивают 1. Фактическое значение МСВ в л/мин. 2. Определяют % от должной величины МСВ, которая рассчитывается по номограмме (рис.1). По отклонению от должной величины, с учетом клиники выделяют 3 зоны пикфлоуметрии (красная, желтая, зеленая). 3. Бронходилятационная проба. Проводится с сальбутамолом (β2-агонист короткого действия) для определения обратимости бронхиальной обструкции: • Измеряют исходное значение МСВ (до приема сальбутамола) - это МСВ 1 • Затем дают пациенту вдохнуть 2-4 ингаляции сальбутамола через спейсер (200- 400 мкг сальбутамола). • Через 15 минут после ингаляции сальбутамола повторно измеряют МСВ – это МСВ2. • Проводится расчет по формуле:
(МСВ2– МСВ1) / МСВ1 х 100 % При бронхиальной астме характерен прирост МСВ >20% (60 л/мин), то есть высокая обратимость бронхиальной обструкции. 4. Вариабельность или суточные колебания МСВ - - это разница между максимальными и минимальными значениями МСВ, измеренных утром до приема бронходилататоров и вечером после приема бронходилятаторов, измерения проводятся в течение 1-2-х недель. Вариабельность рассчитывается по формуле:
МСВмаксим. - МСВминим. Вариабельность = --------------------------------------------------- х 100% ½ х (МСВмаксим. + МСВминим.)
Увеличение вариабельности до 20% и более свидетельствует о наличии бронхиальной гиперреактивности, характерной для бронхиальной астмы.
Приложение 3
Рисунок 1. Номограмма для определения должной величины максимальной (МСВ) скорости выдоха здоровых взрослых лиц
Список дополнительной литературы: 7. An Official American
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-12-11; просмотров: 282; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.9.183 (0.01 с.) |