Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Дифференциально-диагностические признаки кровотечения в раннем послеродовом периодеСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
До недавнего времени цельная донорская кровь считалась единственным, наиболее эффективным и универсальным средством лечения кровотечений. Это объясняется, как отсутствием высокоэффективных компонентов и препаратов крови, а также различных кровезаменителей и гемокорректоров, так и недостаточным изучением механизмов лечебного действия гемотрансфузии. Углубленное изучение лечебных свойств цельной крови и механизма ее действия на организм реципиента позволило сделать вывод о том, что гемотрасфузия представляет повышенный риск. Из донорской крови получают эритроцитарную массу, эритровзвесь, эритроконцентрат; нативную, свежезамороженную обогащенную тромбоцитами плазму; различные виды тромбоцит-соединяющих сред (тромбоцитарная масса, тром-боконцентрат); альбумин, протеин, криопреципитат, иммунные препараты, очищенные концентраты VIII и IX факторов и др. Установлено, что переливание компонентов крови является более целесообразным, так как дает меньше осложнений, чем переливание цельной крови. По данным иностранных авторов, частота переливания крови в акушерстве варьирует от 0,16 до 2,6% (Combs C.A. et al., 1992; Sherman SJ. et al., 1992; Ross A., Malkontzis E., 1995; Ekeroma A.J. et al., 1997). По данным V.A.Clark и соавт. (1993), количество трансфузии крови за 4-х летний период снизилось с 2,4 до 1 1 %, при операции кесарева сечения за такой же период - с 6,2 до 3,2% (Camman W.R., Datta S., 1991). При этом частота заболеваний и длительность пребывания в стационаре в сравнении с пациентками, которым кровь не переливали, была одинаковой. A.J. Ekeroma и соавт. (1997) указывают, что в Англии нет руководства по переливанию эритроцитарной массы в аку-шерстве и гинекологии, хотя подобное руководство имеется в хирургии, но его нельзя применить в акушерстве, так как сердечно-сосудистая динамика и другие физиологические изменения существенно отличаются. К сожалению нет подобного руководства и в нашей стране. Показания для переливания крови в акушерстве и гинекологии: • острая кровопотеря с клиническими проявлениями кислородной недостаточности; • содержание гемоглобина ниже 70 г/л (гематокрит ниже 0,21 г/л); • симптоматическая анемия; • наличие показаний к общей анестезии и уровень гемоглобина ниже 70 г/л; • возможность большой кровопотери и уровень гемоглобина ниже 100 г/л (гематокрит ниже 0,3 г/л). Для борьбы с массивной кровопотерей необходим запас крови (банк крови), точное измерение кровопотери, срочное лечение нарушений свертывающей системы крови, раннее приглашение специалиста гематолога. При переливании донорской крови имеются факторы риска: 1) возможны ошибки в определении группы крови и резус-принадлежности донора и больной; 2) иммунологические (специфические и неспецифические); 3) заражение гепатитом В и С, ВИЧ, сифилисом, малярией и др., 4) метаболические (ацидоз, цитратная, калиевая и аммиачная интоксикация); 5) наличие микросгустков; 6) погрешности в технике переливания крови. При решении вопроса о переливании крови целесообразно учитывать мнение акушера-гинеколога, анестезиолога, гематолога, а иногда и других специалистов. Важно также учитывать мнение реципиента с учетом возможных осложнений. Согласно "Инструкции по переливанию крови МЗ РФ" 1998 г. лечащий врач обязан получить письменное согласие на переливание гемотрансфузионной среды у каждой пациентки и у родителей новорожденных детей. В критических ситуациях при невозможности выполнения вышеуказанного условия решение принимается лечащим врачом и обосновывается в истории болезни. Переливание крови (эритроцитов) следует проводить по строгим показаниям, и прежде всего, из-за опасности переноса инфекционных заболеваний. По данным J.Collier и соавт. (1993), в Англии заражение ВИЧ наблюдается от 1:1 000 000 до 1:3 000 000 трансфузий. В связи с улучшением диагностики частота заражения гепатитом С снизилась с 1:200 в 1985 г. До1:3300 В1990 г. (Donahue J.G. et al., 1992), в 1995 г. составила 1:6000 (Perkins H., 1995). Частота заражения гепатитом В равна 1: 20 000 (Collier J. et al., 1993). Частота заражения цито-мегаловирусом выросла с 2,5 до 12,5% (Mc Gregor et al., 1990). Трансфузионные реакции (повышенная температура, сыпь, тахикардия и гипотензия) наблюдаются у 13% реципиентов (Martin С, Dildy G.A., 1994). Иммунный гемолиз, который может быть фатальным, наблюдается в 1 случае на 6000 переливаний крови. Необходимо помнить, что абсолютно противопоказанным при всех видах ДВС-синдрома является использование фибриногена, препаратов сухой плазмы, гепарина. В качестве антифибринолитических препаратов вводят естественные ингибиторы протеаз контрикал (трасилол) в дозе 40 000-60 000 ЕД, гордокс в дозе 500 000 ЕД внутривенно, медленно. Они тормозят как первичный, так и вторичный фи-бринолиз, обеспечивают повышение коагуляционных свойств и остановку кровотечения. Одновременно с этим ингибиторы протеаз способствуют коррекции нарушений метаболизма, инактивируют действие некоторых вазопрессорных субстанций. Лечение антифибринолитическими препаратами проводят с учетом характера акушерской патологии, вызвавшей развитие ДВС-синдрома, его фазы и клинической картины, сопутствующего осложнения беременности-гестоза. Применять антифибринолитические препараты следует с большой осторожностью. Для этого осложнения характерно развитие гемоконцентрации, повышение вязкости крови, угнетение эндогенного фибринолиза. Больным с синдромом ДВС на фоне гестоза особенно показанно назначение альбумина, который учшаетусловия периферического кровообращения, т.е. дает лечебный эффект при коагулопатии и, кроме того, оказывает антиплазминовое действие. Для восстановления системной гемодинамики показано введение растворов с высокой моллекулярной массой - оксиэтилированного крахмала (6 и 10 HAES - Ateril Jnfukoll - HES) из расчета 10-20 мг/кг/час, от 500 до 1000 мл. С целью стимуляции сосудисто-тромбоцитарного звена гемостаза используют дицинон 4 мл (0,5 г активного вещества) внутривенно, этамзилат и др. Для лечения используют траннексамовую кислоту (трансамча) - антиплазминовыи препарат - в дозе 500-750 мг на изотоническом растворе хлорида натрия. Данный препарат подавляет активность плазмина, стабилизирует коагуляционные факторы и фибрин, снижает проницаемость сосудов и дает выраженный гемостатический эффект, что предотвращает деградацию фибриногена (Серов В.Н., Абубакирова A.M., 1997; Кулаков В.И. и соавт., 1998; As A.K., Hagen P., Webb J.B., 1996). Интенсивную терапию рекомендуется проводить на фоне глюкокортикоидной терапии (преднизолон не менее 10 мг /кг/ч или гидрокортизон — не менее 100 мг/кг в сутки) при нестабильной гемодинамике и продолжающемся кровотечении. При развитии геморрагического синдрома в раннем послеродовом или послеоперационном периоде показана экстирпация матки без придатков с целенаправленной дальнейшей интенсивной консервативной терапией. При массивной кровопотере после остановки кровотечения, на фоне полиорганной недостаточности, которая может выражаться почечно-печеночной недостаточностью, отеком легких, сердечно-сосудистыми нарушениями требуется дальнейшая реанимационная и реабилитационная терапия. Одним из тяжелейших осложнений массивных кровотечений является развитие синдрома Шихена (Bakiri F. et al., 1991; Ammini A.C., Muthur S.K., 1994). Принципы инфузионно-трансфузионной терапии акушерских кровотечений. Успех инфузионно-трансфузионной терапии массивной кровопотери у родильниц зависит от правильного учета кровопотери, времени начала замещающей терапии и скорости введения раствора, правильного выбора трансфузионно-инфузионных средств. Лечение акушерских кровотечений должно быть основано на следующих принципах: 1. Начинать лечение необходимо с восстановления системной гемодинамики и устранения гиповолемии путем введения высокомолекулярных растворов: оксиэтилированного крахмала (6-10% раствор НАЕ S-Steril) в дозе 10-20 мг/кг/ч 500-1000 мл, раствора реополиглюкина 400 мл, 5% раствора глюкозы 200-300 мл, лактасола 400 мл, альбумина 250 мл, протеина, гемодеза 400 мл. 2. Для восстановления гемостатического потенциала крови показано введение свежезамороженной плазмы (300-500 мл). 3. С целью стимуляции сосудисто-тромбоцитарного звена гемостаза показано введение дицинона 4 мл, этамзилата и др. 4. Для подавления фибринолитической активности показано введение транексамовой кислоты (трансамчи) в дозе 500-750 мг на физиологическом растворе. 5. Восстановление глобулярного объема путем переливания эритроцитарной массы сроком хранения не более 3 суток осуществляется при уровне гемоглобина ниже 80 г/л, гематокрита менее 25%. Можно использовать переливание цельной крови, но при этом чаще наблюдаются осложнения. 6. Введение глюкокортикоидов следует считать обязательным компонентом лечения шока (преднизолон — 10-30 мг/кг, гидрокортизон — 30-50 мг/кг внутримышечно или внутривенно). 7. При проведении инфузионно-трансфузионной терапии необходимо тщательно следить за состоянием роженицы (пульс, давление, выделения из половых путей), показателями гемостазиограммы, диурезом (ввести постоянный катетер в мочевой пузырь). Однако следует подчеркнуть, что лечение кровотечения вазоактивными препаратами не может заменить таких моментов, как своевременное начало, объем и объемная скорость трансфузионно-инфузионной терапии с включением растворов, имеющих разное функциональное назначение. Трансфузионно-инфузионную терапию следует проводить под непосредственным контролем анестезиолога. При неэффективности указанной терапии необходимо использовать дополнительные меры, включающие плазмафе-рез, гемофильтрацию (Серов В.Н., Абубакирова A.M., Баранов И.Н., 1997). Профилактика акушерских кровотечений. Профилактика акушерских кровотечений должна осуществляться поэтапно в женской консультации, отделении патологии беременных, родовом блоке. Профилактическое значение имеет рациональное ведение беременности, а именно, своевременное выявление и лечение гестоза, выявление и лечение экстрагенитальной патологии, антифосфолипидного синдрома и др. Важное значение имеет рациональное ведение родов, правильная оценка акушерской ситуации, оптимальная регуляция родовой деятельности, обезболивание родов и своевременная постановка вопроса об оперативном родоразрешении, рациональное ведение последового периода, медикаментозная профилактика кровотечения в родах путем введения утерото-нических средств, свежезамороженной плазмы в конце второго периода родов у женщин, угрожаемых по кровотечению. Динамический контроль за системой гемостаза с использованием ограниченного набора тестов необходим в конце III триместра беременности, в начале и в конце первого периода родов, во втором периоде родов и после отделения и выделения последа. С этой целью необходимо использовать следующие показатели: активированное частичное тромбопластиновое время (АЧТВ), характеризующее суммарную активность факторов свертывания крови внутреннего пути коагуляции, данные тромбоэластографии крови с оценкой хронометрической и структурной коагуляции, растворимые комплексы мономеров фибрина, которые характеризуют появление в крови активированного тромбина и активацию внутрисосудистого свертывания крови. Начальными признаками развивающейся коагулопатии потребления являются изолированные или сочетанные изменения перечисленных тестов гемостаза. Так, удлинение АЧТВ более 45 с (норма 20-40 с) свидетельствует о начале потребления факторов свертывания крови. Более угрожаемая с точки зрения коагулопатического кровотечения ситуация имеет место при одновременном удлинении АЧТВ и хронометрических параметров тромбоэластограммы. Отсутствие свертывания крови на тромбоэластографе свидетельствует о глубоких нарушениях гемостаза с вовлечением в процесс плазменного и тромбоцитарного звеньев и потребления фибриногена. Появление растворимых комплексов мономеров фибрина в крови свидетельствует об активации внутрисосудистого тромбооб-разования и угрозе развития острого синдрома ДВС, при прогрессировании которого развивается коагулопатия потребления с высоким риском кровотечения. Для суждения о коагуляционной способности проводят определение индекса тромботического потенциала крови, который в норме колеблется от 6 до 12 усл. ед. Начальные признаки коагулопатиии потребления или выпаженного ее проявления позволяют с высокой степенью достоверности прогнозировать развитие коагулопатического кровотечения в родах и раннем послеродовом периоде, проводить заместительную терапию препаратами крови (свежезамороженная плазма) с целью купирования коагулопатии и профилактики кровотечения. Эффективность медицинской помощи при акушерских кровотечениях во многом зависит от правильной организации акушерской службы. Важным фактором в оказании помощи при массивных кровотечениях является конкретное распределение функциональных обязанностей медицинского персонала акушерского стационара, а также четко налаженная сигнализационная связь родового блока с другими отделениями стационара. С целью наиболее оперативной медицинской помощи при акушерских кровотечениях в родовом блоке необходимо иметь специальный столик или шкаф с медикаментами для оказания неотложной помощи. Во всех родовспомогательных учреждениях должны быть достаточные запасы свежей крови и ее компонентов, кровезаменителей. В родильных залах должен иметься список резервных доноров всех групп крови, в том числе резус-отрицательной. Большое значение имеет определение типа учреждения для госпитализации на роды беременных женщин в сельской местности. При центральных районных больницах должны быть организованы ургентные бригады, в состав которых должны входить акушер-гинеколог, хирург, анестезиолог-реаниматолог, операционная сестра и акушерка. Эти бригады должны быть снабжены всем необходимым для выполнения любого оперативного вмешательства с целью остановки кровотечения вплоть до экстирпации матки. Вызов бригады удобнее организовать при районном пункте скорой помощи. При массивном кровотечении вопрос о выборе лечебного учреждения для госпитализации и виде транспортировки решается в зависимости от состояния беременных и степени кровотечения. При удовлетворительном состоянии и небольшом кровотечении ее целесообразно госпитализировать в родильный стационар, где имеются квалифицированные акушеры-гинекологи и анестезиологи. При обильном кровотечении медицинская помощь должна быть оказана в ближайшем медицинском стационаре. Дежурному персоналу стационара, куда направляют больную, необходимо сообщить по телефону о предполагаемом диагнозе, группе и резус-принадлежности крови и общем состоянии женщины. Глава 5 ОПЕРАТИВНОЕ РОДОРАЗРЕШЕНИЕ
Наложение акушерских щипцов И вакуум-экстрактора
Из родоразрешающих операций заслуживают внимание наложение акушерских щипцов и вакуум-экстрактора. Акушерские щипцы были изобретены П. Чемберленом в конце XVI столетия, но изобретение долго держалось в секрете, так как являлось предметом наживы изобретателя, его потомков и других лиц. Спустя 125 лет (1725 г.) щипцы были вторично изобретены Пальфином (J. Palfyn — Франция) и немедленно обнародованы в Парижской Академии, поэтому изобретателем щипцов справедливо считается Пальфин. Идея применения вакуума (вакуум-экстрактора) принадлежит J.Younge (1764), Saeman (1796), N.Arnett (1788-1874), J.Y.Simpson (1849), которые независимо друг от друга сконструировали аппараты, состоящие из резинового колпака, резиновой трубки и отсасывающего насоса. Однако из-за технического несовершенства аппараты в практику не вошли. Только спустя более 100 лет в 1954 г. в Швеции Т Мальмстремом (T.Malmstrom) идея Янге-Земане-Арнетта-Симпсона была вновь реализована и создана новая модель вакуум-экстрактора. Подобные экстракторы были сконструированы в нашей стране А.И.Петченко и И.П. Демичевым в 1955 г. и R.B. Чачава и П.Д. Вашкидзе в 1956 г., которые отличались друг от друга по устройству чашечек. Позже за рубежом было созданно моножество моделей вакуум-экстрактора с учетом современных достижений науки (Bird GC 1969; Kobayashi N.. 1973; Dell D.L et al., 1985 и др) В нашей стране за последние 10 лет работы, посвященные наложению щипцов и вакуум-экстрактора, отсутствуют. Вопрос о вакуум-экстракции последний раз широко обсуждался на на страницах журнала "Акушерство и гинекология" в 1964-1965 гг., а аспекты использования акушерских щипцов были освещены в монографиях А.В. Ланковица (1956), Н.А. Цовьянова (1963) и В.Я. Голоты и соавт. (1985). В последнем справочнике по акушерству и гинекологии (1996) вообще нет главы, посвященной наложению акушерских щипцов и вакуум-экстрактора. Этот вопрос очень скудно освящен и в учебниках по акушерству. Это объясняется, прежде всего, тем, что особое внимание уделено родоразрешению путем операции кесарева сечения, но такой подход к проблеме оперативного родоразрешения мы не можем считать правильным. Что касается зарубежных авторов, то там вопросам оперативного родоразрешения, в том числе наложению акушерских щипцов и вакуум-экстрактора, уделяется должное внимание. В связи с техническим прогрессом за рубежом предприняты попытки усовершенствования акушерских щипцов (Bamberg M., 1975, и др.) и вакуум-экстрактора (Bird G.C., 1982; Dell D.L. et al, 1985 и др.) с целью наименьшей травма-тизации матери и плода. Так, по вакуум-экстракции плода имеются современные руководства A.Vacca (1992) "Handbook — of Vacuum Extraction in Obstetric Practice", J.P. O'Grady и соавт. (1995) "Vacuum Extraction in Modern Obstetric Practice", где подробно освещаются все вопросы, касающиеся данной операции. Акушерским щипцам за рубежом посвящена обширная литература. Известно, что с изобретением в 1954 г. Мальмстремом вакуум-экстрактора появилась тенденция замены акушерских щипцов этим аппаратом. Вакуум-экстракция плода широко распространена в континентальной Европе и Скандинавии и менее популярна в англоязычных странах (Chalmers J., Richards M., 1977; Bird G.C., 1982). Представляет интерес частота оперативного родоразрешения (табл.16). По данным Российской Федерации, частота наложения акушерских щипцов за 1993-1997 гг. составляет в среднем 0,39%, частота наложения вакуум-экстрактора имеет тенденцию к снижению и в среднем равна 0,1%. Частота кесарева сечения возросла с 9,62% в 1993 г. до 12,63% в 1997 г. По данным родовспомогательных учреждений г. Москвы за 1993-1997 гг., частота наложения акушерских щипцов находится примерно на одном уровне и составляет в среднем
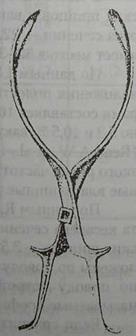
1,28%, тогда как частота наложения вакуум-экстрактора снизилась с 0,04% до 0,005%. Частота абдоминального родоразрешения возросла с 13,2% в 1993 г. до 15,0% в 1997 г. Поданным Научного Центра акушерства, гинекологии и перинатологии РАМН, частота наложения акушерских щипцов в 1993-1997 гг. составила в среднем 1,0%, тогда как частота кесарева сечения возросла с 34,7 % в 1993 г. до 44,4% в 1997 г. Такой высокий процент кесарева сечения мы объясняем тем, что в Центр поступает тяжелый контингент беремен ных со всей страны. С 1980 г. вакуум-экстрактор мы не применяем в силу его большой травматичности для плода, по сравнению с использованием акушерских щипцов. Подобного мнения придерживаются V.M.Roemer и соавт. (1987), N.Dino, R.Baglioni, F.Gori (1997). Думается, что подобное высказывание достаточно категорично, т.к. вакуум-экстракторы совершенствуются, а это сказывается на получаемых результатах. По данным G.J.Meniru (1996), в Англии чаще используются акушерские щипцы. Однако, за пятилетний промежуток (с 1989 по 1993 гг.) отмечено снижение частоты наложения акушерских щипцов с 8,62 до 6,62% и возрастание частоты наложения вакуум-экстрактора с 1,37 до 3,5%. Автор полагает, что если такая тенденция сохранится, то к 2000 г. эти величины сравняются. По данным Национального Центра статистики США (Zagniser S.C. et al., 1992) за период с 1980 г. по 1987 г., частота кесарева сечения увеличилась с 18 до 22%, частота наложения акушерских щипцов снизилась с 14 до 8%, а вакуум-экстракция возросла с 0,6 до 3,3%. В настоящее время в США частота наложения акушерских щипцов и вакуум-экстрактора составляет 10-15%, кесарева сечения — 22,0 %, в целом оперативное родоразрешение имеет место в 32-35% случаев (Williams Obstetrics, 1997). По данным J.Ruderman и соавт. (1993), в Канаде частота наложения полостных щипцов семейными врачами и акушерами составляет 10,1 и 13,5%, низких щипцов — соответственно 5,3 и 10,5 %, вакуум-экстрактора — 9,4 и 18,3%. В Австралии (Read A.W. et al., 1994) среди 3500 первородящих группы низкого риска частота кесарева сечения составила 8%, оперативные влагалищные роды — 34%. По данным R. Baglioni и соавт. (1997), в Аргентине частота кесарева сечения равна 20,1%, наложения низких акушерских щипцов — 3,5%. Из них в 37,9% случаев щипцы были наложены по поводу слабости родовой деятельности, в 40,9% — по поводу острой гипоксии плода и в 21,08% были так называемые профилактические щипцы. Если сравнить частоту оперативного родоразрешения в различные годы, то видно, что она остается примерно на одном и том же уровне, но изменяется его структура. Так. раньше частота наложения акушерских щипцов превышала частоту кесарева сечения. В настоящее время во многих стра нах кесарево сечение преобладает над влагалищными операциями. Частота оперативного родоразрешения во многом зависит от типа акушерского стационара, контингента беременных. Операция наложения акушерских щипцов и вакуум-экстрактора обоснованно занимает свое место в современном акушерстве. Существует более 600 моделей акушерских щипцов, но из огромного числа моделей достаточно иметь две — щипцы Симпсона—Феноменова, которые часто называют классическими (рис. 42) и прямые щипцы Лазаревича—Килланда (рис. 43).
Рис. 42. Щипцы Симпсона-Феноменова: а - общий вид щипцов в сомкнутом состоянии; б - рукоятки щипцов с их замковыми частями
Рис. 43. Щипцы Лазаревича-Килланда
Как известно, щипцы — инструмент влекущий, а не ротационный и не компрессионный. В иностранной литературе принято деление щипцов на тракционные (для тракций), ротационные (для ротации головки), протекционные (для защиты головки плода при преждевременных родах), для извлечения последующей головки при тазовых предлежаниях (щипцы Пайпера), для ротации грудной клетки (щипцы Шуте). В нашей стране в зависимости от расположения головки в малом тазе принято различать выходные, полостные и высокие щипцы. При наложении выходных щипцов головка (большим сегментом) находится в выходе таза (типичные щипцы), при полостных щипцах (атипичные) она находится в узкой или широкой части полости малого таза, при высоких щипцах — во входе в малый таз. Американское Общество акушеров-гинекологов в 1988 г. утвердило следующую классификацию наложения акушерских щипцов: выходные щипцы (outlet forceps); низкие щипцы (low forceps); полостные щипцы (mid forceps). Высокие щипцы (high forceps) не включены в классификацию. В 1989 г. Американское Общество акушеров-гинекологов утвердило классификацию наложения вакуум-экстрактора: выходная вакуум-экстракция (outlet vacuum extraction); низкая вакуум-экстракция (low vacuum extraction); полостная вакуум-экстракция (mid-vacuum extraction). Высокая вакуум-экстракция (high vacuum extraction) не включена в классификацию. Место расположения головки плода рекомендуется определять в сантиметрах (±5 см). Клинически определяется расстояние ведущей точки кости черепа до плоскости, проходящей через spina ischii. Эта пятибальная классификация не соответствует классической шкале ± 3 (или 4 см), которой обычно пользуются акушеры. При выходных щипцах и выходной вакуум-экстракции головка плода большим сегментом находится в выходе таза и видна из половой щели В данном случае мы считаем достаточным произвести эпизиотомию. Выходные щипцы иностранные авторы называют элективными, профилактическими, объясняя это тем, что хирург, наложив щипцы или вакуум-экстрактор на головку, контролирует поведение пациентки во втором периоде родов, производит эпизиотомию, уменьшая травматизм плода и повреждение мягких тканей матери, извлекает ребенка (Hagadorn-Freathy A.S. et al., 1991; Carmona F. et al., 1995). С подобным объяснением трудно согласиться, если нет показаний к срочному родоразрешению. Низкими щипцами и низкой вакуум-экстракцией называют операцию наложения инструмента на головку, находящуюся большим сегментом в узкой части полости таза (>+2 см), когда стреловидный шов стоит в прямом, в одном из косых, реже в поперечном размере. Полостными щипцами и полостной вакуум-экстракцией называются операции наложения инструментов на головку, находящуюся большим сегментом в широкой части полости малого таза (+2 см), стреловидный шов стоит в одном из косых размеров (реже в поперечном). Высокими щипцами и высокой вакуум-экстракцией называются операции, когда инструменты накладываются на головку, стоящую большим сегментом во входе в таз. Мы считаем, что такая классификация является вполне научно обоснованной и приемлемой на практике. В литературе существует единодушное мнение, что высокие щипцы, высокая вакуум-экстракция травматичны и опасны для матери и плода и их не следует применять. Полостные щипцы и вакуум-экстракция при соблюдении показаний и противопоказаний к их применению, менее опасны для матери и плода и нередко используются в акушерской практике. По нашим данным, полостные щипцы были наложены в 66,6% случаев, низкие полостные щипцы (выходные) — в 33,33%. Показания к наложению акушерских щипцов можно условно разделить на показания со стороны роженицы, показания со стороны плода и сочетанные показания. К показаниям со стороны роженицы относятся слабость родовой деятельности, не поддающаяся медикаментозной терапии, утомление; тяжелый гестоз (тяжелая нефропатия, пре-эклампсия, эклампсия), не поддающийся медикаментозной терапии; тяжелые заболевания сердечно-сосудистой и дыхательной систем, почек, органа зрения; хориоамнионит в родах, если в ближайший час не ожидается окончания родов. Показания в интересах плода - острая гипоксия, развивающаяся вследствие различных причин (обвитие пуповиной, короткая пуповина, выпадение петель пуповины, разрыв сосу-Дов пуповины при плевпстом ее прикреплении и др.) К сочетанпым показаниям относятся слабость родовой деятельности + острая гипоксия плода; преждевременная отслойка плаценты (кровотечение + острая гипоксия плода); тяжелый гестоз + острая гипоксия плода; другие. Не оправдало себя на практике предложение Е.Bishop и соавт. (1965) накладывать профилактически выходные щипцы при плодах с малой массой. В тех случаях, когда со стороны матери показано выключение потуг (миопия высокой степени, угроза отслойки сетчатки, сердечно-легочная недостаточность и др.), мы разделяем мнение многих авторов в том, что роды следует завершить кесаревым сечением, во избежание травмирования ребенка. Иностранные авторы среди показаний указывают на отклонение от нормального механизма родов (задний вид затылочного предлежания, лицевое, низкое поперечное стояние головки), утомление матери, остановку родов во втором периоде, обусловленную обезболиванием (эпидуральная анестезия), относительное клиническое несоответствие. Мы считаем, что идентифицировать показания к наложению акушерских щипцов и вакуум-экстрактора не следует, так как это разные операции; при вакуум-экстракции не выключаются потуги. По нашим данным, наиболее частым показанием к наложению акушерских щипцов являются острая гипоксия плода (66,6%), реже слабость родовой деятельности (28,6%) и миопия высокой степени (4,76 %). Показаниями к вакуум-экстракции служат слабость родовой деятельности, не поддающаяся медикаментозной терапии; начинающаяся гипоксия плода; низкое поперечное стояние стреловидного шва; отсутствие поступательного движения головки при эпидуральной аналгезии/анестезии. Некоторые авторы рекомендуют использовать вакуум-экстрактор для извлечения второго плода при двойне, если он находится в головном предлежании. При головке, находящейся большим сегментом во входе в таз у повторнородящих женщин, допустимо его наложение. Трудно согласиться с мнением В. Bercovici (1980). К. Nacano (1981), J. Arad и соавт. (1986) и M.G. Ross (1994) о целесообразности применения вакуум-экстрактора для извлечения головки плода при операции кесарева сечения, кроме особых ситуаций. Увлечение вакуум-экстракцией привело некоторых аку щепов к выводу о возможности полностью отказаться от наложения акушерских щипцов (Chalmers J.A., Chamers I., 1989). Однако эти операции нельзя рассматривать как конкурирующие - для каждой из них существуют свои показания и условия. Так при необходимости срочного извлечения плода (и наличии условий) в связи с выраженной гипоксией плода, бе-зусловно'показана операция наложения акушерских щипцов. При всех заболеваниях (порок сердца с явлениями сердечной недостаточности, гипертоническая болезнь, тяжелый гестоз, миопия и др.), требующих родоразрешения под наркозом (выключения потуг), операцией выбора является наложение акушерских щипцов. С другой стороны, при слабости родовой деятельности, низком поперечном стоянии стреловидного шва обосновано наложение вакуум-экстрактора. Инструментом выбора при головке, находящейся в выходе таза, является наложение силастиковой или полиэтиленовой чашечки вакуум-экстрактора воронкообразной формы (Berkus M.D. et al., 1985; Kuit J.A. et al., 1993; O'Grady J.P. et al., 1995). К операции наложения как акушерских щипцов так и вакуум-экстракции следует относиться серьезно, ибо порой трудно предсказать её исход. При полостных щипцах, при которых требуется ротация головки, вероятность повреждения матери больше, чем при использовании вакуум-экстрактора (Chalmers J.A., Chalmers L, 1989; Robertson P.A. et al., 1990; Cibilis L.A., Ringler G.E., 1990). При низком поперечном стоянии головки, асинклитиче-ском вставлении, заднем виде затылочного предлежания показано использование металлической чашечки, имеющей грибовидную форму. При ее фиксации к головке формируется родовая опухоль, что позволяет развивать тракции достаточной силы (Vacca А, 1992, 1997; Ross M.G., 1994; O'Grady J.P. et al., 1995). Условиями для наложения щипцов и вакуум-экстрактора являются: наличие живого плода; полное раскрытие маточного зева; отсутствие плодного пузыря; головка плода согнута и находится в широкой или узкой части малого таза (выходе таза) аналичие соответствия между размерами малого таза и головкой плоа; точное знание топографических соотношений в малом тазе в момент наложения акушерских щипцов или вакуум-экстрактора; мочевой пузырь должен быть опорожнен; врач должен владеть техникой наложения акушерских щипцов и вакуум-экстрактора; во время операции должны быть анестизиолог, акушерка, неонатолог, владеющий методами реанимации; наличие и исправность аппаратуры и инструментов; необходимость адекватного обезболивания; готовность операционной в случае неудачи при наложении щипцов и вакуум-экстрактора. При необходимости проведения операции следует объяснить пациентке (и родственникам), почему операция показана, какие могут быть осложнения и получить согласие на операцию (O'Grady J.P. et al., 1995). Необходимо четко вести документацию с обоснованием необходимости операции и четко описать её течение (O'Grady J.P., 1988, 1995). Противопоказанием к наложению акушерских щипцов и вакуум-экстрактора являются: мертвый плод; неполное раскрытие маточного зева; гидроцефалия, анэнцефалия; разгиба-тельные предлежания (лобное, лицевое, с подбородком, обращенным кзади), высокое прямое стояние стреловидного шва; анатомически (П-Ш степени сужения) и клинически узкий таз; глубоко недоношенный плод; высокое расположение головки (прижата, малым или большим сегментом во входе в таз); тазовое предлежание. Существует правило — не накладывать акушерские щипцы, если через переднюю брюшную стенку пальпируется часть головки плода. Противопоказаниями к наложению вакуум-экстрактора также являются заболевания матери, т
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-08-12; просмотров: 563; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.108 (0.014 с.) |