Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Нарушения родовой деятельности неуточненные.Содержание книги
Поиск на нашем сайте
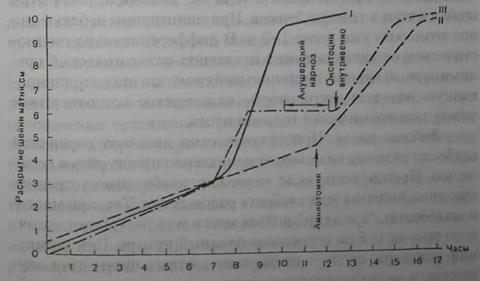
Представленная классификация нарушений родовой деятельности крайне сложна, и поэтому ее трудно использовать в практической деятельности. Мы предлагаем пользоваться следующей классификацией аномалий сократительной деятельности матки: I. Патологический прелиминарный период. II. Слабость родовой деятельности (гипоактивность или инертность матки): 1) первичная; 2) вторичная; 3) слабость потуг(первичная, вторичная). III. Чрезмерно сильная родовая деятельность (гиперактивность матки). IV. Дискоординированная родовая деятельность: 1) дискоординация; 2) гипертонус нижнего сегмента матки (обратный градиент); 3) судорожные схватки (тетания матки); 4) циркулярная дистоция (контракционное кольцо). Аномалии родовой деятельности встречаются в 10-15% случаев. Примерно каждое третье кесарево сечение производят по поводу аномалий родовой деятельности. Это говорит о том, что проблема консервативного лечения данной патологии не решена. Имеются трудности и в дифференциальной диагностике аномалий родовой деятельности. Патологический прелиминарный период. Физиологическое течение родов возможно лишь при наличии сформировавшейся родовой доминанты, т. е. при биологической готовности организма к родам. Формирование родовой доминанты завершается в течение последних 2-3 нед. беременности, что дает основание выделить так называемый подготовительный период (предвестники родов). Подготовительный период в свою очередь переходит в прелиминарный, а прелиминарный — в роды. Предвестники родов характеризуются многими признаками. Так, перед наступлением родов предлежащая часть плода и дно матки опускаются, что обусловлено формированием нижнего сегмента матки. К предвестникам родов относятся также: снижение массы тела беременной (на 400-1000 г), учащение мочеиспускания, увеличение во влагалище транссуданта и появление слизистых выделений, умеренная болезненность в низу живота, пояснице и крестцово-подвздошных сочленениях. Важным предвестником родов являются безболезненные, нерегулярные по частоте, длительности и интенсивности сокращения матки, описанные Брекстоном-Гиксом. При первой беременности сокращения Брекстона-Гикса обычно безболезненны до начала родов, но с каждой последующей беременностью сокращения становятся все более болезненными задолго до начала родов. Сокращения матки во время беременности улучшают ее кровообращение и наряду с процессами гипертрофии и гиперплазии миометрия способствуют формированию нижнего сегмента матки (плодовместилище), укорочению и размягчению шейки матки, ее "созреванию". По данным M.P.Nageotte et al. (1988), частота маточных сокращений возрастает с увеличением срока беременности — с 0,65 за 10 мин в 30 нед. до 1,0 за 10 мин - в 40 недель. При многоканальной гистерографии установлено, что водитель ритма при схватках Брекстона-Гикса находится в различных отделах матки и волна сокращения распространяется на различные расстояния. Эти сокращения иногда принимают за начало родов ("ложные роды"). При физиологическом течении беременности прелиминарный период клинически не проявляется. Сокращения мышц матки в прелиминарном периоде не сопровождаются болевыми ощущениями и не вызывают предродового дискомфорта. Нередко беременная просыпается ночью в связи с внезапным спонтанным началом родовой деятельности. Умеренные болевые ощущения у этого контингента беременных, составляющих около 70%, появляются с развитием регулярной родовой деятельности. Роды у них протекают без патологических отклонений, длительность их укладывается в оптимальные сроки, схватки нерезко болезненны, исход родов блат-приятный. Нормальный прелиминарный период характеризуется появлением при доношенной беременности нерегулярных по частоте, длительности и интенсивности болей схваткообразного характера в низу живота и в поясничной области. Иностранные авторы (Friedman E.A.. Sachtleben M.R., 1963; Rosen M., 1990) нормальный прелиминарный период называют латентной фазой родов, которая у первородящих равна примерно 8 часам, а у повторнородящих — 5 ч. У беременных наблюдается постепенное усиление и учащение болей и переход в регулярные родовые схватки. Иногда прелиминарные боли прекращаются и возобновляются через сутки и более. При наружном исследовании определяется обычный тонус матки, сердцебиение плода ясное, ритмичное. При влагалищном исследовании шейка матки обычно "зрелая", имеются слизистые выделения, окситоциновый тест положительный. При гистерографическом исследовании отмечается преобладание амплитуды сокращений дна и тела матки над нижним сегментом. Таким образом, диагноз нормального прелиминарного периода можно поставить на основании клинической картины, наружного и внутреннего акушерского исследования и данных гистерографии. Дифференциация нормального прелиминарного периода и первого периода родов затруднена в тех случаях, когда нерегулярные схватки, свойственные прелиминарному периоду, постепенно переходят в регулярные, характерные для родов. Если появившиеся и продолжающиеся несколько часов нерегулярные схватки прекращаются без медикаментозного воздействия и возобновляются через сутки и более, то дифференциальная диагностика не представляет трудностей. Патологический прелиминарный период, который иностранные авторы называют пролонгированной латентной фазой (Friedman E.A., Sachtleben M.R., 1963; Sokol RJ. et al, 1977), имеет определенную клиническую картину. Отмечаются нерегулярные по частоте, длительности и интенсивности схваткообразные боли в низу живота, в области крестца и поясницы, продолжающиеся более 6 ч, нарушающие суточный ритм сна и бодрствования и вызывающие утомление женщины. Тонус матки обычно повышен, особенно в области нижнего сегмента, предлежащая часть плода располагается высоко, плохо пальпируются части плода. При влагалищном исследовании имеют место повышенный тонус мышц тазового дна, сужение влагалища, шейка матки, как правило, "незрелая". Несмотря на длительно продолжающиеся схваткообразные боли, не наступает структурных изменений в шейке матки и не происходит ее раскрытие. При гистерографическом исследовании выявляются схватки разной силы и продолжительности с неодинаковыми интервалами, т. е. дискоординированные. Отношение сокращения к длительности схватки при прелиминарном периоде больше 0,5, в начале нормальных родов - меньше 0,5. При цитологическом исследовании влагалищного мазка выявляется I или II цитотип ("незадолго до родов", "поздний срок беременности"), что свидетельствует о недостаточности эстрогенной насыщенности организма. Продолжительность патологического прелиминарного периода колеблется от 6 до 24-48 ч и более. При длительном прелиминарном периоде нарушается психоэмоциональный статус беременной, наступает утомление и появляются признаки внутриутробного страдания плода. Диагноз патологического прелиминарного периода устанавливают на основании результатов анамнестических, клинических, инструментальных и других исследований. Основными этиологическими моментами, приводящими к развитию клинических проявлений прелиминарного периода, являются функциональные сдвиги в центральной нервной системе, вегетативные и эндокринные нарушения в организме беременной. Патологический прелиминарный период наблюдается у женщин с эндокринными расстройствами, ожирением, вегетативными неврозами, нейроциркуляторной сосудистой дистонией, при наличии страха перед родами, при отрицательном отношении к предстоящим родам, у беременных с отягощенным акушерским анамнезом, осложненным течением данной беременности, у пожилых первородящих и др. Причины нарушений сократительной деятельности матки при патологическом прелиминарном периоде сложны и многообразны. Следует указать на возможность нарушения нейрогуморальной регуляции миометрия в связи с изменениями функциональной активности центральных нервных структур и, прежде всего, гипофиза и гипоталамуса. Возможной причиной нарушений нейрогуморальных процессов на уровне гипофиза и гипоталамуса может быть патологическая импульсация, исходящая со стороны плодного яйца и рецепторов половых органов, наблюдающаяся при много- и маловодий, многоплодии, аномалиях развития плода, неправильных положениях плода и т. д. Патологический прелиминарный период — это своего рода защитная реакция организма беременной, направленная на развитие родовой деятельности, в отсутствие достаточной готовности к родам и прежде всего матки, которая реализуется через усиление сократительной деятельности матки, обычно дискоординированной, направленной на созревание шейки и ее раскрытие. Дифференциальная диагностика патологического прелиминарного периода и первичной слабости родовой деятельности основывается на том, что при слабости родовой деятельности схватки носят регулярный характер, слабо интенсивны или достаточной силы, но редкие, тонус матки нормальный или снижен, отмечается слабая динамика раскрытия шейки матки. Важно дифференцировать первичную слабость родовой деятельности и патологический прелиминарный период, так как терапия этих патологических состоянияй различна. При слабости родовой деятельности показано назначение сокращающих матку средств, тогда как при патологическом прелиминарном периоде подобное лечение противопоказано. Тактика при патологическом прелиминарном периоде зависит от его продолжительности, выраженности клинических проявлений, состояния беременной, состояния родовых путей и плода и др. Использование сокращающих матку средств не дает желаемого успеха, а наоборот, усугубляет имеющуюся патологию. Необходимо проводить коррекцию сократительной деятельности матки с учетом нормализации нарушенных корко-подкорковых и нейроэндокринных взаимоотношений, способствовать биологической готовности организма к родам и, таким образом, нормализовать сократительную функцию матки. Лечение показано в случаях доношенной беременности при длительности прелиминарного периода свыше 6 ч. Выбор способа лечения зависит от психоэмоционального состояния беременной, степени утомления, состояния родовых путей и плода. Известно, что "незрелость" шейки матки в патологическом прелиминарном периоде встречается довольно часто. Это следует учитывать при назначении терапии. 186 I. При продолжительности прелиминарного периода до 6 ч, наличии "зрелой" шейки матки и фиксированной во входе в таз головке, независимо от состояния целости плодного пузыря, лечение необходимо начинать с применения электроаналгезии или сеанса иглорефлексотерапии. Если добиться успеха не удается, то рекомендуется лечебная электроаналгезия, т. е. введение перед сеансом с целью премедикации 2% раствора промедола (1 мл) или 2,5% раствора пипольфена (2 мл), 1 % раствора димедрола (1 мл) внутримышечно. Во всех случаях патологического прелиминарного периода при доношенной беременности показано введение эстрогенных гормонов. II. При длительности прелиминарного периода до 6 ч и недостаточной "зрелости" шейки матки центральную регуляцию патологического прелиминарного периода следует начинать с внутривенного введения седуксена (диазепам). Диазепам в дозе 10 мг вводят внутримышечно или разводят в 20 мл изотонического раствора натрия хлорида и вводят медленно внутривенно. Одновременно показано лечение, направленное на созревание шейки матки. Наиболее эффективным является введение простаглан-дина Е2 (динопростон, препидил) в виде геля (0,5 мг) интра-цервикально (Ekman G. et al, 1983; Чернуха Е.А., Алиева Э.М., 1996). Эффективно вагинальное введение простагландина Е2 (цервидил, 10 мг динопростона) и Е1 (мизопростол) 25 мг в виде таблеток. С целью созревания шейки в нашей стране используют 0,1% раствор эстрадиола дипропионата в масле (20 000-30 000 ЕД) или 0,1% раствор фолликулина в масле (20 000 ЕД) внутримышечно 2 раза в сутки. Следует вводить один из спазмолитических препаратов: 2% раствор но-шпы (2-3 мл), 2% раствор папаверина гидрохлорида (2 мл), 1% раствор апрофена (2 мл), баралгин (5 мл) внутримышечно. III. При затянувшемся прелиминарном периоде (10-12 ч), когда после введения седуксена нерегулярные боли продолжают беспокоить беременную и она утомлена, необходимо повторно ввести 10 мг седуксена в сочетании с 50 мг пипольфена (2 мл 2,5% раствора) и 20 мг промедола (2 мл 1 % раствора). Если в течение последующего часа беременная не засыпает, то рекомендуется ввести 10-20 мл 20% раствора натрия оксибутирата (ГОМК). После медикаментозного отдыха 85 % пациенток пробуждаются в активной фазе родов и роды обычно протекают без аномалий. У 10% беременных после сна сократительная деятельность матки отсутствует, у остальных 5 % после пробуждения схватки остаются слабыми, в связи с чем показано введение утеротонических средств (окситоцин, простагландин). Хороший эффект дает амниотомия, особенно при мало- и мно-говодии. IV. При продолжительности прелиминарного периода более 12 ч и выраженном утомлении лечение следует начинать с лечебного акушерского наркоза ГОМК с премедикацией (20 мг промедола, 50 мг пипольфена, 10 мг седуксена, 0,5 мг атропина). В родовспомогательных учреждениях, в которых нет круглосуточной анестезиологической службы и невозможно осуществить лечебный акушерский наркоз, с успехом можно провести лечебную электроаналгезию с предварительной премедикацией. Комбинированное введение аналгетических, седативных, спазмолитических препаратов и эстрогенов нормализует нарушенную, сократительную деятельность матки, улучшает состояние родовых путей. Установлено, что седуксен, воздействуя на лимбическую область, обеспечивает нормализацию нервно-психических реакций и расслабляюще действует на циркулярную мускулатуру матки. Промедол, баралгин и другие аналгетики дают и спазмолитический эффект, способствуют отдыху беременной, снимают спазм циркулярной мускулатуры нижнего сегмента и шейки матки и повышают готовность к родам. Для лечения патологического прелиминарного периода можно с успехам применять b-адреномиметики с целью токолиза (партусистен, бриканил, гинипрал и др.). Одну ампулу (10 мл) партусистена разводят в 250 мл изотонического раствора натрия хлорида или 5% раствора глюкозы и вводят внутривенно со скоростью 8-12 капель в минуту в течение 2-3 ч. Бриканила (тербуталила сульфата) в одной ампуле содержится 0,5 мг. Способ введения идентичен с введением партусистена. Можно использовать токолитик гинипрал (сульфат гексопренолина). Одну ампулу (5 мл - 0,025 мг) гинипрала разводят в 500 мл 0,9% раствора хлорида натрия и вводят капельно внутривенно начиная с 30 кап/мин. Дифференцированное лечение в патологическом прелиминарном периоде с использованием одного из описанных выше способов позволяет снять некоординированные болезненные сокращения матки, добиться улучшения состояния родовых путей и спонтанного развития родовой деятельности. Если не удается достигнуть эффекта у женщин с доношенной беременностью, "незрелой" шейкой матки, отягощенным акушерским анамнезом, крупным плодом или тазовым предлежанием, аномалиями развития половых органов, экстрагенитальными заболеваниями, а также у первородящих старше 30 лет, то целесообразно родоразрешение путем операции кесарева сечения. При появлении признаков внутриутробного страдания плода вследствие патологического прелиминарного периода также следует предпринять оперативное родоразрешение. Слабость родовой деятельности (гипоактивность или инертность матки). Слабость родовой деятельности — это такое состояние, при котором интенсивность, продолжительность и частота схваток недостаточны, поэтому сглаживание шейки матки, раскрытие шеечного канала и продвижение плода при его соответствии размерам таза происходят замедленными темпами. Различают первичную и вторичную слабость родовой деятельности. Первичной слабостью родовой деятельности называют такую, которая возникает с самого начала родов и продолжается в течение периода раскрытия и до окончания родов. Слабость родовой деятельности, которая возникает после периода длительной хорошей родовой деятельности и проявляется характерными признаками, указанными выше, называют вторичной. Слабость потуг (первичная или вторичная) характеризуется их недостаточностью вследствие слабости мышц брюшного пресса или утомления. Частота слабости родовой деятельности составляет примерно 5% общего числа родов. Нередко затянувшиеся роды, обусловленные другими аномалиями родовой деятельности, необоснованно относят к слабости. Довольно часто патологический прелиминарный период принимают за первичную слабость родовой деятельности. Первичная слабость родовой деятельности может возникать в результате как недостаточности импульсов, вызывающих, поддерживающих и регулирующих родовую деятельность, так и неспособности матки воспринимать или отвечать достаточными сокращениями на эти импульсы. В патогенезе слабости родовой деятельности важную роль играют снижение в организме уровня эстрогенной насыщенности, нарушение белкового (гипопротеинемия), углеводного, липидного и минерального обмена, низкий уровень активности ферментов пентозофосфатного цикла катаболизма углеводов и другие факторы. К группе женщин, угрожаемых по возникновению слабости родовой деятельности, следует относить беременных с наличием в анамнезе указаний на детские инфекции, поздний возраст наступления менархе, нарушение менструального цикла, инфантилизм, пороки развития матки, воспалительные заболевания половых органов, аборты и большое число родов, при крупном плоде, многоводии и многоплодии, миоме матки, переношенной беременности, донном прикреплении плаценты, у женщин с выраженным ожирением и другими нарушениями обмена, у первородящих старше 30 лет. Причиной слабости могут быть нарушения, регулирующие родовой акт, а именно изменения функции центральной нервной системы в результате нервно-психического напряжения, неблагоприятные следовые реакции и др. Клиническая картина родов при первичной слабости родовых сил разнообразна. Схватки могут быть очень редкими, но удовлетворительной силы, достаточно частыми, но слабыми и короткими. Более благоприятными являются редкие и удовлетворительной силы схватки, так как длительные паузы способствуют восстановлению метаболизма в маточной мускулатуре. При слабости родовой деятельности схватки имеют низкую интенсивность (ниже 30 мм рт. ст.) или низкую частоту (менее двух за 10 мин). Маточная активность меньше 100 ЕМ. Тонус матки обычно ниже, чем при нормальных родах (менее 8 мм рт. ст.). Важным показателем родовой деятельности является одномоментная регистрация внутриматочного давления и силы давления головки на шейку матки (Gough G.W. et al., 1990; Allman A.C.J. et al., 1996). Так, при нормальных родах внутри-маточное давление составляет более 40 мм рт. ст., и сила давления головки на шейку матки более 32-34 мм вод. ст. Если величина внутриматочного давления в среднем равна 20 мм рт. ст., а сила давления головки на шейку матки в среднем составляет 25 мм вод. ст., то это указывает на слабость родовой деятельности. Авторы считают, что сила давления головки на шейку матки является прогностически лучшим показателем скорости раскрытия шейки матки и течения родов, чем величина внутриматочного давления. Сглаживание шейки матки и раскрытие маточного зева при слабости родовой деятельности замедлено (менее 1— 1,2 см/час), что четко видно при ведении партограммы (рис. 18). При первичной слабости родовой деятельности предлежащая часть (головка или ягодицы) длительно остается подвижной либо прижатой ко входу в малый таз при соответствии его размерам. Продолжительность родов резко увеличивается, что приводит к утомлению роженицы. Нередко имеет место несвоевременное излитие околоплодных вод, а
Рис. 18. Партограмма у первородящих и зависимости от характера родовой деятельности: I - нормальные ролы; II - первичная слабость родовой деятельности: III -- вторичная слабость родокой деятельности
это способствует удлинению безводного промежутка, инфицированию половых путей роженицы, асфиксии и гибели плода. Длительное неподвижное стояние предлежащей части в одной из плоскостей малого таза, сопровождаясь сдавленней и анемизацией мягких тканей, может привести к последующему возникновению мочеполовых и кишечно-половых свищей. В послеродовом периоде нередко наблюдаются гипотонические кровотечения как следствие пониженной сократительной способности вследствие задержки в матке плаценты и ее частей. После рождения последа по той же причине возникают гипо- или атонические кровотечения. В послеродовом периоде нередко наблюдаются воспалительные заболевания. Первичную слабость родовой деятельности диагностируют на основании недостаточной маточной активности, снижения скорости сглаживания шейки и раскрытия маточного зева, длительного стояния предлежащей части плода во входе в малый таз и замедленного продвижения при соответствии размерам таза, увеличенной продолжительности родов, утомления роженицы и нередко внутриутробного страдания плода. Этот диагноз следует ставить если нет динамики раскрытия шейки матки в течение 2 часов. При мониторном наблюдении это возможно уже через 1-2 ч. В дифференциально-диагностическом отношении важно исключить патологический прелиминарный период, дистоцию шейки матки, дискоординиро-ванную родовую деятельность, клиническое несоответствие между размерами таза и головки плода. Ведение родов. При установлении диагноза первичной слабости родовых сил следует немедленно приступить к ее лечению. Прежде всего, если возможно, необходимо устранить причины, вызывающие слабость родовых сил. Так, при много-и маловодий, "зрелости" шейки матки или раскрытии маточного зева на 4-5 см вскрывают плодный пузырь. При утомлении роженице следует предоставить отдых путем дачи акушерского медикаментозного наркоза или назначения лечебной электроаналгезии, если нет срочных показаний к родораз-решению (асфиксия плода, угроза образования акушерских свищей и др.). При выборе того или иного средства надо исходить из конкретных условий (состояние роженицы и плода, целости плодного пузыря или нарушения ее, наличия, кроме слабости родовой деятельности, таких осложнений, как гестоз или экс-трагенитальные заболевания, целесообразность кратковременного или, наоборот, продолжительного сна-отдыха). Перед назначением того или иного средства следует уточнить путем тщательного опроса переносимость его беременной, а также учесть возможное побочное влияние препарата на организм матери и плода. Акушерский наркоз должен проводить анестезиолог. При его отсутствии отдых можно обеспечить назначением комбинации препаратов (1 мл 2% раствора промедола, 1 мл 2% раствора димедрола, 1 мл 0,1% раствора сульфата атропина), которые вводят внутримышечно. Сон обычно продолжается 2-3 ч. Можно использовать дроперидол (1 мл 0,25% раствора), седуксен (2 мл 0,5% раствора внутримышечно). Следует помнить, что при комбинации препаратов наблюдается потенцирование их действия, поэтому необходимо уменьшить их обычные дозы. В отечественных учебниках и руководствах указывается на необходимость кормления женщин в родах. Однако наш многолетний опыт и данные иностранной литературы показывают, что этого делать не следует, поскольку в случае необходимости проведения ингаляционного наркоза могут возникнуть осложнения (синдром Мендельсона). Заслуживают внимания рекомендации разрешать женщинам принимать небольшими порциями молоко, которое является сильным антацидным средством. Для энергетического обеспечения организма в родах следует вводить витамины, особенно аскорбиновую кислоту (300 мг) и тиамина бромид (витамин В1 50-100 мг) внутривенно в 50 мл 40% раствора глюкозы, галаскорбин (1 г внутрь). Хороший эффект дает внутривенное введение кальция хлорида (10 мл 10% раствора) или кальция глюконата (10 мл 10% раствора), а также сигети-на (2 мл 1% раствора), разведенного в 300 мл изотонического раствора натрия хлорида, который вводят капельно внутривенно. В первом периоде родов в отсутствие противопоказании, поведение роженицы должно быть активным. Ей следует вставать, ходить, хорошее влияние оказывает теплый душ. Необходимо контролировать функцию мочевого пузыря и кишечника. Для сенсибилизации матки к окситотическим веществам, особенно при "незрелой" шейке матки, показано введение одного из эстрогенных препаратов: 0,1% раствора фолликулина в масле (20 000-30 000 ЕД), 0,1% раствора эстрадиола ди-пропионата в масле (20 000-30 000 ЕД) внутримышечно через 2-3 ч (до 3 раз в сутки). Слабость родовой деятельности, как правило, сопровождается утомлением роженицы, особенно если роды начинаются в ночное время. Для того, чтобы добиться успеха при использовании утеротонических средств, показано предоставление роженице отдыха. Для лечебного акушерского наркоза с успехом применяют 20% раствор натрия оксибутирата (ГОМК). Для премедикации вводят 2% раствор промедола (1 мл) или 2,5% раствор пипольфена (1 мл), 1% раствор димедрола (1 мл) внутримышечно или внутривенно. ГОМК вводят внутривенно медленно из расчета 50-65 мг/кг (в среднем 4 г сухого вещества), через 5-20 мин после премедикации. Сон наступает через 3-8 мин после введения ГОМК и продолжается обычно в течение 2,5 ч. Акушерский наркоз назначает акушер-гинеколог, а проводит анестезиолог. Оксибутират натрия обладает антигипок-сической активностью, вызывает стабилизацию трансмембранного градиента клетки и улучшает функцию калий-натриевого насоса. Он способствует более быстрому раскрытию маточного зева и уменьшению гипоксических состояний плода. При лечебном акушерском наркозе снижается интенсивность обменных процессов и потребление кислорода тканями. После отдыха уменьшаются явления метаболического ацидоза, повышаются обменные и окислительные процессы, на фоне которых усиливается действие утеротонических препаратов. С успехом можно применять электроаналгезию с использованием импульсных токов (сила тока 8-10 мА, частота от 160 до 450-750 Гц) в комбинации с предварительным введением промедола, пипольфена. Нередко достаточно предоставления роженице отдыха, чтобы после пробуждения восстановилась нормальная родовая деятельность. Для оценки эффективности родовой деятельности необходимо продолжать мониторный контроль до предоставления сна-отдыха, во время сна и после пробуждения роженицы. Для слежения за динамикой раскрытия шейки матки в эти же сроки следует произвести влагалищное исследование. При наличии показаний к вскрытию плодного пузыря амниотомию следует провести до предоставления отдыха. Амниотомия является стимулирующим фактором, а по окраске изливающихся околоплодных вод можно судить о состоянии плода. Установлено, что амниотомия способствует быстрому увеличению содержания метаболитов простагландина F2a, а именно 13, 14-дегидро-15-кето-простагландина F2a. Подобное, но менее выраженное увеличение концентрации метаболитов простагландина F2a наблюдается после влагалищного исследования. Если после предоставления лечебного сна-отдыха родовая деятельность не восстановилась, то через 1-2 ч показано назначение утеротонических средств. При этом следует учитывать противопоказания к родостимуляции. К ним относятся: 1) несоответствие между размерами плода и таза роженицы (анатомически и клинически узкий таз); 2) наличие рубца на матке после перенесенных операций (кесарево сечение, вылущение миоматозного узла, метропластика и др.); 3) многорожавшие (более 6 родов); 4) утомление роженицы; 5) неправильные положения и предлежания плода; 6) внутриутробное страдание плода; 7) дистоция шейки матки, атрезия шейки матки и рубцовые ее изменения; 8) аллергическая непереносимость окситотических веществ. Мертвый плод не является противопоказанием для родостимуляции. С целью стимуляции родовой деятельности рекомендуется множество различных медикаментозных схем. Необходимо руководствоваться принципами назначения с самого начала эффективных препаратов, а не заменять менее действенные более эффективными, ибо это в свою очередь ведет к удлинению родов, что небезразлично для матери и плода. Приводим некоторые медикаментозные схемы возбуждения и стимуляции родовой деятельности. Для внутривенного введения окситоцина 1 мл его (5 ЕД) разводят в 500 мл изотонического раствора натрия хлорида или 5% раствора глюкозы. Вводят, начиная с 6-8 капель в мин и постепенно увеличивая количество капель на 5 каждые 5-10 мин, до получения эффекта (но не более 40 капель в минуту!). Целесообразно использовать специальные дозирующие насосы и осуществлять мониторный контроль за родовой деятельностью и сердцебиением плода. Ответ матки на внутривенное введение синтетического окситоцина наступает через 3-5 мин а устойчивый уровень его в плазме наблюдается примерно через 40 мин (Seitchik J. et al., 1984). Если введение окситоцина в течение 2 ч не усиливает сокращения матки и не способствует увеличению раскрытия шейки матки, то дальнейшая или повторная инфузия его нецелесообразна. В этом случае можно прибегнуть к введению простагландина или поставить вопрос о кесаревом сечении. Из осложнений при использовании окситоцина описывают гиперстимуляцию матки, преждевременную отслойку плаценты, водную интоксикацию у матери и гипербилирубине-мию у новорожденного. Возможно трансбуккальное применение окситоцина. Таблетки дезаминокситоцина вводят за щеку, начиная с 25 ЕД с интервалом в 30 мин. При необходимости дозу увеличивают до 100 ЕД. Если возникает бурная родовая деятельность, то таблетку удаляют и полость рта прополаскивают 5 % раствором натрия бикарбоната. Внутривенное введение простагландина F2a или Е2. Для внутривенного введения 5 мг простагландина F2а (фирма "Upjohn", США) или энзапроста Е2 (Венгрия), или 1 мг простагландина Е2 (фирма "Upjohn", США), или простенона Е2 разводят в 500 мл изотонического раствора натрия хлорида или 5% раствора глюкозы и вводят со скоростью 6-8 капель в минуту. Скорость введения зависит от получаемого эффекта и составляет в среднем 25-30 капель в минуту. Применение простагландина Е2 в таблетках. Простаг-ландин Е2 (простин фирмы "Upjohn", США, простармон фирмы "Iskra", Япония) можно применять в таблетках. Начальная доза составляет 0,5 мг (1 таблетка), затем эту дозу повторяют каждый час. При недостаточности сократительной активности матки дозу препарата можно увеличить до 1 мг. Преимуществом простагландина перед окситоцином является его способность возбуждать родовую деятельность в любые сроки беременности, способствовать созреванию шейки матки. Применение ароксапростола-кальция. Отечественный препарат простагландиновой группы для внутривенного введения в виде 0,0052% (2 мл) разведенного в 400 мл изотонического раствора хлорида натрия вводится со скоростью от 6-8 до 15-18 капель в минуту (Чернуха Е.А. и соавт., 1996). Комбинированное внутривенное введение окситоцина и простагландина F2a. Для внутривенного введения 2,5 ЕД окситоцина и 2,5 мг ПГF2a разводят в 500 мл изотонического раствора натрия хлорида или 5% раствора глюкозы и вводят со скоростью от 6-8 до 40 капель в минуту. При одновременном введении окситоцина и простагландина отмечается потенцирование действия препаратов. Введение утеротонических средств осуществляют под постоянным контролем акушера-гинеколога и акушерки. Требуется тщательный (желательно мониторный) контроль за характером сократительной деятельности матки и состоянием плода. Передозировка простагландина и особенно окситоцина вызывает гипертонус матки, судорожные сокращения ее, что в свою очередь приводит к нарушению маточно-плацентарного кровообращения и внутриутробному страданию плода, преждевременной отслойке плаценты. При введении простагландина иногда возникают побочные явления в виде тошноты, рвоты, постинъекционного флебита и др. Используемые ранее в акушерской практике для стимуляции и возбуждения родовой деятельности такие препараты, как хинин гидрохлорид, карбохолин, касторовое масло, анаприлин, в настоящее время не применяются. Родовая деятельность усиливается при положении роженицы на боку, одноименном с позицией плода. Применять медикаментозные схемы стимуляции одну за другой без предварительного отдыха роженицы не следует. Это является грубой ошибкой. Наряду со стимуляцией родовой деятельности показано применение спазмолитических препаратов. Назначать их следует при развившейся родовой деятельности и открытии шейки матки на 3-4 см. Повторно спазмолитики можно вводить через 3-4 ч. Стимулирующие матку средства целесообразно сочетать с введением одного из спазмолитических и аналитических средств: 1% раствора апрофена (1 мл внутримышечно), но-шпы (2 мл внутримышечно), 2,5 мл бускопана внутримышечно, 2% раствора промедола 1 мл внутримышечно, 2 % рас-твор папаверина гидрохлорида 2 мл внутримышечно. Если до рождения плода осталось меньше 1 часа, то про-медол вводить не следует, учитывая его угнетающее влияние на плод. При слабости родовой деятельности необходимо систематическое врачебное наблюдение за состоянием роженицы и плода (целесообразен мониторный контроль), чтобы своевременно выявить признаки внутриутробной гипоксии плода, угрозу образования акушерских свищей, развитие инфекции. Для профилактики внутриутробной гипоксии плода вводят внутривенно 2 мл 1% раствора сигетина. Периодически необходимо проводить вдыхание кислорода. Оптимальным режимом оксигенотерапии при гипоксии плода в первом периоде родов является использование смеси воздуха с 60% кислорода (длительность ингаляции 20-30 мин). Эффективность оксигенотерапии в родах повышается на фоне внутривенного введения 10 мл 2,4% раствора эуфиллина с глюкозой, оказывающего спазмолитическое и общее сосудорасширяющее действие. Через 15-20 мин после введения эуфиллина следует начинать ингаляцию увлажненной воздушно-кислородной смеси. В последние годы в родах с успехом используют гипербарическую оксигенацию, которая способствует восстановлению газообмена, нормализации гемодинамики и микроциркуляции, улучшает функциональное состояние системы мать — плацента -плод, улучшает маточный кровоток, повышает интенсивность маточных сокращений, облегчает раскрытие шейки матки и укорачивает общую продолжительность родов. При упорной слабости родовой деятельности, сочетающейся с другой патологией (тазовое предлежание, внутриутробное страдание плода, отягощенный акушерский анамнез, пожилой возраст роженицы, множественная миома матки и др.), и в отсутствие условий для родоразрешения через естественные родовые пути показана операция кесарева сечения. Для усиления родовой деятельности в первом периоде родов при мертвом или нежизнеспособном плоде наряду с медикаментозной терапией можно использовать постоянную тягу, приложенную к головке плода с помощью кожно-головных щипцов но Уилт -- Иванову. Для профилактики кровотечения в последовом и раннем послеродовом периодах капельно внутривенно вводят 1 мл 0,02 % раствора метилэргометрина, разведенного в 500 мл изотонического раствора натрия хлорида, или окситоцин (5 ЕД на 500 мл) в момент рождения плечиков плода. Широко применяется медленное внутривенное введение этих препаратов, разведенных в 10-20 мл 40% раствора глюкозы. Вторичная слабость родовой деятельности чаще всего наблюдается в конце периода раскрытия шейки матки и в периоде изгнания. Эта аномалия родовой деятельности встречается в 2,4% родов. Причины вторичной слабости родовой деятельности разнообразны. Факторы, приводящие к первичной слабости родовой деятельности, могут быть причиной вторичной слабости, если они менее выражены и оказывают отрицательное действие лишь в конце периода раскрытия и в периоде изгнания. Вторичная слабость чаще всего имеет место при затянувшихся родах в результате значительн
|
||||
|
Последнее изменение этой страницы: 2016-08-12; просмотров: 334; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 13.58.211.135 (0.018 с.) |