Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Клиническая картина мышечно-суставной дисфункцииСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Односторонняя боль в околоушно-височной области и в ухе, иррадиирую-щая в другие области лица и голову, усиливающаяся во время еды; щелчки в височно-нижнечелюстном суставе во время движения нижней челюсти; ограничение открывания рта, периодически возникающее блокирование движений нижней челюсти, асимметрия лица; стоматологические синдромы (парестезии). Возможны случаи отсутствия боли при мышечно-суставной дисфункции височно-нижнечелюстного сустава. При обследовании выявляются уменьшение амплитуды открывания рта, волнообразные или боковые смещения нижней челюсти при открывании и закрывании рта, суперконтакты, повышенная стертость зубов, скрип при сжатии зубных рядов. При пальпации возможно выявление болезненности жевательных мышц, их гиперактивность в форме бруксизма, гипертрофии жевательных мышц, подвывиха головки нижней челюсти или диска. На томограмме височно-нижнечелюстного сустава иногда просматривается асимметрия положения суставных головок. Для диагностики мышечно-суставной дисфункции проводятся функциональный анализ окклюзии в полости рта и в артикуляторе, определение топографии элементов височно-нижнечелюстного сустава по данным рентгенологических исследований. Подвывих и вывих головки сустава Подвывих и вывих головки нижней челюсти - это результат взаимного нарушения расположения элементов височно-нижнечелюстного сустава при мышечно-суставных дисфункциях. Клиническая картина: щелчки, ограничение открывание рта, боль, изменение взаимного расположения головки и диска, выявляемые при смещении головок нижней челюсти при потере жевательных зубов или изменении функции жевательных мышц (наружные крыловидные), которые прикрепляются как к головке нижней челюсти, так и к диску. При гиперактивности этих мышц наблюдается подвывих или вывих диска кзади. Типы смещения головок нижней челюсти в височно-нижнечелюстном суставе: • гипермобильность головки нижней челюсти - амплитуда движения при открывании рта больше 5 см; • функциональное нарушение - растяжение связок и капсулы височно-нижнечелюстного сустава; • подвывих головки нижней челюсти - это периодически возникающее блокирование движений головки нижней челюсти, которую устраняет сам больной; • вывих головки нижней челюсти - фиксированное положение головки нижней челюсти на скате суставного бугорка при невозможности закрывания рта (для репозиции и закрывании рта необходима помощь врача). Поражения суставного диска Поражения суставного диска - одно из самых распространенных заболеваний височно-нижнечелюстного сустава. При этом возникает дисфункция в соотношении диска и мыщелка, но положение диска не связано с клиническими симптомами (или связано с ними минимально). Отклонения положения суставного диска височно-нижнечелюстного сустава от нормы называются смещениями диска. Они могут происходить в различных направлениях, но чаще всего встречаются передние смещения. Наиболее часто используется следующая классификация: • Смещение диска с вправлением (смещенный диск возвращается на место при открывании рта, при этом обычно возникает звук, например щелчок; если щелчок слышен и при открывании, и при закрывании рта); • смещение диска без вправления с ограничением открывания рта; • смещение диска без вправления и без ограничения открывания рта. Симптомы, связанные с нарушениями положения суставного диска, могут быть самыми разными, но обычно отмечается боль и напряжение при пальпации в области суставов и (или) мышц, различные звуки в суставе и ограничение подвижности. Отсутствует какая-либо тесная связь между структурными особенностями сустава и диска и клинической симптоматикой; у пациентов с подтвержденным смещением диска может не быть жалоб, а состояние тех, у кого имеются симптомы, улучшается без каких-либо структурных изменений височно-нижнечелюстного сустава. Дифференциально-диагностические признаки заболеваний височно-нижнечелюстного сустава Дифференциально-диагностические признаки заболеваний височно-нижнечелюстного сустава представлены ниже (табл. 11-1, 11-2). Таблица 11-1. Дифференциально-диагностические признаки артрита и артроза
Таблица 11-2. Дифференциальная диагностика болевой дисфункции височно-нижнечелюстного сустава и заболеваний, имеющих сходные симптомы
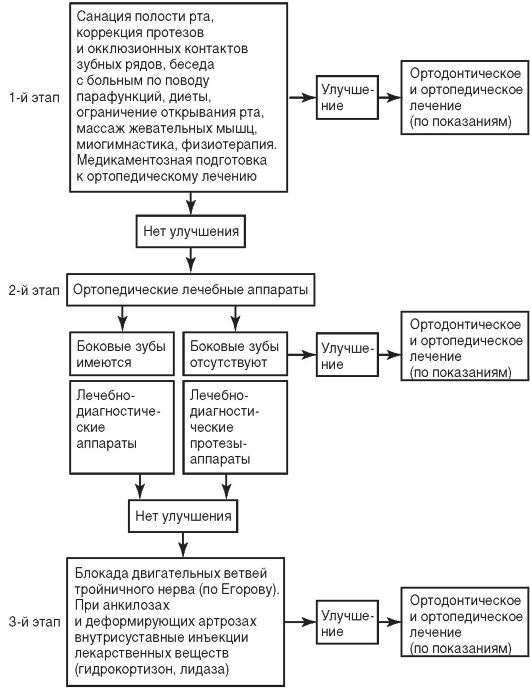
11.6. ПРИНЦИПЫ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА Окклюзионная коррекция. Виды ортопедических аппаратов и протезов Актуальность проблемы лечения и реабилитации пациентов с дисфункцией височно-нижнечелюстного сустава неуклонно увеличивается. Это обусловлено ростом численности населения, имеющего дефекты зубных рядов, патологию прикуса, некоторые негативные последствия терапевтического, хирургического, ортопедического и ортодонтического лечения. Ввиду неясности этиологии, патогенеза отдельных заболеваний височно-нижнечелюстного сустава, сложности их клинической картины и устойчивости к терапии их лечение должно представлять собой комплекс мероприятий. • Психотерапевтическое лечение: - купирование состояния эмоционального напряжения; - купирование ярких приспособительных реакций (тревога, страх, неуверенность, подверженность депрессиям); - методы деонтологической психотерапии (создание доверительного, сопереживающего контакта, лечебное внушение, укрепление веры в выздоровление); - аутогенная тренировка (приемы, облегчающие релаксацию мышц); - сеансы гипноза; - охранительный режим (больному следует рекомендовать уменьшить время разговоров, придерживать нижнюю челюсть при разговоре, смехе, жевании, на время сна надевать подбородочно-теменную повязку, придерживаться двустороннего жевания, вводить пищу в рот небольшими кусочками непосредственно на боковые зубы, использовать десертную ложку вместо столовой). • Медикаментозное лечение: - купирование эмоционального напряжения; - снятие спазма; - обезболивание, которое может проводиться: ■V ненаркотическими анальгетиками: ацетилсалициловая кислота в дозе 250-500 мг; метамизол натрия (анальгин♠) в дозе 500 мг; ин-дометацин в дозе 25 мг; ибупрофен (бруфен♠) в дозе 200 мг; фенил-бутазон (бутадион♠) в дозе 150 мг; диклофенак (вольтарен*) 25 мг; пироксикам в дозе 10 мг; V с помощью блокад 0,25-0,5 % раствором анестетиков без вазокон-стриктора, а также поверхностным обезболиванием [этилхлорид (хлорэтил♠]. • Физиотерапевтическое лечение: - электрофорез; - фонофорез; - лечение теплом (парафин, озокерит); - светолечение; - массаж; - рефлексотерапия; - диадинамотерапия; - УВЧ-терапия; - миогимнастика; - рефлексотерапия. • Ортопедическое лечение. • Лечение общего заболевания, диетическое питание, курортное лечение. • Динамическое наблюдение с лечебно-профилактической целью. Показаниями к применению ортопедического лечения при заболеваниях височно-нижнечелюстного сустава служат дисфункции, связанные с нарушением целостности зубных рядов, окклюзионных соотношений, снижением высоты нижнего отдела лица и функциональными нарушениями в челюстно-лицевой области. Таким образом, ортопедическое лечение заболеваний височно-нижнечелюстного сустава является патогенетическим и направлено на устранение причинных и сопутствующих факторов развития дисфункций височно-нижнечелюстного сустава. Ортопедический метод лечения достаточно часто начинается с избирательного пришлифовывания зубов. Его целями являются: • создание стабильной физиологической окклюзии; • снятие перегрузки пародонта путем перераспределения жевательной нагрузки вдоль продольной оси каждого зуба; • создание множественных двусторонних фиссурно-бугорковых контактов в положении центральной окклюзии; • устранение окклюзионных препятствий при передней и боковых окклю-зиях; • профилактика развития заболеваний жевательных мышц и височно-нижнечелюстного сустава. Для правильного использования метода окклюзионной коррекции необходимо провести анализ окклюзионных контактов в полости рта и на диагностических моделях, установленных в артикулятор. Характер окклюзионных контактов проверяют с помощью восковых окклюзиограмм и копировальной бумаги. В норме на окклюзиограмме должны быть равномерные просвечивающиеся участки воска на всем протяжении окклюзионной поверхности зубов. Пришлифовывание зубов проводится за 4-6 сеансов. Для маркировки ок-клюзионных контактов применяются артикуляционная бумага, фольга и пленка различной толщины и цвета. После каждой процедуры избирательного пришлифовывания всем пациентам проводят цикл реминерализующей терапии с применением фторида натрия, фторлака и др. Вершины опорных бугорков (нёбных верхних и щечных нижних) не сошли-фовывают, так как они обеспечивают стабильность центральной окклюзии и высоту нижнего отдела лица. "Защитные" бугорки (щечные верхние и язычные нижние) сохраняют: первые предотвращают прикусывание слизистой оболочки щеки, вторые - языка зубами. Сошлифовывают скаты бугров, мешающие динамической окклюзии, и нестершиеся участки зубов, углубляют фиссуры, заглаживают острые края. При движении нижней челюсти назад выявляют преждевременные контакты на дистальных скатах бугорков нижних боковых зубов и на передних скатах бугорков верхних боковых зубов. При избирательном пришлифовывании зубов могут возникнуть следующие осложнения: • снижение высоты нижнего отдела лица; • ортодонтический эффект перемещения зуба или зубов; • гиперестезия твердых тканей зубов; • чрезмерная нагрузка на пародонт после сошлифовывания бугорков зубов; • выведение из контакта одних зубов и перегрузка пародонта других зубов. Если для коррекции окклюзионных поверхностей зубов и их соотношений необходимо восстановление анатомической формы зубов, то восстановление проводят классическими ортопедическими методами. Ортопедическое лечение состоит в применении временных и постоянных лечебных аппаратов и протезов. Ортопедические методы лечения осуществляются с помощью временных и постоянных конструкций лечебных аппаратов. К первым относятся окклюзи-онные шины, пластмассовые коронки, иммедиат-протезы и др. Ко вторым - несъемные и съемные протезы. Окклюзионные шины - лечебно-профилактические аппараты (припасованные на зубные ряды верхней и (или) нижней челюсти). Они позволяют восстановить высоту нижнего отдела лица, нормализуют положение головок нижней челюсти при мышечно-суставных дисфункциях, привычных вывихах и подвывихах, смещении дисков, стоматоневрологических симптомах. В качестве временных конструкций применяются также пластмассовые протезы (каппы) при дефектах зубного ряда любой этиологии для профилактики возможных осложнений со стороны височно-нижнечелюстного сустава. При заболеваниях пародонта при множественном удалении зубов применяют метод немедленного протезирования иммедиат-протезами. Разобщающими и центрирующими шинами больной должен пользоваться постоянно в течение 3-6 мес (до года, если симптомы дисфункции сохранятся). При стойких положительных результатах применения временных аппаратов изготавливают постоянные протезы. Критерии успешного окончания первого лечебно-диагностического этапа: • отсутствие болевого симптома; • восстановление полноценных движений в височно-нижнечелюстном суставе; • открывание рта; • равномерность движений нижней челюсти; • сбалансированность деятельности жевательных мышц (подтвержденная данными ЭМГ). Виды постоянных ортопедических конструкций зависят от этиологии заболевания височно-нижнечелюстного сустава. Применяются традиционные ортопедические съемные и несъемные конструкции с тщательным повторением центрального соотношения челюстей, определенного и зафиксированного с помощью временных капп. Особенность изготовления коронок и мостовидных протезов при заболеваниях височно-нижнечелюстного сустава состоит в тщательном моделировании окклюзионной поверхности, с учетом восстановления множественных контактов не только в центральной, но и в боковых, и передней окклюзиях. Моделирование каркаса и облицовочного слоя целесообразно производить в индивидуально настроенном артикуляторе. При лечении больного с заболеваниями височно-нижнечелюстного сустава следует ориентироваться на наличие или отсутствие снижения высоты нижнего отдела лица и характер расположения головок нижней челюсти соответственно положению центральной окклюзии. При снижении высоты нижнего отдела лица на 3-4 мм ортопедическое лечение состоит в изготовлении литых коронок или штампованных колпачков с литыми окклюзионными накладками. При снижении высоты нижнего отдела лица более 6 мм и дистальном смещении нижней челюсти применяют метод дозированной лечебной дезок-клюзии. При изготовлении съемных протезов полного зубного ряда желательно рентгенологически контролировать взаиморасположение элементов височно-нижнечелюстного сустава на этапе определения и фиксации центрального соотношения челюстей с использованием ложки базиса с окклюзионными валиками. Алгоритм ведения больных с патологией височно-нижнечелюстного сустава схематично представлен ниже (рис. 11-7). Показания к ортодонтическому лечению при частичном отсутствии зубов и заболевании височно-нижнечелюстного сустава следующие: • невозможность проведения ортопедического лечения без предварительного устранения зубочелюстных аномалий и смещений нижней челюсти; • безуспешность ранее проводившегося физиотерапевтического, медикаментозного, ортопедического лечения. Ортодонтическое лечение заболеваний височно-нижнечелюстных суставов у взрослых проводится в три этапа. • Первый этап заключается в нахождении оптимального положения нижней челюсти путем многократных окклюзионных коррекций на старых съемных протезах или с помощью лечебных капп. Оптимальным положением нижней челюсти является такое, при котором совмещаются или сближаются верхние и нижние межрезцовые линии, нормализуется высота нижнего отдела лица, исчезают или уменьшаются отологические расстройства, боль в височно-нижнечелюстном суставе при движениях нижней челюсти, рентгенологические данные свидетельствуют о топографически правильном положении головок нижней челюсти по отношению к суставному бугорку. После коррекции окклюзии больному дают рекомендации по использованию капп, приему пищи, щадящему режиму деятельности мышц. Повторное посещение назначают через 5-7 дней. Обычно на 2-3-е посещение в большинстве случаев отологические симптомы у больного исчезают, что свидетельствует о новом режиме движений головок нижней челюсти. Продолжительность лечения на первом этапе составляет около 2-3 нед. • На втором этапе проводится перестройка динамического стереотипа жевательных мышц, включающую угасание миотатического рефлекса и полную адаптацию больного к новому положению нижней челюсти. Это достигается постоянным пользованием каппами в течение 3-6 мес.
Рис. 11-7. • Третий этап - ретенционный. Протезирование больных проводится по заданному положению нижней челюсти. Выбор конструкции протеза является итоговым моментом заключительного этапа, так как от этого зависит долговременность стабилизации положения нижней челюсти. Опыт показывает, что ортодонтическое лечение заболеваний височно-нижнечелюстных суставов обязательно должно проводиться в три этапа. В противном случае применение постоянных протезов с восстановлением вы- соты нижнего отдела лица без перестройки жевательного аппарата приводит к "вколачиванию" опорных зубов, уменьшению высоты нижнего отдела лица, отколу облицовки зубных протезов в разные сроки протезирования. 11.7. ОСОБЕННОСТИ НАПИСАНИЯ ИСТОРИИ БОЛЕЗНИ ПРИ ЛЕЧЕНИИ ЗАБОЛЕВАНИЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА 1. Паспортная часть. - ФИО, дата рождения, профессия, адрес. 2. Жалобы больного. - Наличие боли: есть, нет, в покое, при движениях нижней челюсти, при жевании, длительном разговоре, травме после нервного перенапряжения, после стоматологического вмешательства; головная боль, головокружение; лицевые боли неврологического характера. - По времени возникновения боли: после сна, в течение дня, независимо, прослеживается сезонность. - По локализации: точечные, разлитые, иррадиирующие. - По характеру - острая, тупая, режущая, ноющая; отраженные рефлекторные боли - в горле, в курковой зоне, в языке. - Отмечаются ли щелканье, хруст в области сустава, ограничение открывания рта, шумовые симптомы в самом височно-нижнечелюстном суставе, чувство заложенности в ушах, снижение слуха, давность этих симптомов. 3. Анамнез жизни. - Перенесенные или сопутствующие заболевания (в основном хронические). Инфекционные: эпидемический паротит, гнойный отит, скарлатина, грипп и его осложнения, ангина и ее осложнения, ревматический и ревматоидный полиартрит, подагра, туберкулез и т.д.; онкологические; общесоматические. - Аллергологический анамнез. - Наследственная отягощенность. 4. Общий статус. - Физическое развитие. - Состояние костно-мышечной системы; желудочно-кишечного тракта; органов дыхания; сердечно-сосудистой системы; нервной системы; эндокринной системы. 5. Развитие настоящего заболевания. - Указать начало развития патологического процесса, предыдущие лечебные мероприятия - если имели место, то какие: терапевтические, хирургические, ортопедические, их эффективность. - Имели ли место: вредные привычки, чрезмерное открывание рта, травмы челюстно-лицевой области, сложное удаление жевательных зубов, скрежет зубами, быстрая утомляемость мышц. 6. Данные объективного исследования. - Внешний осмотр лица в положении центральной окклюзии: контур симметричный, асимметричный, пропорциональный, непропорциональный, без видимых изменений. - Выражение лица: спокойное, напряженное. - Носогубные складки: выражены умеренно, сильно. - Кожные покровы лица и области височно-нижнечелюстного сустава, гиперемия, припухлость. Пальпация лимфатических узлов: поднижне-челюстных, подзатылочных, шейных. - Пальпация височно-нижнечелюстного сустава и жевательных мышц. Состояние жевательной и мимической мускулатуры: напряженное, нормальное, вялое, наличие болевых точек. - Изучение движений нижней челюсти: толчкообразные, зигзагообразные, плавные, прерывистые. - Наличие смещения нижней челюсти: вправо, влево, отсутствует. - Исследование амплитуды свободных движений нижней челюсти при открывании рта; степень открывания рта: свободное, ограниченное. Измерение расстояния между режущими краями центральных резцов. - Высота нижнего отдела лица: уменьшена, сохранена. - Видимые слизистые: без патологических изменений; указать, какие изменения при их наличии. - Слизистая оболочка преддверия и собственно полости рта, языка: цвет, влажность, тургор, патологические изменения. - Наличие пломб, протезов, кариеса, пульпита, периодонтита, подвижности зубов, повышенной стираемости зубов, дефекты зубных протезов. - Зубной ряд: интактный, дефект зубного ряда. Наличие трем, диастем. - Указать вид прикуса. - Окклюзиограмма, исследуются окклюзионные контакты. - Анализ функциональной окклюзии в индивидуально настроенном ар-тикуляторе с использованием лицевой дуги. - Определение центрального соотношения челюстей. - Альвеолярный отросток и альвеолярная часть челюстей. Наличие или отсутствие атрофии или гипертрофии. - Аускультация области суставов, определяются хруст, крепитация, щелканье. 7. Специальные методы исследования морфологического и функционального состояния височно-нижнечелюстного сустава. - Рентгенотомография двух суставов в 2 положениях нижней челюсти: в центральной окклюзии и при максимально открытом рте. - Компьютерная рентгенотомография. - Магнитно-резонансная томография: признаки патологии костных элементов, суставного диска, связочного аппарата и жевательных мышц. - Рентгенокинематография - для регистрации движений головки нижней челюсти при различных состояниях. - Реоартрография - изучение нарушений гемодинамики в этиологии и патогенезе височно-нижнечелюстного сустава при нарушениях окклюзии. - Фоноартрография - изучение суставного шума в результате внутрисуставных нарушений (гипермобильность, подвывих, вывих головки нижней челюсти, выпадение диска). - Графические методы исследования - внутри- и внеротовая регистрация движений нижней челюсти, позволяющая оценить симметричность движений головки нижней челюсти, выявить преждевременные окклю-зионные контакты, изменяющие траекторию движений нижней челюсти. - Бесконтактная регистрация движений нижней челюсти. 8. Диагноз. - Морфологическая часть диагноза (патология височно-нижнечелюстного сустава). - Функциональная часть диагноза (потеря жевательной эффективности по Н.И. Агапову, И.М. Оксману, нарушение речи, глотания). - Нарушение эстетических норм, морфологии и функции челюстно-лицевой области. - Осложнения. - Сопутствующая патология, не связанная патогенетически с основным заболеванием. 9. План лечения. - Комплексное лечение, включающее: этиологическую, сиптоматиче-скую, патогенетическую терапию. - Санация полости рта, коррекция имеющихся протезов, избирательное пришлифовывание зубов, ортопедическое и ортодонтическое лечение, физиотерапия, рефлексотерапия, миогимнастика. 10. Дневник. Этапы ортопедического лечения по посещениям. 11. Эпикриз.
ГЛАВА 12. ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ЧЕЛЮСТНО-ЛИЦЕВОЙ ПАТОЛОГИЕЙ По данным Б.Д. Кабакова, в военное время (опыт Великой Отечественной войны) ранения челюстно-лицевой области составили 93-95 % общего числа травм, ожоги - 2-3 %, контузии - 2-3 %. В условиях современной войны и применения ядерного оружия предполагается, что поражения челюстно-лицевой области будут составлять только 20 % (ожоги 8 %, травмы 6 %, радиационные поражения 6 %), а комбинированные - 80 % (ожог + травма - 60 %, ожог + радиационное поражение - 5 %, травма + радиация + ожог - 10 %). Становится ясно, что преобладать будут тяжелые повреждения. В эпоху индустриализации и автоматизации растет число техногенных катастроф, а вместе с ними и количество травм челюстно-лицевой и черепно-лицевой области. Возрастающая интенсивность травматизма позволяет считать, что его опасность для людей до 60 лет выше, чем сердечно-сосудистые и онкологические заболевания. По многочисленным данным статистики, при автодорожных авариях в 70 % случаев травмируется голова, при других видах аварий частота поражений головы составляет 30 %. Травматизация среднего отдела лица и челюстей на территории Европы неуклонно растет. Соотношение переломов в среднем отделе лица и челюстей в настоящее время приближается 1+1 или 1+2, так как учащаются автодорожные аварии, бытовой, спортивный и производственный травматизм. Травматизация мужчин в 7 раз выше, чем женщин. В настоящее время среди переломов костей лицевого скелета: 71 % - переломы нижней челюсти, 25 % - переломы среднего отдела лица, 4 % - сочетанные травмы среднего и нижнего отделов лица. Среди переломов нижней челюсти: 36 % - мыщелковый отросток, processus condylaris; 21 % - угол челюсти; 3 % - ветвь, а оставшаяся часть - переломы в области клыков, премоляров, моляров. Перелом - это частичное или полное нарушение целостности кости под влиянием повышенной механической нагрузки или патологического процесса. По этиологическому признаку различают переломы челюсти: • травматические: - огнестрельные; • - неогнестрельные, по числу отломков могут быть: V одинарными; • V двойными; • V тройными; • V множественными; • V двусторонними; • патологические (спонтанные) переломы возникают вследствие протекания болезненного процесса в кости или организме, например при остеомиелите, новообразованиях кости, сифилисе, туберкулезе. По характеру перелома челюсти различают: • полный (нарушается непрерывность челюсти); • неполный. Переломы делят также: • на открытые; • закрытые. В зависимости от линии перелома различают: • линейные; • осколочные; • поперечные; • продольные; • косые; • зигзагообразные; • в пределах зубного ряда; • за пределами зубного ряда. Учитывая большое многообразие переломов, для правильной диагностики и выбора метода лечения больных используют подробные классификации переломов челюстей. Наиболее информативны классификации В.Ю. Курляндского, З.Я. Шур, И.Г. Лукомского, И.М. Оксмана. 12.1. ПРИНЦИПЫ КОМПЛЕКСНОГО ЛЕЧЕНИЯ ОГНЕСТРЕЛЬНЫХ И НЕОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ При лечении переломов челюстей различают 4 вида помощи: • первая помощь на месте происшествия - ее оказывает сам пострадавший или посторонние люди; • первая доврачебная помощь или врачебная помощь - оказывает медицинская сестра, фельдшер, зубной врач или врач скорой помощи; • простое амбулаторное лечение (амбулаторное специализированное лечение) - проводит стоматолог в амбулаторных условиях; • сложное специализированное лечение (стационарное лечение) - проводит стоматолог в специализированном лечебном учреждении. Основные принципы лечения на всех этапах - своевременность, индивидуальность, комплексность, преемственность, простота и надежность методов лечения повреждений костей лица с сохранением функции нижней челюсти и височно-нижнечелюстного сустава, а также раннее функциональное лечение. Первая помощь состоит в предупреждении осложнений после травмы, борьбе с болевым шоком, кровотечением, а также с асфиксией. Больного укладывают на бок или на живот. При отсутствии перевязочного материала при оказании первой помощи можно сделать повязку из любого куска материала, складываемого в виде треугольной косынки. При переломах нижней челюсти в качестве импровизированной шины пращи можно применить изогнутый кусок картона, фанеры или другого плотного материала. Такую шину прокладывают ватой, обертывают марлей и фиксируют круговой головной или пращевидной повязкой. Наиболее важным служит обеспечение свободного дыхания, устранение асфиксии, которая может возникнуть за счет смещения языка назад, закрытия просвета трахеи кровяным сгустком или съемным протезом. Первая врачебная помощь (транспортная иммобилизация) заключается в обеспечении транспортной иммобилизации и прикрытии раневой поверхности марлевой повязкой, обезболивании и обеспечении доставки пострадавшего в стационар. Для предупреждения асфиксии необходимо тщательно осмотреть полость рта, удалить кровяные сгустки, инородные тела, слизь, остатки пищи, рвотные массы, выдвинуть угол нижней челюсти вперед. Если данные мероприятия не позволили освободить дыхательные пути, необходимо провести трахеотомию. Наиболее простой и быстрый метод - коникотомия (рассечение перстневидного хряща) или тиреотомия (рассечение щитовидного хряща), в образованную щель вставляют канюлю. Временное шинирование отломков служит одним из средств предупреждения шока, оно неотъемлемо для остановки кровотечения или его предупреждения, для прекращения боли. В мирное время транспортная иммобилизация проводится врачами или фельдшерами станций скорой помощи или врачами участковых больниц. Для временного закрепления отломков верхней и нижней челюсти можно использовать стандартные транспортные пращевидные повязки, шины, пращи Д.А. Энтина, комплект Я.М. Збаржа (рис. 12-1). Подбородочная праща применяется на срок 2-3 дня, когда имеется достаточное количество зубов, фиксирующих прикус. Для иммобилизации отломков нижней челюсти и при переломах альвеолярного отростка верхней челюсти можно применить лигатурное связывание челюстей бронзоалюминиевой проволокой диаметром 0,5 мм. Допол-
Рис. 12-1. Стандартная подбородочная праща по Д.А. Энтину прикреплена с помощью головной повязки из стандартного комплекта Я.М. Збаржа нительно после этого проводится фиксация подбородочно-теменной праще-видной повязкой. При переломах беззубых челюстей в качестве транспортной шины могут быть использованы зубные протезы пациентов в сочетании с подбородочной пращой. Для укрепления транспортных шин существуют специальные головные повязки - шапочки, представляющие собой матерчатый круг, головной обруч с головными валиками и крючками или петлями для фиксации резиновых трубок. В зависимости от тяжести и характера травматического повреждения может быть проведено простое амбулаторное лечение (амбулаторное специализированное лечение), которое проводит стоматолог в амбулаторных условиях, либо пациента транспортируют в стационар в стоматологическое отделение, где ему будет проведено сложное специализированное лечение. Амбулаторное лечение обычно проводят в случаях неосложненных переломов нижней челюсти, а также переломов альвеолярного отростка верхней челюсти при невозможности или отказе в проведении стационарного лечения. Лечение переломов челюсти имеет 2 цели: восстановление анатомической целостности, восстановление функций пострадавших элементов зубочелюст-ной системы. Для этого необходимо провести сопоставление отломков в правильное положение (репозиция) и удерживать (иммобилизация) их до момента заживления перелома. Для данных задач используют ортопедические и хирургические способы лечения. Специализированное лечение обычно начинают с обследования, которое проводят с рентгенологическим определением характера перелома. При необходимости кроме стоматолога в обследовании участвуют хирурги, травматологи, нейрохирурги, отоларингологи, офтальмологи, реаниматологи и др. В зависимости от клинической картины врач выбирает метод обезболивания. При множественных и сочетанных переломах лицевого скелета, после выведения пострадавшего из состояния шока под общим обезболиванием проводят мероприятия по иммобилизации отломков с использованием способов, не препятствующих ревизии бронхиального дерева, функции нижней челюсти, кормлению и уходу за полостью рта. Лечебная тактика при черепно-мозговой травме зависит от ее вида и тяжести. При дыхательной недостаточности, кровотечениях, нарастающих явлениях пневмоторакса вначале проводят их хирургическое лечение, а затем иммобилизацию поврежденных лицевых костей. Выбор метода лечения повреждений лицевого скелета зависит от характера и тяжести доминирующей травмы, общего состояния и возраста больного, а также локализации и характера смещения отломков. Наиболее распространенный способ ортопедического лечения - назубное проволочное шинирование, предложенное С.С. Тигерштедтом еще во время Первой мировой войны (1916). В 1967 г. В.С. Васильевым была разработана стандартная ленточная шина из нержавеющей стали с готовыми зацепными крючками (рис. 12-2).
Рис. 12-2. Шины для назубного шинирования при переломах челюсти: а - гнутая проволочная шина С.С. Тигерштедта; б - стандартная ленточная шина для межчелюстной фиксации по В.С. Васильеву Различают гнутые шины из проволоки: • гладкую шину-скобу; • гладкую шину с распоркой; • шину с зацепными петлями; • шину с зацепными петлями и наклонной плоскостью; • шину с зацепными петлями и межчелюстной тягой. Для шинирования необходимы следующие инструменты: • крампонные щипцы; • плоскогубцы; • анатомический и зубоврачебный пинцеты; • иглодержатель; • зажим; • зубоврачебное зеркало; • напильник по металлу; • ножницы коронковые. Из материалов необходимы: • алюминиевая проволока толщиной 1,5-2 мм отрезками по 25 см; • бронзоалюминиевая или медная проволока длиной 5-6 см толщиной 0,40,6 см; • резиновая дренажная трубка с отверстием 4-6 мм для резиновых колец; • перевязочный материал. Перед наложением шины нужно освободить рот больного от остатков пищевых масс, налета, сломанных зубов, костных осколков, сгустков крови марлевыми шариками, смоченными в 3 % растворе пероксида водорода, с последующим орошением перманганатом калия 1÷1000. При необходимости проводят обезболивание. При припасовке и наложении алюминиевых шин (рис. 12-3) необходимо придерживаться определенных требований. • Шина должна быть выгнута по вестибулярной поверхности зубного ряда с таким расчетом, чтобы она прилегала к каждому зубу хотя бы в одной точке. Изгибать ее по контурам коронок зубов не обязательно. • Шина не должна прилегать к слизистой оболочке десны во избежание образования пролежней. • Концы шины изгибают в виде крючка вокруг дистально расположенного зуба по форме экватора или в виде шипа и вводят в межзубной промежуток дистальных зубов с вестибулярной стороны.
Рис. 12-3. Виды проволочных шин: а - гладкая шина-скоба; б - шина по Schelhorn; в - проволочная шина со скользящим шарниром по Померанцевой-Урбанской; г - гладкая проволочная шина при вколоченном переломе • Дугу изгибают пальцами по зубному ряду с частой коррекцией в полости рта, избегая повторного подгибания. • Недопустимо насильственное прижатие шины к зубам во избежание боли и смещения отломков. • При наличии дефекта в зубном ряду на шине выгибают петлю в форме буквы П, верхняя перекладина которой соответствует ширине дефекта и обращена в полость рта. • Петли изгибают крампонными щипцами. Расстояние между петлями не более 15 мм, по 2-3 петли на каждой стороне. Зацепная петля должна быть длиной не более 3 мм и изогнута под углом 45° к десне. Петли не должны травмировать слизистую оболочку полости рта. • Шину фиксируют лигатурами к возможно большему числу зубов. Лигатуры закручивают по часовой стрелке, излишки обрезают и загибают по направлению к центру так, чтобы они не травмировали слизистую оболочку. Гладкая шина-скоба показана: • при переломах альвеолярного отростка, если возможно одномоментное вправление отломков; • при срединных переломах нижней челюсти без вертикального смещения отломков; • при переломах в пределах зубного ряда, если он не сопровождается вертикальным смещением отломков; • при двусторонних и множественных переломах нижней челюсти в пределах зубного ряда, когда на каждом отломке сохраняется достаточное число зубов. При этих же показаниях можно применять стандартные шины В.С. Васильева. Гладкая шина с распоркой применяется при переломах с дефектом зубного ряда. При вертикальном смещении отломков в случае перелома в пределах зубного ряда применяют шины с зацепными петлями. Шины с межчелюстным вытяжением применяют для лечения переломов за зубным рядом. При лечении переломов с вертикальным смещением отломков применяют прямую межчелюстную резиновую тягу. Для лечения переломов со смещением отломков в двух плоскостях показана косая межчелюстная тяга. При переломах нижней челюсти с малым числом зубов на отломках или при полном их отсутствии применяют накостные внеротовые аппараты В.Ф. Рудь-ко, Я.М. Збаржа. С целью упрощения техники изготовления назубных шин и улучшения фиксации отломков нижней челюсти предложено применять быстротвердеющую пластмассу, основным показанием к применению которой служит закрепление костных отломков после их установле
|
|||||
|
Последнее изменение этой страницы: 2016-08-10; просмотров: 438; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.133.155.253 (0.013 с.) |