Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Клиническая картина аллергического стоматита, вызванного пластмассовыми протезамиСодержание книги
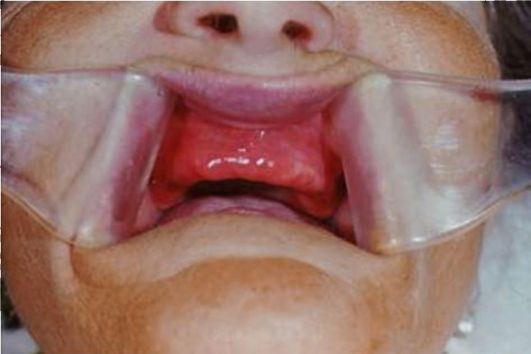
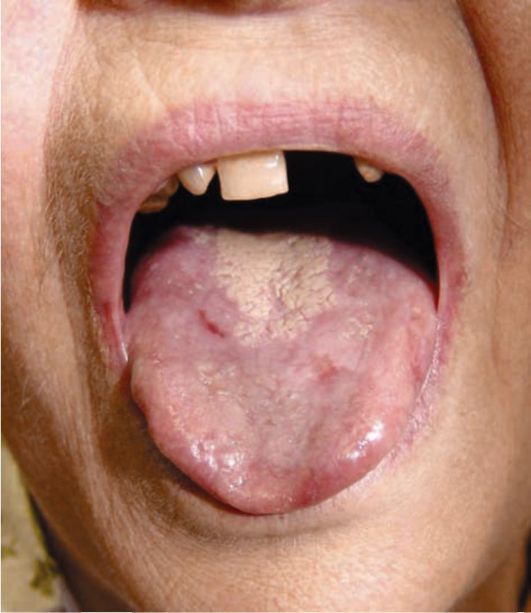
Поиск на нашем сайте Слизистая оболочка нёба имеет вид как бы гранулированных, ярко-красных, блестящих воспалительных очагов, резко очерченных по контуру, а по форме и величине точно соответствующих размеру протеза. Воспаление, которое возникло в результате механического воздействия, не имеет такой четко выраженной формы. Оно зависит от степени механического воздействия. Следует подчеркнуть, что механическое воздействие является способствующим, подготавливающим фактором. Кроме того, нарушается обмен веществ в очаге воспаления, что также способствует развитию аллергической реакции на акриловые протезы. Иногда воспаление распространяется за пределы протезного ложа на участки слизистой оболочки губ, щек, спинки языка, которые контактируют с наружной поверхностью протезов, в том числе и опосредованно. Механическое раздражение протезом усугубляет картину аллергического воспалении, и на фоне гиперемированной разрыхленной слизистой оболочки протезного поля могут обнаруживаться структурные изменения гипертрофического характера: мелкие ворсиноподобные, папилломатозные разрастания, крупные грибовидные одиночные папилломы, иногда заеды в углах рта. В отдельных случаях объективно не отмечается признаков воспаления (рис. 9-6). Для больных аллергическим стоматитом, пользующихся съемными протезами из акриловой пластмассы, характерны также другие аллергические реакции: покраснение кожи, повышение температуры тела (37-37,4 °С), острый дерматит лица, кистей рук, диспепсия, чувство жжения в желудке, хронический ринит, конъюнктивит и др. Появление этих реакций больные связывают с протезами из пластмассы. Снятие протезов, как правило, вызывает улучшение состояния, при введении протеза в полость рта вновь возникает клиническая картина заболевания. Следует отметить, что аллергические реакции на акрилаты, проявляющиеся вне полости рта, возникают при измененной реактивности организма.
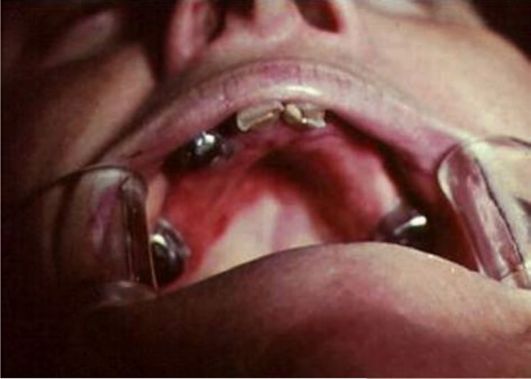
Рис. 9-6. Проявления акрилового стоматита Токсический стоматит, обусловленный зубными протезами из акриловой пластмассы Механизм токсического влияния мономера связан с блокированием SH-групп. С веществами, содержащими SH-группы, связаны важнейшие биохимические превращения: проведение нервного импульса, тканевое дыхание, проницаемость клеточных мембран, мышечное сокращение и др. Токсический стоматит в полости рта может возникнуть при пользовании акриловым протезом, когда содержание остаточного мономера в протезе высокое вследствие грубого нарушения режима полимеризации. Характерно быстрое и выраженное проявление интоксикации. После наложения съемных протезов через 1-7 сут ощущается сильное жжение слизистых оболочек полости рта под протезом, жжение губ. Снятие протеза уменьшает эти ощущения, но они не исчезают полностью (рис. 9-7). При осмотре полости рта выявляют сухость слизистых оболочек полости рта (чаще только под съемным протезом на верхней челюсти), гиперемирован-ный сухой язык, сосочки его сглажены, атрофированы. Возможны как гипо-, так и гиперсаливация.
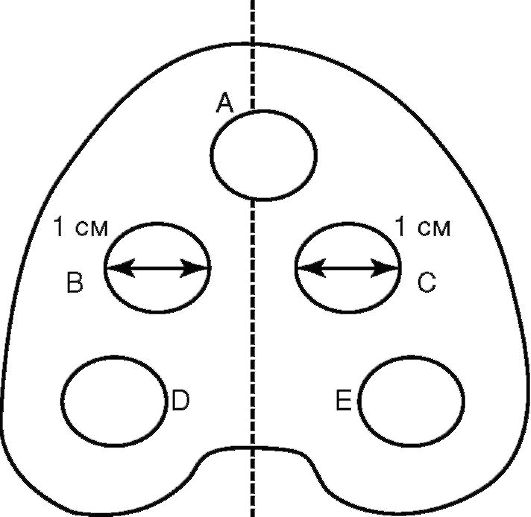
Рис. 9-7. Проявления токсического стоматита соответственно границам пластиночного протеза Токсины нарушают функцию парасимпатических нервов, а также тканей слюнных желез, что приводит к изменению обмена гистамина и серотонина, калия, белка, следствием чего является гипосаливация. При гиперсаливации таких изменений не отмечено. Обследование больного с аллергическим стоматитом начинается с изучения и анализа аллергологического анамнеза, в котором большое значение следует придавать факторам, способствующим аллергии (отягощенная наследственность, сопутствующие аллергические заболевания - ринит, крапивница, экзема, отек Квинке, бронхиальная астма и т.д.). Следует учитывать заболевания желудочно-кишечного тракта, глистную инвазию, климактерический период, эндокринные заболевания. Особое внимание обращают на сроки пользования протезами, время появления неприятных ощущений, признаков воспаления (до или после наложения протезов) в полости рта, одновременность изготовления протезов, сроки их переделки. Отмечают степень увлажненности слизистой оболочки полости рта и характер слюны (жидкая, вязкая, пенистая). Кожные (аппликационные, скарификационно-компрессионные) пробы на акриловую пластмассу, по данным большинства исследователей, недостаточно информативны: в 98 % случаев результаты отрицательны, что не согласуется с клинической картиной. Очень важна оценка гигиенического состояния базисов протезов. Очень простой является методика E. Ambjornsen (рис. 9-8). Протезный налет исследуют в 5 участках базиса протеза с внутренней стороны и оценивают по четырехбалльной системе в каждом участке: 0 - при поскабливании острым инструментом по базису протеза нет видимого налета; 1 - налет виден только на инструменте, которым проводили соскабливание участков базиса; 2 - в оцениваемых участках есть видимый налет; 3 - имеется обилие видимого налета в исследуемых участках. При оценке результата баллы суммируются. Сумма баллов от 0 до 3 свидетельствуют о малом количестве протезного налета, а 4 и выше - о выраженном его количестве. У лиц с неудовлетворительной гигиеной зубных протезов возможно развитие реакции тканей протезного ложа, аналогичной аллергии по типу контактного воспаления. Экспозиционно-провокационная проба состоит в выведении протеза из полости рта (экспозиция по времени) и введении его туда же (провокация), она бывает положительной не только
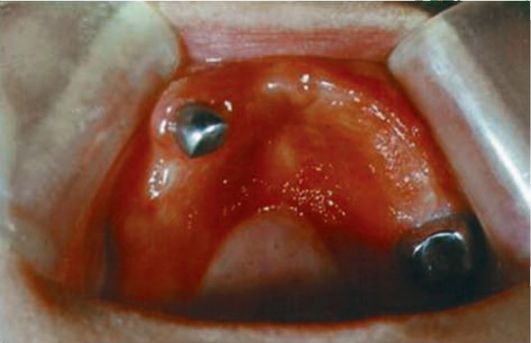
Рис. 9-8. Участки исследования на наличие налета по E. Ambjornsen. A - нёбный; B - срединный правый; C - срединный левый; D - задний правый; E - задний левый у больных с аллергическим стоматитом, но и с токсико-химическим и механическим поражением. Лейкопеническая проба (определение количества лейкоцитов в крови у больного без протезов и после двухчасового ношения протезов) у больных аллергическим стоматитом, вызванным акрилатами, характеризуется лейкопенией (количество лейкоцитов уменьшается не менее чем на 1000 в 1 мл). Тест химического серебрения (золочения, палладирования и др.) внутренней поверхности акрилового протеза (металлизация протеза) достаточно прост и информативен. Проба положительная у больных аллергическим стоматитом и токсической реакцией на акрилаты, отрицательная - при механическом воспалении. Аллергический стоматит может сопровождаться "обложенностью" языка, наличием на нем участков десквамации. Больного направляют к врачу-гастроэнтерологу для исключения заболеваний желудочно-кишечного тракта, проводят соскоб с языка для выявления грибов рода Candida. У женщин следует выяснить, не находятся ли они в состоянии климакса. При содержании глюкозы в крови более 6,1 ммоль/л больного необходимо направить на консультацию и лечение к эндокринологу. Исследование ферментов ротовой жидкости и крови при токсической реакции на акриловые пластмассы с явлениями воспаления показывает значительное (в 2-4 раза) повышение активности щелочной фосфатазы (ЩФ), лактатдегидрогеназы (ЛДГ), но при этом активность кислой фосфатазы (КФ) снижается. Тест "Оценка качества и правильности выбора конструкции съемных протезов" позволяет дифференцировать механическое раздражение от токсического и аллергического стоматита. Механическое раздражение может быть вызвано длинными острыми краями протезов, шероховатостью его внутренней поверхности, деформированным базисом протеза, повышением жевательного давления на отдельных участках протезного ложа вследствие неправильного снятия оттисков, неправильной анатомической постановкой зубов, техническими ошибками, а также нарушением фиксации протезов, наличием анатомических образований на челюстях и др. При оценке качества съемного протеза можно учитывать сроки адаптации к ним. Проф. В.Ю. Курляндский описал 3 фазы привыкания: • раздражение (день наложения протезов); • частичного (1-5 дней) торможения; • полного (5-30 дней) торможения. При повторном протезировании сроки адаптации сокращаются. При осмотре слизистых оболочек полости рта выявляют очаговое или разлитое воспаление полости рта, "отсутствие" воспаления. Э.С. Каливраджиян и соавт. разработали методику, благодаря которой можно оценить интенсивность воспалительного процесса по степени окрашивания слизистых оболочек протезного ложа (рис. 9-9). Для этого они предлагают в течение первых 30-60 мин после наложения протеза выявлять зоны повышенной нагрузки на слизистую оболочку под базисом с помощью окраски внутренней поверхности последнего раствором Шиллера-Писарева с последующим контрастированием толуидиновым синим. При этом реакция видна невооруженным глазом.
Рис. 9-9. Проявления протезного стоматита у пациентки соответственно границам протезного ложа Очаговое воспаление характерно для механического раздражения протезом. Разлитое воспаление чаще связано с токсической или аллергической реакцией на пластмассу. Акриловый аллергический стоматит необходимо дифференцировать от грибкового (кандидозного) стоматита. Кандидозный стоматит Материал базиса акрилового протеза во время пользования поглощает воду, что способствует деструкции пластмассы, возникновению внутренних напряжений и образованию пор. Шероховатость и пористость, а также плохой уход за протезами благоприятствуют проникновению микроорганизмов полости рта в базис и образованию на его поверхности налета, в котором содержатся углеводы, белки, клетки слущенного эпителия, лейкоциты и др. Наиболее часто остатки пищи задерживаются под базисами съемных пластиночных протезов верхней челюсти. В результате этого создаются благоприятные условия для жизнедеятельности грибов, особенно рода Candida albicans. Патогенез: • эндотоксикоз (воздействие на органы и ткани полости рта продуктов жизнедеятельности гриба рода Candida): - в кислой среде грибы переходят в паразитирующую форму, почкуются, выделяя ферменты, расщепляют белки, углеводы, жиры, кератин; - в базисах протезов накапливаются органические кислоты, СО2, пигмен- ты, усугубляя процессы старения полимеров; • аллергическая реакция замедленного действия на клетки гриба рода Candida (выступают как аллерген); • дисбиоз полости рта. Микроорганизмы налета, утилизируя углеводы пищи, создают критическое значение pH в ретенционных пунктах. Candida albicans - самый частый и ин-вазивный гриб в ротовой полости. Он лучше "прилипает" к эпителию по сравнению с другими видами микроорганизмов, выделяет эндотоксин, и иммунные реакции на него могут вызвать аллергическую реакцию. Токсические продукты усугубляют поражения тканей при механической травме. Клиническая картина Грибковый стоматит проявляется гипертрофированной, отечной слизистой оболочкой протезного ложа, часто отмечаются папилломатоз и сухость, т.е. клиническая картина напоминает аллергическое воспаление или механическое раздражение съемными протезами. Излюбленная локализация гриба - углы полости рта, язык. Появляются трещины в углах рта, покрытые корочками. Язык обложен, складчатый. Грибковый стоматит характеризуется триадой: воспалением нёба, языка, углов рта (рис. 9-10). Диагностика • Клинические методы: - опрос (выявление характерных жалоб и сбор анамнеза); - осмотр слизистой оболочки и органов полости рта; - оценка качества и правильности конструкций зубных протезов; - клинический анализ крови; - проба с экспозицией. • Параклинические методы: - определение уровня остаточного мономера в базисах протезов (газовая хроматография и др.); - определение рН слюны; - определение болевой чувствительности слизистой оболочки под протезом; - гигиеническая оценка протезов и состояния полости рта;
Рис. 9-10. Клиническая картина при кандидозе полости рта - эпимукозные тесты; - лейкопеническая проба; - тромбоцитарный тест; - иммунологические пробы; - определение характера микробной флоры: - соскоб с языка; - соскоб с базиса протеза; - соскоб со слизистых оболочек; - подбор чувствительности организма к конструкционным материалам; - при наличии металлических включений - измерение электропотенциалов полости рта; - определение активности ферментов слюны. При обследовании больных с аллергическим стоматитом, вызванным акриловой пластмассой, наличие гриба Candida на слизистой оболочке протезного ложа и прилегающей поверхности съемного протеза способствует старению пластмасс и служит показателем плохого гигиенического ухода за протезами и полостью рта. Симптомы, сходные с симптомами аллергического стоматита, наблюдаются и при других патологических состояниях: авитаминозах, синдроме Шегрена, сахарном диабете, пониженной или отсутствующей кислотообразующей функцией желудка, психических расстройствах, базедовой болезни, медикаментозном стоматите. Для предупреждения развития явлений непереносимости акриловых протезов необходимо проводить оценку биосовместимости и биоинертности материалов зубных протезов с организмом пациента по иммунобиохимическим показателям слюны и крови. Кроме того, следует строго соблюдать технологии изготовления зубных протезов и принцип законченности лечения: стоматологи-ортопеды должны заканчивать лечение лишь в том случае, когда пациенты не только могут пользоваться зубными протезами, но и соблюдают правила гигиенического ухода за ними, а также выполняют рекомендации по их хранению. 9.1.4. Оказание помощи при неотложных состояниях В своей практической деятельности врачам стоматологам-ортопедам нередко приходится сталкиваться с осложнениями общесоматического характера, при которых пациенты нуждаются в оказании им неотложной помощи. Актуальность этой проблемы обусловлена рядом специфических особенностей амбулаторного стоматологического приема, в том числе ортопедического. Во-первых, ортопедическое пособие чаще всего оказывается на фоне сопутствующей соматической и психоневрологической патологии, особенно у лиц зрелого и пожилого возраста, которая усугубляется страхом перед стоматологическим вмешательством у пациентов, имеющих опыт лечения в условиях неадекватной анестезии. Это создает характерный психоэмоциональный настрой, повышает чувствительность к боли, вызывает изменения в нервной и гипоталамо-гипофизарно-надпочечниковой системах, проявляющиеся побочными реакциями. Во-вторых, возможности тщательного обследования паци- ентов с целью выявления нарушений жизненно важных органов и их функций ограничены во времени и технической оснащенности ортопедических отделений и кабинетов. В-третьих, существует потенциальная опасность побочного действия анестезирующих препаратов, применяемых для обезболивания, а также аллергической реакции на медикаменты и материалы, используемые при ортопедическом лечении. И наконец, в-четвертых, врачи-стоматологи, в том числе и ортопеды, не всегда способны квалифицированно оказать неотложную помощь из-за слабой теоретической подготовки, а зачастую просто из-за отсутствия необходимых медикаментов, материалов, инструментария и оборудования. Это, к сожалению, не освобождает врача от ответственности. В структуре неотложных состояний значительный удельный вес занимают обморок, коллапс, бронхиальная астма, эпилепсия, диабетические комы и другие нозологические формы. Клиника неотложных состояний, их дифференциальная диагностика и принципы оказания помощи достаточно подробно изложены в учебниках по внутренним болезням и во многих монографиях. Алгоритмы действия медицинского персонала при оказании неотложной помощи в условиях ортопедического приема приводятся ниже.
Алгоритм неотложной помощи при коллапсе
Неотложная фармакотерапия при гипертоническом кризе
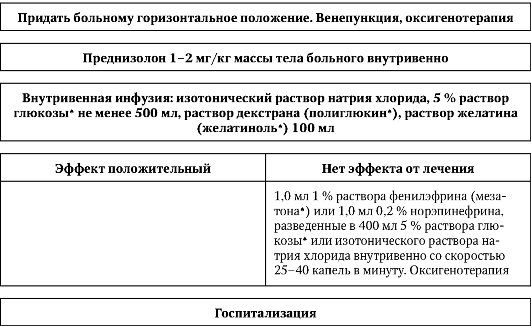
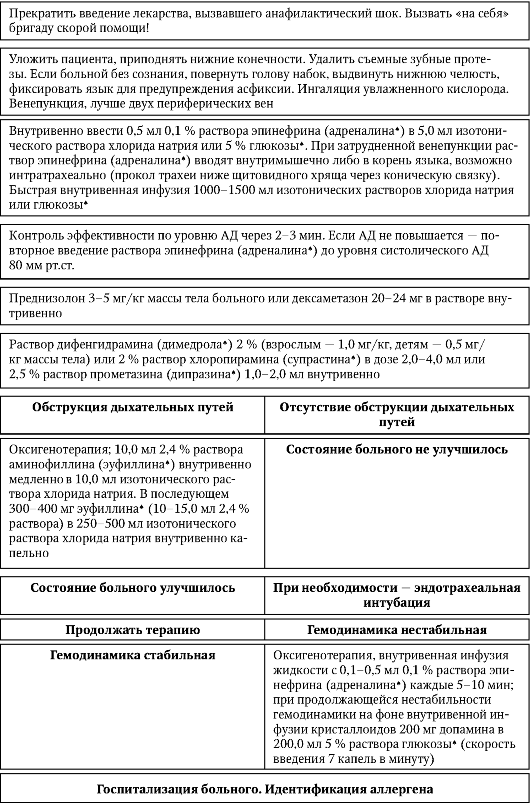
Алгоритм проведения неотложных мероприятий при анафилактическом шоке
Алгоритм неотложной помощи при приступе стенокардии
Алгоритм оказания неотложной помощи больному при остром инфаркте миокарда до прибытия бригады скорой помощи
Алгоритм неотложной помощи при приступе бронхиальной астмы
Алгоритм неотложной помощи при кровотечении
Алгоритм неотложной помощи при случайном инъекционном введении агрессивных жидкостей
Список оборудования и лекарственных средств для оказания неотложной помощи • Оборудование, инструментарий, материалы: - аппарат для измерения артериального давления (тонометр); - бинт; - вата; - воздуховод; - жгут; - иглы с широким просветом (4 шт. из системы переливания крови) - для прокола конической связки или при асфиксии; - кислород медицинский; - лейкопластырь; - роторасширитель. - ручной респиратор (мешок Амбу); - система для переливания жидкостей; - слюноотсос; - трахеостомическая канюля; - фонендоскоп; - шприцы; - штатив; - языкодержатель. • Лекарственные средства: - атропина раствор; - аскорбиновой кислоты раствор; - метамизола натрия (анальгин♠) раствор; - эпинефрина раствор (адреналин♠); - баралгин♠ раствор; - менадиона натрия бисульфит (викасол♠) раствор; - растворы глюкозы♠ 5 %; 10 %; 40 %; - желатина (желатиноль♠) раствор; - дифенгидрамина (димедрол♠) раствор; - бендазол (дибазол♠) раствор; - дексаметазона раствор; - этамзилат (дицинон♠); - инсулин простой; - ландыша листьев гликозид (коргликон♠); - кофеина раствор; - никетамид (кордиамин♠); - кальция хлорид; - магния сульфат; - метоциния йодид (метацин♠) раствор; - фенилэфрина (мезатон♠) раствор; - раствор аммиака водный; - норэпинефрин (норадреналин♠); - дротаверин (но-шпа♠), раствор и таблетки; - нитроглицерин, таблетки и капсулы; - калия и магния аспарагинат (панангин♠); - папаверин; - преднизолона раствор; - прометазина (дипразин♠) раствор; - декстрана (полиглюкин♠) раствор; - диазепам; - хлоропирамин (супрастин); - клемастин (тавегил♠); - фуросемида раствор; - аминофиллина (эуфиллина♠) раствор. Посиндромный перечень лекарственных препаратов, необходимых для оказания экстренной помощи в стоматологическом кабинете • Приступ стенокардии: - нитроглицерин в таблетках, или в капсулах, или в аэрозоле; - корвалол♠ или валокордин♠; - диазепам (сибазон♠, седуксен♠, реланиум♠); - баралгин♠ или трамадол (трамал♠). • Острый инфаркт миокарда: - нитроглицерин; - тримеперидин (промедол♠) или трамадол; - баралгин♠; - диазепам (сибазон♠, седуксен♠, реланиум♠); - хлоропирамин (супрастин♠), или дифенгидрамина раствор (димедрол♠), или прометазина раствор (дипразин♠), или клемастин (тавегил♠); - атропин. • Гипертонический криз: - клонидин (клофелин♠); - бендазол (дибазол♠); - папаверин; - диазепам (сибазон♠, седуксен♠, реланиум♠); - магния сульфат; - нифедипин; - верапамил; - фуросемид. • Приступ пароксизмальной тахиаритмии: - раствор верапамила или 10 % раствор лидокаина. • Обморок: - аммиака водный раствор; - 10 % раствор кофеина; - никетамид (кордиамин♠). • Коллапс: - 1 % раствор фенилэфрина (мезатон♠); - раствор никетамида (кордиамин♠); - 10 % раствор кофеина; - преднизолон или дексаметазон. • Лекарственный анафилактический шок: - 0,1 % раствор эпинефрина (адреналин♠); - 0,1 % раствор норэпинефрина (норадреналин♠); - 2,4 % раствор аминофиллина (эуфиллина♠); - полиглюкин♠, реополиглюкин♠; - натрия хлорида изотонический раствор; - 5 % раствор глюкозы♠; - аэрозоль алупента♠; - 0,1 % раствор атропина; - 2 % хлоропирамин (супрастин♠), 0,1 % раствор клемастина (тавегил♠); - преднизолон или дексаметазон; - баралгин♠ или трамадол; - диазепам (сибазон♠, седуксен♠, реланиум♠); - фуросемид; - 0,06 % раствор ландыша листьев гликозида (коргликон♠). • Приступ бронхиальной астмы: - аэрозоли бронхолитиков (фенотерол или сальбутамол); - таблетки изопреналина 0,005 (изадрина) или эфедрина 0,025; - 2,4 % раствор аминофиллина (эуфиллина♠); - преднизолон или дексаметазон; - 2 % хлоропирамин (супрастин♠), 0,1 % раствор клемастина (тавегил♠); - атропина 0,1 % (или 0,1 % раствор метоциния йодид (метацин♠); - 0,1 % раствор эпинефрина (адреналин♠). • Острая крапивница: - 2 % раствор хлоропирамина (супрастин♠) или клемастин (тавегил♠) 0,1 %; - преднизолон или дексаметазон; - 0,1 % раствор эпинефрина (адреналин♠); - эфедрина раствор 5 %; - кальция глюконата 10 %. • Отек Квинке: - 2 % раствор хлоропирамина (супрастин♠) или клемастин (тавегил♠) 0,1 %; - преднизолон (или дексаметазон); - 0,1 % раствор эпинефрина (адреналин♠); - эфедрина раствор 5 %; - фенилэфрин (мезатон♠) раствор 1 %; - раствор фуросемида (лазикса♠) для в/в введения 20 мг/2 мл. • Приступ эпилепсии: - диазепам (сибазон♠, седуксен♠, реланиум♠) 0,5 % раствор. • Приступ истерии: - диазепам (сибазон♠, седуксен♠, реланиум♠). • Тиреотоксический криз: - раствор хлорпромазина (аминазин♠); - диазепам (сибазон♠, седуксен♠, реланиум♠) 0,5 % раствор; - преднизолон; - пропранолол (анаприлин♠). • Сахарный диабет: - простой инсулин; - растворы глюкозы♠ 5 % и 40 %; - натрия хлорида изотонический раствор; - раствор эпинефрина (адреналина♠) 0,1 %. • Сердечно-легочная реанимация: - 0,1 % раствор эпинефрина (адреналин♠); - 0,1 % раствор норэпинефрина (норадреналин♠); - кальция хлорида 10 %; - натрия гидрокарбоната 4 %; - лидокаин 2 %; - натрия хлорида изотонический раствор; - полиглюкин♠ или реополиглюкин♠. • Кровотечение: - дицинон 12,5 %; - аминометилбензойная кислота (амбен♠) 1 %; - кальция хлорид 10 %; - аскорбиновая кислота 5 %; - менадиона натрия бисульфит (витамин К♠, викасол♠) 1 %; - аминокапроновая кислота 5 %; - рутозид (рутин♠) 0,05; - бендазол (дибазол*) 0,5 %; - папаверин 2 %; - капрофер♠; - гемостатическая♠ губка, - оксицелодекс♠*. При организации неотложной помощи следует исходить из принципа, что каждый специалист должен владеть в совершенстве приемами ее оказания. Для этого в каждом лечебно-профилактическом учреждении необходимо проводить не реже одного раза в год занятия с медицинским персоналом с последующей сдачей зачета врачами, средним и младшим медицинским персоналом. 9.2. ОШИБКИ И ОСЛОЖНЕНИЯ НА ЭТАПАХ ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ 9.2.1. Виниры При протезировании винирами особое внимание следует уделять эстетическим результатам протезирования. Изменение формы, положения и размеров зубов необходимо детально обсудить с пациентом. На этом диагностическом этапе пациент должен согласиться с новой формой и цветом зуба, его размером и положением в зубной дуге. Поэтому оценка временной конструкции и ее полное одобрение пациентом должны предшествовать препарированию зубов. Дальнейшие возможные ошибки связаны с препарированием, покрытием временными винирами, припасовкой и фиксацией протезов. • Тактические и технические ошибки: - препарирование без водяного охлаждения плохо центрированным инструментом; - препарирование режущего края: граница винир - зуб не должна находиться в области окклюзионного контакта с зубами-антагонистами; - недостаточное снятие твердых тканей; - препарирование вестибулярной поверхности в одной плоскости; - глубокое поддесневое препарирование; - получение нечеткого оттиска; - не произведено покрытие препарированной поверхности десенситайзе-ром; - не изготовлены временные виниры; - неумение оценить качество изготовленного винира; - погрешности в припасовке винира; - погрешности при фиксации; - несоответствие цвета до и после фиксации. • Осложнения: - вскрытие полости зуба; - механическая или термическая травма пульпы; - неудовлетворительные эстетические результаты (несоответствие цвета, формы, размера); - нарушение фиксации; - скол; - гингивит. Особенности ортопедического лечения винирами в основном связаны с используемыми конструкционным материалом и методом фиксации. Нужно стремиться закончить препарирование на уровне десны без погружения под нее, чтобы не усложнять краевое прилегание, последующий гигиенический уход и возможность качественной фиксации протезов. При фиксации обязательным моментом является использование "примерочных" паст для прогнозирования цвета винира после фиксации. 9.2.2. Вкладки При ортопедическом лечении вкладками следует провести анализ комплекса взаимозависимых факторов: • расположения дефекта твердых тканей по отношению к пульпе зуба; • толщины и наличия дентина в стенках, ограничивающих дефект; • топографии дефекта и его отношения к окклюзионным нагрузкам с учетом характера действия жевательных сил на ткани зуба и будущий протез; • положение зуба в зубном ряду и его осевые взаимоотношения по отношению к антагонистам и соседним зубам.
|
||
|
Последнее изменение этой страницы: 2016-08-10; просмотров: 926; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.214 (0.014 с.) |