
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Участки измерения окружностиСодержание книги
Поиск на нашем сайте
1. Середина верхней конечности. Окружность плеча определяется посере 2. Середина бедра. Обследуемый находится в положении стоя, со слегка 3. Середина голени. Исходное положение — см. п. 2. Измерение прово 204 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Нежировая масса тела и мышечные части конечностей являются главными антропометрическими показателями, используемыми для количественной оценки скорости изменения белковой части как целого организма, так и отдельно скелетной мускулатуры. Главная цель измерений мускулатуры конечностей — установить скорость изменений количества белка в скелетной мускулатуре. Расчет количества мышечной ткани конечностей по антропометрическим данным требует только двух измерений: окружности конечности и толщины соответствующей кожной складки. Обычно изучается средняя часть верхней конечности — ОМП, поскольку мышцы верхних конечностей имеют тенденцию к более быстрой атрофии во время периодов недоедания, чем мышцы бедра или голени. Измерения нежировой массы тела проводятся аналогично тому, как это описано выше. Общая оценка состояния мускулатуры производится по следующим признакам: 1) впалые щеки; 2) нечеткость контуров мышц верхних конечностей и вен; 3) истощение мышц ягодиц и перианальной области; 4) уменьшение в объеме височной, дельтовидной и четырехглавой 5) слабость мышц при ходьбе или вставании из положения сидя или по
Окружность мышц плеча рассчитывают по формуле: ОМП (см) = окружность плеча (см) — 0,314 х КЖСТ (мм). ОМП менее 23 см у мужчин и менее 21 см у женщин свидетельствует о недостаточности соматического пула белка в организме. Основные симптомы белково-энергетической недостаточности. Обязательным симптомом белково-энергетической недостаточности является снижение массы тела больного за весь период развития патологического процесса. Следует подчеркнуть, что белково-энергетическая недостаточность часто сопровождается не только развитием недостаточности основных пищевых веществ, дающих энергию, но и дефицитом микронутриен-тов — витаминов и минеральных веществ. Поэтому в оценке клинической значимости степени белково-энергетической недостаточности большое значение имеет общий осмотр пациента с целью выявления как дефицита массы тела, так и симптомов глубокого дефицита микронутриентов (табл. 5.2) [50]. Присутствие мягкого отека на нижних конечностях и на крестце может указывать на гипопротеинемию (гипоальбуминемию) или задержку натрия в тканях. Нарушения со стороны костной системы у больных с дефицитом витамина D проявляются остеомаляцией, кифозом и утолщением в ребер-но-хрящевых соединениях. Мозаичное истончение кожи отмечается при недостаточности белка в рационе. Сухость кожи (гиперкератоз) наблюдается при дефиците витамина А. Вследствие снижения функции потовых желез кожа становится сухой и тонкой, покрывается мелкими чешуйками. В более выраженных случаях
на местах повышенного трения кожа утолщается, покрывается сетью неглубоких трещин, придающих ей мозаичный вид, возникает грубая шероховатость. Фолликулярный гиперкератоз I типа наблюдается при дефиците витамина А. Вокруг шейки волосяного фоликула образуются бляшки шипооб-разной формы. При поглаживании кожных покровов чувствуется сухость и обезжиренность, грубая шероховатость («жабья кожа»), локализующаяся на ягодицах, бедрах, разгибательных поверхностях рук и ног, в области коленей и локтей. Фолликулярный гиперкератоз II типа наблюдается при дефиците витамина С. В отверстиях волосяных фолликулов обнаруживаются кровь или пигмент, локализующиеся обычно в области живота и разгибательных поверхностей бедер. Петехиальные и подкожные кровоизлияния наблюдаются при дефиците витаминов С и К.
Жирная себорея наблюдается при недостаточности витаминов В2 и Вб. Представляет собой участки кожи, покрытые чешуйками, локализующиеся за ушными раковинами, на щеках; при соскабливании их остается желтоватое пятнышко, слегка покрытое жидкостью. Чешуйчатое высыпание встречается и при дефиците никотиновой кислоты и триптофана. Хейлоз наблюдается при дефиците витаминов группы В и цинка, проявляется красными чешуйчатыми высыпаниями вокруг рта, носогубных складок и по контурам суставов в сочетании с выпадением волос. При недостаточности витамина А показателен осмотр глазных яблок, при котором можно выявить складчатость и сухость конъюнктивы, ксероз конъюнктивы и ксероз роговицы (пятна или белые бляшки Бито), сопровождающиеся фотофобией и ощущением «песка в глазах». Типичными для дефицита витамина А являются ксерофтальмия и гемералопия, клинически выражающиеся в сухости эпителия и более глубоких слоев конъюнктивы и роговицы глаза. Конъюнктива открытой части глазного яблока теряет блеск и прозрачность, не смачивается слезой. Роговица выглядит помутневшей или непрозрачной, часто имеет молочный цвет. При глубоком дефиците витамина А наблюдается кератомаляция, характеризующаяся размягчением толщи всей роговицы или части ее, что ведет к 206 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Бледность конъюнктивы наблюдается при дефиците железа, в сочетании с бледностью слизистых оболочек, полости рта служит клиническим симптомом тяжелой анемии. Перикорнеальная инъекция выявляется при недостаточности витамина В2, проявляется на месте перехода склеры в роговицу венчиком из расширенных вокруг лимба кровеносных сосудов. Офтальмоплегия наблюдается при недостаточности витамина В,. Ангулярный стоматит отмечается при дефиците витаминов В2 и В6. В углах рта образуются мелкие папулы, которые быстро изъязвляются, покрываются геморрагическим экссудатом и корочками. В углах рта часто возникают поверхностные или глубокие трещины. Хейлоз наблюдается при дефиците витаминов В2, В6 и PP. На слизистой оболочке в месте смыкания губ отмечается слущивание эпителия. В более выраженных случаях хейлоз осложняется поперечными трещинами губ. Дальнейшее развитие хейлоза сопровождается гиперемией губ, отечностью и изъязвлением их по всей поверхности. Гипертрофический глоссит — увеличенный в объеме и отечный язык с отпечатками зубов на боковой поверхности. Наблюдается при дефиците витаминов В2, В6 и PP. Гипертрофия сосочков языка отмечается при общей недостаточности витаминов группы В, в первую очередь В2 и В6, а также PP. В результате застоя крови в сосочках они выступают над поверхностью языка в виде булавочных головок. Вначале сосочки увеличиваются на кончике языка, затем на его боковой поверхности. В более выраженных случаях они сливаются, кончик языка становится выраженно красным. «Географический» язык встречается при дефиците витаминов группы В, главным образом В2 и В6, а также РР и биотина. На отечном языке появляются поперечные и продольные трещины. Поверхность языка приобретает вид географической карты, с участками атрофии эпителия.
Атрофический глоссит — язык приобретает гладкий, полированный вид («лакированный язык»). Сосочки атрофируются, а их рудименты определяются на слизистой оболочке в виде беловатых пятнышек, не возвышающихся над поверхностью. Такие изменения наблюдаются при дефиците витаминов В2, Вб, В12, РР, биотина и фолиевой кислоты. Разрыхленность и кровоточивость десен наблюдается при недостаточности витаминов С и Р. Состояние нервной системы. 1. Периферическая нейропатия с дрожью, онемением ног и рук, нару 2. Миелопатия с атаксией, потеря устойчивости на ногах и ретинопатия 3. Подострая общая дегенерация спинного мозга с нарушениями глубо Периферические парестезии и судороги пальцев рук и ног сочетаются с низким содержанием в сыворотке крови магния, кальция и калия. В заключение следует отметить, что у больных ХП наиболее часто отмечается дефицит жирорастворимых витаминов, фолиевой кислоты, витами-
нов С и ВI2, а также дефицит цинка, что в большей степени объясняется синдромом мальабсорбции, а не редуцированной диетой. Согласно ряду исследований, у больных, принимающих полиферментные препараты, дефицит микронутриентов встречается значительно реже [192, 408, 409]. III этап — расчетный. /. Методика расчета жировой и свободной от жира массы тела (по методу Durnin—Womersley, 1987) включает следующие этапы: 1. Определяется возраст больного и его масса тела (в килограммах). 2. Измеряется толщина кожных складок в миллиметрах на уровне дву 3. Подсчитывается сумма (2) полученных результатов измерения кож 4. Вычисляется логарифм от суммы (2). 5. Используется одна из формул для расчета плотности тела (D, г/мл) 6. Жировая масса тела рассчитывается по формуле: Жировая масса = Масса тела (кг) х (4,95/D — 4,5) 7. Свободная от жира масса тела рассчитывается по формуле: //. Расчет величины энерготрат пациента
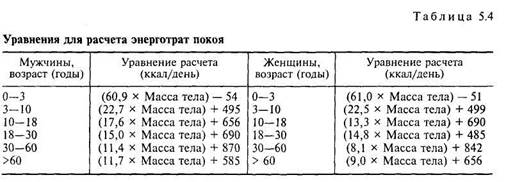
1. Определение величины энерготрат покоя или основного обмена. Энерготраты покоя (ЭТП) — это минимальный обмен энергии, необходимый для поддержания жизнедеятельности организма в состоянии полного покоя, при исключении всех внутренних и внешних влияний, способных повысить уровень обменных процессов. Определение величины ЭТП производится расчетным методом, учитывая пол, возраст, рост и массу тела. а), расчет энерготрат покоя (по формуле Harris—Benedict) в ккал/день: Мужчины — 66,437 + (13,753 х Масса тела, кг) + (5,003 х Рост, см) - (6,755 х Возраст, годы) Женщины — 655,096+(9,563 х Масса тела, кг) + (1,850 х Рост, см) - (4,676 х Возраст, годы)
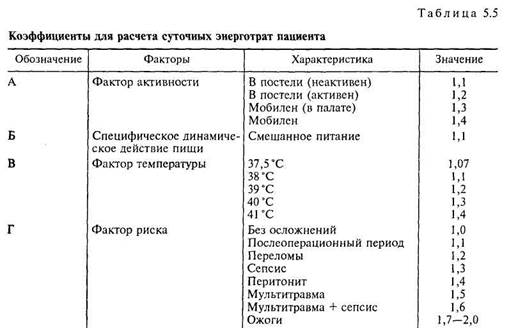
б), расчет энерготрат покоя, используя массу тела (ФАО/ВОЗ,1987) (табл. 5.4). 2.Расчет суточных энерготрат пациента. Суточные энерготраты пациента вычисляются путем умножения энерготрат покоя на коэффициенты фактора активности, температуры, риска и специфического динамического действия пищи (табл. 5.5) по формуле: Суточные энерготраты пациента Выраженные нарушения состояния питания у больных ХП подразумевают симптомокомплекс, в который может входить анорексия, одино- и дисфагия, частичная высокая (дуоденальная) кишечная непроходимость, диарея, метеоризм и другие симптомы, сопровождающиеся прогрессирова-нием ряда функциональных нарушений, которые предшествуют любым изменениям в составе тела. Однако обосновывать определение недостаточности питания в целом, и при ХП в частности, на любом одном из этих изменений клинически нецелесообразно. Только выявляя различные аспек-
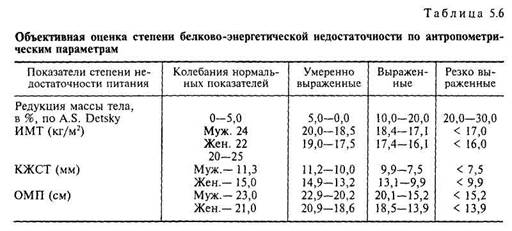
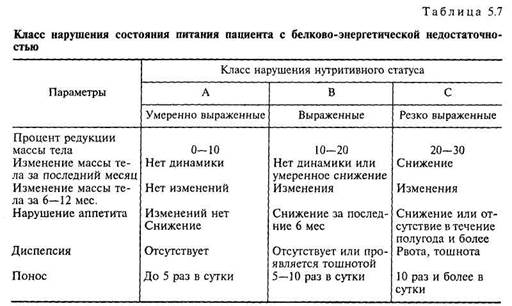
ты мальнутриции, врач может определять ее системные проявления соответственно имеющимся клиническим целям. IV этап — методика клинической оценки состояния питания пациента Потеря массы тела менее чем на 10 % по сравнению с состоянием до болезни зачастую не сопровождается функциональными расстройствами; потеря в весе от 10 до 20 % связана с функциональными расстройствами у большинства больных; потеря более 20 % массы тела по сравнению с пре-морбидным фоном связана с белково-энергетической недостаточностью и множественными функциональными расстройствами практически у всех больных. Помимо определения степени белково-энергетической недостаточности (табл. 5.6) определяют класс нарушения питания (табл. 5.7). Наиболее объективным следует считать комплексный подход оценки нутритивного статуса, включающий, помимо физикальных данных, лабораторные показатели (см. раздел 5.3.5). 210 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Методики визуализации ПЖ включают в себя прежде всего УЗ И, КТ, ЭРХПГ, ЭУС, а также более редко применяемые МРТ, ангиографию, сканирование ПЖ. В этом разделе мы не сочли необходимым детально описывать технические особенности проведения большинства исследований, поскольку они приведены в специальных руководствах, доступных практическим врачам. Больше внимания уделено клинической интерпретации результатов различных тестов для их рационального использования при проведении дифференциального диагноза.
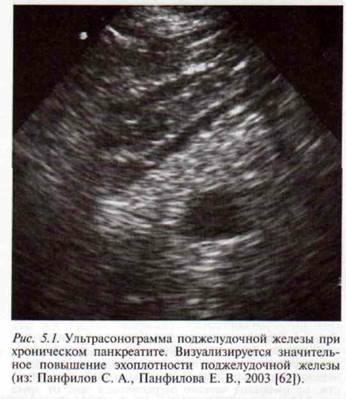
5.2.1. Ультразвуковая диагностика хронического панкреатита 5.2.1.1. Классическое (трансабдоминальное) ультразвуковое исследование Ультразвуковая визуализация ПЖ занимает одно из важнейших мест при УЗИ органов пищеварительной системы. При использовании современного оборудования с датчиком, обеспечивающим широкое поле обзора и высокую разрешающую способность, с компьютерной цифровой обработкой изображения, в большинстве случаев УЗИ оказывается достаточным для качественной визуализации всех отделов ПЖ, ее паренхимы и протоковой системы [30] (табл. 5.8). Для ХП вне обострения характерно гетерогенное повышение эхогенно-сти ПЖ (рис. 5.1). Область хронического воспалительного процесса, фиброза или кальцинаты в паренхиме представляются в виде отдельных участков повышенной эхогенности (рис. 5.2). В зависимости от размеров пора-
Глава 5. Диагностика панкреатитов • 211
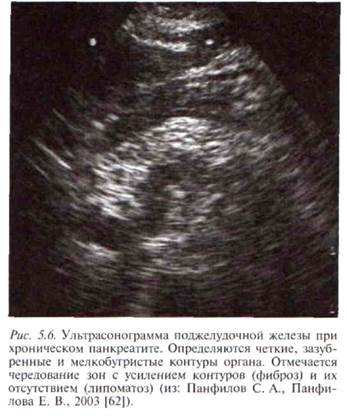
Часто, при выраженном повышении эхогенности всей паренхимы ПЖ, конкременты выявляются только по наличию «акустических теней». Линейное расположение указывает на их расположение в главном панкреатическом протоке (рис. 5.4). Нередко выявляется значительное расширение протока, дистальнее расположенных в нем конкрементов. Выявление крупных гипоэхогенных участков на фоне повышения эхогенности паренхимы указывает на наличие активного воспалительного процесса — обострения ХП (рис. 5.5, а, б). Равномерное повышение эхогенности всей ПЖ у лиц старше 50 лет часто трактуется как естественный процесс старения органа, однако при наличии типичной клинической картины ХП необходимо расценивать такую ультразвуковую картину как сонографический признак ХП [41]. Приблизительно в 30 % случаев ХП контур ПЖ представляется размытым, неровным или даже зазубренным, что, вероятно, является артефактом, вызванным гетерогенностью паренхимы и снижением четкости границы между ней и перипанкреатической клетчаткой (рис. 5.6). Таким образом, границу между ПЖ и окружающей тканью при ХП иногда нельзя точно определить отчасти вследствие того, что зазубренный контур может быть не краем собственно железы, а лишь границей наиболее периферических мелких участков фиброза. В других случаях контуры ПЖ могут быть ровными, без зазубрин, но с крупными гладкими выступами, «горбами», нарушающими в некоторой степени форму железы [3]. При ХП вне обострения размеры железы нормальные или уменьшены, иногда значительно, так что в проекции ПЖ может визуализироваться лишь расширенный с плотными стенками ГПП [177], иногда проток изогнут вследствие фиброза окружающей ткани [352]. Ультразвуковым признаком прогрессирующего фиброза и уменьшения размеров ПЖ является увеличение расстояния между ПЖ и аортой более 20 мм [201]. 212 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
желчного протока, приводящее к расширению последнего выше области обструкции на большом протяжении [3]. Визуализация главного панкреатического протока возможна практически у всех пациентов, однако незначительное расширение или расширение на ограниченном участке в области головки ПЖ может быть не замечено. Трудности могут возникать и при значительно расширенном панкреатическом протоке, имитирующем картину псевдокисты. Вследствие особенностей двухмерной эхографии существует возможность того, что при обострении ХП на существующую неравномерную ги-перэхогенную структуру накладываются области пониженной эхогенности, иногда полностью или частично маскирующие признаки ХП. Считается, что диагностика «классического» ХП очень надежна при УЗИ и применение КТ или ЭРХПГ только усложняет обследование и несет риск для больного, не давая дополнительной информации. Необходимость в применении последних двух методов возникает в случае невозможности визуализации каких-либо отделов ПЖ при УЗИ, при наличии объемных процессов в ПЖ [3], а также при так называемом панкреатите минимальных изменений (minimal change pancreatitis) [290]. Совпадение гистологической картины при ХП (калькулезный, кистозный, индуративный, фиброзный и др.) по результатам аутопсии с прижизненными данными УЗИ составляет 83,3 % случаев [61]. Кроме того, УЗИ позволяет одновременно осмотреть печень, желчный пузырь, выявить явления гастро- и дуо-деностаза, информация о которых может дополнить представление об Глава 5. Диагностика панкреатитов • 213
Как мы сообщали ранее, общепринятой классификацией ХП в настоящее время в большинстве лечебно-профилактических учреждений России является классификация, предложенная В. Т. Ивашкиным и соавт. [27], позволяющая выделить характерные, наиболее часто встречающиеся морфологические формы заболевания. Ниже мы приведем основные ультразвуковые признаки выделенных в классификации клинико-морфо-логических форм панкреатитов, поскольку именно в таком виде большинство специалистов ультразвуковой диагностики дают свои заключения клиницистам. Интерстициально-отечная форма ХП рассматривается как вариант ХП в стадии обострения. По данным УЗИ на высоте обострения заболевания наблюдается диффузное или локальное увеличение размеров ПЖ. Характерны отчетливая визуализация всех отделов ПЖ и четкие ее контуры. Структура паренхимы железы чаще определяется как гипоэхогенная и неоднородная (рис. 5.7, а,б). Более чем у половины больных ХП выявляется небольшое количество жидкости в сумке малого сальника, которое определяется в виде гипоэхо-генного жидкостного образования толщиной до 2 мм между задней стенкой желудка и передней поверхностью ПЖ. У некоторых пациентов наблюдается нарушение оттока желчи, о чем свидетельствует увеличение объема желчного пузыря, содержащего густую желчь, и расширение просвета общего желчного протока более 6 мм. В ряде случаев при динамическом обследовании визуализируются сформировавшиеся мелкие (до 10 мм в диаметре) псевдокисты. Патологические изменения протоковой системы ПЖ по данным УЗИ являются не характерными [27, 58]. Паренхиматозная форма ХП. При УЗИ у пациентов данной группы размеры ПЖ не изменяются. В половине наблюдений контуры определяются как нечеткие. Эхогенность паренхимы ПЖ относительно ткани печени повышенная. Структура паренхимы определяется как неоднородная, «грубозернистая», с чередованием зон (размером 2—4 мм) повышенной и пониженной эхогенности. У относительно небольшой части пациентов наблюдается расширение протока ПЖ в области головки и тела. У некоторых 214 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
чевыводящих путей, желудка и двенадцатиперстной кишки [27, 58]. Фиброзно-склеро-тическая форма ХП. По данным УЗИ, характерно диффузное или локальное уменьшение размеров ПЖ. Размеры тела находятся в пределах 7—11 мм. Паренхима ПЖ имеет диффузно-повышенную эхогенность, контуры железы четкие. У относительно небольшой группы больных определяются неровные, мелкобугристые контуры, структура железы определяется как неоднородная с малым количеством гипоэхогенных точечных микрокистозных образований. У некоторых пациентов отмечается расширение протока ПЖ. В этих случаях, как правило, при УЗИ визуализируются гиперэхогенные мелкие очаговые включения, похожие на конкременты, располагающиеся как внутри, так и вне протоковой системы. Трудности УЗ-диагностики возникают у пациентов с повышенным питанием, гипер-стенической конституцией. Абсолютные размеры ПЖ у этих пациентов, как правило, остаются нормальными. При этом имеющийся липоматоз паренхимы невозможно отличить от фиброза как следствия склеротического процесса [27, 58]. Гиперпластическая форма ХП (псевдот\ морозный панкреатит). Гиперпластическая форма ХП — довольно редкий вариант заболевания. При ультразвуковом исследовании выявляется резко увеличенная ПЖ. Больше чем у половины больных определяется диффузное увеличение ПЖ, у остальных — локальное увеличение головки. При локализации процесса в головке ПЖ говорить о псевдотуморозном ХП можно при увеличении ее размера до 40 мм и более. [3]. Диффузное увеличение ПЖ, как правило, сопровождается образованием бугристого контура. У '/3 больных, по данным УЗИ, контуры железы по задней поверхности определяются как нечеткие, что в сочетании с наличием спаек в надчревной области и признаков холецистита расценивается как воспалительные изменения в парапан- Глава 5. Диагностика панкреатитов • 215
креатической клетчатке. У многих пациентов эхогенность паренхимы в целом снижена, и у части из них на этом фоне определяется выраженная неоднородность акустической структуры с чередованием крупных (10—15 мм) участков повышенной и пониженной эхоген-ности. Расширение протока ПЖ в области головки до 4 мм выявляется меньше чем у половины пациентов. Следует подчеркнуть, что у большинства больных с данной формой ХП возникают трудности при дифференциальной диагностике ограниченных участков воспаления и карциномы ПЖ из-за сходной картины имеющихся изменений. Для исключения злокачественного поражения ПЖ этим пациентам под контролем УЗ И производится пункционная биопсия. Гиперпластический вариант ХП также необходимо дифференцировать от острого панкреатита [3, 27, 58]. Кистозная форма ХП. По данным УЗ И, размеры ПЖ умеренно увеличиваются или остаются в пределах нормы. У всех больных определяются множественные кис-тозные образования с однородной гипоэхо-генной структурой, 216 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
дифференцированного диагноза между кистозной формой ХП и дизонтогенными и ретенционными кистами, ложными кистами ПЖ, возникающими в результате острого деструктивного панкреатита, кистами, являющимися результатом травмы живота, а также цистаденокарциномой. При этом нужно учитывать, что дизонтогенные и ретенционные кисты единичные, реже множественные, правильной округлой формы, с тонкой равномерной капсулой, четкими контурами, чаще локализуются в теле, реже — в хвосте ПЖ. Обычно они являются случайными находками. Псевдокисты, напротив, имеют неправильную форму и утолщенную неравномерную капсулу с участками обызвествлений, содержимым кист являются плотные точечные и линейные включения [27, 58]. Улучшение результатов УЗ-диагностики зависит от ряда факторов. К условиям улучшения УЗ-диагностики в первую очередь необходимо отнести применение современного оборудования, в том числе приборов последнего поколения, позволяющих получить более точную информацию в значительно большем объеме, а также изображения лучшего качества, т. е. добиться оптимальной тканевой визуализации. Применение широкополосных датчиков обеспечивает панорамную визуализацию, получение обзорного вида и УЗ-изображения, приближающегося к изображению, получаемому при КТ. Использование тканевых гармоник уменьшает до минимума количество артефактов и значительно повышает четкость визуализации. Применение передовых технологий с когерентным формированием изображения, динамической фокусировкой, автобалансировкой изображения,
Необходимо отметить, что допплеров-ские методики пока не нашли широкого применения в гастроэнтерологии, в частности в панкреатоло-гии. Однако при различных патологических состояниях органов пищеварения могут наблюдаться значительные нарушения кровоснабжения, и получение достоверных сведений о расположении сосудов в органе и тканях, качественных и количественных особенностях гемодинамики может значительно расширить представления о характере патологического процесса и обеспечить более точный дифференциальный диагноз. Данное направление необходимо развивать, так как это один из способов улучшения диагностики. Заманчива перспектива получения объемного трехмерного изображения (3D-метод), позволяющая визуализировать внут- Глава 5. Диагностика панкреатитов • 217 218 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
К факторам, способствующим повышению эффективности УЗ-диагно-стики, можно отнести также применение контрастных веществ, которые в панкреатологии используются крайне редко и также преимущественно для дифференциального диагноза объемных процессов. Применение контрастных веществ может способствовать повышению разрешающей способности имеющейся аппаратуры и увеличению чувствительности допплеров-ских методик. На этапе разработки находятся уникальные вещества, обладающие тропностью к тромбам, исполненные в виде контейнеров. Пристыковавшись к тромбам, данные вещества обеспечат их более четкую визуализацию. Если подобные средства будут иметь еще и активную лизи-рующую субстанцию, то можно рассчитывать на их не только диагностический, но и лечебный эффект, так как активная часть вещества оседает непосредственно на тромбе. Подобный подход может привести к значительному расширению диагностических возможностей ультразвукового метода и круга решаемых проблем благодаря одномоментному целенаправленному введению лекарственных средств. Применение контрастных веществ сдерживает их стоимость. Однако, с учетом относительно невысокой стоимости самой процедуры УЗИ, в общей сложности ультразвуковое исследование с контрастированием может быть экономически выгоднее, чем другие методы диагностики. В настоящее время УЗИ дает возможность изучать макроструктуру ПЖ. В ближайшем будущем, возможно, начнут применять датчики с более высокой (до 30—50 МГц) частотой, что может быть расценено как «ультразвуковая биомикроскопия». При этом без выполнения биопсии можно будет получить представление о морфологических особенностях органа. Для улучшения качества изображения в современных приборах имеется возможность проводить его обработку не только во время исследования, но и после получения изображения на экране. Так называемая постпроцессорная обработка полученной информации может значительно облегчить восприятие и, соответственно, интерпретацию УЗ-изображения. Новые перспективы в повышении объективности УЗИ открывает также использование специальных компьютерных программ, обеспечивающих дальнейшую обработку полученной на экране УЗ-информации. Подобные программы практически не используют в УЗ-диагностике в гастроэнтерологии, и в панкреатологии в частности, хотя уже имеются некоторые наработки [27, 45]. Таким образом, несмотря на большое разнообразие методов диагностики ХП, ультразвуковое исследование завоевало большую популярность среди неинвазивных методов инструментальной диагностики благодаря своей общедоступности, простоте, рентабельности, сочетающимся с достаточно высокой чувствительностью и специфичностью. Использование со- Глава 5. Диагностика панкреатитов • 219
5.2.1.2. Эндоскопическая ультрасонография
Большая роль от панкреонекроза и пе-рипанкреатических жидкостных скоплений, что может играть большое прогностическое значение при тяжелых формах ХП и ОП [216]. Данные литерату- 220 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Как известно, особенно трудна диагностика ХП на ранней стадии, когда мы зачастую не находим типичных клинических, ультразвуковых и ЭРХПГ-признаков панкреатита, а различные диагностические тесты, в том числе секретиновый, нечувствительны для диагностики ранних стадий ХП. В свете этого весьма обоснованным выглядит мнение ряда специалистов, что на ранних стадиях ХП только ЭУС позволяет достоверно выявлять ранние изменения ПЖ, позволяющие установить диагноз ХП [135, 360, 432]. Традиционно ЭУС панкреатобилиарной зоны выполняется эндоскопом с радиальным направлением ультра
|
||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-26; просмотров: 659; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.76.238 (0.023 с.) |

 Физикальная оценка соматического пула белка в организме. Белковый статус оценивается по состоянию соматического и висцерального пулов белка. Оценка соматического пула может производиться путем определения значения окружности мышц плеча (ОМП). Висцеральный пул белка характеризуют данные лабораторных исследований (см. раздел 5.3.5.).
Физикальная оценка соматического пула белка в организме. Белковый статус оценивается по состоянию соматического и висцерального пулов белка. Оценка соматического пула может производиться путем определения значения окружности мышц плеча (ОМП). Висцеральный пул белка характеризуют данные лабораторных исследований (см. раздел 5.3.5.).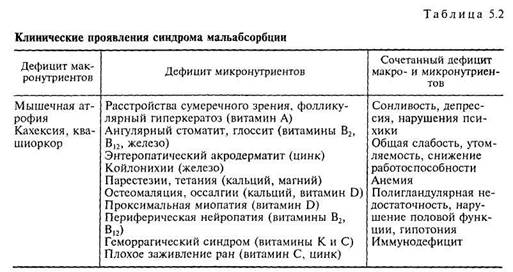
 перфорации и выпадению радужной оболочки при присоединении инфекции.
перфорации и выпадению радужной оболочки при присоединении инфекции.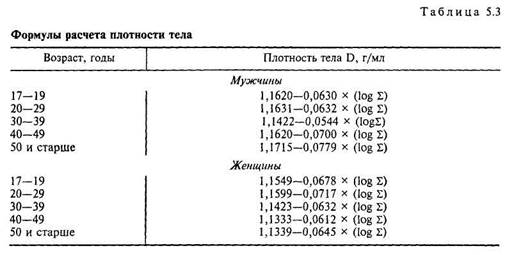
 5.2. Инструментальные методы диагностики хронического панкреатита
5.2. Инструментальные методы диагностики хронического панкреатита
 женных участков наблюдается микро- и макронодулярная со-нографическая структура паренхимы, наиболее выраженная в случае кальцифици-рующего панкреатита. Некоторые каль-цинаты, обычно крупные, дают «акустическую тень» (рис. 5.3).
женных участков наблюдается микро- и макронодулярная со-нографическая структура паренхимы, наиболее выраженная в случае кальцифици-рующего панкреатита. Некоторые каль-цинаты, обычно крупные, дают «акустическую тень» (рис. 5.3). Увеличение размера ПЖ однозначно свидетельствует об обострении ХП либо об объемном образовании ПЖ [177]. Увеличение чаще бывает локальным, связанным с сегментарным отеком. Визуализация в пределах локального отека расширенного главного панкреатического протока подтверждает наличие активного воспалительного процесса [228]. Увеличение размеров ПЖ может сопровождаться сдавлением верхней брыжеечной, реже — нижней полой вены; нередко отмечаются ультразвуковые признаки тромбоза селезеночной вены. При отеке в области головки ПЖ возможно сдавление общего
Увеличение размера ПЖ однозначно свидетельствует об обострении ХП либо об объемном образовании ПЖ [177]. Увеличение чаще бывает локальным, связанным с сегментарным отеком. Визуализация в пределах локального отека расширенного главного панкреатического протока подтверждает наличие активного воспалительного процесса [228]. Увеличение размеров ПЖ может сопровождаться сдавлением верхней брыжеечной, реже — нижней полой вены; нередко отмечаются ультразвуковые признаки тромбоза селезеночной вены. При отеке в области головки ПЖ возможно сдавление общего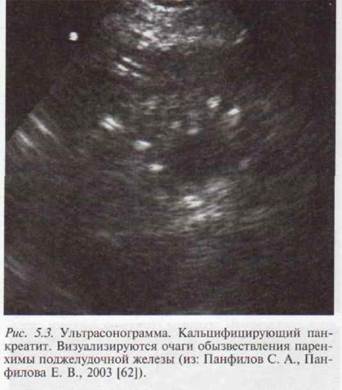 этиологии, внепан-креатических осложнениях ХП, дает возможность установить выпот в брюшной полости [71].
этиологии, внепан-креатических осложнениях ХП, дает возможность установить выпот в брюшной полости [71].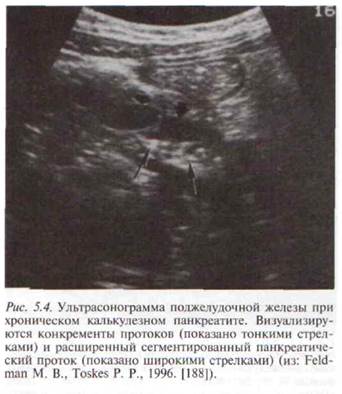 больных определяются сдавление и извитой ход селезеночной вены. УЗ-диагности-ка паренхиматозной формы ХП особенно сложна; точность не превышает 60 %. УЗ-оценка структуры и эхогенности паренхимы при нормальных размерах ПЖ в значительной степени может быть субъективной. Помощь в суждении о наличии ХП оказывают клинические данные, опыт врача и соответствующие изменения жел-
больных определяются сдавление и извитой ход селезеночной вены. УЗ-диагности-ка паренхиматозной формы ХП особенно сложна; точность не превышает 60 %. УЗ-оценка структуры и эхогенности паренхимы при нормальных размерах ПЖ в значительной степени может быть субъективной. Помощь в суждении о наличии ХП оказывают клинические данные, опыт врача и соответствующие изменения жел-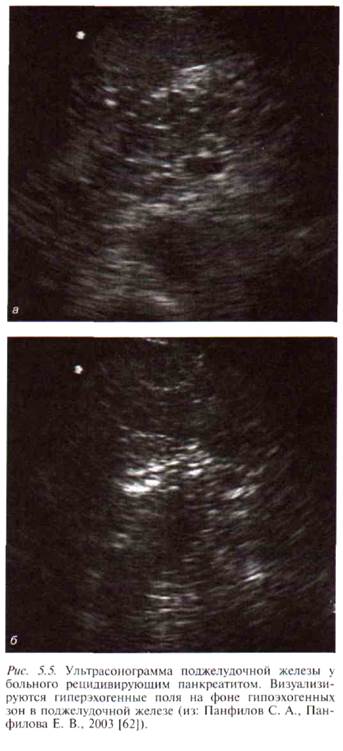
 небольшого (до 1,5 см) диаметра, равномерно располагающиеся во всех отделах ПЖ, и выраженные склеротические изменения окружающей паренхимы с участками ее обызвествления. Наиболее часто они локализуются в теле и в головке. Контуры ПЖ определяются как четкие, мелкобугристые; ГПП извитой. При этом у большинства больных выявляются небольшие по протяженности (0,5— 1 см) прерывистые участки расширений (до 0,5 см) протоковой системы с неровными контурами просвета. Следует указать, что при выявлении кист ПЖ возникает необходимость в проведении
небольшого (до 1,5 см) диаметра, равномерно располагающиеся во всех отделах ПЖ, и выраженные склеротические изменения окружающей паренхимы с участками ее обызвествления. Наиболее часто они локализуются в теле и в головке. Контуры ПЖ определяются как четкие, мелкобугристые; ГПП извитой. При этом у большинства больных выявляются небольшие по протяженности (0,5— 1 см) прерывистые участки расширений (до 0,5 см) протоковой системы с неровными контурами просвета. Следует указать, что при выявлении кист ПЖ возникает необходимость в проведении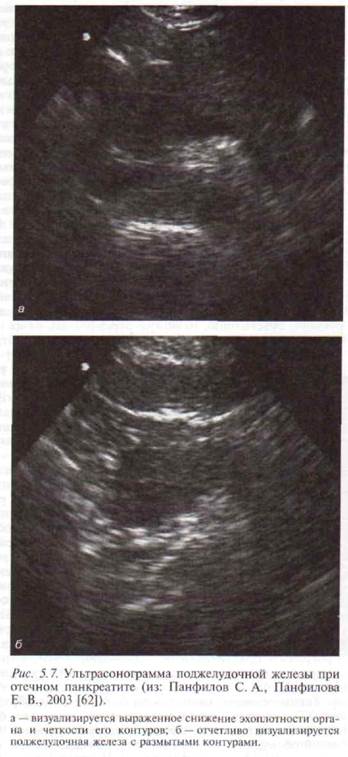 режимом кодированного импульса, наличием датчиков с технологией линз и т. д. значительно повышает качество диагностики. Большое значение имеет использование цветного доп-плеровского картирования и трехмерной реконструкции, а также комбинации методик [27, 45].
режимом кодированного импульса, наличием датчиков с технологией линз и т. д. значительно повышает качество диагностики. Большое значение имеет использование цветного доп-плеровского картирования и трехмерной реконструкции, а также комбинации методик [27, 45]. реннюю структуру паренхиматозного органа, просвет сосуда, протока, внутриорганные образования. Данный метод пока также не нашел широкого распространения в панкреатологии, его, как и допплеровские методики, применяют в основном для дифференциального диагноза очаговых поражений. Практически не изучено его значение при выявлении диффузных изменений. Уже в настоящее время с помощью отдельных приборов можно получать трехмерное изображение не только в статическом виде, но и в реальном времени (так называемый 4О-режим), изучать движущиеся структуры, наблюдать за пульсацией сосудов, кровотоком в объемном изображении и т. д. Однако следует отметить, что во многих учреждениях УЗИ выполняют на старом оборудовании, вследствие чего ухудшается качество исследования и ограничивается круг решаемых проблем [27, 45].
реннюю структуру паренхиматозного органа, просвет сосуда, протока, внутриорганные образования. Данный метод пока также не нашел широкого распространения в панкреатологии, его, как и допплеровские методики, применяют в основном для дифференциального диагноза очаговых поражений. Практически не изучено его значение при выявлении диффузных изменений. Уже в настоящее время с помощью отдельных приборов можно получать трехмерное изображение не только в статическом виде, но и в реальном времени (так называемый 4О-режим), изучать движущиеся структуры, наблюдать за пульсацией сосудов, кровотоком в объемном изображении и т. д. Однако следует отметить, что во многих учреждениях УЗИ выполняют на старом оборудовании, вследствие чего ухудшается качество исследования и ограничивается круг решаемых проблем [27, 45]. временного оборудования с датчиком, обеспечивающим широкое поле обзора, с высокой разрешающей способностью, развитие допплеровских методик, применение контрастных веществ, использование 3D- и 4О-режи-мов, применение «ультразвуковой биомикроскопии», компьютерной цифровой обработки изображения ведет к значительному расширению диагностических возможностей ультразвукового метода и круга решаемых проблем, позволяет не только выявлять «классические» формы ХП, но и дает дополнительное представление об его этиологии, внепанкреатических осложнениях. Развитие ультразвуковых технологий позволит в будущем достаточно точно определять наличие объемных процессов в ПЖ, а также ву-зуализировать так называемый панкреатит минимальных изменений, тем самым приводя к значительному снижению числа диагностических ошибок в медицине неинвазивных тенологий [27].
временного оборудования с датчиком, обеспечивающим широкое поле обзора, с высокой разрешающей способностью, развитие допплеровских методик, применение контрастных веществ, использование 3D- и 4О-режи-мов, применение «ультразвуковой биомикроскопии», компьютерной цифровой обработки изображения ведет к значительному расширению диагностических возможностей ультразвукового метода и круга решаемых проблем, позволяет не только выявлять «классические» формы ХП, но и дает дополнительное представление об его этиологии, внепанкреатических осложнениях. Развитие ультразвуковых технологий позволит в будущем достаточно точно определять наличие объемных процессов в ПЖ, а также ву-зуализировать так называемый панкреатит минимальных изменений, тем самым приводя к значительному снижению числа диагностических ошибок в медицине неинвазивных тенологий [27].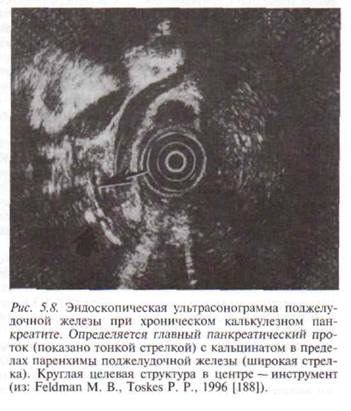 Эндоскопическая ультрасонография (ЭУС) является высокоинформативным методом ультразвуковой диагностики заболеваний ПЖ, при котором сканирование проводится не через брюшную стенку, а через стенку желудка и двенадцатиперстной кишки [63, 216, 402]. Такое приближение датчика к ПЖ позволяет детально изучить структуру ткани органа, состояние протоковой системы, провести дифференциальную диагностику панкреатита с раком ПЖ [63, 127, 195, 391, 402], оценить размеры парапанкреати-ческих лимфатических узлов и выявить конкременты протоковой системы ПЖ (рис. 5.8).
Эндоскопическая ультрасонография (ЭУС) является высокоинформативным методом ультразвуковой диагностики заболеваний ПЖ, при котором сканирование проводится не через брюшную стенку, а через стенку желудка и двенадцатиперстной кишки [63, 216, 402]. Такое приближение датчика к ПЖ позволяет детально изучить структуру ткани органа, состояние протоковой системы, провести дифференциальную диагностику панкреатита с раком ПЖ [63, 127, 195, 391, 402], оценить размеры парапанкреати-ческих лимфатических узлов и выявить конкременты протоковой системы ПЖ (рис. 5.8).


