
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Паразитарные заболевания легкихСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Альвеококкоз — гельминтоз из группы тениидозов. Альвеококк первично поражает печень, в легкие попадает вторично путем прорастания через печень либо метастатически гематогенным путем. Различают очаговую, инфильтративную, опухолевидную, полостную, пневмоническую и смешанные формы заболевания. При очаговом альвеококкозе определяются небольшие тени от 0,2–0,3 до 1 см, которые располагаются в средних и нижних полях. Контуры очагов нечеткие, форма овальная или округлая. В динамике отмечается увеличение количества и размеров очагов. Инфильтративная форма характеризуется наличием одиночных или многочисленных теней различных размеров и формы со склонностью к распаду. Если форма опухолевая, имеется 1 или 2–3 узла округлой или овальной формы, однородной структуры, напоминающих периферический рак, но, в отличие от него, при этой форме нет гиперплазии лимфатических узлов в корнях. В случаях инфильтративной или опухолевой форм альвеококкоза нередко выявляются участки деструкции. Они занимают небольшую, преимущественно верхнюю, часть тени или распространяются на весь очаг, превращаясь в толстостенную полость, которая не содержит жидкости. Пневмоническая форма встречается редко и по рентгеновской картине напоминает бронхопневмонию, но в динамике медленно прогрессирует. Если форма альвеококкоза смешанная, то сочетаются несколько, а иногда и все формы заболевания. Аскаридоз проявляется в период миграции личинок паразита из кишечника по кровеносному руслу в легочную ткань. Личинки вызывают механическое ее повреждение, а также сенсибилизацию организма продуктами жизнедеятельности и распада гибнущих во время миграции личинок. Выявляются одиночные или множественные инфильтраты округлой, овальной или неправильной формы, малой интенсивности с более или менее однородной структурой и нечеткими очертаниями. По периферии инфильтратов легочный рисунок умеренно усилен, реакция корней непостоянная, расположенная по соседству плевра утолщена. В некоторых случаях появляются междолевые выпоты. Подобная картина продолжается 2–3, иногда 4–5 дней, затем инфильтраты уменьшаются или полностью исчезают (летучие инфильтраты). Аспергиллез встречается у лиц, контактирующих с голубями, и проявляется кровохарканьем и наличием в легких аспергиллом. В остром периоде имеют место очаги и инфильтраты с усилением легочного рисунка в прикорневых отделах, лимфатические узлы в корнях увеличены. Хроническая форма первичного аспергиллеза проявляется мелкими, частично уплотненными, иногда обызвествленными очагами на фоне пневмосклероза и фиброзно измененных корней легких. При вторичной форме аспергиллеза определяется округлое однородное затемнение диаметром около 1,5–4 см, расположенное внутри кольцевидного просветления, у нижнего его полюса. Аспергиллема окружена с трех сторон светлой полоской воздуха. Ширина полоски зависит от величины самой опухоли и полости. Цистицеркоз вызывается цистицерками свиного цепня, которые попадают в пищеварительный тракт, а оттуда через его стенку проникают в кровеносное русло и в легкие. В фазе жизнеспособности паразита обнаруживают большое количество четко очерченных округлых очаговых теней, размерами от 0,3–0,5 до 1 см, занимающих все легочные поля, за исключением верхушек. Легочный рисунок усилен, местами деформирован. Корни легких умеренно расширены, структурны, тяжисты. В ряде случаев отмечается реакция плевры. При гибели цистицерков и ликвидации воспалительной реакции на рентгенограмме видна своеобразная картина очаговой диссеминации на фоне диффузного пневмосклероза. По форме тени бывают округлые, овальные или веретенообразные размером около 3–4 мм. Интенсивность этих теней высокая вследствие отложения солей кальция в толще собственной и фиброзной капсулы паразитов. Эхинококкоз — личиночная стадия (финны) ленточного гельминта в форме эхинококковых кист. Встречаются как единичные, так и множественные кисты с локализацией в любом отделе легких, чаще внизу справа. Кисты дают затемнение, форма которого в большинстве случаев овальная или овоидная. Диаметр может достигать 15 см и более. Контуры кист четкие, иногда гладкие, часто фестончатые. Нечеткость контуров появляется при перекистозном воспалении. Характерна расположенная по краю кисты светлая полоска газа, имеющая форму вытянутого серпа или полумесяца. Ширина и протяженность полосы просветления могут быть различными. При наличии спаечного процесса на ограниченном участке капсулы может наблюдаться симптом заострения контуров тени кисты. После гибели паразита может наступить обызвествление оболочки кисты, что приводит к повышению интенсивности ее тени. Если отложение извести в стенках кисты неравномерное структура ее тени становится крапчатой. Иногда по краю кисты могут выявляться узкие полоски обызвествления, окаймляющие ее на всем протяжении или частично. При прорыве кисты в бронх появляется кольцевидная тень, содержащая газ и жидкость. Над горизонтальным уровнем жидкости иногда можно выявить тень сморщенной оболочки эхинококка, которая перемещается при перемене положения тела больного и напоминает изображение плавающей лилии или плавающего кусочка льда. Если полость нагнаивается, то развивается картина, напоминающая хронический абсцесс легкого. Диагноз эхинококкоза подкрепляется специальной внутрикожной пробой Касони. КТ обнаруживает гомогенное округлой формы образование с четкими и ровными контурами. Коэффициент поглощения кисты приближается к плотности воды и составляет –2+2 ед. Н. Пневмокониозы Пневмокониозы — общее название профессиональных болезней органов дыхания, обусловленных длительным воздействием производственной пыли и характеризующихся развитием склеротических изменений легочной ткани. Диагностика пневмокониозов основана на соответствующих профессиональных анамнестических данных (профмаршруте), характерных рентгенологических изменениях в легких с учетом клинико-функциональной картины болезни. Клинико-рентгенологическая картина разнообразна и зависит от состава пыли, профессии и индивидуальных возможностей каждого заболевшего. При рентгенографии выявляют двустороннее распространенное диффузное усиление и деформацию легочного рисунка вследствие фиброзно-склеротических изменений бронхолегочной ткани, корней легких и плевры, а также вторичные изменения со стороны сердца и сосудов легких. По степени выраженности фиброзных изменений выделяют 3 рентгенологические стадии пневмокониозов: I — интерстициальный фиброз (тонкие линейные и сетчатые изменения, тяжистые неправильной формы затемнения), или мелкоузелковый диффузный фиброз с размером очагов до 3 мм; II — крупноузелковый (узелки диаметром до 10 мм) пневмофиброз типа «снежной бури»; III — распространенный крупноузелковый фиброз с образование сливных конгломератов, буллезная эмфизема, массивные плевральные сращения. При пневмокониозах рентгеновская продольная томография помогает выявить узелковые образования в плащевидных отделах легких на более ранних стадиях развития процесса. Антракоз легких — пневмокониоз, развивающийся в результате систематического вдыхания каменноугольной пыли. В отличие от силикоза изменения в легких развиваются медленнее, имеют более диффузный и равномерный характер, проявляются умеренным уплотнением межуточной ткани и мелкопятнистыми изменениями. Асбестоз — профессиональный пневмокониоз, развивающийся у лиц, которые добывают, обрабатывают или перерабатывают асбест. Изменения определяются преимущественно в нижних отделах легких с увеличением интенсивности их к основанию. Преобладает краевой диффузный фиброз по типу интерстициальной хронической пневмонии, а зернистость и туморообразное затемнение отступают на задний план, отсутствует уплотненное изменение лимфатических узлов корней легких. В первой стадии заболевания рентгеновская картина мало типична: в средних и нижних полях выявляется сетеобразное усиление легочного рисунка с вкраплениями маленьких нежных пятнистых затемнений. Во второй стадии обнаруживается легочный рисунок в виде полос, нежная сетка или петлеобразная структура легких уменьшается, прозрачность легких снижается, плотность и количество очаговых теней увеличиваются, корни расширяются и становятся более плотными. От них вдоль контура сердечной тени иногда отходят увеличенные тяжистые тени. В процесс вовлекается плевра, базальные отделы легких оказываются эмфизематозными, верхние легочные поля не поражаются. В третьей стадии процесс прогрессирует: в верхних полях появляется эмфизема, в средних и нижних выражено уплотнение легочной ткани и легочный рисунок уже не различается, в околосердечной области определяются лентовидные затемнения, окружающие сердечный контур, от чего последний кажется размазанным, «лохматым», «ворсистым». Силикоз — пневмокониоз, вызываемый систематическим вдыханием пыли, содержащей свободную двуокись кремния в высоких концентрациях. Это наиболее распространенный и тяжелый вид пневмокониоза. В течение заболевания различают 3 стадии: I — увеличенная сете-, сото- и петлеобразная легочная структура, усиление и уплотнение корней легких. Вначале типичны только одиночные, при полностью выраженной I стадии уже довольно многочисленные мелкие, не редко очерченные и нежные узелки, которые распределяются в большинстве случаев симметрично в краевых отрезках среднего поля легкого. II — постепенное развитие уже более густой, диссеминированной и симметрично-двусторонней пятнистости, отдельные узелки которой кажутся больше, резче очерченными и более заметными. Рентгенологически определяется картина так называемой «снежной бури». Попутно наступает также слияние узелков с образованием больших очагов затемнения. Они располагаются преимущественно латерально под ключицей. Увеличенная сете- и сотообразная структура выступает еще ярче. Вокруг отдельных узелков можно обнаружить перифокальную эмфизему. В медиальных, верхушечных и особенно в диафрагмальных участках легких выявляется компенсаторная эмфизема. III — появление двусторонней густой резко очерченной, резко интенсивной зернистости («легкое с дробью») или больших плоскостных образований в виде хлопьев, которые локализуются преимущественно в краевых зонах верхних и средних отделов легочных полей. Заболевания плевры Выпотной плеврит. При выпотных (эксудативных) плевритах в плевральной полости отмечается скопление жидкости, которая может либо перемещаться в плевральной полости, и ее тень при этом отмечается больше в нижерасположенном отделе, либо быть осумкованной. При свободном расположении жидкости в плевральной полости ее тень отмечается в нижнелатеральных отделах легочного поля и имеет косую верхнюю границу. На самом деле жидкость имеет горизонтальный верхний уровень. Это объяснимо тем, что слой жидкости утолщается к периферии, поэтому здесь рентгеновские лучи задерживаются больше, чем ближе к средостению, где слой жидкости тоньше. Этим же можно объяснить и перкуторно определяемую линию Демуазо (см. рисунки 20, 30). Средостение при большом количестве жидкости смещается в противоположную сторону.
Рентгенологически принято локализовать участки легочного поля по передним отделам ребер. Однако, пункцию плевры чаще всего делают по задней подмышечной линии. Поэтому нужно отмечать, на уровне какого ребра именно по этой линии находится верхняя граница жидкости. Сделать это по одной рентгенограмме в прямой проекции зачастую затруднительно, тем более, что жидкость затеняет ребра, приходится проецировать на рентгенограмме тени передних отделов ребер по передней подмышечной линии на задние отделы ребер по задней подмышечной линии (рис. 38). При нормастенической грудной клетке на рентгенограммах здесь «перекрещиваются» передние отделы ребер с задними соответственно на 2 ребра ниже. Так, передний отдел VII ребра по передней подмышечной линии обычно перекрещивается с задним отделом IX ребра и т.д. Можно пользоваться и другими ориентирами (латеральный конец ключицы, угол лопатки). При большом количестве жидкости может быть затенено все легочное поле.
Динамика плевритов может быть различной. В одних случаях жидкость полностью рассасывается, в других, вследствие организации эксудата и разрастания соединительной ткани, остаются плевральные наслоения, видимые на рентгенограммах в виде пристеночных, парамедиастинальных, междолевых теней. Часто оказываются «заращенными» ребернодиафрагмальные синусы, нарушается подвижность куполов диафрагмы. При массивных паракостальных плевральных наслоениях уменьшается легочное поле, средостение смещается («перетягивается») в эту сторону. При массивных плевральных швартах на фоне их теней нередко можно отметить более интенсивные вкрапления или полосчатые тени известковых включений. Плеврит фибринозный (сухой) характеризуется отложением фибрина на поверхности плевры при незначительном количестве эксудата. При рентгеноскопии проявляется неправильной подвижностью купола диафрагмы — при глубоком вдохе диафрагма отстает в подвижности; наружный и задний реберно-диафрагмальные синусы не расправляются на вдохе так полно, как на здоровой стороне, они теряют свою обычную остроту и могут быть затемнены за счет небольшого количества жидкости, поднимающейся вверх по продолжению заднего реберно-диафрагмального синуса. Если образуются спайки между листками плевры, то реберно-диафрагмальные синусы больше не раскрываются на вдохе, они заращены, купол диафрагмы на стороне поражения приподнят, ограничен в подвижности или совсем неподвижен, деформирован, т.е. развивается картина слипчивого плеврита (плеврогенного фиброторакса). Туберкулез плевры, как правило, осложняет различные формы легочного туберкулеза. Рентгенологически определяется утолщение, деформация, уплотнение реберной и междолевой плевры, проявляющееся треуголными и аркоподобными тенями плевропульмональных рубцов. Нередко присоединяется эксудативный плеврит, рентгеновская картина которого такая же, как и при эксудативных плевритах другой этиологии. Эмпиема плевры — скопление гнойного экссудата в плевральной полости. Может возникать при пневмонии (парапневмоническая эмпиема), как осложнение хирургической операции на органах грудной клетки, как осложнение осумкованного плеврита. Бывает ограниченной, локализованной в каком-либо отделе плевральной полости или тотальной. Хроническая эмпиема, как правило, локализованная. Рентгеновская картина такая же, как при эксудативном или осумкованном плеврите. Заболевания средостения Зоб загрудинный — зоб, расположенный позади грудины. Дает однородную интенсивную тень округлой или овальной формы, верхний край которой переходит в тень шеи, нижний сливается с тенью органов средостения. На фоне тени иногда могут быть участки обызвествлений и окостенений. Часто наблюдаются смещения и сдавления трахеи, пищевода. Если патологическая тень смещается толчкообразно вверх и вниз при кашле и особенно при глотании, то говорят о скрывающемся зобе. При нем трахея и пищевод отклоняются и искривляются обычно на более высоком уровне. Иногда зоб может локализоваться и в заднем отделе верхнего средостения. Это устанавливается рентгеновским исследованием грудной клетки в боковых проекциях. КТ превосходит традиционные методы диагностики. Так, при доброкачественном зобе контуры его четкие, структура чаще неоднородная из-за отложения солей кальция. Большой зоб смещает сосуды плечеголовного пучка латерально, а трахею — медиально. Показатель плотности зоба варьирует в широких пределах от 40 до 120 ед. Н. Обызвествленные участки достигают максимальных значений — 1000 +2 ед. Н. (в норме показатель плотности тканей щитовидной железы составляет 112–118 + 12 ед. Н.). У больных с различными состояниями имеет место дискретность структуры. Признаками злокачественного перерождения являются потеря дифференцировки сосудов на уровне узла, отсутствие жировых прослоек, появление ткани различной плотности и вовлечение в процесс прилежащих органов. Подозрение на малигнизацию узлов щитовидной железы требует обязательного проведения игловой прицельной аспирационной биопсии. Лимфогранулематоз — злокачественная гиперплазия лимфоидной ткани с образованием в лимфатических узлах лимфагранулем. Характеризуется волнообразным повышением температуры, потливостью, зудом кожи, увеличением печени и селезенки и постепенно нарастающей кахексией. Медиастинальная форма лимфогранулематоза проявляется расширением сердечно-сосудистой тени за счет отодвигания средостенной плевры увеличенными лимфатическими узлами. Эти изменения могут быть односторонними и двусторонними. Наиболее часто поражаются передне-верхние трахеальные лимфатические узлы. Контуры расширенной срединной тени четкие, полицикличные, с неравномерным выступанием отдельных дуг. В некоторых случаях узлы могут образовать вытянутую овоидную тень, прилежащую к грудине или грудинно-реберным сочленениям и не выявляемую на прямом снимке. Медиально-легочная форма характеризуется сочетанием поражений лимфатических узлов средостения и легочной ткани и отражает дальнейшее прогрессирование болезни. При поражении лимфатических узлов грудной полости процесс может переходить непосредственно на плевру, образуя мелкие высыпания или массивные разрастания в виде «пластов» лимфоидной ткани, отдельных узловатых фокусов или диффузных утолщений плевральных листков, замуровывающих легкое. Вовлечение плевры в опухолевый процесс может быть также результатом прорастания субплеврально расположенных гранулем. Изолированное поражение плевры при лимфогранулематозе встречается крайне редко. Рентгеновская компьютерная томография обладает большими диагностическими возможностями, особенно в определении стадий лимфогранулематоза. Отчетливо визуализируются в клетчатке средостения лимфатические узлы размером 3 мм и более. «Зона интереса» у больных при рентгеновской компьютерной томографии имеет большую протяженность — от основания шеи до входа в малый таз. Томографирование выполняют по поисковой программе (толщина среза 10 мм, шаг 20 мм). Обнаружение патологии предусматривает прицельную программу исследования с контрастным усилением. Увеличение количества и размеров лимфатических узлов, появление нечеткости очертаний или слияние отдельных лимфатических узлов в конгломерат — признаки патологии. Вовлечение в процесс паренхимы легкого свидетельствует об агрессивности течения заболевания. Диагноз лимфагранулематоза считается достоверным только при обнаружении в биопсированном узле или селезенке морфологического субстрата — клеток Березовского-Штернберга. Легочная форма лимфогранулематоза — злокачественная гиперплазия лимфоидной ткани легких с образованием в ней лимфогранулем. Изолированная форма встречается редко. Выявляют однородные тени, преимущественно в нижних отделах легких, различной величины — от мелких узелков до крупных узлов. Изменения могут быть солитарные и множественные. В ряде случаев развиваются большие опухоли, которые могут давать картину лобита. При вовлечении в процесс плевры может возникнуть плеврит, фибринозный или эксудативный. Липома средостения — доброкачественная опухоль, развивающаяся из жировой ткани. На ее долю приходится почти 3% опухолей средостения. Липома обладает относительно медленным ростом. Размеры и масса ее весьма вариабельны. Различают шейно-медиастинальные, медиастинальные и абдомино-медиастинальные липомы. Последние встречаются наиболее часто (80%). Шейно-медиастинальные липомы на рентгенограмме характеризуются неправильной округлой тенью в верхнем средостении. Структура тени однородная, контуры выпуклые и четкие. В отличие от загрудинного зоба эта тень при глотании не смещается. Медиастинальные липомы бывают одно- и двусторонними. В первом случае липома чаще располагается справа, имеет форму удлиненной груши, обращенной широким основанием книзу. Тень ее тесно примыкает к сердечному силуэту и не отделяется от него при многопроекционном исследовании. Двусторонние липомы рентгенологически проявляются подковообразной тенью, направленной выпуклостью кверху. Большими диагностическими возможностями обладает газовая медиастинография, при которой опухоль отделяется от тени сердца и медиастинальной плевры. Выявленная при этом дольчатая структура опухоли дает основание поставить диагноз липомы средостения. Абдомино-медиастинальные липомы локализуются, как правило, в правом сердечно-диафрагмальном синусе переднего средостения. Они по сути являются жировыми грыжами предбрюшинной и забрюшинной клетчатки, проникающей в средостение через щелевидные пространства диафрагмы. Липомы могут симулировать плевральные сращения, частичную релаксацию диафрагмы, целомические кисты перикарда и др. Клинически особо не проявляются. На рентгенограмме определяется округлая, однородная, средней интенсивности тень, сливающаяся с тенью сердца и диафрагмой. Форма тени при дыхании нередко меняется, становясь на вдохе несколько удлиненной, а на выходе — уплощенной. Рентгеновская компьютерная томография позволяет распознать липомы любых размеров. Денситометрический показатель липом находится в пределах 150±20 ед. Н. Повышение денситометрического показателя до 800 ед. Н. следует рассматривать, чаще всего, как результат трофических нарушений с некротизацией липомы. В некоторых случаях это может наблюдаться при малигнизации ее. Если опухоль растет быстро и теряет четкость контуров, то следует также думать о ее злокачественном перерождении (липосаркома). Лимфосаркома — злокачественная опухоль из незрелых лимфоидных клеток с преимущественным поражением лимфатических узлов средостения. Характеризуется быстрым ростом, большой злокачественностью. Обнаруживают или одну значительную полуовальную с четкими контурами тень, сливающуюся с тенью средостения, или двустороннее увеличение лимфатических узлов, чаще паратрахеальных и трахеобронхиальных. Вследствие поражения множества лимфатических узлов различных групп наружные очертания тени обычно полицикличные, иногда неровные, смазанные. Нередко наблюдаются смещение и сдавление трахеи и пищевода. Часто осложняется эксудативным плевритом. Медиастинит. Острый медиастинит проявляется загрудинными болями, одышкой, дисфагией, ознобом, лихорадкой и другими симптомами. Одним из характерных признаков является симптом Романова — боль за грудиной и в межлопаточной области, усиливающаяся при глотании и запрокидывании головы. Выявляют расширение срединной тени и выпрямление ее контуров, которые в дальнейшем могут стать выпуклыми, нерезкими. Срединная тень принимает бочкообразную форму; в плевральных полостях появляется эксудат. На боковой рентгенограмме отмечается затемнение загрудинного и позадисердечного пространства. Если медиастинит развился в связи с перфорацией пищевода или трахеи, то в медиастинальной клетчатке можно обнаружить скопление газа (медиастинальная эмфизема) или абсцесс, заполненный газом и жидкостью. Хронический медиастинит обычно встречается как осложнение туберкулеза или сифилса. Тяжесть его обусловлена образованием фиброзных рубцов, сдавливающих органы средостения. У таких больных наблюдаются отек лица и шеи, набухание вен на передней грудной стенке. Выявляют сужение и деформацию пищевода на большом протяжении с регидностью стенок. Чрезвычайно важна топическая диагностика медиастинитов, так как от этого зависит выбор оперативного доступа. Метастазы опухолей в лимфатические узлы средостения клинически проявляются признаками сдавления средостения и верхней полой вены. Обнаруживают одно- или двустороннее расширение срединной тени с полициклическими четкими контурами и увеличение лимфатических узлов одноименного корня или корней. В ряде случаев можно наблюдать симптом «кулис». Увеличенные лимфатические узлы, особенно трахео-бронхиальные, оказывают давление на переднюю стенку пищевода и нередко, не прорастая, вызывают его оттеснение. КТ помогает дифференцировать сосудистую и лимфогенную природу расширения корней легких, дает возможность рано обнаружить метастазы в лимфатических узлах средостения, особенно расположенных по внешнему краю дуги аорты, нередко маскирующей даже крупные лимфатические узлы. Так, при раке легкого выявление лимфатических узлов диаметром 1 см заставляет предполагать, а диаметр 1,5 см и более однозначно указывает на метастазы. Показатель плотности пораженных метастазами лимфатических узлов такой же, как и при первичной опухоли. В наиболее сложных случаях необходимо прибегать к пункционной биопсии (транстрахеальной или транспариетальной). Саркоидоз (болезнь Бека-Бенье-Шаумана) — хроническая болезнь неясной этиологии. Характеризуется поражением лимфатической системы, внутренних органов и кожи с образованием специфических гранулем, окруженных слоем гиалиноза. Различают 3 стадии болезни. I стадия характеризуется увеличением внутригрудных лимфатических узлов, что вызывает расширение срединной тени, чаще в обе стороны. Форма лимфатических узлов округлая или овальная, размеры 2–6 см в диаметре, структура гомогенная, контуры гладкие, четкие, без перифокальной инфильтрации или склероза. Наружные границы имеют полициклический контур, иногда с симптомом «кулис», что связано с суперпозицией отдельных лимфатических узлов. Во II стадии имеет место уже и поражение легких в виде сетчатой, мелко- и крупноочаговой инфильтрации, а в ряде случаев даже больших конгломератов с локализацией чаще в нижних отделах или прикорневых зонах. III стадия характеризуется диффузным фиброзом с участками цирроза и эмпиемы. В процесс вовлекается не только междолевая, но и костальная, диафрагмальная и средостенная плевра, которая неравномерно уплотняется. Рентгеновская компьютерная томография дополняет представление о лимфатических узлах средостения. Так, типичным признаком саркоидоза I стадии является полицикличность корней легких вследствие «гроздьевидных» лимфатических узлов. Переход процесса на легочную паренхиму, наблюдающийся при II стадии заболевания, хорошо визуализируется КТ. Вовлечение легких чаще начинается с развития регионарного, прикорневого лимфангиита, что проявляется усилением и деформацией легочного рисунка. III стадия саркоидоза не имеет определенных признаков и характеризуется развитием склеротических изменений в легких, плевре и корнях. Лимфатические узлы, как правило, не увеличены. Тимома — опухоль, исходящая из вилочковой железы. Различают доброкачественную и злокачественную ее формы. Клинические симптомы разнообразны и во многом зависят от строения опухоли, ее величины и воздействия на окружающие ткани. Доброкачественные опухоли нередко протекают бессимптомно, в других случаях сопровождаются характерными клиническими симптомами: чувством давления за грудиной, одышкой и синдромом прогрессирующей мышечной слабости. На рентгенограмме тимома, располагаясь в среднем отделе загрудинного пространства, представляется в виде значительного асимметричного расширения тени средостения, контуры которого четкие, часто волнистые. Структура тени опухоли однородная, форма неправильно овоидная, иногда грушевидная, острие обращено книзу. При злокачественной тимоме характерно двустороннее расширение средостения, контуры ее бугристые, рост опухоли быстрый. Нередко на фоне опухоли в железе бывают тонкостенные кисты. При пневмомедиастинографии такая опухоль может смещаться и менять форму на различных фазах дыхания и при изменении положения тела больного. Емкость кисты может достигать 1 л и более. КТ проводят при наличии клинических симптомов или рентгенологических признаков от основания шеи до диафрагмы. Чаще всего вилочковая железа располагается в верхнем или среднем этаже переднего средостения между горизонтальной частью левой безымянной вены и правой главной ветвью легочной артерии. У лиц молодого возраста вилочковая железа часто прилежит к восходящему отделу дуги аорты, как бы охватывая ее спереди. Плотность ткани железы у молодых пациентов соответствует плотности крови в крупных сосудах средостения и составляет 30–40 ед. Н. В более зрелом и пожилом возрастах показатель плотности значительно снижен вплоть до отрицательных значений. Доброкачественные тимомы чаще всего овальной или округлой формы, иногда они имеют умеренную бугристость, но четкие контуры, у 1/4 больных в ткани опухоли имеются участки обызвествления. Озлокачествленные тимомы отличаются инвазивностью в прилежащие ткани средостения, часто метастазируют в легкие и перикард. Аномалии развития легких Апневматоз новорожденных — нерасправившиеся участки легких у новорожденных. Может быть массивным и рассеянным. Массивные апневматозы чаще наблюдаются у недоношенных детей, родившихся с массой больше 1500 г, рассеянные — с массой менее 1500 г. Проявляется симптомами ателектазов легочной ткани или участками гипопневматоза. В средних отделах легких удается определить множественные тени размером с просяное зерно. Сочетаясь с сегментарными ателектазами, они создают пеструю картину. Участки легких, прилежащие к массивным ателектазам, компенсаторно вздуваются. В ателектазированном сегменте нередко прослеживаются бронхи, заполненные воздухом (симптом «воздушного бронха»). Массивный апневматоз сопровождается смещением средостения в сторону нерасправившегося легкого, при этом наблюдается подъем диафрагмы соответствующей стороны. Форма грудной клетки становится «колоколообразной». Межреберные промежутки на пораженной стороне сужены. В ряде случаев апневматоз может наблюдаться вдоль позвоночника, что проявляется околопозвоночными тенями, идущими параллельно тени средостения (полосчатые ателектазы). При рассеянном апневматозе определяются множественные очаговые тени размером 0,1–0,3 см, что понижает воздушность легочных полей. Чаще наблюдается поражение внутренних отделов легких, что создает картину «расширенных» корней легких. Наряду с этим определяются отдельные более крупные участки ателектаза с нечеткими контурами. Мелкие участки апневматозы просматриваются до самого плаща легкого, а контуры диафрагмы и средостения теряют четкость. Если мелкие ателектазы располагаются преимущественно в одном легком, то средостение смещается в сторону поражения. Рассеянные ателектазы могут сохраняться до 2–3 месяцев. При дифференциальной диагностике их с бронхопневмонией необходимо помнить, что воспалительный процесс чаще поражает преимущественно верхние доли легких, воспалительные очаги более крупные в связи со слиянием. Антибиотикотерапия в ближайшие дни приводит к уменьшению воспалительных изменений. Гипоплазия легких — порок развития, в основе которого лежит отсутствие или недоразвитие распираторных отделов легких с одновременным недоразвитием стенок бронхов. Различают простую и кистозную гипоплазию. На обзорных рентгенограммах площадь гипоплазированного легкого уменьшена, межреберные промежутки сужены, а неизмененные отделы легкого викарно увеличены, вздуты, часть их в виде «легочной грыжи» через слабые места средостения может пролабировать в сторону поражения. Недоразвитое легкое маловоздушно, неравномерно уплотнено. Легочный рисунок его обеднен, деформирован, у больных кистозной гипоплазией ячеистый. На томограмме часто выявляются множественные тонкостенные полости. На бронхограмме больных кистозной гипоплазией видны короткие, расширенные и деформированные бронхи, которые заканчиваются колбовидными или веретенообразными расширениями сегментарных, субсегментарных или более мелких бронхов. У больных простой гипоплазией бронхи не расширены, заканчиваются слепо на уровне ветвей III–V порядка или, наоборот, резко суживаются на периферии. Из-за отсутствия дистальных ветвлений бронхов на бронхограмме бронхиальное дерево приобретает вид «обгоревшего». РАДИОНУКЛИДНЫЕ ИССЛЕДОВАНИЯ ПРИ ЗАБОЛЕВАНИЯХ ЛЕГКИХ Современная лучевая диагностика заболеваний легких приобретает все большее значение в связи с увеличением частоты заболеваний хроническими неспецифическими заболеваниями, туберкулезом и злокачественными опухолями. В то же время клинические и рентгеновские данные при ХНЗЛ и раке легкого в ряде случаев не дают убедительных данных для дифференциальной диагностики этих заболеваний. Отсюда иногда причина диагностических ошибок или запоздалой диагностики. Поэтому актуальной является не только уточненная рентгеновская диагностика, но и применение функциональных методик исследования. Именно радионуклидный метод обладает высокой чувствительностью и надежностью полученной информации, позволяет проводить оценку функциональных изменений, а также получать дополнительную информацию о морфологических особенностях заболевания. Исследование функции внешнего дыхания (радиопневмография) осуществляется с помощью 133Хе путем определения интенсивности излучения с разных участков легкого при вдыхании радиоактивного газа. Над многими участками легких устанавливаются датчики, связанные с самописцами. При вдохе радиоактивный газ, поступающий в легкие, дает более интенсивное излучение из участков, которым подлежит здоровая легочная ткань. Из участков легкого, куда поступает меньшее количество газа (при нарушении проходимости бронхов, пневмосклерозе и т.д.), излучение меньше. Сцинтиграфия. Исследование основано на временной эмболизации капилляров легких радиоактивными частицами, имеющими калибр больше, чем просвет капилляров. Для этого используются макроагрегаты альбумина человеческой сыворотки (МАА), меченные 131I, 99mTc или 113In. Количество введенного РФП при этом незначительно, эмболизируется не больше, чем каждый десятитысячный капилляр, поэтому о нарушении гемодинамики вследствие введения индикатора речь не идет. При проведении исследования с 131I МАА необходимо предварительное блокирование щитовидной железы стабильным йодом (раствор Люголя, йодистый калий и т.д.). МАА, меченные 99mTc или 113In, такой подготовки не требует. Препарат активностью 200–250 микрокюри (7,4–9,25 МБК) 131I или до 200–300 МБК по 99mТс или 113In вводят внутривенно и через 5–10 минут проводят исследование. Сцинтиграфия в этом случае заключается в считывании информации об интенсивности излучения над легкими датчиком и преобразовании ее в изображение на экране монитора. Поскольку излучение с разных участков легкого неодинаково по причине большего или меньшего количества частиц индикатора, застрявших в капиллярах, можно отрегулировать прибор так, чтобы разный уровень излучения отображался разными цветами. Обычно так устанавливают чувствительность прибора, чтобы самый высокий уровень излучения отображался красным цветом, а самый низкий — синим или черным, что дает большую наглядность. Участки, где гемодинамика в системе легочной артерии нарушена, дают либо по
|
||||
|
Последнее изменение этой страницы: 2016-08-14; просмотров: 726; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.145.12.233 (0.024 с.) |

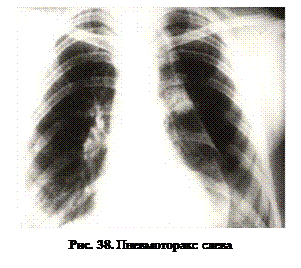 Что считать опознавательной точкой для определения верхней границы эксудата?
Что считать опознавательной точкой для определения верхней границы эксудата?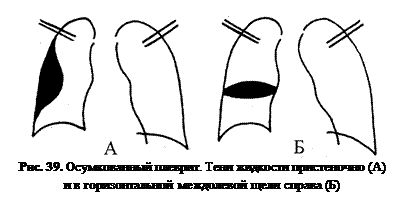 Осумкованные плевриты (рис. 39) дают картину, соответствующую зоне расположения жидкости. Отмечается гомогенная тень с четкими выпуклыми контурами. В зависимости от локализации, различают костальный, междолевой, парамедиастинальный и другие виды осумкованного плеврита.
Осумкованные плевриты (рис. 39) дают картину, соответствующую зоне расположения жидкости. Отмечается гомогенная тень с четкими выпуклыми контурами. В зависимости от локализации, различают костальный, междолевой, парамедиастинальный и другие виды осумкованного плеврита.


