Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Одонтогенные опухоли челюстейСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Одонтогенные новообразования развиваются только в челюстях, поскольку связаны с процессом зубообразования. АМЕЛОБЛАСТОМА Амелобластома — одонтогенная эпителиальная опухоль, строение которой подобно строению тканей эмалевого органа зубного зачатка. Амелобластома в научной литературе встречается и под названиями "адамантинома", "пролифератив-ная челюстная киста", "многокамерная кистома", "центральная парадентальная киста", "адамантома" (эмолоид). Термин "адамантинома" ввел в 1901 г. Блюм. Амелобластомы составляют у детей 6-7 % всех доброкачественных опухолей и опухолеподобных новообразований челюстей. Они развиваются в возрасте 7-16 лет, излюбленная локализация — область ветви и угла нижней челюсти. Особенностями этой опухоли являются: склонность к рецидивированию, разнообразие гистологического и рентгенологического строения, что осложняет ее диагностику и лечение. Этиология опухоли до сих пор не выяснена. Возможно, она является следствием дизонтогенетических нарушений, связаных с патологическими изменениями в эмалевом органе. Согласно другой точке зрения, эпителиальные клетки амелобластомы возникают из клеточных элементов слизистой оболочки ротовой полости. Как возможные источники развития эпителия в опухоли называют также эпителиальные островки Маляссе-Астахова, зачатки сверхкомплектных зубов или рассеянные клеточные комплексы зубной пластинки и зубных мешочков. И.Г. Лукомский (1927), О.Л. Козырева (1959) допускают возникновение амелобластомы из эпителия эмалевого органа зубного зачатка. Кисты амелобластомы могут быть выстланы многослойным плоским эпителием и содержать кристаллы холестерина. Все авторы считают, что возникновение амелобластомы так или иначе связано с нарушением процесса зубообразования. Таким образом, происхождение амелобластом имеет много общего с происхождением кист челюстей. Жалобы. Жалоб на раннем этапе развития опухоли обычно нет, но еще до появления деформации кости может возникать боль в патологическом очаге, которая воспринимается как зубная. Когда опухоль достигает значительных размеров и деформирует челюсть, дети или их родители указывают на наличие увеличения участка челюсти. В этот период может возникать ноющая боль в зубах на стороне поражения, иногда амелобластома нагнаивается. Опухоль могут выявить случайно при рентгенологическом исследовании по поводу заболеваний зубов. Если она локализуется на верхней челюсти, больные жалуются на затрудненное носовое дыхание, слезотечение, диплопию, пню- или парестезию кожи на стороне поражения. Клинические признаки амелобластомы связаны с деформацией челюстей. Опухоль имеет две формы: солидную и кистозную. Последняя у детей диагностируется чаще. При солидной форме долгое время опухоль себя не проявляет. Лишь когда она приобретает большие размеры, лицо становится асимметричным за счет увеличения (чаще) угла или ветви нижней челюсти. Кожа над опухолью бледная, с выраженным сосудистым рисунком. Пальпаторно определяется плотная, с участ- Ми размягчения, безболезненная опухоль, представленная конгломератом мяг-К% и костной тканей. Подчелюстные лимфатические узлы в связи с большими К<" ia.Mii опухоли выявить не удается. При нагноении появляются все призна- ки воспаления, часто на коже открываются свищи. Такая картина обычно наблюдается у детей в запущенных случаях. При кистозной форме пальпаторно определяется гладкая и блестящая или бугристая веретенообразно вздутая кость, чаще нижней челюсти. Позже может наблюдаться симптом пергаментного хруста (как при всех кистах и кистоподоб-ных новообразованиях) и даже флюктуация (при кистозной форме в результате полной резорбции костной стенки). Зубы в зоне поражения могут быть смещены в тех случаях, когда они расположены с обеих сторон кистозной полости. Полость раздвигает корни зубов, и, как следствие, коронки сходятся друг с другом. Происходит так называемая конвергенция коронок и дивергенция корней. Зубы подвижны в результате разрушения опухолью кости альвеолярного отростка, перкуссия их безболезненная. Амелобластома поражает верхнюю челюсть очень редко. При этом дефект кости почти никогда не наблюдается, поскольку опухоль прорастает в верхнечелюстную пазуху. Лишь когда она прорастает в носовую полость и глазницу, происходит смещение глазного яблока, деформация альвеолярного отростка и твердого нёба. В тех редких случаях, когда амелобластома нагнаивается, она клинически проявляется как воспалительный процесс. Малигнизации амелобластомы у детей практически не бывает, но она может возникнуть при многоэтапном длительном неправильном лечении. Тогда симптомы заболевания нарастают быстро, происходит значительная деформация лица. Чтоб поставить диагноз "амелобластома", кроме клинических данных используют такие дополнительные методы, как пункция, рентгенография, КТМ, МРТ и па-тогистологическое исследование. Последнее является наиболее информативным. Особенности гистологического строения амелобластомы заключаются в наличии двух типов клеток — цилиндрических и звездчатых. Первые имеют длинные эпителиальные отростки, проникающие за пределы опухоли в здоровую костную ткань. Они играют значительную роль в возникновении рецидивов амелобластомы. Гистологически амелобластома имеет много вариантов строения, которые выделил и детально описал И.И. Ермолаев. Солидная амелобластома состоит из стромы (соединительная ткань) и паренхимы (эпителиальные клетки, пронизывающие строму в виде тяжей). По периферии опухоли расположены цилиндрические клетки, а ближе к центру — звездчатые. При кистозной форме амелобластомы строма представлена менее рельефно, чем при солидной. В процессе своего развития плотная опухоль постепенно превращается в кистозную в результате слияния мелких полостей в несколько (или одну) больших, что предопределяет многовариантные рентгенологические формы, то есть отражает разные стадии Развития опухоли. Иногда в такой полости можно выявить кристаллы холестерина, что сближает кистозную амелобластому с одонтогенной кистой челюсти, в которой кристаллы холестерина есть всегда. В отличие от последней оболочка амелобластомы очень тонкая — "паутинная". При пункции опухоли получают прозрачную желтого или желто-белого цвета жидкость, кристаллы холестерина в которой есть не всегда (рис. 184, 185). OCQ Раздел 7 ДоЬрокачественные новооиразии<зним Mj^iefi ^л^ту-лиц^о
Рентгенологическая картина. О.Л. Козырева описала девять вариантов изменений костной ткани челюсти при амелобластоме, которые можно увидеть на рентгенограмме. При поликистозном варианте характерно наличие многочисленных, больших по размеру круглых и овальных очагов разрежения костной ткани с четкими контурами и локализацией (чаще) в области угла и ветви челюсти. Кисты прилегают друг к другу, границы их четкие, но неровные; иногда в одной из кист можно выявить фолликул постоянного моляра. Крайне редкой является однокамерная форма (очаг деструкции с полициклическими контурами). Такая киста чаще локализуется в участке угла и ветви челюсти; границы ее четкие, разрежение кости нередко гомогенное, на полость может проецироваться ретинированный зуб. Деструктивные процессы в кости вызывают смещение, истончение и прерывание ее кортикального слоя в отдельных местах. Реакция надкостницы отсутствует. Солидная амелобластома на рентгенограмме представлена гетерогенным разрежением кости, границы которого относительно четкие. На этом фоне можно выявить едва видимые кистозные полости (за счет опухолевидной ткани). Амелобластому необходимо дифференцировать с теми заболеваниями, для которых на рентгенограмме характерно разрежение костной ткани, то есть "минус-ткань", а именно: 1. С фолликулярной кистой — определенная локализация, отсутствие в дуге постоянного зуба, при проведении операции определяется толстая оболочка. 2. С радикулярной кистой — четко очерченный дефект кости явно связан с гангренозным зубом, разная локализация; макроскопически: оболочка кисты толще и плотнее; гистологически: отсутствие двух типов клеток (цилиндрических и звездчатых). 3. С остеобластокластомой — при пункции опухоли получают бурую жидкость; рентгенологически — горизонтамьная резорбция корней зубов, входящих в опухоль. 4. С саркомой — злокачественная опухоль, имеющая инфильтративный быстрый рост, рано вызывает сильную боль, подвижность зубов (из-за разрушения костной ткани альвеолярного отростка). Рентгенологически выявляется дефект (лизис) кости с изъеденными неровными краями и нериостальная реакция по нижнему краю челюсти в виде спикул. Лечение, исключительно хирургическое и заключается в резекции участка челюсти в пределах здоровой ткани, отступив на 1-1,5 см от опухоли, без нарушения непрерывности кости (по Наумову). При значительном поражении нижнечелюстной кости наиболее радикальным методом является резекция или эк-зартикуляция челюсти (рис. 186) с одномоментной аутопластикой проваренным реплантатом (по Ю.И. Вернадскому и Л.В. Дробцюн). В термически и механически обработанном фрагменте нижней челюсти (рис. 187, 188), удаленном по поводу амелобластомы, необходимо удалить фолликулы зубов, поскольку они могут стать источником воспаления в послеоперационный период. После этого реплан-тат помещают в подготовленное ложе и фиксируют разными видами накостной, реже — назубной фиксации (рис. 189-192). При прорастании опухоли в прилегающие ткани нужно удалять и их. Смысл операции заключается в том, что реплантат со временем рассасывается, а вместе с этим идет процесс образования костной ткани со стороны периоста. Уравновешенные процессы резорбции и построения кости приводят к образова-
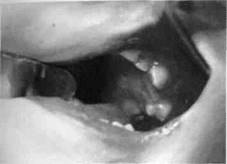
Рис. 184. Пункция опухоли нижней челюсти больного с амелобластомой
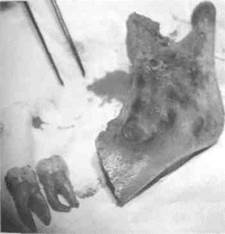
Рис. 186. Резецированный и экзартикули-рованный фрагмент нижней челюсти и два удаленных зуба рис. 188. Фрагмент нижней челюсти после термической и механической обработки Рис. 185. Содержимое амелобластомы
Рис. 187. Механическая обработка удаленного фрагмента нижней челюсти перед реплантацией
Рис. 189. Остеосинтез реплантата нижней челюсти Раздел 7 ДоОрокачественные новооиразиьсжин mjlici'i чсл^ши-лнцсои.
Рис. 190. Ортопантомограмма того же больного после реплантации резецированного фрагмента нижней челюсти, фиксированного двумя серебряными лигатурами
Рис. 191. Конфигурация тканей угла и ветви нижней челюсти слева после снятия швов
Рис. 193. Рентгенограмма нижней челюсти того же больного через 6 мес после операции пню новой костной ткани, по размерам и конфигурации подобной прежнему фрагменту челюсти, что определяется на рентгенограмме (рис. 193). Обязательные условия при проведении такой операции: 1) поднадкостничная резекция челюсти (за счет надкостницы идет восстановление кости в послеперационный период); 2) "невхождение" в полость рта, чтобы не инфицировать реплантант с ее стороны. Если поражен незначительный участок челюсти, дефект кости можно заместить гребнем подвздошной кости или расщепленным ребром. Негативными последствиями лечения могут быть рецидивы опухоли, разные виды послеоперационных деформаций челюстей, их переломы, образование ложных суставов, остеомиелит, нагноение и т. п. Д0НТ0ГЕННЫЕ ОПУХОЛЕПОДОБНЫЕ НОВООБРАЗОВАНИЯ По международной гистологической классификации одонтомы и цементомы относят к одонтогенным опухолям, что, на наш взгляд, не совсем правильно. О.Г. Лукомский, исследовав одонтому, сделал вывод, что это не опухоль, а конгломерат из всех или части тканей, образующих зуб и зубную лунку. Это свидетельствует о происхождении одонтомы из эпителия ротовой полости. А.А. Лим-берг и 11.П. Львов выдвигали несколько теорий происхождения одонтомы: из остатков избыточных тканей зуба (Брок); результат пролиферации разных составных элементов зуба (Маляссе); одонтома — это эпителиальное образование из слизистой оболочки ротовой полости (О.Г. Лукомский). Мы считаем целесообразным рассматривать одонтому и цементому как пороки развития тканей зубов. Одонтома Одонтома состоит из эпителиального и мезенхимального компонентов зубо-образующих тканей и является результатом дифференциации зубообразующего тканевого комплекса в сторону образования структур, подобных структуре зуба на разных стадиях его развития. Одонтома увеличивается за счет измененного фолликула зуба, имеющего потенцию к росту. Характерный для опухолей бесконтрольный митоз клеток здесь не наблюдается. Существует две формы этой опухоли — мягкая и твердая одонтома. Твердая одонтома развивается из одного или нескольких зачатков зуба. Возникает в период формирования постоянных зубов, но проявляется у детей редко. ■Локализуется опухоль преимущественно в участке резцов, клыков и премоляров нижней челюсти. Различают две формы твердой одонтомы: простую и сложную. Простая одонтома развивается из тканей одного зуба и может быть простой полной (накопление беспорядочно расположенных тканей) и неполной (состоит из одного вида твердых тканей зуба). Сложная одонтома состоит из зачатков многих зубов, все зубные ткани ее хорошо развиты, но расположены беспорядочно. Такая опухоль чаще локализуется на верхней челюсти. Жа лобы. Жалоб немного, и сводятся они к отсутствию зуба или наличию безболезненной деформации челюсти. Раздел 7 Доброкачественные новообразования костей челюстно-лицевой области
Кл иника. Клиническая симптоматика одонтомы "бедна", большая часть симптомов имеет вторичный характер. Одонтома характеризуется очень медленным ростом. Появление ее иногда сопровождается болью. Опухоль может прорастать в разные стороны нижней челюсти. При прорастании ее в вестибулярную сторону альвеолярного отростка она травмируется зубами-антагонистами. В области развития опухоли постоянный зуб может отсутствовать или быть ретенированным. Макроскопическая картина одонтом многообразна: от образований, напоминающих недоразвитый или деформированный зуб, до массивных комплексов, состоящих из нескольких или многих зубоподобных образований. Они могут легко разделяться или быть крепко спаянными между собой. На рентгенограмме одонтома определяется как гомогенная или негомогенная тень высокой интенсивности, с четкими бугристыми контурами. По периферии новообразования видны полоса разрежения костной ткани и ободок склероза, который отграничивает одонтому от здоровой ткани челюсти (рис. 194). На фоне тени одонтомы можно видеть отдельные зубоподобные образования неправильной формы (рис. 195). При сложной форме твердой одонтомы иногда определяются многочисленные зубоподобные образования разной формы и величины. В процессе роста челюстей может наблюдаться истончение кости и кортикального слоя челюсти (рис. 196). Мягкая одонтома — новообразование, которое встречается у детей очень редко. Существует предположение, что мягкая одонтома — это ранняя стадия образования твердой одонтомы. Жалоб, особенно в начале заболевания, нет. Лишь когда опухоль достигает больших размеров, появляется деформация того участка челюсти, где локализуется одонтома.
Клиника. При малых размерах мягкая одонтома клинически себя не проявляет. При увеличении ее появляется деформация челюсти. Локализуется одонтома чаще в участке моляров — челюсть здесь становится бугристой и плотной, но без-
Рис. 196. Ортопантомограмма ребенка с одонтомой левой половины нижней челюсти. Определяются конгломераты зубоподобных тканей неправильной формы с участками разрежения костной ткани вокруг них и ободком остеосклероза болезненной при пальпации. На рентгенограмме мягкая одонтома напоминает в одних случаях кисту, но границы ее нечеткие, а в других — поликистому. Окончательный диагноз ставят по данным патогистологического исследования. Дифференциальная диагностика твердой одонтомы проводится с: — остеомой — встречается редко, для нее характерны всегда гомогенная тень на рентгенограмме и плотность ткани, ниже плотности зуба (такая, как кости); — ретенированными и дистопированными зубами (при рентгенографическом исследовании в нескольких проекциях они обычно имеют правильную анатомическую форму). Мягкую одонтому следует дифференцировать с одонтогенной кистой, аме-лобластомой и кистозной формой остеобластокластомы. Лечение хирургическое. Высокодифференцированная опухоль подлежит экскохлеации, низкодифференцированная удаляется методом резекции челюсти в пределах здоровой ткани (для предотвращения рецидивов). После удаления опухоли костную полость заполняют различными остеотроп-ными веществами. При больших одонтомах во время удаления может возникнуть угроза перелома челюсти. Это нужно предусмотреть, планируя операцию. Одонтогенная фиброма Одонтогенная фиброма у детей наблюдается очень редко. Образуется из дифференцированной соединительной ткани, которая происходит из мезенхимы зубного бугорка или из тканей зубного фолликула. Иногда строение одонтогенных фибром подобно строению тканей пульпы зуба. Локализуется чаще на нижней челюсти. Жалоб у детей с одонтогенной фибромой обычно нет, лишь иногда может возникать ноющая боль в определенном участке челюсти. Клиника. Долгое время одонтогенная фиброма ничем себя не проявляет. Характеризуется медленным, безболезненным ростом, деформацией челюсти при значительных размерах новообразования. В отдельных случаях возможно присо-Динение воспалительного процесса в участке фибромы в результате проникно- Раздел 7 Доброкачественные новообразования костей челюстно-лицевои ооласти
вения инфекции из кариозного зуба. В процессе роста новообразования нарушается прорезывание зубов. На рентгенограмме виден гомогенный очаг повышенной рентгенопроницаемости кости, нередко прилегающий к фолликулам зубов. Наличие подобных изменений в костной ткани может напоминать хронический остеомиелит челюсти. При кальцификации фиброзной ткани на рентгенограмме определяется достаточно четко очерченная тень фибромы, напоминающая кис-тозную полость со склерозированными краями, имеющую разную степень рентгенопроницаемости. Наблюдается ретенция зубов. Дифференцировать одонтогенную фиброму следует с мягкой одонтомой. Лечение опухоли заключается в полном ее удалении в пределах здоровых тканей. Цементома Цементома — опухолевидное образование, представляющее собой порок развития одонтогенного происхождения. Состоит из грубоволокнистой плотной ткани, подобной цементу зуба. Характерным для цементомы является медленный рост и четкое отграничение от прилегающих тканей. Жалоб при цементоме у детей обычно не возникает. Образование можно случайно выявить при рентгенологическом исследовании зубов по поводу их заболеваний.
Клиника. Растет цементома очень медленно, деформируя челюсть. При развитии на верхней челюсти может прорастать в верхнечелюстную пазуху и вызывать соответствующие нарушения функций.
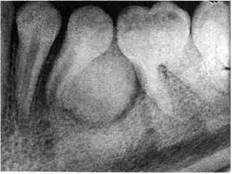
Рентгенологически цементома определяется как однородная плотная тень округлой, овальной или неправильной формы возле корня зуба, образующая с ним единое целое. Контуры тени ровные, границы четкие. По рентгеноконт-растности цементома напоминает ткани корня зуба (рис. 197). Лечение цементомы заключается в частичной резекции пораженного участка челюсти, желательно с сохранением целостности костной ткани. Эпулиды Эпулидами, или эпулисами, называют опухолевидные образования травматической или воспалительной этиологии, расположенные на деснах или над деснами на ножке (в медицинской литературе — надесневики или наддесневики), возникающие в результате разрастания тканей периодонта при хроническом раздра- • гении его. Обычно эпулиды у детей возникают в сменном и постоянном прикусах Различают фиброматозный и ангиоматозный эпулиды, их относят к так называемым банальным. В отличие от них существует гигантоклеточный эпулид, являющийся периферической формой остеобластокластомы (см. "Остеогенные опухоли челюстей"). Жалобы ребенка — на наличие опухолевидного образования на деснах, красного цвета, легко кровоточащего при травмировании (во время еды, разговора, чистки зубов) и медленно увеличивающегося. Клиника. Эпулид чаще расположен на альвеолярном отростке со стороны вестибулярной или язычной поверхности зуба (иногда нескольких зубов), с неизмененной или красноватого цвета (при ангиоматозном эпулиде) слизистой оболочкой. Образование при пальпации безболезненное, плотное — при фиброзном и мягкое — при ангиоматозном эпулиде. В последнем случае во время еды чаще возникает кровоточивость. Расположенный в участке новообразования зуб обычно с кариозной полостью (запломбирован или изменен в цвете). При обследовании новообразования зубоврачебным зондом можно выявить "ножку", связанную с тканями периодонта. Из дополнительных методов исследования наиболее информативны электро-одонтодиагностика (ЭОД) и рентгенография челюсти. Данные ЭОД свидетельствуют о нежизнеспособности пульпы. На рентгенограмме определяется "причинный зуб" с расширенной периодонтальной щелью. Если при рентгенологическом исследовании находят небольшие участки разрежения костной ткани возле периодонтальной щели, то это скорее свидетельствует о банальном эпулиде. При выявлении очагов неравномерного разрежения и уплотнения кости тела челюсти со значительной степенью достоверности можно говорить о периферической форме остеобластокластомы. Кроме того, при периферической форме остеобластокластомы опухоль расположена не с боковой стороны альвеолярного отростка, а на гребне его и имеет вид опухоли-"наездника". Лечение. Предусматривает эндодонтическое лечение или удаление зуба (в каждом случае индивидуально), а также иссечение эпулида в пределах здоровых тканей с последующей электрокоагуляцией подлежащей ткани. каздел / Доброкачественные новоооразовании кииеи челюини-лицевии иилач
КИСТЫ ЧЕЛЮСТЕЙ Кисты челюстей (herniae maxillae et mandibulae) относят к опухолеподобным новообразованиям, которые на амбулаторном приеме у детского стоматолога встречаются наиболее часто. Среди одонтогенных кист челюстей у детей чаще развиваются радикулярные и фолликулярные. По статистическим данным, преобладают радикулярные кисты, составляющие 94-96 % всего количества челюстных кист. Фолликулярные развиваются у 4—6 % детей. Чаще всего кисты наблюдаются у детей 7-12 лет в период смены временных зубов, но могут развиваться и в младшем (4-5 лет) возрасте на нижней челюсти, преимущественно в участке премоляров. Радикулярные кисты от временных зубов преобладают над кистами от постоянных. Они чаще встречаются на нижней челюсти, причиной их развития является периодонтит временных моляров. Неодонтогенные кисты — пороки развития, к которым относят фиссуральные (кисты резцового или носо-нёбного канала, глобуломаксиллярная или интермак-силлярная и носогубная), а также травматические кисты (солитарная костная, геморрагическая и безоболочечная), у детей встречаются очень редко (рис. 198). В клинической практике используют такую классификацию кист челюстей: 1. Одонтогенные кисты воспалительного происхождения: а)радикулярная; б) радикулярная зубосодержащая; в) резидуальная (остаточная, которая остается после удаления "причин 2. Одонтогенные кисты невоспалительного происхождения: а) фолликулярная; б) киста прорезывания. 3. Неодонтогенные кисты — пороки развития: а) фиссуральная (резцового или носо-нёбного канала; глобуломакси б) травматическая (солитарная, геморрагическая, безоболочечная). (радикулярной) обычно начинается с хронического воспалительного процесса (гранулематозный или гранулирующий периодонтит), вызывающего разрастание грануляционной ткани вокруг верхушки корня. В последующем, под воздействием частых обострений воспалительного процесса и нарушения питания центральных отделов гранулемы, происходит некроз некоторых участков ее, расположенных между эпителиальными тяжами. В результате этого в толще гранулемы образуются полости, окруженные эпителием, который является оболочкой будущей кисты (рис. 199). Таким образом, кисты образуются из эпителиальных элементов под воздействием раздражающего воздействия воспалительного хронического процесса в периодонте. "Рост" кисты происходит за счет внутрикистозно-го давления, возникающего в результате накопления транссудата, постоянно продуцирующегося оболочкой образования. Возникновение кист невоспалительного происхождения связано с влиянием, кзо- и эндогенных факторов на эпителиальную ткань, оставшуюся в кости в результате нарушения закладки. Но развитие кист может быть и следствием метаплазии эндотелиальных клеток и вегетации эпителия через маргинальный пери-одонт. Можно провести аналогию с развитием кистозных форм других эпителиальных образований, например амелобластом. Наиболее вероятно, что нетипичное место закладки эпителиальной ткани и является общей причиной кистозных образований. Маляссе, Н.А. Астахов, А.В. Рывкпнд. В.Р. Брайцев считают, что находящийся в гранулеме эпителий является остатком зубообразовательного эпителия. Это так называемые клетки Маляссе-Астахова-Брайцева (debrix epiihelialisparaden-taries). Schuster, И.Г. Лукомский утверждают, что эпителиальные клетки в периодонте и костной ткани челюсти являются результатом проникновения в кость слоев эпителия десен. Жалобы. В начале формирования радикулярных или фолликулярных кист жалоб нет. Когда киста достигает больших размеров и появляется деформация челюсти, ребенок или его родители указывают на это, а также на неудобство при жевании, подвижность нескольких зубов; при фолликулярной кисте — на отсутствие в зубной дуге соответствующего зуба, который по срокам должен был бы прорезаться. При нагноении кист жалобы такие же, как и при воспалительных заболеваниях (периостите или остеомиелите). Клиника. Общее состояние ребенка не изменено, лишь при нагноении кисты повышается температура тела, появляются признаки интоксикации. Местный статус при радикулярной или фолликулярной кисте имеет такие общие признаки: —деформация альвеолярного отростка и тела челюсти (рис. 200) происходит постепенно,безболезненно; —пальпация деформированного участка челюсти выявляет новообразование плотной консистенции; —при больших размерах кисты стенка ее (обычно наружная) становится тонкой и при надавливании на нее прогибается, это симптом Рунге-Дюпюитрена — податливость кортикальной пластинки; —слизистая оболочка над кистой не изменена в цвете. Отличительными клиническими признаками радикулярной и фолликулярной кист являются: в первом случае — наличие "причинного" (временного или постоянного) зуба в зубном ряду, пораженного кариесом; он изменен в цвете, подвижен, перкусия его может быть болезненной; во втором — отсутствие в альвеолярной дуге постоянного зуба при наличии всех прорезавшихся. Клиническая картина одонтогенных кист изменяется при их нагноении и напоминает острый периостит челюсти, а именно: появляются жалобы на болезненную при пальпации припухлость мягких тканей лица и боль в зубах при накусывании. При осмотре: лицо асимметрично в связи с отеком мягких тканей в зоне поражения, открывание рта может быть ограниченным и болезненным. Слизистая оболочка возле "причинного" и нескольких рядом расположенных зубов г сидел / ДООрокачественные новоиирсионанин киыеи челкл-ши-лицевии uujiolih
Для подтверждения диагноза (определения, что это именно одонтогенная киста) и последующей лечебной тактики проводят рентгенологическое исследование челюсти в необходимой укладке (на нижней челюсти - по Генишу, на верхней — прицельный снимок и в аксиальной проекции) или выполняют ортопанто-мограмму. Характерным общим рентгенологическим признаком кист челюстей является гомогенное просветление округлой формы с четкими границами. При радикулярной кисте в ее полости находятся корни "причинного" зуба (рис. 201); при радикулярной от временного зуба — зубосодержащей — кроме корней временного (обычно разрушенного или леченого зуба) находят фолликул постоянного зуба (рис. 202, 203). На верхней челюсти кисты могут прорастать в верхнечелюстную пазуху, тогда на рентгенограмме в ней появляется тень "купола" с четкими границами (рис. 204). Резидуальные кисты, которые остаются после удаления "причинного" зуба, рентгенологически выглядят как гомогенное просветление с четкими границами в теле челюсти в участке отсутствующего зуба. При фолликулярной кисте в ее полости на рентгенограмме виден фолликул постоянного зуба. Иногда могут образовываться и множественные фолликулярные кисты челюстей (рис. 205). Трудности при рентгенодиагностике могут возникать при дифференциации радикулярной кисты от временного зуба и фолликулярной кисты от постоянного зуба. При радикулярной кисте от временного зуба фолликул постоянного прикрыт ее оболочкой, а при фолликулярной часть коронки зуба обращена в полость и оболочка кисты фиксирована к его шейке (рис. 206, 207). Если тень кисты проекцпонно накладывается на фолликул постоянного зуба, диагноз может быть уточнен лишь во время операции. Дополнительным методом исследования кист челюстей является проведение пункции с определением характера пунктата. Последний прозрачный, желтого цвета н всегда содержит кристаллы холестерина (продукт клеток эпителия оболочки кисты), мерцающие под лучом света. Следует отметить, что наличие кристаллов холестерина не является патогномоничным признаком воспалительных кист челюстей. Иногда они встречаются и в пунктате амелобластомы. Для более точной диагностики кист челюстей у детей в последнее время используют УЗИ. Полученные эхограммы помогают определить размеры новообразования и его локализацию. Дифференциальная диагностика по клиническим признакам должна проводиться со всеми опухолями и опухолевидными новообразованиями челюстей, сопровождающимися уменьшением или отсутствием костной ткани. Клини-ко-рентгенологическая дифференциальная диагностика сужает круг таких новообразований. К ним принадлежат: — амелобластома, остеобластокластома (их кистозные формы), радикулярные — парадентальные (периодонтальные, ретромолярные) кисты у детей не
Рис. 198. Врожденная киста левой верхней челюсти
Рис. 200. Фолликулярная киста верхней челюсти
Рис. 202. Рентгенограмма левой половины нижней челюсти в боковой проекции ребенка с радикулярной кистой от 75 зуба, зубосодержащей
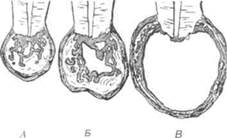
Рис. 199. Схема образования воспалительной одонтогенной кисты челюсти: А — гранулема; Б — кистогранулема; В — киста
Рис. 201. Рентгенограмма левой половины нижней челюсти ребенка с радикулярной кистой от 36 зуба
Рис. 203. Ортопантомограмма ребенка с радикулярной кистой правой половины нижней челюсти от 85 зуба, зубосодержащей Раздел 7 Доброкачественные новообразования костей челюстно-лицевой области
Рис. 207. Прицельная рентгенограмма 21, 22, 23 зубов того же больного Лечение. Для лечения кист челюстей у детей используют два вида хирургических вмешательств: цистотомию и цистэктомию; чаще применяют цистотомию. Цистотомия — операция, предусматривающая устранение внутрикистозного давления, в результате чего наблюдается постепенное уплощение и уменьшение кистозной полости вплоть до полного ее исчезновения. Показаниями к цистотомии являются: — фолликулярные кисты челюстей; — радикулярные кисты от вр
|
||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-09-18; просмотров: 1077; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.27 (0.014 с.) |














 отечная, гиперемирована, переходная складка сглажена, болезненна при пальпации. "Причинный" зуб обычно разрушен, перкусия его болезненна.
отечная, гиперемирована, переходная складка сглажена, болезненна при пальпации. "Причинный" зуб обычно разрушен, перкусия его болезненна.