Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Здесь возможно внедрение проглоченных инородных тел через стенку пищевода в печень. Вместе с тем опухоль, развивающаяся в левой доле печени, может сдавливать пищевод.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Правый край пищевода плавно переходит в малую кривизну желудка, а левый край образует с дном желудка углубление, кардиальную вырезку, incisura cardialis, или угол Гиса [His]. Передняя поверхность брюшного отдела пищевода прикрыта листком брюшины, переходящим на него с диафрагмы. Под листком брюшины на передней поверхности брюшной части пищевода располагается передний блуждающий ствол, truncus vagalis anterior, образованный n. vagus sinister или его ветвями, а на задней — задний блуждающий ствол, truncus vagalis posterior (за счет n. vagus dexter). Задняя стенка пищевода, примыкающая к диафрагме, часто лишена брюшинного покрова.
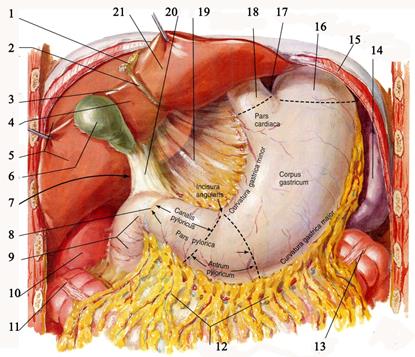
Желудок, gaster Желудок большей частью располагается в левом подреберье, меньшей — в надчревной области. Начальная часть желудка из-за близкого расположения к сердцу называется кардией, cardia (pars cardiaca), самая верхняя часть тела желудка, находящаяся вверху и слева от кардии, — дном желудка, fundus gastricus, или его сводом, fornix (рис. 7.36).
Рис. 7.36. Желудок спереди. Отделы желудка. 1 – lig. falciforme hepatis; 2 - lig. teres hepatis; 3 – нижний край печени; 4 - lobus quadratus; 5 - lobus hepatis dexter; 6 - vesica biliaris; 7 - foramen omentale; 8 – pylorus; 9 - duodenum; 10 – ren dexter; 11 - flexura coli dextra; 12 - lig. gastrocolicum; 13 - flexura coli sinistra; 14 - splen; 15 – diaphragma; 16 – fundus gastricus; 17 – incisura cardiaca; 18 – oesophagus; 19 - lig. hepatogastricum; 20 - lig. hepatoduodenale; 21 - lobus hepatis sinister
Бόльшая часть желудка, в которую переходит кардиальная часть, называется телом желудка, corpus gastricum, тело переходит в пилорическую часть, pars pylorica. В ней, в свою очередь, выделяют привратниковую пещеру, antrum pyloricum, и канал привратника, саnalis pyloricum. В клинике пилорическую часть часто называют пилороантральной. Привратник, pylorus, переходит в двенадцатиперстную кишку. Кардиальная и пилорическая части разделяются линией, идущей от угловой вырезки, incisura angularis (место на малой кривизне, где её вогнутая кардиальная часть переходит в выпуклую пилорическую) до такой же точки на большой кривизне. Передняя стенка желудка, paries anterior, всегда более выпуклая, чем задняя, paries posterior. Верхний край, более короткий и слегка вогнутый, называется малой кривизной желудка, curvatura minor, нижний край, более выпуклый и длинный, называется большой кривизной желудка, curvatura major. Форма желудка непостоянна и меняется в зависимости от наполнения, положения тела, функционального состояния, состояния окружающих органов, а также при патологии органа. При вертикальном положении тела на рентгенограммах выявляются два основных типа: желудок в форме крючка и желудок в форме бычьего рога. Желудок в форме рога чаще встречается у брахиморфных, желудок в форме крючка или чулка — у долихоморфных людей. Вместимость желудка чрезвычайно индивидуальна; средней можно считать 1,5—2,5 л. Проекции. При умеренном наполнении желудок проецируется на переднюю стенку живота в эпигастральной области и большей частью в левом подреберье. Кардия, cardia, проецируется на переднюю стенку живота на расстоянии 2,5 см влево от края грудины на уровне прикрепления к ней левых VI—VII рёбер. Сзади проекция входа соответствует XI грудному позвонку. Cardia, будучи непосредственно связана с пищеводом, располагается ближе к задней стенке брюшной полости, чем к передней. Дно желудка достигает нижнего края V ребра по левой среднеключичной линии. Привратник, pylorus, проецируется на 2,0—2,5 см вправо от срединной линии на уровне хряща VIII ребра или I поясничного позвонка. При наполненном желудке pylorus смещается вправо от средней линии на 3—5 см. Малая кривизна желудка на передней стенке живота соответствует дугообразной линии, окружающей мечевидный отросток слева и снизу. Большая кривизна желудка проецируется в виде пологой дуги, идущей сверху вниз от нижнего края V ребра по левой среднеключичной линии. Далее она продолжается до пересечения с латеральным краем левой прямой мышцы живота и затем срединной линии тела на уровне чуть выше пупка. Отсюда она идёт вправо и на уровне восьмого межреберья скрывается под нижней границей печени. Из частей желудка наиболее постоянно положение кардии и малой кривизны. Привратник и большая кривизна могут смещаться довольно резко. Синтопия. Передняя стенка желудка прикрыта справа печенью, слева — рёберной частью диафрагмы и левой долей печени; часть передней стенки желудка примыкает непосредственно к передней стенке живота. К задней стенке желудка прилегают органы, отделенные от неё париетальной брюшиной задней стенки сальниковой сумки: поджелудочная железа, верхний полюс левой почки, левый надпочечник. Слева и сзади к желудку прилегает селезёнка. Малая кривизна прикрыта левой долей печени. Большая кривизна граничит с поперечной ободочной кишкой. Отношение к брюшине. Желудок расположен по отношению к брюшине интраперитонеально, не покрыты брюшиной лишь узкие полоски на большой и малой кривизне в месте перехода на них брюшинных листков малого сальника и желудочно-ободочной связки, считающейся в клинической анатомии началом большого сальника. Через них к желудку, как и к другим органам живота, подходят сосуды и нервы. Фиксация желудка происходит за счет пищеводно-желудочного перехода в пищеводном отверстии диафрагмы, связок желудка и тонуса передней брюшной стенки.
Связки желудка Брюшинные связки со стороны малой кривизны относятся к малому сальнику. Печёночно-желудочная связка, lig. hepatogastricum, являющаяся продолжением влево печёночно-дуоденальной связки, подходит к пилорической части и малой кривизне желудка со стороны ворот печени. Здесь её передний и задний листки переходят на соответствующие стенки желудка. Между листками связки вдоль малой кривизны желудка располагается клетчатка, в которой проходят анастомозирующие между собой левая и правая желудочные артерии, а также лимфатические сосуды и левые желудочные лимфатические узлы. Со стороны большой кривизны желудка располагаются связки, входящие в состав большого сальника. Желудочно-диафрагмальная связка, lig. gastrophrenicum, переходит с диафрагмы на дно желудка. Желудочно-селезёночная связка, lig. gastrosplenicum Желудочно-ободочная связка, lig. gastrocolicum, связывает большую кривизну желудка с поперечной ободочной кишкой на протяжении от привратника до нижнего полюса селезёнки. С передней стенкой поперечной ободочной кишки она связана рыхло, что позволяет бескровно отделять большую кривизну желудка вместе с большим сальником от поперечной ободочной кишки при резекции желудка по поводу рака. Между листками связки вдоль большой кривизны желудка идут навстречу друг другу и анастомозируют между собой справа — правая желудочно-сальниковая артерия, a. gastroomentalis dextra, слева — левая желудочно-сальниковая артерия, a. gastroomentalis sinistra. Перечисленные связки часто называют поверхностными. На париетальной брюшине позади желудка выделяются две складки: гастропанкреатическая, plica gastropancreatica, и печеночно-панкреатическая, plica hepatopancreatica (их называют также глубокими связками желудка, хотя это не дупликатуры брюшины, как остальные связки). Они становятся видны после доступа в сальниковую сумку через lig. gastrocolicum и отведения желудка вверх (см. рис. 7.25). Под гастропанкреатической складкой, тянущейся от верхнего края поджелудочной железы до малой кривизны желудка, проходят левые желудочные сосуды, a. et v. gastricae sinistrae, и чревная ветвь n. vagus. Печёночно-панкреатическая складка идёт от правой части тела поджелудочной железы в направлении к привратнику и далее к печени. Она треугольной формы и содержит между листками жировую клетчатку и лимфатические узлы. Иногда в её верхнем отделе располагается начальная часть общей печёночной артерии.
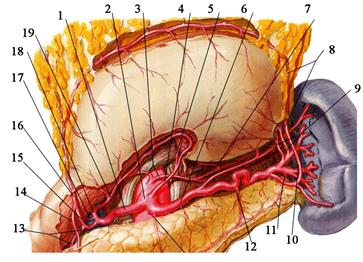
Кровоснабжение желудка Основным источником кровоснабжения желудка является отходящий от аорты на уровне XII грудного или I поясничного позвонка у верхнего края поджелудочной железы чревный ствол, truncus coeliacus (треножник, или тройник, Галлера [Haller]), и его ветви: a. gastrica sinistra, a. hepatica communis, a. splenica Малую кривизну желудка кровоснабжают левая и правая желудочные артерии (рис. 7.37).
Рис. 7.37. Артерии желудка. Желудок после рассечения желудочно-ободочной связки откинут кверху – видна его задняя поверхность. 1— a. hepatica communis; 2 — truncus coeliacus; 3 —a. phrenica dextra et sinistra; 4 — a. gastrica sinistra;; 5 — rami oesophageales (от a. gastrica sinistra); 6 — a. splenica; 7 — ramus oesophagealis (от a. phrenica inferior sinistra); 8 — a. gastroomentalis sinistra; 9 —aa. gastricae breves; 10 — a. gastroomentalis sinistra; 11 — a. caudae pancreatis; 12 — a. pancreatica magna; 13 — a. pancreaticoduodenalis superior posterior; 14 — a. pancreaticoduodenalis superior anterior; 15 — a. gastroduodenalis; 16 — a. gastroomentalis dextra; 17 — a. supraduodenalis; 18 — a. hepatica propria; 19 — a. gastrica dextra
Левая желудочная артерия, a. gastrica sinistra, отходит в забрюшинном пространстве от чревного ствола, идёт под гастропанкреатической складкой и через неё достигает малой кривизны желудка у кардии. Здесь она отдаёт пищеводные ветви, rr. oesophageales, и проходит далее слева направо между листками малого сальника (печёночно-желудочная связка) по малой кривизне. Её диаметр достигает 3—5 мм. К стенкам желудка от неё отходят передние и задние ветви. Конечные ветви артерии анастомозируют с правой желудочной артерией, образуя анастомотическую дугу по малой кривизне. Правая желудочная артерия, a. gastrica dextra, менее крупная, чаще отходит от собственной печёночной артерии, реже — от гастродуоденальной артерии или общей печёночной между листками печёночно-дуоденальной связки. Она идёт справа налево и между листками печёночно-желудочной связки анастомозирует с левой желудочной артерией. Вдоль большой кривизны желудка идут левая и правая желудочно-сальниковые артерии, которые также образуют анастомотическую дугу. Левая желудочно-сальниковая артерия, a. gastroomentalis sinistra, отходит от селезёночной артерии между листками селезёночно-желудочной связки и идёт слева направо вдоль большой кривизны желудка в желудочно-ободочной связке. Кроме ветвей к желудку, она отдаёт сальниковые ветви и заднюю желудочную артерию, a. gastrica posterior. Правая желудочно-сальниковая артерия, a. gastroomentalis dextra, начинается обычно от гастродуоденальной артерии позади двенадцатиперстной кишки и идёт справа налево в желудочно-ободочной связке вдоль большой кривизны желудка. Так же как и левая, она отдаёт передние и задние ветви к желудку и несколько сальниковых ветвей. Дно желудка кровоснабжают короткие артерии желудка, аа. gastricae breves (от 1 до 6 ветвей), отходящие от селезёночной артерии. Они располагаются в селезёночно-желудочной связке и у стенок желудка анастомозируют с другими артериями желудка. В стенке желудка артерии образуют подсерозную, межмышечную, подслизистую и внутрислизистую сети, самой выраженной из которых является подслизистая. Венозный отток начинается от венозных сплетений в слоях стенки желудка (самое выраженное — подслизистое сплетение) и продолжается по венам малой и большой кривизны, сопровождающим одноимённые артерии. Все вены желудка несут кровь в систему воротной вены (см. рис. 7.32). Левая желудочная вена, v. gastrica sinistra, чаще всего впадает непосредственно в воротную вену за головкой поджелудочной железы. Правая желудочная вена, v. gastrica dextra, впадает в воротную вену или её левую ветвь в печёночно-дуоденальной связке. Правая желудочно-сальниковая вена, v. gastroomentalis dextra, как правило, впадает в верхнюю брыжеечную вену вблизи места формирования воротной вены. На передней поверхности привратника, у его перехода в двенадцатиперстную кишку, проходит v. prepylorica, или вена Мейо [Мауо], впадающая в правую желудочную вену. Она часто анастомозирует с правой желудочно-сальниковой веной. Во время оперативных вмешательств v. prepylorica служит внутренним ориентиром для нахождения границы между привратником и двенадцатиперстной кишкой.
Левая желудочно-сальниковая вена, v. gastroomentalis sinistra, как и короткие вены желудка, впадает в селезёночную вену. Клинически очень важны анастомозы пищеводных ветвей левой желудочной вены с пищеводными венами, впадающими в непарную вену, у пищеводно-желудочного соустья. Благодаря этим анастомозам осуществляется связь между системами воротной и верхней полой вен (портокавальные анастомозы). При нарушениях оттока в системе воротной вены и развитии портальной гипертензии эти анастомозы варикозно расширяются, что нередко приводит к очень опасным кровотечениям. Лимфоотток. От малой кривизны и прилегающих отделов кардии и тела лимфатические сосуды желудка несут лимфу в левые и правые желудочные узлы, расположенные по ходу левой и правой желудочных артерий (рис. 7.38).
Рис. 7.38. Лимфоотток желудка (схема); синими стрелками показано направление тока лимфы: 1 — oesophagus; 2 — rami et nodi oesophagei; 3 — a. et nodi gastricae sinistrae; 4 — truncus et nodi coeliaci; 5 — a. et nodi hepaticae; 6 — a. et nodi gastricae dextrae; 7 — duodenum; 8 — a. gastroduodenalis et nodi retropyloricum; 9 — nodi subpyloricum; 10 — a. et nodi gastroomentales dextrae; 11 — a. et nodi gastroomentales sinistrae; 12 — a. et nodi splenici; 13 — a. et nodi gastricae breves; 14 — incisura cardiaca
От дна желудка лимфа оттекает по ходу коротких артерий желудка в селезёночные узлы. В них же попадает лимфа, идущая от большой кривизны в левые желудочно-сальниковые узлы. Через правые желудочно-сальниковые лимфатические узлы лимфа попадает в пилорические узлы. Все перечисленные узлы являются региональными узлами первого этапа лимфооттока. Из них лимфа попадает в главные лимфатические узлы второго этапа — чревные узлы, nodi coeliaci. В них также впадает лимфа из печёночных, селезёночных и панкреатических узлов. Из чревных узлов лимфа оттекает в аортальные и кавальные лимфатические узлы, а затем в грудной проток. Иннервация желудка осуществляется симпатическими и парасимпатическими волокнами. Симпатические волокна подходят к желудку от чревного сплетения через верхнее и нижнее желудочные, печёночное, селезёночное и верхнее брыжеечное сплетения. Парасимпатические волокна идут в составе левого и правого блуждающих стволов. Передний (левый) блуждающий ствол, truncus vagalis anterior, лежит на передней поверхности брюшного отдела пищевода. У желудка он отдаёт передние желудочные ветви, среди которых самой значительной является передняя ветвь малой кривизны, или передний нерв Латарже́ [Latarjet], идущий к пилороантральному отделу желудка. Кроме неё от переднего ствола отходят печёночные и привратниковые ветви. Задний (правый) блуждающий ствол, truncus vagalis posterior, после выхода из пищеводного отверстия диафрагмы лежит между задней поверхностью пищевода и брюшной аортой. Он отдаёт задние желудочные ветви, в том числе задний нерв малой кривизны, задний нерв Латарже, и крупную ветвь к чревному сплетению, идущую в plica gastropancreatica слева от a. gastrica sinistra.
Двенадцатиперстная кишка, duodenum
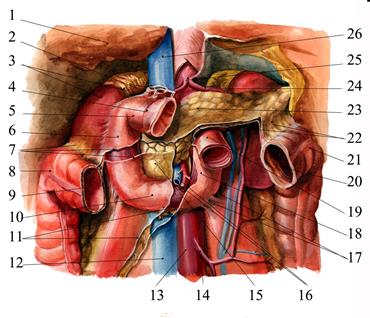
Двенадцатиперстная кишка является начальным отделом тонкой кишки. Она лежит глубоко и нигде к передней стенке живота непосредственно не примыкает. По положению часть кишки относится к верхнему этажу брюшной полости, часть — к нижнему, поэтому двенадцатиперстная кишка находится в пределах собственно надчревной и пупочной областей. Она расположена большей своей частью в забрюшинном пространстве и, огибая головку поджелудочной железы, чаще всего имеет кольцевидную форму. Кроме того, встречаются U-образная, V-образная, С-образная и складчатая формы; эти отклонения не следует рассматривать как патологические. В двенадцатиперстной кишке различают четыре отдела: верхнюю часть, pars superior, нисходящую, pars descendens, горизонтальную (нижнюю), pars horizontalis (inferior), и восходящую, pars ascendens. Выделяют также два изгиба: верхний, flexura duodeni superior, и нижний, flexura duodeni inferior. Проекции. Двенадцатиперстная кишка проецируется на переднюю стенку живота в пределах квадрата, образованного двумя вертикальными и двумя горизонтальными линиями: верхней, проведенной через передние концы VIII рёбер, и нижней, проведенной через пупок. Левая вертикальная линия проходит на 4 см влево от срединной линии, а правая — на 6—8 см вправо от неё. По отношению к позвонкам верхний уровень duodenum соответствует верхнему краю I поясничного позвонка, нижний — III— IV поясничному позвонку. Брюшина покрывает двенадцатиперстную кишку неравномерно. К верхней части кишки от ворот печени подходит lig. hepatoduodenale, листки которой покрывают кишку с трёх сторон. В связи с этим верхняя часть относительно подвижна. Брюшиной не покрыт участок в месте прикрепления к кишке lig. hepatoduodenale, а также нижнезадний участок поверхности кишки, прилежащий к головке поджелудочной железы (рис. 7.39).
Рис. 7.39. Топография двенадцатиперстной кишки, её отношение к брюшине. 1 — hepar; 2 — lig. hepatoduodenale и портальная триада (ductus choledochus, v. portae, a. hepatica propria); 3 — ren et gl. suprarenalis dextrae; 4 — pylorus; 5 — duodenum (pars superior); 6 — duodenum (pars descendens); 7 — начало mesocolon transversum; 8 — flexura coli dextra; 9 — colon transversum; 10 — duodenum (pars horizontalis); 11 — начало mesenterium; 12 — v. cava inferior; 13 — aorta abdominalis; 14 — a. mesenterica inferior; 15 — caput pancreatis; 16 — a. et v. mesentericae superior; 17 — plica et recessus duodenalis inferior; 18 — duodenum (pars ascendens); 19 — flexura duodenojejunalis et jejunum; 20 — colon transversum; 21 — flexura coli sinistra; 22 — mesocolon transversum; 23 — pancreas; 24 — a. splenica; 25 — gl. suprarenalis sinistra; 26 — v. cava inferior
Нисходящую часть кишки брюшина покрывает в верхней трети лишь на переднелатеральной стороне. Здесь она в виде широкой складки переходит в париетальный листок задней стенки брюшинной полости спереди от почки. Средняя треть нисходящего отдела кишки брюшиной не покрыта совсем, так как в этом месте её пересекает начало брыжейки поперечной ободочной кишки. Нижняя треть нисходящей части и начало восходящей покрыты брюшиной лишь спереди, но уже в пределах нижнего этажа брюшинной полости (правый брыжеечный синус). Не покрытые брюшиной участки duodenum фиксированы к задней стенке живота от начала нисходящей части до flexura duodenojejunale. Участок кишки, огибающий головку поджелудочной железы, фиксирован наиболее плотно. Pars superior duodeni, в начале которой выделяют расширение, или ампулу, ampulla (bulbus) duodeni, представляет собой непосредственное продолжение пилорической части желудка, от которой она легко отличима на ощупь благодаря тонкой стенке. Далее верхняя часть направляется вправо и назад, образуя верхний изгиб, flexura duodeni superior, и переходит в нисходящую часть. Длина верхней части составляет 3—5 см, диаметр — около 4 см. Синтопия. Сверху pars superior прилегает к печени, сверху и спереди —к жёлчному пузырю, снизу и медиально — к головке pancreas. Позади этой части duodenum располагаются ductus choledochus, v. portae и a. et v. gastroduodenales, ещё глубже лежит v. cava inferior. Справа и сзади от pars superior duodeni располагаются правые почка и надпочечник. Pars descendens duodeni начинается от верхнего изгиба в виде дуги, направленной выпуклостью вправо, опускается вниз и поворачивает влево, образуя нижний изгиб, flexura duodeni inferior. Отсюда начинается горизонтальная (нижняя) часть двенадцатиперстной кишки. Как уже говорилось, верхняя половина кишки расположена в верхнем этаже брюшной полости, а нижняя — в нижнем, справа от корня брыжейки поперечной ободочной кишки. Длина нисходящей части — 9—12 см, диаметр — 4,5—5 см. Pars descendens — наименее подвижная часть кишки. Она тесно связана с головкой поджелудочной железы протоками и общими для обоих органов сосудами. Иногда к нисходящей части двенадцатиперстной кишки вплотную прилегает задняя стенка colon transversum. Синтопия. Позади pars descendens располагаются верхняя треть правой почки, почечные сосуды и мочеточник, сзади и латерально — нижняя треть почки; латерально — восходящая ободочная кишка; медиально — v. cava inferior и ductus choledochus, спереди и медиально — головка поджелудочной железы; спереди — поперечная ободочная кишка и её брыжейка, а в пределах sinus mesentericus dexter нижнего этажа брюшинной полости живота — петли тонкой кишки. В средней трети нисходящей части кишки на слизистой оболочке заднемедиальной стенки располагается большой сосочек (фатеров) двенадцатиперстной кишки, papilla duodeni major, — место впадения в двенадцатиперстную кишку ductus choledochus и протока поджелудочной железы, ductus pancreaticus. Сосочек поднимается над уровнем слизистой оболочки на 0,2—2 см. Если перед впадением в duodenum общий жёлчный проток и проток поджелудочной железы сливаются (80% случаев), то общее устье открывается на вершине большого сосочка. Если такого слияния не произошло (20% случаев), то на большом сосочке открываются два устья: устье основного протока поджелудочной железы и несколько выше него — устье общего жёлчного протока. На малом дуоденальном сосочке, papilla duodeni minor [Santorini], на расстоянии 3—4 см выше большого, более чем в 30% случаев открывается добавочный проток поджелудочной железы, ductus pancreaticus accessorius [Santorini] (рис. 7.40).
Рис. 7.40. Двенадцатиперстная кишка на продольном разрезе. 1 – v. portae; 2 - ductus choledochus; 3 - lig. hepatoduodenale; 4 – flexura duodeni superior; 5 - pars superior duodeni, ampulla; 6 - pars descendens; 7 – papilla duodeni minor; 8 – plicae circulares; 9 - papilla duodeni major (Vater); 10 – plica longitudinalis; 11 - caput pancreatis; 12 - flexura duodeni inferior; 13 - pars horizontalis (inferior); 14 - a. et v. mesentericae superior; 15 - pars ascendens; 16 - jejunum; 17 - flexura duodenojejunalis; 18 – ductus pancreaticus (Wirsung); 19 - ductus pancreaticus accessorius (Santorini); 20 - ductus choledochus; 21 – ostium pyloricum; 22 – a. hepatica communis; 23 – a. gastrica dextra; 24 – a. gastroduodenalis; 25 - a. hepatica propria
Pars horizontalis у flexura duodeni inferior огибает снизу головку поджелудочной железы и переходит в восходящую. Длина этого отдела может быть очень разной: от 1 до 10 см. Pars ascendens duodeni длиной от 4 до 12 см направляется влево и вверх и у нижнего края тела поджелудочной железы на уровне левого края II поясничного позвонка изгибается кпереди, образуя двенадцатиперстно-тощекишечный изгиб, flexura duodenojejunalis. Отсюда начинается тонкая кишка. Её начало может располагаться у нижнего края брыжейки поперечной ободочной кишки или под брыжейкой. Мышца, подвешивающая двенадцатиперстную кишку, m. suspensorius duodeni, или мышца Трейтца [Treitz] (иногда её называют подвешивающей связкой), удерживает flexura duodenojejunalis в нормальном положении (рис. 7.41).
Рис. 7.41. Мышца Трейтца и flexura duodenojejunalis: 1 — v. cava inferior; 2 — oesophagus; 3 — crus dextrum diaphragmatis слева от пищевода; 4 — crus dextrum diaphragmatis справа от пищевода; 5 — crus sinistrum diaphragmatis; 6 — truncus coeliacus; 7 — m. suspensorius duodenum (мышца Трейтца); 8 — flexura duodenojejunalis; 9 — a. mesenterica superior; 10 — pars horizontalis duodeni; 11 — pars descendens duodeni
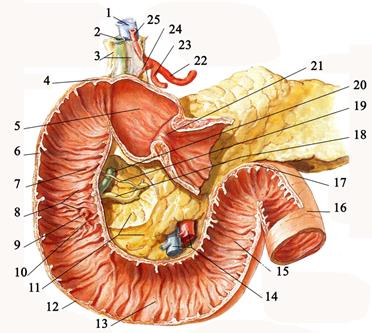
Мышца лежит под складкой брюшины и от flexura duodenojejunalis направляется вверх, идёт позади поджелудочной железы, затем расширяется и вплетается в фасцию и мышечные пучки левой ножки диафрагмы около чревного ствола. Синтопия. Позади горизонтальной и восходящей частей двенадцатиперстной кишки справа налево лежат правый мочеточник, vasa testicularia (ovarica), нижняя полая вена, брюшная аорта. Спереди, чаще всего на границе перехода горизонтальной части в восходящую, двенадцатиперстную кишку пересекает верхняя брыжеечная артерия, a. mesenterica superior, выходящая из-под нижнего края поджелудочной железы. В некоторых случаях верхняя брыжеечная артерия может сдавливать двенадцатиперстную кишку, вызывая таким образом высокую артериомезентериальную непроходимость кишечника. (Не следует путать понятие «непроходимость», которое относится только к кишечнику, с тромбозом или окклюзией верхней брыжеечной артерии.) Кровоснабжение двенадцатиперстной кишки осуществляется из а. gastroduodenalis и a. mesenterica superior (рис. 7.42).
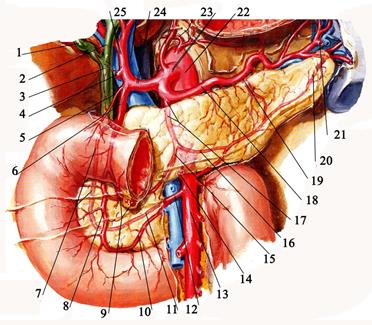
Рис. 7.42. Кровоснабжение 12-перстной кишки и поджелудочной железы. 1 – ductus cysticus; 2 – ductus hepaticus communis; 3 – ductus choledochus; 4 – a. gastrica dextra; 5 – a. supraduodenalis; 6 - а. gastroduodenalis; 7 – a. pancreaticoduodenalis superior posterior; 8 - a. pancreaticoduodenalis superior anterior; 9 - a. gastroomentalis dextra; 10 - pancreaticoduodenalis inferior anterior; 11 - a. pancreaticoduodenalis inferior posterior; 12 - a. pancreaticoduodenalis inferior; 13 - a. mesenterica superior; 14 – a. colica media; 15 – анастомоз с a. pancreaticoduodenalis superior anterior; 16 – a. pancreatica inferior; 17 – a. pancreatica dorsalis; 18 – a. splenica; 19 - a. pancreatica magna; 20 – a. caudae pancreatis; 21 - a. gastroomentalis sinistra; 22 – aorta abdominalis; 23 – truncus coeliacus; 24 – a. hepatica communis; 25 - a. hepatica propria
От a. gastroduodenalis отходит a. pancreaticoduodenalis superior, которая вскоре разделяется на аа. pancreaticoduodenales superior anterior et superior posterior. A. pancreaticoduodenalis inferior anterior и a. pancreaticoduodenalis inferior posterior отходят от начального отдела a. mesenterica superior. В кровоснабжении ампулы двенадцатиперстной кишки принимают участие ветви аа. gastroduodenalis, gastroomentalis dextra, gastrica dextra и hepatica propria. Переднюю стенку duodenum кровоснабжают две передние (верхняя и нижняя) панкреатодуоденальные артерии, в борозде между duodenum и pancreas образующие так называемую переднюю артериальную дугу. Задняя стенка двенадцатиперстной кишки кровоснабжается за счет задней артериальной дуги, образованной верхней и нижней задними панкреатодуоденальными артериями. Вены двенадцатиперстной кишки сопровождают одноименные артерии, вливаясь в систему воротной вены. Лимфа, собираясь из слоев стенки двенадцатиперстной кишки, по отводящим лимфатическим сосудам оттекает к верхним и нижним панкреатодуоденальным узлам, затем в регионарные лимфатические узлы, расположенные в воротах печени, а от них — в nodi lymphoidei coeliaci. От горизонтальной и восходящей частей duodenum лимфатические сосуды направляются к nodi lymphoidei mesenterici superiori в корне брыжейки тонкой кишки. Иннервация двенадцатиперстной кишки осуществляется ветвями обоих блуждающих нервов, чревного, верхнего брыжеечного, печёночного и желудочно-двенадцатиперстного сплетений, идущих периваскулярно.
Поджелудочная железа, pancreas Поджелудочная железа расположена в забрюшинном пространстве ретроперитонеально, позади желудка и сальниковой сумки, в верхней половине живота. Основная масса железы выделяет секрет через выводные протоки в двенадцатиперстную кишку; меньшая часть железы в виде так называемых островков Лангерганса (insulae pancreaticae [Langerhans]) относится к эндокринным образованиям и выделяет в кровь инсулин, регулирующий содержание сахара в крови. Поджелудочную железу относят к верхнему этажу брюшной полости, поскольку функционально и анатомически она связана с двенадцатиперстной кишкой, печенью и желудком. Поджелудочную железу разделяют на три отдела: головку, тело и хвост. Выделяют также участок между головкой и телом — шейку железы. Проекции. На переднюю стенку живота поджелудочная железа проецируется в эпигастральной, частично в пупочной и в левой подрёберной областях. Верхний край поджелудочной железы проецируется на переднюю стенку живота по линии, проходящей справа налево через середину расстояния между мечевидным отростком и пупком (уровень тела I поясничного позвонка). При этом правая часть линии лежит несколько ниже горизонтали, а левая — выше. В целом можно сказать, что по отношению к горизонтальной плоскости поджелудочная железа чаще расположена косо: головка железы лежит ниже, а тело и хвост — выше. В треугольнике (треугольник Шоффара), образованном срединной линией тела, горизонтальной линией, проведенной на 6 см выше пупка, и линией, проведенной от пупка вправо вверх под углом 45° (практически в направлении подмышечной ямки), определяется болезненность при панкреатите.
|
||
|
Последнее изменение этой страницы: 2016-08-16; просмотров: 1622; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.156 (0.01 с.) |