
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Иммобилизация шиной ДитерихсаСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Эта шина (фото) для правильной иммобилизации при переломе бедренной кости сочетает необходимые условия: - фиксацию; - одновременно вытяжение.
Поскольку планки раздвижные, им можно придать любую длину в зависимости от роста пострадавшего. К стопе прибинтовывают "подошву" (рис. 11), которая имеет крепление для шнура; на внутренней планке шины шарнирно закреплен упор с отверстием, через которое проводится шнур. После наложения шины закручивают шнур до натяжения. Шину фиксируют к телу мягкими бинтами (рис. 12).
Помните! При одновременных переломах лодыжек, повреждениях голеностопного сустава и костей стопы шину Дитерихса накладывать нельзя!
Иммобилизация лестничной шиной Для иммобилизации лестничной шиной (рис. 13) при переломах бедра берут три шины: - две из них связывают по длине от подмышечной ямки до стопы с учетом ее загибания на внутренний край стопы; - третью шину накладывают от ягодичной складки до кончиков пальцев; - при наличии нескольких шин можно наложить и четвертую - от промежности до внутреннего края стопы.
Иммобилизация фанерными шинами Проводится так же, как и лестничными. Импровизированное шинирование
Транспортная иммобилизация голени Возможно проводить с помощью: - специальных фанерных шин; - проволочных шин; - лестничных шин;
- импровизированных шин.
ТЕРМИНАЛЬНЫЕ СОСТОЯНИЯ ОЖОГИ Ожог – это повреждение тканей возникшее в результате местного теплового (пламя, раскаленные предметы, горячие жидкости, солнечные лучи), химического, электрического или радиационного воздействия Наиболее часто встречаются термические ожоги кожи. Реже – ожоги полости рта и дыхательных путей. При ожогах, получаемых во время пожара в закрытых помещениях, им сопутствует отравление угарным газом или другими ядовитыми веществами (при горении синтетических материалов). По глубине повреждения тканей различают 4 степени ожогов: I степень – покраснение кожи (эритема); II степень – субэпидермальные пузыри; III А степень – частичный некроз кожи с сохранением камбиальных элементов дермы; III Б степень – некроз всех слоев кожи; IV степень – некроз кожи и подлежащих тканей. Ожоги I, II, III А степени считаются поверхностными, так как кожный покров при этих поражениях регенерирует самостоятельно, ожоги III Б и IV степени называют глубокими – они требуют хирургической коррекции. Местные изменения при ожогах I степени клинически проявляются разлитой краснотой, припухлостью, сильной жгучей болью. При ожогах II степени эти симптомы выражены в большей степени, сопровождаются отслойкой эпидермиса с образованием пузырей, заполненных прозрачной жидкостью, которая быстро мутнеет. Ожоги III степени могут протекать с явлениями сухого или влажного некроза. При сухом некрозе кожа бурого цвета, сухая, безболезненная. Влажный некроз характеризуется отечностью, желтовато-серым цветом пораженных участков, наличием пузырей по окружности. При ожогах IV степени на фоне изменений, характерных для ожогов III степени, отмечается выраженный некроз и обугливание тканей. Степень тяжести состояния обожженного определяется площадью и глубиной поражения тканей, возрастом, сопутствующими заболеваниями, наличием также ожога дыхательных путей, отравления продуктами сгорания. Ожог верхних дыхательных путей возникает в результате вдыхания пламени, горячего воздуха или пара, что сопровождается отеком гортани и может потребовать ранней интубации трахеи или трахеотомии. В результате вдыхания дыма угарный газ выключает из кислородно-транспортной функции от 20 до 40 циркулирующего гемоглобина за счет образования карбоксигемоглобина. Вдыхаемый дым может содержать азотную или азотистую кислоту, а при сгорании пластика – фосген и гидроциановую кислоту. При этом в дыхательных путях возникает химический ожог, сопровождающийся отеком альвеол. Поражение дыхательных путей при оценке тяжести состояния пострадавшего приравнивают к глубокому ожогу площадью 10-15 % поверхности тела. Поверхностные ожоги площадью до 10-12% общего кожного покрова или глубокие площадью до 5-6% протекают как местные поражения. Более глубокие и распространенные поражения характеризуются совокупностью специфических патофизиологических реакций организма и рассматриваются как ожоговая болезнь. Для определения площади ожоговой поверхности пользуются правилом ладони, согласно которому площадь ладони взрослого человека составляет около 1% общей поверхности тела. Этим правилом можно воспользоваться при ограниченных или «разбросанных» ожогах, а также при очень обширных ожогах (для определения площади непораженной поверхности). Площадь ожоговой поверхности можно также измерить с помощью правила «девяток» Уоллеса, согласно которому площадь отдельных частей тела взрослого человека равна или кратна 9% поверхности тела: голова и шея – 9%, верхняя конечность – 9%, нижняя конечность – 18%, задняя и передняя поверхность туловища по 18%, промежность 1%. В настоящее время для определения тяжести ожога с учетом его глубины и площади пользуются индексом Франка. Согласно индексу Франка, 1% глубокого ожога равен 3 ед., 1% поверхностного – 1 ед., поражение дыхательных путей – 30-45 ед. К легким относятся поражения с оценкой до 30 ед., средней тяжести – 31-60 ед., тяжелым – 61-90 ед., крайне тяжелым – более 90 ед. Первая помощь на месте происшествия состоит в немедленном прекращении действия термического фактора: горящую одежду или вещества на теле следует быстро погасить, прекратив доступ воздуха (прижать горящий участок плотной тканью, засыпать песком, землей, лечь на горящую поверхность, плотно прижав ее к земле). Срочно охладить пораженные участки холодной водой, снегом, льдом. Первая помощьтакже включает вынос пострадавшего из зоны высокой температуры, снятие тлеющей и горящей одежды. Снимать одежду и передвигать пострадавшего следует очень осторожно, чтобы не повредить целостности кожных покровов. Одежду необходимо разрезать, не отрывая ее от кожи; прилипшие участки одежды оставить под асептической повязкой. Полностью снимать одежду, даже в теплое время года, не следует, так как на фоне озноба малейшее переохлаждение усиливает общее влияние ожога на организм. Следует помнить, что свежий ожог представляет собой «чистую» рану, которая чрезвычайно подвержена инфицированию. Для предотвращения инфицирования как можно раньше защищают ожоговую поверхность стерильными салфетками или простынями; с профилактической целью назначают антибиотики. Не разрешается промывать ожоговые раны, смазывать их маслом или мазями, прокалывать и вскрывать пузыри. Для профилактики развития болевого шока, особенно при большой площади ожоговой поверхности, парентерально вводят обезболивающие препараты вплоть до наркотических аналгетиков, хотя глубокие ожоги обычно малоболезнены. Кроме эффективной аналгезии, главным лечебным мероприятием для выведения пострадавшего из ожогового шока является инфузионная терапия, которую начинают проводить еще на месте происшествия и продолжают во время транспортировки. Самочувствие пострадавших с тяжелыми ожогами в течение первого часа может сохраняться относительно удовлетворительным. В последующие часы оно резко ухудшается из-за нарастающей гиповолемии, поскольку с ожоги большой площади сопровождаются массивной плазмопотерей. При ожоге площадью до 50% тела объем циркулирующей плазмы через 4 часа уменьшается на 50%. При невозможности организовать проведение инфузионной терапии пострадавшему каждые 2 часа дают пить не менее 200 мл раствора Мора (1 г натрия хлорида и 1,5 г натрия гидрокарбоната растворенные в 1 л воды или 1 л 0,9% раствора натрия хлорида и 100 мл 8,4% раствора натрия гидрокарбоната на 1 л воды). Обширные циркулярные ожоги туловища в результате сокращения кожи (тепловая коагуляция) затрудняют движения грудной клетки. Ограничение дыхательных экскурсий усугубляет гипоксию. Для удаления сдавливающего «корсета» кожу рассекают двумя – тремя вертикальными и горизонтальными разрезами. Для проведения этой процедуры анестезия не проводится, так как некротизированная кожа безболезненна. Пораженных с поверхностными ожогами небольших участков тела направляют на амбулаторное лечение. Больные с обширными ожогами, но без признаков шока подлежат лечению в хирургическом или комбустиологическом отделении. При наличии шока и ожога дыхательных путей, отравлении продуктами горения пострадавших госпитализируют в реанимационную палату, где их лечением занимаются комбустиологи, хирурги, реаниматологи. Транспортировку обожженного в стационар можно осуществлять только на фоне стабильной гемодинамики, после восстановления диуреза, с обязательной ингаляцией кислорода через носоглоточный катетер или маску и продолжающейся в пути инфузией. Перед транспортировкой необходимо обеспечить правильную транспортную иммобилизацию: кожа обожженных участков должна быть в положении максимального физиологического растяжения. В машине «скорой помощи» следует располагать пострадавшего в положении лежа на неповрежденной части тела.
Химические ожоги возникают при попадании на кожу или слизистые оболочки сильных неорганических кислот (серной, азотной, хлористоводородной, фосфористоводородной), оснований (каустической соды, едкого кали и натра, негашеной извести), солей тяжелых металлов (серебра нитрата, цинка хлорида и др.). Химические ожоги кислотой привожят к сухому некрозу тканей в результате их коагуляции и дегидратации. Основания вызывают влажный некроз вследствие их взаимодействия с белками с образованием щелочных альбуминатов и омыления жиров. При химических ожогах кислотами II степени (в отличие от термических) пузыри не образуются, ожоговая поверхность четко очерчена, темно-коричневого или черного цвета с подтеками по периферии из-за растекания кислого химического агента. Основания приводят к образованию влажного грязно-серого струпа без четких границ. При химических ожогах в клинической симптоматике превалируют местные изменения и интоксикация вследствие всасывания с обожженной поверхности агрессивных веществ. тяжесть ожога определяется силой химического агента и его экспозицией. Неотложная помощь при химических ожогах заключается в быстрейшем удалении и нейтрализации повреждающего вещества. В первую очередь следует промыть пораженную кожу и слизистые большим количеством холодной проточной воды. Промывание проточной водой следует проводить не менее 10-15 мин, а если оказание помощи начато с запозданием – не менее 1 часа. Поражение фосфористоводородной кислотой требует еще более длительного промывания – не менее 2-3 часов. Если ожог вызван органическими соединениями алюминия, их смывают с пораженного участка керосином, этиловым спиртом или бензином, потому что при промывании водой возникает воспламенение этих веществ. Серную кислоту смывать водой также нельзя, так как при ее взаимодействии с водой выделяется тепло, что усиливает степень ожогового поражения. При ожогах фосфором после его смывания с пораженного участка окончательное удаление следует проводить в темном помещении, так как на свету частички фосфора, оставшиеся в ране, не видны. Вслед за промыванием ожоговой поверхности проточной водой проводится химическая нейтрализация агента.
ЭЛЕКТРОТРАВМА Электротравма составляет 1-1,5% всех видов травм, а по частоте летальных исходов занимает одно из ведущих мест. Число погибших от воздействия электрического тока в мире ежегодно достигает 25000. Под электротравмой подразумевается непредвиденное патологическое действие электрического тока на организм, вызывающее системные функциональные расстройства ЦНС, сердечно-сосудистой и дыхательной систем и местные поражения. Степень тяжести функциональных расстройств и повреждений зависит от условий поражения: силы, напряжения электрического тока, длительности его воздействия, вида (постоянный, переменный), пути прохождения, электропроводности кожи, общего физиологического состояния организма, характера окружающей среды (сухая, влажная). При силе тока 0,9-3,5 мА у человека появляется ощущение воздействия на организм, 3,5-4,5 мА – легкие судорожные сокращения пальцев рук, 13-14 мА – самостоятельное разжатие и освобождение от проводника возможно с большим трудом, 15 мА и более – самостоятельное высвобождение из-под действия тока невозможно, 25-30 мА – возникает паралич дыхательных мышц, 100 мА – фибрилляция желудочков сердца. Низкое сопротивление тканей во влажной среде, наличие повреждений кожи могут способствовать электротравме даже при напряжении тока в 36 В, так как сила тока (согласно закону Ома) прямо пропорциональна напряжению и обратно пропорциональна сопротивлению. Мокрая одежда, обувь, влажная, потная, поврежденная кожа создают минимальное сопротивление току, и опасность поражения резко возрастает. Характер тока (постоянный, переменный) имеет значение только при его напряжении до 450-500 В. В этом диапазоне более опасен переменный ток, а при более высоком напряжении опасность повреждений в результате воздействия переменного и постоянного тока – аналогичная. Для возникновения электротравмы не обязателен непосредственный контакт с токонесущим предметом. Ток может поражать человека при высоком напряжении через дуговой разряд на расстоянии. При падении и контакте с землей высоковольтного провода электрический ток «растекается» на определенном участке земли. В этих случаях возникает «шаговое» напряжение при подходе к месту падения провода, которое находится в радиусе около 10 шагов. В момент прохождения тока через организм в зависимости от вышеперечисленных факторов могут возникнуть нарушения 4 степеней: 1. судорожное сокращение мышц без потери сознания; 2. судорожное сокращение мышц с потерей сознания; дыхание и сердечная деятельность при этом не нарушены; 3. судорожное сокращение мышц с потерей сознания, нарушением дыхания и сердечной деятельности; 4. клиническая смерть. Развитие терминальных состояний при прохождении тока через организм происходит вследствие фибрилляции желудочков сердца, остановки сердца в результате раздражения блуждающего нерва, спазма коронарных сосудов, остановки дыхания из-за угнетения дыхательного центра, тетанического спазма дыхательных мышц или голосовой щели. Эти расстройства возникают при верхних путях прохождения тока (петлях тока) (рука – голова, рука – рука, левая рука – правая нога) или полной петле тока (две руки – две ноги). Потеря сознания при электротравме наблюдается в 71% случаев. Чаще она длится от нескольких минут до 1 часа. Признаки поражения ЦНС проявляются клоническими и тоническими судорогами, головной болью, сонливостью, ретроградной амнезией. Реже возникают очаговые повреждения головного и спинного мозга. Эти явления чаще возникают в тех случаях, когда местом «входа» тока была голова или верхние конечности пострадавшего. Потеря сознания при электротравме сопровождается также угнетением дыхания, вплоть до его остановки, и нарушениями сердечно-сосудистой деятельности – тахикардией, аритмией, снижением АД. Возможно развитие острой почечной недостаточности (ОПН), нарушение зрения. Под действием электрического тока в момент его прохождения через организм иногда возникают компрессионные переломы и вывихи в результате резкого сокращения мышц. Чаще это компрессионные переломы позвонков, шейки лопатки, отрыв большого бугорка плечевой кости, вывихи плеча. Электрический ток оказывает повреждающее воздействие на весь организм и отдельные ткани. В последнем случае это проявляется в виде ожогов. Различают следующие формы местных поражений при электротравме: 1. контактные – в месте входа и выхода и на пути прохождения тока (истинные электрические ожоги); 2. поражение от пламени вольтовой дуги или загоревшейся от него одежды, возникающее при коротком замыкании в электрической сети (термические ожоги); 3. смешанные ожоги. Для контактных электрических ожогов более характерно обширное повреждение не поверхностных, а глубоко расположенных тканей. Боль при электрических ожогах умеренная, в области поражения снижена чувствительность, гиперемия кожи не выраженная, пузыри по периферии отсутствуют, площадь ожога чаще ограничена, некроз кожи белого или темно-серого цвета, часто при этом отмечается обугливание. Для электрических ожогов характерно развитие «знаков тока» в виде желто-серых точек или крупных вдавлений в центре кратеров диаметром 1-3 см с валиком по периферии без признаков воспаления (гиперемия и отек при этом отсутствуют); при небольшой толщине тканей могут наблюдаться сквозные повреждения. Для поражения вольтовой дугой типична клиническая картина термического ожога. Иногда при образовании электрической дуги мельчайшие частицы испаряющегося металла токоведущей части могут импрегнировать кожу (металлизация кожи). Ожоги от вольтовой дуги, температура которой в стволе достигает 40000С, нередко сопровождаются повреждением глаз (ожог роговицы, конъюнктивы и даже атрофия зрительного нерва). Неотложная помощь. Прежде всего, пострадавшего необходимо освободить от контакта с электротоком: выключить источник электропитания, а если это невозможно, то сбросить оборванный провод сухой деревянной палкой. Если оказывающий помощь одет в резиновые сапоги и резиновые перчатки, то можно оттащить пострадавшего от электропровода. Неотложная помощь при электротравме определяется, в первую очередь, тяжестью повреждения. В более легких случаях, когда не наступило полного прекращения кровообращения, достаточно использовать симптоматическую терапию. Уложить больного, расстегнуть стягивающие пуговицы, ремень, дать валидол, валокордин. При нарушениях дыхания проводится вспомогательная вентиляция, ингаляция кислорода, а при наличии признаков прекращения кровообращения и дыхания – сердечно-легочная реанимация. Местное лечение электрических ожогов не отличается от общепринятых методов лечения ожогов.
УКУСЫ Укусы животных Чаще всего кусают домашние собаки, реже кошки и дикие животные. Большую опасность представляют укусы бешенных животных (заражение бешенством) и змей (отравление змеиным ядом). Симптомы. Для укушенных ран характерны неровные края нередко с дефектом тканей. Особенно обширные ранения причиняют дикие животные. Раны загрязнены слюной животных. Необходимо выяснить у пострадавшего, какое животное укусило – известное или неизвестное, домашнее или дикое. При осмотре оценивают локализацию и размер ран, степень загрязнения, наличие кровотечения. Неотложная помощь. Если пострадавшего укусила домашняя известная здоровая собака, а раны небольшие, то производят туалет ран, накладывают стерильные повязки и направляют потерпевшего в травматологический пункт. Обширные раны с кровотечением тампонируют стерильными салфетками, накладывают давящую повязку и госпитализируют больного в хирургический стационар. Показанием к госпитализации также служат укушенные раны, полученные от неизвестной собаки или другого животного, подозрительного на заболевание бешенством, обширные и множественные раны, раны лица, головы, кистей рук. Всех раненых, подозрительных на заражение бешенством, в больших городах концентрируют в одном из травматологических или хирургических отделений, располагающим запасом антирабической вакцины. В сельских районах помощь больным, укушенным животными, оказывают в центральной районной больнице (ЦРБ).
Укусы змей
По механизму токсического действия яды всех видов змей подразделяются на три группы: 1. преимущественно нейротоксические (курареподобные), вызывающие паралич двигательной и дыхательной мускулатуры, угнетение дыхательного и сосудодвигательного центров головного мозга (яды кобры и других змей семейства аспидов; морских змей тропических прибрежных вод); 2. преимущественно геморрагического, свертывающего кровь и местного отечно-некротического действия (яды гадюковых – гюрзы, эфы, гадюки обыкновенной и др.); 3. яды, обладающие как нейротоксическим, так и геморрагическим, свертывающим кровь и местным отечно-некротическим действием (гремучие змени Центральной и Южной Америки, австралийские аспиды, некоторые виды гадюковых тропической фауны, обитающие преимущественно в Африке и на ближнем Востоке). Симптомы. При укусах кобры и других аспидов отмечаются боль, чувство онемения и парестезии в зоне укуса, которые быстро распространяются на всю пораженную конечность, а затем и на другие части тела. Местные изменения в зоне укуса, как правило, очень незначительны. Характерны головокружение, снижение АД, обмороки, чувство онемения в области языка, нарушение речи и глотания. Быстро возникает восходящий паралич, начинающийся с нижних конечностей (неустойчивая походка, невозможность стоять на ногах и передвигаться) и распространяющийся на туловище, в том числе на дыхательную мускулатуру. Дыхание вначале кратковременно учащается, затем становится все более и более редким. Часто наблюдаются нарушения сердечного ритма. Тяжесть и темп развития интоксикации варьируют в больших пределах – от полного отсутствия признаков отравления (так называемые ложные укусы без введения яда – отпугивающие) до крайне тяжелых форм, быстро заканчивающихся летально. Наиболее тяжелы случаи, когда яд попадает в кровеносный или лимфатический сосуд. Полный паралич и летальный исход в этих случаях наступает в течение 10-20 минут после укуса. При обычном внутрикожном попадании яда интоксикация достигает наибольшей выраженности через 1-4 часа. Состояние пострадавших остается крайне тяжелым в течение 24-36 часов. Может наблюдаться волнообразное течение с повторными коллапсами и угнетением дыхания. При укусах змей семейства гадюковых, на месте укуса, где четко видны две глубокие колотые ранки, образованные ядовитыми зубами змеи, уже в первые минуты наступают гиперемия, отечность и петехиально-синячковые геморрагии, быстро распространяющиеся от места укуса как проксимально, так и дистально. Постепенно укушенная часть тела становится все более отечной, кожа над отеком багрово-синюшная, покрыта пятнистыми кровоизлияниями. На ней могут образовываться пузыри с серозно-геморрагическим содержимым, а в зоне укуса – некротические язвы. Ранки в месте укуса длительно кровоточат. В пораженной конечности нередко возникают лимфаденит, флеботормбозы. Мягкие ткани в зоне укуса подвергаются геморрагическому пропитыванию. Отечная жидкость, распространяющаяся в тяжелых случаях на всю пораженную конечность и прилегающую часть туловища, содержит большое количество гемоглобина и эритроцитов (до 50% объема), вследствие чего развивается тяжелая внутренняя кровопотеря, достигающая 2-3 литров. Кроме локальной кровопотери, возникают кровоизлияния в органы и серозные оболочки, иногда наблюдаются носовые, желудочно-кишечные и почечные кровотечения. Они связаны как с геморрагическим действием яда, так и со свертывающим. Развивается синдром диссеминированного внутрисосудистого свертывания крови (ДВС) с кратковременной начальной гиперкоагуляцией и последующей длительной гипокоагуляцией. Общие симптомы интоксикации характеризуются возбуждением, сменяющимся резкой слабостью, бледностью кожных покровов, головокружением, малым частым пульсом, снижением АД. Возможны обморочные состояния, тошнота, рвота. Развивается картина тяжелого шока, связанного вначале с протеолизом и внутрисосудистым свертыванием крови (гемокоагуляционный шок), затем – с обильной кровопотерей (постгеморрагический шок). При легких формах отравления симптомы интоксикации выражены слабо. Преобладает ограниченная местная отечно-геморрагическая реакция на яд. Максимальной выраженности все явления интоксикации достигают через 8-24 часа. Состояние больного остается тяжелым в течение первых 2-3 суток после укуса. Возможны осложнения в виде долго не заживающих язв, гангрены, нагноительных процессов (абсцессов, флегмон). Чаще всего эти осложнения связаны с неправильным оказанием первой помощи и дополнительной травматизацией тканей прижиганиями, перетяжками, обкалыванием окислителями (перманганат калия и др.). Неотложная помощь состоит в немедленном интенсивном отсасывании ртом яда из ранок (предварительно последние можно «открыть» сдавлением складки кожи в области укуса). Немедленно начатое отсасывание позволяет удалить 30-50% введенного змеей яда и тем самым существенно облегчить интоксикацию. Отсасывание может выполнять как сам пострадавший, так и другие лица. Процедура безопасна, так как змеиный яд, попавший в рот и в желудок, отравления не вызывает. Продолжать отсасывание следует 10-15 минут, сплевывая содержимое ранок. Крайне важно, чтобы пораженная конечность оставалась при этом неподвижной, поскольку движения усиливают лимфоотток и существенно ускоряют поступление яда в общий кровоток. С самого начала должен быть обеспечен покой пациента в положении лежа и неподвижность пораженной конечность, для чего она должна быть фиксирована лонгетой или повязкой. Противопоказаны прижигание места укуса, обкалывание его любыми препаратами, разрезы и другие локальные воздействия. Наложение жгута на пораженную конечность в большинстве случаев противопоказано, так как усугубляет тяжесть интоксикации, усиливает деструктивные и геморрагические явления в пораженной конечности, способствует присоединению к интоксикации тяжелого «турникетного» шока. И лишь при укусах кобры, яд, которой не вызывает локальных нарушений трофики тканей и быстро распространяется по кровеносным сосудам, допустимо для замедления развития общей интоксикации наложение жгута выше места укуса на 30-40 мин. В догоспитальном периоде показано обильное питье. Алкоголь во всех видах строго противопоказан. При низких гемодинамических показателях (малый пульс, низкое АД) необходимо проведение инфузионной терапии: внутривенное введение 0,9 % раствора натрия хлорида, 5% раствора глюкозы. В инфузируемые растворы целесообразно вводить преднизалон (60-80мг) или гидрокортизон (120 мг), что смягчает явления шока и предупреждает анафилактическую реакцию на последующее введение специфической противоядной сыворотки (СПС). Применение СПС показано при отравлениях ядами наиболее опасных змей (кобры, гюрзы, эфы). Наиболее эффективны моновалентные сывортки, содержащие антитела против того или иного яда («анти-кобра», «анти-гюрза», «анти-эфа»). СПС вводят внутримышечно дробно троекратно по Безредко по 30-80 мл (в зависимости от тяжести интоксикации). При укусах кобры в связи с быстрым прогрессированием отравления сыворотка может вводиться внутривенно вслед за введением преднизалона. При укусах менее опасных змей умеренного пояса (гадюки обыкновенная и степная, щитомордники) в большинстве случаев сывороточная терапия не показана, поскольку интоксикация хорошо поддается патогенетической терапии. СПС у 1-2% больных может вызвать анафилактический шок, который более безопасен, чем отравления ядами змей умеренного пояса. Помощь при укусах кобры и поражениях другими нейротоксическими ядами включает в себя, помимо применения СПС, внутривенное введения 0,5 мл 0,1% раствора атропина и последующее внутривенное введения 3-6 мл 0,05% раствора прозерина, чем ослабляется курареподобный эффект яда. При резком угнетении дыхания следует проводить искусственное дыхание рот в рот. После доставки пострадавшего в стационар налаживают ИВЛ, которая позволяет продлить жизнь больного до того момента, когда СПС нейтрализует яд или последний выведется из организма (параличи и угнетения ЦНС при укусах кобры обратимы). Основным патогенетическим методом лечения отравлений ядами геморрагического действия является достаточная трансфузионная терапия – альбумином, плазмой, эритроцитарной массой. Место укуса обрабатывают по общим принципам лечения ран. При укусах змей необходимо введение противостолбнячной сыворотки.
|
||||
|
Последнее изменение этой страницы: 2016-04-19; просмотров: 1029; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.219.239.111 (0.014 с.) |

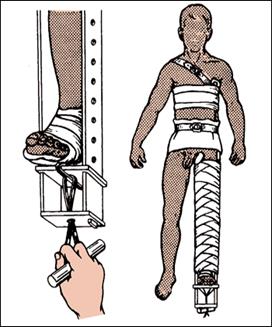
 Она пригодна для всех уровней перелома бедра или голени. Шина состоит из двух деревянных раздвижных планок различной длины, деревянной подставки под стопу ("подошва") для вытяжения и палочки-закрутки со шнуром (рис. 10). Длинную планку накладывают на наружную поверхность бедра от подмышечной ямки, а короткую - на внутреннюю поверхность ноги. Обе планки имеют вверху для упора поперечные распорки.
Она пригодна для всех уровней перелома бедра или голени. Шина состоит из двух деревянных раздвижных планок различной длины, деревянной подставки под стопу ("подошва") для вытяжения и палочки-закрутки со шнуром (рис. 10). Длинную планку накладывают на наружную поверхность бедра от подмышечной ямки, а короткую - на внутреннюю поверхность ноги. Обе планки имеют вверху для упора поперечные распорки. Осуществляется различными подручными приспособлениями.
Осуществляется различными подручными приспособлениями. - шины Дитерихса;
- шины Дитерихса;
 Для правильного наложения шины при переломах костей голени необходимо, чтобы помощник поднял ее за пятку и, как будто снимая сапог, начал плавно тянуть ногу. Иммобилизация достигается наложением по задней поверхности конечности - от ягодичной складки - хорошо смоделированной по контурам конечности лестничной шины (рис. 14) с добавлением по бокам двух фанерных шин. Шины прибинтовывают с наружной и внутренней сторон (рис. 15) с расчетом захождения их вверху за коленный сустав, а внизу - за голеностопный. Конструкцию фиксируют марлевым бинтом (рис. 16).
Для правильного наложения шины при переломах костей голени необходимо, чтобы помощник поднял ее за пятку и, как будто снимая сапог, начал плавно тянуть ногу. Иммобилизация достигается наложением по задней поверхности конечности - от ягодичной складки - хорошо смоделированной по контурам конечности лестничной шины (рис. 14) с добавлением по бокам двух фанерных шин. Шины прибинтовывают с наружной и внутренней сторон (рис. 15) с расчетом захождения их вверху за коленный сустав, а внизу - за голеностопный. Конструкцию фиксируют марлевым бинтом (рис. 16).


