Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Фізичне/фармакологічне знерухомлення пацієнтаСодержание книги
Поиск на нашем сайте Правильно застосовані засоби знерухомлення пацієнта можуть знизити імовірність його ушкодження, потенційний ризик ушкоджень для військового медика та допоможуть надати вчасну та необхідну допомогу та перевезти пацієнта до відповідного медичного закладу. Вони можуть знадобитися незалежно від того, чи агресивна поведінка є наслідком стану здоров’я, інтоксикації, психіатричного невідкладного стану, якщо пацієнт є військовополоненим або психічно неврівноваженим.
Види знерухомлення 1.Вербальне: Використання вербальних технік для заспокоєння пацієнта. a. Уникайте прямого зорового контакту та вторгнення у особистий простір пацієнта. b. Продумайте шлях відходу для військових медиків. 2. Фізичне: Використання матеріалів та технік, які дозволять обмежити рухи пацієнта (напр. м’які засоби [простирадла або зв’язування зап’ясть], жорсткі засоби [пластикові хомути, наручники]. Повинні легко зніматися на випадок, що пораненого знудить або у нього розвинеться дихальна недостатність. 3. Хімічні: використання фармацевтичних препаратів, таких як нейролептики або седативні засоби для заспокоєння пацієнта.
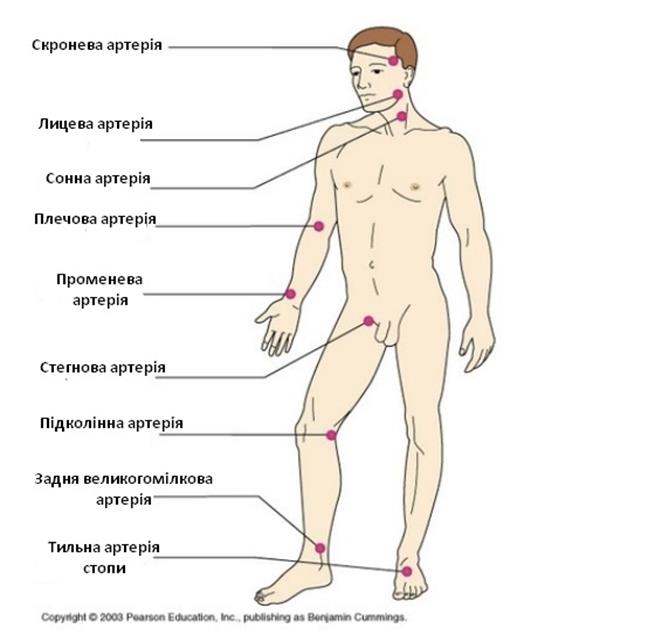
Показання для використання 1. Поведінка або погрози, які створюють небезпеку для пацієнта або оточуючих 2. Для безпечного та контрольованого доступу для медичних процедур 3. Зміни поведінки, які залежать від покращення або погіршення стану пацієнта (напр. гіпоглікемія, передозування, судоми) 4. Примусовий огляд або лікування військовополоненого, неконтактні або агресивні пацієнти Базова реанімація 1. Оцініть безпеку місця. Якщо місце небезпечне, НЕ НАБЛИЖАЙТЕСЯ до пацієнта. 2. Використайте засоби індивідуального захисту для роботи, описані у протоколі I.A. 3. Проведіть огляд пацієнта та проведіть стандартну базову реанімацію, згідно з протоколом I.B., залежно від стану пацієнта. 4. Визначне, чи потрібна спеціалізована реанімація та/або перевезення до лікарні для подальшого огляду та лікування. 5. Визначте, чи наявний персонал, достатній для успішного знерухомлення пацієнта. 6. Повинен бути план і командир команди повинен керувати процесом знерухомлення. 7. Використовуйте найлегші способи, які можуть захистити пацієнта та оточуючих. У багатьох випадках повне знерухомлення знадобиться для того, щоб забезпечити безпеку пацієнта та рятувальників під час перевезення. 8. Знерухомлюючі засоби не накладаються на обличчя, голову чи шию пацієнта. Можна вільно накласти хірургічну маску або кисневу маску, щоб завадити пацієнтові плюватися. 9. Будьте людяні при використанні засобів знерухомлення, не вражайте гідність пацієнта. Поясніть пацієнтові та його сім’ї, що знерухомлюєте його, щоб він не зашкодив собі чи оточуючим. 10. Ніколи не залишайте знерухомленого пацієнта у положенні на животі, оскільки потенційно можуть виникнути проблеми з прохідністю дихальних шляхів, зупинка серця, проникнення сторонніх предметів у дихальні шляхи. 11. Продовжуйте стежити за станом дихальних шляхів, циркуляцією, диханням та психічним станом знерухомленого пацієнта. 12. Стежте за циркуляцією у кінцівках, рухомістю та чутливістю дистально від засобів знерухомлення. 13. Продовжуйте підтримувальну терапію та стежте за основними життєвими функціями, поки пацієнта не передадуть на вищий рівень медичної допомоги. Спеціалізована реанімація 1. Підтвердьте завершення кроків 1-13 базової реанімації. 2. Якщо для запобігання ушкодженням або покращення лікування призначене хімічне знерухомлення, розгляньте такі варіанти: a. Галоперидол: 5,0 мг внутрішньом’язово, максимально 10 мг; повторити один раз при потребі. b. Діазепам: 5,0-10 мг повільного введення внутрішньовенно / внутрішньокістково / внутрішньом’язово. Титруйте для отримання бажаного результату, максимум до 20 мг. c. Мідазолам: 2,0-5,0 мг повільного введення внутрішньовенно/внутрішньокістково або 0,2 мг/кг внутрішьом’язово, якщо внутрішньовенний доступ неможливий. d. Лоразепам: 2,0-4,0 мг повільно внутрішньовенно / внутрішньокістково/внутрішньом’язово, максимум до 8,0 мг. 3. Стежте за серцевим ритмом, станом дихання та пульсоксиметрією. Припинення серцево-легеневої реанімації у несприятливому середовищі 1. Рішення про відмову або припинення заходів СЛР є рішенням медичним, а не юридичним. 2. Імовірність успішної реанімації надзвичайно низька у конфліктній обстановці, оскільки: a. СЛР не проводиться для травматологічних хворих при зупинці серця. Єдиний випадок, коли в районі бойових дій потрібно починати СЛР – якщо є достатньо ресурсів для її підтримання, швидкий доступ до спеціалізованих засобів підтримки роботи серця (для відстеження та до спеціалізованих серцевих препаратів) та доступ до палати інтенсивної терапії. Рішення починати та зупиняти СЛР в районі бойових дій залежить від старшого медика або медичного експерта та самої ситуації. Прогнози несприятливі для пацієнтів, у яких зупинка серця викликана травмами. Одне з досліджень показує, що повністю неврологічне відновлення наявне лише у 6% (Leis та інші 2013); починаючи та завершуючи СЛР, військовому медику потрібно оцінити наявні ресурси, ситуацію та евакуаційний процес. Пункт 1. Місцезнаходження точки забору поранених. Пункт 2. Частота, позивний. Пункт 3. Кількість пацієнтів за терміновістю евакуації: A – Термінові - (не хірургічні)- евакуювати впродовж 2 годин B – Термінові хірургічні - (Усі травми)- потребують термінової хірургічної допомоги C - Важливі – евакуювати впродовж 4 годин D – Відкладені – евакуювати впродовж 24 годин E – Незначні- евакуювати за можливості Пункт 4. Необхідне додаткове обладнання: A – Не потрібне B – Підйомник C – Апарат для вентиляції легень D – Засоби для евакуації Пункт 5. Кількість пацієнтів: Пункт 6. Безпека місця забору поранених: P – Можливі ворожі війська E – Наявні ворожі війська X – Наявні ворожі війська (необхідний озброєний супровід) або при бойових діях Пункт 7. Спосіб позначення місця забору поранених: 8 пункт. Статус та національність потерпілого: A – Українець військовий B – Українець цивільний C – Неукраїнський військовий D – Неукраїнський цивільний E – Військовополонений F – Особливо важлива особа (збройний супровід обов’язковий). Пункт. Воєнний час: Тип забруднення (у мирний час – опис місцевості евакуації) N - Ядерне B - Біологічне C - Хімічне Кровообіг Передмова до розділу Після ліквідації загрози під час бою за допомогою переважаючого вогню необхідно самостійно або за допомогою товариша зупинити інтенсивну кровотечу, використавши джгут. Оцінка стану потерпілого відбувається шляхом негайного огляду ділянки травми, далі перевіряється робота дихальних шляхів та надається перша медична допомога. Оцінка кровообігу полягає у детальній перевірці роботи серця та кровоносної системи – функціональності судин та стану перфузії усіх органів та тканин. У даному розділі основи анатомії та фізіології, пов’язані з роботою кровоносної системи, не будуть вивчатися детально. Військовий медик повинен володіти такими базовими медичними навичками як вимірювання пульсу та артеріального тиску. Розгляньмо малюнок, поданий нижче.
На малюнку вище показано кілька основних точок для вимірювання пульсу. Наявність пульсу в деяких місцях дозволяє приблизно оцінити величину систолічного артеріального тиску. Наприклад: · Пульс на сонній артерії = АТ > 60 мм. рт. ст. · Пульс на стегновій артерії = АT > 70 мм рт. ст. · Пульс на променевій артерії = АT > 80 мм рт. ст. Ці дані є орієнтовними, а не точними показниками. Однак вони допоможуть швидко оцінити стан потерпілого, а також стануть у пригоді, коли у вас під рукою не виявиться манжетки чи часу або наявні ресурси не дозволять виміряти артеріальний тиск.
|
||
|
Последнее изменение этой страницы: 2016-04-18; просмотров: 320; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.214 (0.01 с.) |