
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Системная красная волчанка. Системная склеродермия. Дерматомиозит. Контрольные вопросы и задачиСодержание книги
Поиск на нашем сайте
СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА Системная красная волчанка (СКВ) — хроническое полисин-дромное заболевание лиц молодого возраста (преимущественно женщин), развивающееся на фоне генетически обусловленного несовершенства им-мунорегуляторных процессов, приводящего к неконтролируемой продукции антител к собственным клеткам и их компонентам, с развитием аутоиммунного и иммунокомплексного хронического поражения [Насонова В.А., 1989]. Сущность заболевания состоит в иммуновоспалительном поражении соединительной ткани и микроциркуляторного русла, кожи, суставов и внутренних органов (при этом висцеральные поражения являются ведущими, определяя течение и прогноз болезни). СКВ, по данным различных авторов, встречается с частотой 2,7 — 4,8 на 100 000 населения, соотношение больных женщин и мужчин 9:1. Этиология.Конкретный этиологический фактор при СКВ не установлен, однако ряд клинических проявлений (цитопенический синдром, эритема и энантема) и определенные закономерности болезни позволяют сближать СКВ с заболеваниями вирусной этиологии. В настоящее время придается значение вирусам, принадлежащим к РНК-группе (так называемые медленные, или латентные, вирусы). Обнаружение семейных случаев заболевания, частое выявление в семьях других ревматических или аллергических заболеваний, различных нарушений иммунитета позволяют думать о возможном значении семейно-генетической предрасположенности. Выявлению СКВ способствует целый ряд неспецифических факторов — инсоляция, неспецифическая инфекция, введение сывороток, прием
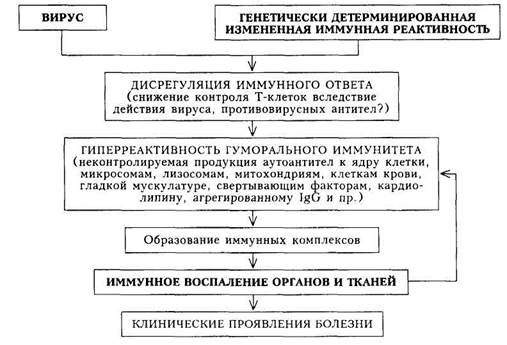
Схема 28. Патогенез системной красной волчанки некоторых лекарственных средств (в частности, периферических вазодила-таторов из группы гидралазинов), стресс. СКВ может начаться после родов, перенесенного аборта. Все эти данные позволяют рассматривать СКВ как мультифакториальное заболевание. Патогенез.Вследствие воздействия на иммунную систему вируса (а возможно, и противовирусных антител) на фоне наследственной предрасположенности возникает дисрегуляция иммунного ответа, что приводит к гиперреактивности гуморального иммунитета. В организме больных происходит неконтролируемая продукция антител к различным тканям, клеткам, белкам организма (в том числе к клеточным органеллам). В последующем происходит образование иммунных комплексов и отложение их в различных органах и тканях (преимущественно в микроцир-куляторном русле). Далее разыгрываются процессы, связанные с элиминацией фиксированных иммунных комплексов, что приводит к высвобождению лизосомных ферментов, повреждению органов и тканей и развитию иммунного воспаления. В процессе воспаления и деструкции соединительной ткани высвобождаются новые антигены, в ответ на которые формируются антитела, образуются новые иммунные комплексы, и, таким образом, создается порочный круг, обеспечивающий хронизацию заболевания (схема 28).
Классификация.В настоящее время в нашей стране принята рабочая классификация клинических вариантов течения СКВ (табл. 17), учитывающая: 1) характер течения; 2) активность патологического процесса; 3) клинико-морфологическую характеристику поражения органов и систем. Таблица 17. Рабочая классификация клинических вариантов течения системной
Фаза и степень активности процесса Клинико-морфологическая
Подострое Хроническое: рецидивирующий полиартрит, синдром дискоидной волчанки, синдром Рейно, синдром Верльгофа, синдром Шегрена Фаза: активная Степень активности: высокая (III) умеренная (II) минимальная (I) Фаза: неактивная (ремиссия) Симптом «бабочки» Капилляриты Экссудативная эритема, пурпура Дискоидная волчанка и др. Артралгии Острый, подострый и хронический полиартрит
Острое течение: внезапное начало — больные могут указать день, когда началась лихорадка, полиартрит, появились изменения на коже. В ближайшие 3 — 6 мес развиваются полисиндромность, люпус-нефрит, поражение ЦНС. Продолжительность заболевания без лечения не более 1—2 лет, однако при своевременном распознавании и активном лечении корти-костероидами и многолетней поддерживающей терапии можно добиться полной ремиссии. Этот вариант болезни наблюдается преимущественно у подростков, детей и молодых. Подострое течение: встречается наиболее часто, начинается как бы исподволь, с общих симптомов, артралгии, рецидивирующих артритов, разнообразных неспецифических поражений кожи. Отчетлива волнооб-разность течения. Развернутая картина болезни формируется через 2 — 3, реже — через 3 — 4 года.
Хроническое течение: заболевание длительное время проявляется рецидивами различных синдромов — полиартрита, реже полисерозита, синдромом дискоидной волчанки, синдромом Рейно. На 5— 10-м году болезни присоединяются другие органные поражения (почки, легкие). Клиническая картина.Проявления болезни чрезвычайно разнообразны, что определяется множественностью поражения органов и систем, характером течения, фазой и степенью активности воспалительного процесса. На I этапе диагностического поиска получают информацию, на основании которой можно составить представление: 1) о варианте начала заболевания; 2) о характере течения болезни; 3) о степени вовлечения в патологический процесс тех или иных органов и систем; 4) о проводимом ранее лечении и его эффективности, а также возможных осложнениях лечения. Варианты начала болезни могут быть самые разнообразные. Наиболее часто болезнь может начаться в виде сочетания различных синдромов; моносимптомное начало, как правило, нехарактерно. В связи с этим предположение о возможности СКВ возникает с того момента, как у больного выявлено такое сочетание. Диагностическая ценность тех или иных синдромов повышается при их сочетании. В раннем периоде СКВ наиболее частыми являются синдромы поражения суставов, кожи, серозных оболочек, а также лихорадка. Таким образом, наиболее «подозрительными» в красной волчанки[Насонова В.А., 1972 — 1986]
серозных оболочек сердца легких почек нервной системы Полисерозит: плеврит, перикардит (выпотной, сухой адгезивный), периспленит Миокардит, эндокардит, недостаточность митрального клапана Острый, хронический пневмонит, пневмосклероз Люпус-нефрит нефротического или смешанного типа; мочевой синдром Менингоэнце-фалополиради-кулоневрит, полиневрит отношении СКВ будут сочетания: 1) лихорадка, полиартрит, трофические нарушения кожи (в частности, выпадение волос — алопеция); 2) полиартрит, лихорадка, поражение плевры (плеврит); 3) лихорадка, трофические нарушения кожи, поражения плевры. Диагностическая значимость этих сочетаний в существенной мере повышается, если поражение кожи заключается в развитии эритемы, однако в начальном периоде болезни эритема встречается лишь в 25 % случаев; все же это обстоятельство не снижает диагностического значения вышеперечисленных сочетаний. Малосимптомное начало болезни не является характерным, однако отмечен дебют СКВ с развития массивных отеков вследствие развития с самого начала диффузного гломерулонефрита (люпус-нефрита) нефротического или смешанного типа. Вовлечение в патологический процесс различных органов проявляется симптомами их воспалительного поражения: артрит, миокардит, перикардит, пневмонит, гломерулонефрит, полиневрит и пр. Сведения о проводимом ранее лечении позволяют судить: 1) об его адекватности; 2) об остроте течения болезни и степени активности процесса (начальные дозы кортикостероидов, длительность их применения, поддерживающие дозы, включение в лечебный комплекс цитостатиков при выраженных иммунных расстройствах, высокой активности люпус-нефрита и т.д.; 3) о наличии осложнений кортикостероидной и цитостатической терапии.
На I этапе могут быть сделаны определенные выводы относительно диагноза при длительном течении болезни, однако в дебюте болезни диагноз устанавливается на последующих этапах исследования. На II этапе диагностического поиска можно получить много данных, свидетельствующих о поражении органов и степени их функциональной недостаточности. Поражение опорно-двигательного аппарата проявляет себя полиартритом, напоминающим ревматоидный артрит (РА) симметричным поражением мелких суставов кисти (проксимальных межфаланговых, пястно-фа-ланговых, лучезапястных) и крупных суставов (реже). При развернутой клинической картине болезни определяется дефигурация суставов, обусловленная периартикулярным отеком. С течением болезни развиваются деформации мелких суставов. Суставное поражение может сопровождаться поражением мышц в виде диффузных миалгий, очень редко — истин- 513 ного полимиозита с отеком и слабостью мышц. Иногда поражение проявляет себя лишь артралгиями. Кожные покровы поражаются так же часто, как и суставы. Наиболее типичны эритематозные высыпания на лице в области скуловых дуг и спинки носа («бабочка»). Повторяющие очертания «бабочки» воспалительные высыпания на носу и щеках наблюдаются в различных вариантах: 1) сосудистая (васкулитная) «бабочка» — нестойкое, пульсирующее, разлитое покраснение кожи с цианотичным оттенком в средней зоне лица, усиливающееся при воздействии внешних факторов (инсоляция, ветер, холод) или волнении; 2) «бабочка» типа центробежной эритемы (изменения кожи локализуются только в области переносицы). Кроме «бабочки», могут наблюдаться дискоидные высыпания — эритематозные приподнимающиеся бляшки с кератическим нарушением и последующим развитием атрофии на коже лица, конечностей и туловища. Наконец, у части больных наблюдается неспецифическая экссудативная эритема на коже конечностей, грудной клетки, признаки фотодерматоза на открытых частях тела. К поражениям кожных покровов относят капилляриты — мелкоточечная геморрагическая сыпь на подушечках пальцев рук, ногтевых ложах, ладонях. Кожные поражения могут сочетаться с энантемой на твердом небе. На слизистой оболочке рта или носоглоточной области могут обнаруживаться безболезненные изъязвления. Серозные оболочки поражаются у 90 % больных (классическая диагностическая триада: дерматит, артрит, полисерозит). Особенно часто встречаются поражения плевры, перикарда, реже — брюшины. Симптоматика плеврита и перикардита описана в предыдущих разделах «Руководства», подчеркнем лишь ее особенности при СКВ: 1) чаще встречаются сухой плеврит и перикардит; 2) при выпотных формах количество экссудата невелико; 3) поражение серозных оболочек длится кратковременно и обычно диагностируется ретроспективно по плевроперикардиальным спайкам или утолщению костальной, междолевой, медиастинальной плевры при рентгенологическом исследовании; 4) отмечается выраженная тенденция к развитию слипчивых процессов (всевозможные сращения и облитерации серозных полостей).
Поражение сердечно-сосудистой системы весьма характерно для СКВ и наблюдается на различных этапах течения болезни. Наиболее часто встречаются перикардиты, имеющие тенденцию к рецидивам. Значительно чаще, чем это представлялось прежде, поражается эндокард в виде развития бородавчатого эндокардита (волчаночный эндокардит) на створках митрального, а также аортального или трехстворчатого клапанов. При длительном течении процесса на II этапе можно выявить признаки недостаточности соответствующего клапана (признаков стенози-рования отверстия, как правило, не отмечается). Очаговый миокардит практически никогда не распознается, однако диффузный миокардит, особенно тяжелого течения, дает определенную симптоматику (см. «Миокардит»). Поражение сосудов может проявляться в виде синдрома Рейно: приступообразно развивающиеся расстройства артериального кровоснабжения кистей и(или) стоп, возникающие под воздействием холода или волнений. Во время приступа отмечаются парестезии, кожа пальцев становится бледной и(или) цианотичной, пальцы холодные. Поражаются преиму- щественно II —V пальцы кистей и стоп, реже другие дистальные участки тела (нос, уши, подбородок и др.). Поражения легких могут быть обусловлены основным заболеванием и вторичной инфекцией. Воспалительный процесс в легких (пневмонит) протекает либо остро, либо тянется месяцами и проявляется аналогично пневмонии признаками синдрома воспалительной инфильтрации легочной ткани (следует отметить особенность процесса в виде малопродуктивного кашля в сочетании с одышкой). Другой вариант поражения легких — хронические интерстициальные изменения (воспаление периваскулярной, пе-рибронхиальной и междольковой соединительной ткани), проявляющиеся медленно прогрессирующей одышкой и изменениями легких при рентгенологическом исследовании; физикальные изменения практически отсутствуют, так что судить о подобном поражении легких на II этапе диагностического поиска практически невозможно. Поражение пищеварительного тракта проявляется в основном субъективными признаками, выявляемыми на I этапе. При физикальном исследовании можно иногда обнаружить неопределенную болезненность в эпигастрии и в области проекции поджелудочной железы, а также признаки стоматита. В ряде случаев развивается гепатит: при обследовании отмечают увеличение печени, ее болезненность.
Наиболее часто при СКВ поражаются почки (волчаночный гломеру-лонефрит, люпус-нефрит), от эволюции которого зависит дальнейшая судьба больного. Поражение почек при СКВ может протекать в виде различных вариантов, поэтому данные непосредственного обследования больного могут широко варьировать. При изолированной патологии мочевого осадка не обнаруживают каких-либо изменений во время физикального исследования; при гломерулонефрите, протекающем с нефротическим синдромом, определяются массивные отеки, нередко АГ. В случае формирования хронического нефрита с постоянной АГ выявляются увеличение левого желудочка, акцент II тона во втором межреберье справа от грудины. Аутоиммунная тромбоцитопения (синдром Верльгофа) проявляется типичными высыпаниями в виде геморрагических пятен различной величины на коже внутренней стороны конечностей, коже груди и живота, на слизистых оболочках. Наблюдаются также кровотечения после незначительных травм, например после экстракции зуба, носовые кровотечения, изредка имеющие профузный характер и приводящие к анемизации. Кожные кровоизлияния приобретают со временем различную окраску (сине-зеленоватую, бурую, желтую). СКВ может длительно проявляться лишь синдромом Верльгофа без других типичных для СКВ клинических симптомов. Поражение нервно-психической сферы выражено в различной степени у многих больных во всех фазах болезни. На I этапе выявляется астенове-гетативный синдром. При непосредственном обследовании больного обнаруживают признаки полиневрита с нарушением чувствительности, болезненностью нервных стволов, снижением сухожильных рефлексов, паре-стезиями. Поражение ретикулоэндотелиальной системы выражается в поли-аденопатии (увеличение всех групп лимфатических узлов, не достигающее значительных степеней) — раннем симптоме генерализации процесса, а также в увеличении селезенки и печени (обычно умеренном). 17* Поражение органа зрения проявляется в виде сухого кератоконъюнк-тивита, что обусловлено патологическими изменениями слезных желез и нарушением их функции. Сухость глаз приводит к развитию конъюнктивита, эрозий роговицы или кератита с нарушением зрения. Таким образом, после II этапа исследования выявляется полиорган -ность поражения, причем степень поражения органов весьма различна: от едва клинически заметных (даже субклинических) до выраженных, значительно превалирующих над остальными, что создает предпосылки для диагностических ошибок — интерпретации этих изменений как проявления самостоятельных заболеваний (например, гломерулонефрита, миокардита, артрита). III этап диагностического поиска при СКВ имеет очень большое значение, так как: 1) помогает поставить окончательный диагноз; 2) демонстрирует выраженность иммунных нарушений и степень поражения внутренних органов; 3) выявляет степень патологического (волчаночного) процесса. На III этапе наибольшее значение имеют лабораторные исследования крови. Выделяют две группы показателей: I. Имеющие прямое диагностическое значение (обнаруживающие вы а) LE-клетки (клетки красной волчанки) — зрелые нейтрофилы, б) антинуклеарный фактор (АНФ) — комплекс антинуклеарных в) антитела к нативной (т.е. к целой молекуле) ДНК; г) антитела к Sm-ядерному антигену; эти антитела рассматриваются д) феномен «розетки» — свободно лежащие измененные ядра в II. Неспецифические острофазовые показатели, к которым относятся: а) диспротеинемия с повышенным уровнем ot2- и у-глобулинов; б) появление С-реактивного белка; в) увеличение содержания фибриногена; г) повышение СОЭ. При выраженных суставных поражениях может обнаруживаться в небольшом титре РФ (ревматоидный фактор) — антитело к Fc-фрагменту иммуноглобулина класса G. РФ выявляется с помощью реакции Ваалера — Розе или латекс-теста. При исследовании периферической крови может выявляться лейкопения, часто выраженной степени (1 — 1,2-Ю9/л крови), со сдвигом лейкоцитарной формулы крови до юных форм и миелоцитов в сочетании с лим-фопенией (5—10 % лимфоцитов). Обнаруживается умеренная гипохром-ная анемия, в некоторых случаях — гемолитическая анемия (с желтухой, ретикулоцитозом, положительной пробой Кумбса). Так же редко наблюдается тромбоцитопения, сочетающаяся с синдромом Верльгофа. Для поражения почек характерны изменения в моче, которые можно классифицировать следующим образом [Тареева И.Е., 1983]: 1) субклиническая протеинурия (содержание белка в моче 0,5 г/сут, 2) более выраженная протеинурия, являющаяся выражением нефро- Морфологически — при пункционной биопсии почек — выявляют неспецифические мезангиомембранозные изменения, часто с фибропласти-ческим компонентом. Характерным является: 1) обнаружение в препаратах свободно лежащих в почечной ткани измененных ядер (гематоксили-новые тельца); 2) капиллярные мембраны клубочков принимают вид «проволочных петель»; 3) отложение иммунных комплексов в виде электронно-плотных депозитов на базальной мембране клубочков в «проволочных петлях», фибриноидных отложениях. Рентгенологическое исследование выявляет: 1) изменения в суставах при суставном синдроме — эпифизарный остеопороз в суставах кистей и лучезапястных суставах; лишь при хроническом течении артрита и деформациях отмечаются сужение суставной щели с подвывихами; 2) изменения в легких при развитии пневмонита; при длительном течении болезни отмечаются дисковидные ателектазы, усиление и деформация легочного рисунка, что сочетается с высоким стоянием диафрагмы; 3) изменения со стороны сердца при развитии «волчаночного» порока сердца или экссудативно-го перикардита. Электрокардиографическое исследование помогает обнаружить неспецифические изменения конечной части желудочкового комплекса (зубец Т и сегмент 57"), аналогичные описанным ранее при миокардите и перикардите. При проведении диагностического поиска необходимо определить степень активности волчаночного процесса (табл. 18). Диагностика. В случаях классического течения СКВ диагноз прост и основывается на обнаружении «бабочки», рецидивирующего полиартрита и полисерозита, составляющих клиническую диагностическую триаду, дополняемую присутствием LE-клеток или антинуклеарного фактора в диагностических титрах. Вспомогательное значение имеют молодой возраст больных, связь с родами, абортами, началом менструальной функции, инсоляцией, инфекцией. Значительно сложнее установить диагноз в других случаях, в особенности если перечисленные выше классические диагностические признаки отсутствуют. В этой ситуации помогают диагностические критерии (табл. 19), разработанные Американской ревматологической ассоциацией (АРА, 1982). Диагноз достоверен при наличии 4 или более критериев. Если имеется менее 4 критериев, то диагноз СКВ сомнителен и требуется динамическое наблюдение за больным. Такой подход имеет под собой основание: он четко предостерегает от назначения таким больным кортикостероидов, так Таблица 18. Критерии активности патологического процесса при системной красной волчанке[Насонова В.А., 1989]
Степень активности
Показатель
III II I Температура тела 38 "С Ниже 38 °С Нормальная Похудание Выраженное Умеренное Незначительное Нарушение трофики *■ » » Поражение кожи «Бабочка» и эритема Неспецифическая Дискоидные
волчаночного типа, эритема очаги
капилляриты
Полиартрит Острый, под острый Подострый Деформирующий,
артралгии Перикардит Выпотной Сухой Адгезивный Миокардит Выраженный Умеренный Кардиосклероз Волчаночный эндокардит
Митральная
недостаточность Плеврит Выпотной Сухой Адгезивный Диффузный гломерулоне- Нефротический Смешанного типа Мочевой синдром фрит синдром
Поражение нервной систе- Острый энцефалора- Энцефалоневрит Полиневрит мы дикулоневрит
Гемоглобин, г/л Менее 100 100 110 120 и более СОЭ, мм/ч 45 и более 30-40 16-20 Фибриноген, г/л у-Глобулины, % 30-35 24-25 20-23 LE-клетки 5:1000 лейкоцитов 1-2:1000 Единичные или
лейкоцитов отсутствуют Антинуклеарный фактор 1:128 и выше 1:64 1:32 Антитела к ДНК (титры) Высокие Средние Низкие ЦИК (циркулирующие
» » иммунные комплексы)
как с такими же симптомами могут протекать и другие заболевания (в том числе паранеопластический синдром), при которых кортикостероиды противопоказаны. Дифференциальная диагностика.СКВ следует дифференцировать от целого ряда заболеваний. Насколько велик перечень органов и систем, вовлекаемых в патологический процесс при СКВ, настолько же обширен список заболеваний, которые могут быть ошибочно диагностированы у больного. СКВ может в большей степени имитировать различные заболевания. Эти проблемы особенно часто встречаются в дебюте заболевания, а также при доминирующем поражении 1 — 2 органов (систем). Например, обнаружение в начале болезни поражения плевры может быть расценено как плеврит туберкулезной этиологии; миокардит может быть расценен как ревматический или неспецифический. Особенно много ошибок допус- Таблица 19. Диагностические критерии системной красной волчанки (АРА) пересмотра 1982 г.
Определение
1. 2. Дискоидные высы 3. Фотосенсибилизация
4. Язвы полости рта 5. Артрит 6. Серозит 7. Поражение почек 8. Неврологические 9. Гематологические
10. Иммунные наруше 11. Антинуклеарные Фиксированная эритема, плоская или приподнимающаяся на скуловых дугах с распространением на носогубные складки Эритематозные приподнимающиеся бляшки с кератозами и атрофией Кожные высыпания в результате необычной реакции на облучение солнцем Язвы во рту или носоглоточной области, обычно безболезненные Артрит двух или более периферических суставов без развития эрозий суставных поверхностей Плеврит, перикардит (сухой, выпотной) Персистирующая протеинурия более 500 мг/сут Судороги и психоз (не связанные с приемом лекарственных средств или с метаболическими нарушениями вследствие уремии, электролитного дисбаланса) Гемолитическая анемия Лейкопения менее 4-109/л Лимфопения (менее 1,5-109/л) при 20 исследованиях и более Тромбоцитопения (менее 10-109/л), не связанная с приемом лекарственных препаратов Положительный LE-клеточный тест Антитела к ДНК и нативной ДНК в повышенных титрах Повышение титра антител, связанное или не связанное с приемом лекарственных препаратов, способных вызвать лекарственную волчанку
СКВ наиболее часто приходится дифференцировать от ревматизма, инфекционного эндокардита, хронического активного гепатита (ХАГ), геморрагических диатезов (тромбоцитопенической пурпуры), других болезней из группы ДЗСТ. Необходимость дифференциации с ревматизмом возникает, как правило, у подростков и юношей в дебюте заболевания — при наличии артрита и лихорадки. Ревматический артрит отличается от волчаночного большей остротой проявлений, преимущественным поражением крупных суставов, скоротечностью. Не следует придавать дифференциально-диагностического значения предшествующей инфекции (ангине), поскольку она может явиться неспецифическим фактором, вызывающим появление клинических признаков СКВ. Диагноз ревматизма становится достоверным с момента появления признаков поражения сердца (ревмокардит), последующее динамическое наблюдение позволяет выявить формирующийся порок сердца, тогда как при СКВ, если и возникает недостаточность митрального клапана, то она выражена незначительно, без отчетливых гемо- динамических нарушений, митральная регургитация выражена нерезко. В отличие от СКВ в острой стадии ревматизма отмечается лейкоцитоз, LE-клетки, АНФ не обнаруживаются. Дифференциальный диагноз между СКВ и ревматоидным артритом труден в начальной стадии болезни из-за сходства клинической симптоматики: симметричного поражения мелких суставов кисти, вовлечения новых суставов, наличия «утренней скованности». Дифференциация основывается на преобладании при РА в пораженных суставах пролифератив-ного компонента, раннего развития гипотрофии мышц, приводящих в движение пораженные суставы, стойкости суставных поражений. Эрозии суставных поверхностей отсутствуют при СКВ, но являются характерным признаком РА. Ревматоидный фактор (РФ) в высоком титре характерен для РА, при СКВ он обнаруживается редко и в невысоком титре. Исключительно сложен дифференциальный диагноз СКВ и висцеральной формы РА. Облегчающим обстоятельством является то, что уточненная диагностика в обоих случаях не влияет на характер лечения (кортикостероидная терапия). При ХАГ могут развиваться системные проявления в виде лихорадки, артрита, плеврита, кожных высыпаний, гломерулонефрита; могут обнаруживаться лейкопения, тромбоцитопения, LE-клетки, АНФ. При дифференциации следует учесть: 1) ХАГ развивается чаще в среднем возрасте; 2) в анамнезе больных ХАГ имеется острый вирусный гепатит; 3) при ХАГ выявляются выраженные изменения структуры и функции печени — цитолитический и холестатический синдромы, признаки печеночной недостаточности, гиперспленизм, а затем и портальная гипертензия; 4) при СКВ поражение печени не слишком частое и протекает в виде гепатита легкого течения (с умеренными признаками цитолитического синдрома); 5) при ХАГ выявляются различные маркеры вирусного поражения печени (противовирусные антитела и сам вирусный антиген). При инфекционном эндокардите (речь идет о первичном ИЭ) быстро выявляется поражение сердца (развитие недостаточности аортального или митрального клапана), отчетливый эффект антибиотической терапии, LE-клетки, антитела к ДНК, АНФ, как правило, не обнаруживаются. Своевременно проведенный посев крови выявляет рост патогенной микрофлоры. При тромбоцитопенической пурпуре (идиопатической или симптоматической) отсутствуют многие синдромы, наблюдаемые при СКВ, нет лихорадки, отсутствуют типичные лабораторные признаки (LE-клетки, АНФ, антитела к ДНК). Наиболее сложна дифференциация с другими нозологическими формами из группы ДЗСТ. Такие заболевания, как системная склеродермия и дерматомиозит, могут иметь много общих черт с СКВ; сложность усугубляется возможностью обнаружения при этих заболеваниях АНФ и LE-кле-ток (хотя и в меньшем титре). Основой дифференциации является более частое и более выраженное поражение внутренних органов (в особенности почек) при СКВ, совершенно иной характер поражения кожи при ССД, четкий миопатический синдром при ДМ. Однако в ряде случаев только длительное динамическое наблюдение за больным позволяет поставить правильный диагноз. Иногда на это уходит много месяцев и даже лет, особенно при хроническом течении СКВ с минимальной степенью активности. Формулировка развернутого клинического диагнозаСКВ учитывает все рубрики, приведенные в рабочей классификации заболевания; диа- гноз должен отражать: 1) характер течения болезни (острое, подострое, хроническое). При хроническом течении (обычно моно- или олигосин-дромное) следует указать ведущий клинический синдром; 2) активность процесса; 3) клинико-морфологическую характеристику поражения органов и систем с указанием стадии функциональной недостаточности (например, при люпус-нефрите — стадия почечной недостаточности, при миокардите — наличие или отсутствие сердечной недостаточности, при поражении легких — наличие или отсутствие дыхательной недостаточности и пр.); 4) указание на проводимую терапию (например, кортикостерои-дами); 5) осложнения терапии (если они имеются). Лечение.Учитывая патогенез болезни, больным СКВ показана комплексная патогенетическая терапия, задачами которой являются: 1) подавление иммунного воспаления и иммунокомплексной патологии (неконтролируемого иммунного ответа); 2) предупреждение осложнений иммуносу-прессивной терапии; 3) лечение осложнений, возникающих в процессе проведения иммуносупрессивной терапии; 4) воздействие на отдельные, резко выраженные синдромы; 5) удаление из организма циркулирующих иммунных комплексов и антител. Для подавления иммунного воспаления и иммунокомплексной патологии при лечении СКВ используются основные иммуносуирессоры: кор-тикостероиды, цитостатические препараты, аминохинолиновые производные. Длительность лечения, величина, выбор препарата, а также поддерживающие дозы определяются: 1) степенью активности заболевания; 2) характером течения (острота); 3) обширностью вовлечения в патологический процесс внутренних органов; 4) переносимостью кортикостероидов или цитостатиков и наличием (или отсутствием) осложнений иммуносупрессивной терапии; 5) наличием противопоказаний. В начальных стадиях болезни с признаками минимальной активности процесса и преобладанием в клинической картине поражения суставов нестероидные противовоспалительные препараты (НПВП) не назначают, кортикостероиды даже при минимальной активности патологического процесса остаются средством выбора. Больные должны находиться на диспансерном учете с тем, чтобы при первых же признаках обострения заболевания врач своевременно мог назначить кортикостероидную терапию. При хроническом течении болезни с преимущественным поражением кожи можно применять 0,25 г/сут хингамина (делагила, резохина, хлоро-хина) или гидроксихлорохина (плаквенила) в течение многих месяцев. При появлении признаков генерализации процесса (вовлечение в патологический процесс внутренних органов), а также признаков активности необходимо немедленно перейти на более действенную иммуносупрессивную терапию кортикостероидами. Из сказанного вытекает, что основным методом лечения СКВ является кортикостероидная терапия. При проведении кортикостероидной терапии следует придерживаться следующих принципов: 1) начинать лечение кортикостероидами только при достоверном диа 2) доза кортикостероидов должна быть достаточной для подавления 3) лечение «подавляющей» дозой следует проводить до наступления мализация температуры тела, улучшение лабораторных показателей, положительная динамика органных изменений), обычно для этого требуется приблизительно 2 мес; 4) после достижения эффекта следует постепенно переходить на под 5) обязательна профилактика осложнений кортикостероидной тера Для предупреждения побочных действий кортикостероидов применяют: 1) препараты калия (оротат калия, хлорид калия, панангин); 2) анаболические препараты (метандростенолон по 5 — 10 мг); 3) мочегонные (салуретики); 4) гипотензивные средства (ингибиторы АПФ, периферические вазодилататоры); 5) антацидные препараты. При развитии тяжелых осложнений назначают: 1) антибиотики (при вторичной инфекции); 2) противотуберкулезные препараты (при развитии туберкулеза, чаще всего легочной локализации); 3) препараты инсулина, диету (при развитии сахарного диабета); 4) противогрибковые средства (при кандидозе); 5) курс противоязвенной терапии (при появлении «стероидной» язвы). Во время кортикостероидной терапии возникают ситуации, когда необходимо введение экстравысоких доз преднизолона (1000 мг внутривенно ежедневно в течение 3 дней): 1) резкое увеличение («всплеск») активности процесса (III степень), несмотря на, казалось бы, адекватно проводимую терапию; 2) резистентность к дозам, с помощью которых ранее достигали положительного эффекта; 3) выраженные органные изменения (нефротический синдром, пневмонит, генерализованный васкулит, цере-броваскулит). Полагают, что подобная пульс-терапия (иногда добавляют 1000 мг какого-либо цитостатика, например циклофосфана, внутривенно) приостанавливает образование иммунных комплексов за счет торможения синтеза антител к ДНК. Вызванное кортикостероидами понижение уровня антител к ДНК ведет к образованию иммунных комплексов меньших размеров за счет диссоциации более крупных. Значительное подавление активности процесса после проведения пульс-терапии позволяет в дальнейшем назначать небольшие поддерживающие дозы кортикостероидов. Пульс-терапия наиболее успешна у больных молодого возраста с небольшой длительностью заболевания. Лечение кортикостероидами не всегда оказывается успешным, что обусловливается: 1) необходимостью снижения дозы при развитии ослож- нений (хотя такая терапия эффективна у данного больного); 2) непереносимостью кортикостероидов; 3) резистентностью к терапии кортикостеро-идами (выявляется обычно достаточно рано). В подобных случаях назначают цитостатики циклофосфан или азатиоприн (имуран) в дозе 1—3 мг на 1 кг массы тела в сочетании с 10 — 30 мг преднизолона на 4 —6 мес до стойкого улучшения. Далее дозы уменьшают до поддерживающих и лечение продолжают в течение V2 —3 лет. В дальнейшем можно возратиться к терапии кортикостероидами, так как резистентность к ним обычно исчезает. Критериями оценки эффективности применения цитостатиков служат: 1) уменьшение или исчезновение клинических признаков; 2) исчезновение стероидорезистентности; 3) стойкое снижение активности процесса; 4) предотвращение прогрессирования люпус-нефрита. Осложнениями цитостатической терапии являются: 1) лейкопения; 2) анемия и тромбоцитопения; 3) диспепсические явления; 4) инфекционные осложнения. При появлении лейкопении менее 3,0-109/л дозу препарата следует снизить до 1 мг на 1 кг массы тела, а при дальнейшем нарастании лейкопении препарат отменяют и увеличивают дозу преднизолона на 50 %. В последние годы широкое распространение получили экстракорпоральные методы лечения — плазмаферез, гемосорбция. Эти методы позволяют удалять из организма циркулирующие иммунные комплексы, повышать чувствительность клеточных рецепторов к кортикостероидам, уменьшать интоксикацию. Их применяют при генерализованном васкулите, тяжелом органном поражении (люпус-нефрит, пневмонит, цереброваску-лит), а также при выраженных иммунных нарушениях, плохо поддающихся кортикостероидной терапии. Обычно экстракорпоральные методы применяют в сочетании с пульс-терапией или же самостоятельно, если пульс-терапия неэффективна. Следует отметить, что при наличии цитопенического синдрома экстракорпоральные методы не используются. Прогноз.В последние годы в связи с эффективными методами лечения прогноз улучшился (примерно у 90 % больных удается добиться ремиссии). Однако у 10 % больных, особенно при поражении почек (смерть наступает вследствие прогрессирования ХПН) или при цереброваскулите, прогноз остается неблагоприятным. Профилактика.Своевременная адекватная терапия обеспечивает предупреждение рецидивов болезни. Для первичной профилактики выделяют группу «угрожаемых» лиц, к которым относятся прежде всего родственники больных, а также лица, страдающие изолированным кожным поражением (дискоидная волчанка). Эти лица должны избегать инсоляции, переохлаждения, не должны подвергаться прививкам, им не показаны грязелечение и другие бальнеопроцедуры. СИСТЕМНАЯ СКЛЕРОДЕРМИЯ Системная склеродермия (ССД) — системное заболевание соединительной ткани и мелких сосудов, характеризующееся распространенными фиброзно-склеротическими изменениями кожи, стромы внутренних органов и симптоматикой облитерирующего эндартериита в форме распространенного синдрома Рейно. Это определение болезни, данное В.А.Насо- новой (1989), хорошо отражает существо ССД — фиброзную «трансформацию» соединительной ткани, являющейся «каркасом» внутренних органов, составным элементом кожи и кровеносных сосудов. Подобное безудержное развитие фиброза связано с избыточным коллагенообразовани-ем в связи с нарушением функционирования фибробластов. Этиология.В настоящее время придается значение вирусам, так как имеются косвенные свидетельства их роли в возникновении ССД: обнаружены вирусоподобные включения в пораженных тканях и повышенные титры антивирусных антител. Установлена семейно-генетическая предрасположенность к ССД, так как у родственников больных обнаруживают изменения белкового обмена в виде гипергаммаглобулинемии, синдром Рейно, а иногда и ССД. К неблагоприятным факторам, способствующим проявлению болезни и ее обострениям, следует отнести охлаждение, травмы, нарушение нейро-эндокринных функций, профессиональный фактор в виде вибрации. Болезнь в 8— 10 раз чаще встречается у женщин, чем у мужчин. Патогенез.Под влиянием вируса и генетического фактора (при участии предрасполагающих факторов) происходит повреждение РНК и ДНК в фибробластах, что повышает синтез коллагена из проколлагена. Это активирует неофибриллогенез и способствует изменению гликопротеидов основного вещества соединительной ткани. В результате развиваются фиб-розно-склеротические изменения соединительной ткани. Параллельно происходит дисрегуляция иммунного ответа организма на внедрение вируса, что проявляется гиперпродукцией антител к собственным тканям (ау-тоантитела). Затем формируются иммунные комплексы, оседающие в микроцирку ляторном русле и внутренних органах, что приводит к развитию иммунного воспаления, однако выраженность иммунных и аутоиммунных нарушений при ССД не столь велика, как при СКВ. Фиброзно-склеротические изменения соединительной ткани, поражение сосудов и внутренних органов (на основе иммунного воспаления) обусловливают многообразие клинических проявлений заболевания (схема 29). Классификация.В нашей стране принята рабочая классификация ССД, учитывающая характер течения, стадию развития болезни и клинико-морфологическую характеристику поражения органов и систем (табл. 20). Таблица 20. Рабочая клиническая классификация системной склеродермии
Характер течения Стадия Клипико-морфологическая
кожи и периферических сосудов опорно-двигателыюго аппарата сердца Быстро прогрессирующее Хроническое I (начальная) II (генерализованная) III (терминальная) «Плотный отек», индурация, гиперпигментация, телеангиэктазия, синдром Рейно Артралгия, полиартрит, псевдоартрит, полимиозит, кальциноз, остеолиз Миокардио-дистрофия, кардиосклероз, порок сердца (чаще недостаточность) Клинические формы: I. Типичная форма (с характерным поражением кожи). Схема 29. Патогенез системной склеродермии
В последние годы стали выделять «пресклеродермию», «диффузную кожную склеродермию», «ограниченную (лимитированную) склеродермию», включающую синдром CREST (об этом синдроме будет сказано ниже), и «склеродерму без склеродермии» (этот вариант весьма редок — не более 5 % всех больных с ССД). Для хронического течения (наиболее частого при ССД) характерны прогрессирующие вазомоторные нарушения по типу синдрома Рейно и обусловленные ими трофические расстройства, что является единствен-
нервной системы
Эзофагит, дуоденит, спруподобный синдром Истинная склеродер- хронический диффузный гломеруло-нефрит, очаговый гломерулонефрит Полиневрит, нейропсихические расстройства, вегетативные сдвиги
ным проявлением заболевания в течение многих лет. В дальнейшем присоединяется уплотнение кожи и периартикулярных тканей с образованием остеолиза и медленно прогрессирующие склеротические изменения внутренних органов (пищевода, сердца, легких). Быстро прогрессирующее течение характеризуется тяжелыми фиброзными периферическими и висцеральными поражениями уже в первый год болезни и нередким поражением почек по типу истинной склеродермичес-кой почки (что является наиболее частой причиной смерти больных). Учитывая прогрессирующий характер болезни, для оценки эволюции и степени нарастания патологического процесса выделяют три стадии течения: Стадия I — начальных проявлений — преимущественно суставные изменения при подостром и вазоспастические — при хроническом течении. Стадия II — генерализации процесса — полисиндромность и полисистемность поражения многих органов и систем. Стадия III — терминальная — преобладание тяжелых склеротических, дистрофических или сосудисто-некротических процессов, нередко с отчетливыми нарушениями функции одного или нескольких органов. Клиническая картина.Болезнь отличается полиморфностью и поли-синдромностью, отражая генерализованный характер заболевания в целом. Практически нет органа или системы, которые не могли бы быть вовлечены в патологический процесс. На I этапе диагностического поиска получают информацию, на основании которой можно составить представление о диагнозе и варианте начала болезни, характере течения процесса, вовлечении в патологический процесс различных органов, проводимом ранее лечении и его эффективности, а также осложнениях. Чаще болезнь начинается с поражения кожи, затем постепенно присоединяется поражение органов (типичная форма); в других случаях (атипичная форма) в клинической картине с самого начала доминирует поражение внутренних органов при минимальных кожных проявлениях, что затрудняет диагностику. По мере течения болезни можно составить представление о характере течения (острое, подострое, хроническое). Жалобы больных при вовлечении в патологический процесс внутренних органов соответствуют субъективным симптомам при том или ином их поражении (плеврит, артрит, синдром Рейно, дуоденит и пр.). Вместе с тем больные могут предъявлять жалобы, наиболее часто встречающиеся именно при ССД: затруднение глотания и поперхивания при глотании (в результате поражения верхней части пищевода). Вазоспастические нарушения при синдроме Рейно не ограничиваются пальцами рук, а распространяются на кисти, стопы, нередко больные испытывают чувство онемения в области губ, какой-либо части лица, кончика языка. Предъявляются жалобы на сухость слизистой оболочки рта, конъюнктивы, невозможность плакать («нет слез»). Поражение кожи лица проявляется ощущением «стянутости» кожи и рта (трудно of крыть рот). Как правило, температура тела не повышена. Похудание (иногда значительное) отмечается обычно при прогрессировании и генерализации болезни. Проводившаяся ранее терапия: кортикостероиды (длительность, дозы), а также другие средства (D-пеницилламин, аминохинолиновые производные, нестероидные противовоспалительные препараты, физиолечение) — позволяет косвенно судить о характере течения и остроте процесса. После I этапа (при длительном течении болезни) можно сделать определенное заключение о диагнозе. Сделать это в самом начале бывает крайне трудно, так как проявления ССД существенно напоминают другие заболевания из группы диффузных заболеваний соединительной ткани (СКВ, РА, ДМ), а при моно(олиго)синдромности — другие заболевания, характеризующиеся поражением лишь одного органа (сердце, легкие и пр.). На II этапе диагностического поиска получают данные, свидетельствующие о поражении органов и систем и их функциональной недостаточности. При развернутой клинической картине болезни поражение кожи наблюдается у подавляющего большинства больных и выражается в последовательном развитии отека, индурации, а затем атрофии (с преимущественной локализацией на лице и кистях). Возможны также трофические изменения кожи в виде депигментации, подчеркнутого сосудистого рисунка и телеангиэктазий. Поражение слизистой оболочек выражается в повышенной сухости. На коже могут появляться изъязвления, гнойничковая сыпь; волосы выпадают, ногти деформируются. В конечной стадии болезни кожа лица становится плотной, не берется в складку, лицо амимично, маскообразно. Характерная форма рта: губы тонкие, собраны в нерас-правляющиеся складки, постепенно теряется способность широко раскрывать рот (симптом «кисета»). Вазоспастические изменения при синдроме Рейно в виде побеления кожной поверхности отмечаются в области лица, губ, кистей и стоп. Изменение суставов проявляется в их дефигурации за счет преимущественного поражения периартикулярных тканей, а также истинного склеродермического полиартрита с преобладанием экссудативно-пролифе-ративных или фиброзно-индуративных изменений. Характерно развитие «склеродермической кисти»: укорочение пальцев (вследствие остеолиза ногтевых фаланг), истончение их кончиков, деформация ногтей, легкие сгибательные контрактуры. Такую кисть сравнивают с птичьей лапой (склеродактилия). Поражение мышц, морфологически представляя собой фиброзный интерстициальный миозит или миозит с дистрофическими и некротическими изменениями, выражается в миастеническом синдроме, атрофии, уменьшении мышечной массы и нарушении движений. В мышцах возможны болезненные уплотнения (кальцинаты). Особенно часто отложения солей кальция наблюдаются в мягких тканях пальцев рук. Поражение пищеварительного тракта: эзофагит, дуоденит, синдром нарушенного всасывания или упорные запоры — в основном выявляется на I и III этапах диагностического поиска. Поражение органов дыхания выражается в виде пневмонита, протекающего остро или хронически, вяло. Физикальные данные крайне скудны, в выраженных случаях выявляют только эмфизему легких. Значительно большую информацию дает рентгенологическое исследование, оказывающее существенную помощь и при выявлении двустороннего базального пнёвмосклероза, характерного для ССД. При выраженном пневмосклерозе и длительном его существовании развивается легочная гипертензия, приводящая вначале к гипертрофии правого желудочка, а затем к его недостаточности. Легочная гипертензия проявляет себя цианозом, акцентом II тона во втором межреберье слева от грудины, одышкой, резким снижением толерантности к физической на- грузке, резким усилением пульсации в эпигастрии (обусловленной гипертрофией правого желудочка). Поражение сердца занимает основное место среди висцеральных проявлений ССД как по частоте, так и по влиянию на исход болезни. Для ССД характерен так называемый первичный кардиосклероз, не связанный с предшествующими некротическими или воспалительными изменениями миокарда. Отмечают увеличение сердца (иногда значительное), а также нарушения сердечного ритма в виде экстрасистолии или мерцательной аритмии. Поражение эндокарда приводит к развитию порока сердца, практически всегда — митральной недостаточности. Сочетание кардиосклероза и митральной недостаточности может обусловить в ряде случаев развитие сердечной недостаточности со всеми характерными ее признаками. Перикардит при ССД наблюдается редко и протекает чаще как сухой. Поражение мелких сосудов — «склеродермическая ангиопатия» — проявляется в виде вазомоторных нарушений (синдром Рейно), в выраженных случаях приводит к кровоизлияниям, некрозу тканей пальцев, те-леангиэктазиям. Поражение почек при ССД обусловлено патологией сосудов и проявляется в виде очагового или диффузного гломерулонефрита. При поражении почек в виде изолированной патологии мочевого осадка физикальное исследование не выявляет никаких существенных патологических признаков. Диффузный гломерулонефрит с формированием АГ приводит к увеличению левого желудочка, акценту II тона во втором межреберье справа от грудины. В основе поражения ЦП С лежат сосудистые, дистрофические и фиброзные изменения, проявляющиеся симптоматикой полиневрита с нарушением рефлексов и чувствительности. Таким образом, после II этапа выявляется полиорганность поражения с преимущественным поражением кожи и ее дериватов. Степень выявленных изменений весьма различная — от субклинических до значительно выраженных. Возможность постановки диагноза ССД при преимущественном поражении кожи более высокая, чем в случаях преобладания висцеральных поражений. В последнем случае имеются предпосылки для диагностических ошибок, если на первый план выступает поражение какого-нибудь одного органа (почки, сердце). На III этапе диагностического поиска возможно: 1) определить степень активности процесса; 2) уточнить выраженность поражения внутренних органов; 3) провести дифференциальную диагностику с другими заболеваниями из группы хронических диффузных поражений соединительной ткани. В определении степени активности наибольшее значение имеют неспе-цифические острофазовые показатели, к которым относятся: а) диспро-теинемия с повышением уровня осг- и у-глобулинов; 6) появление СРВ; в) увеличение содержания фибриногена; г) повышение СОЭ. О наличии и выраженности иммунных нарушений можно судить по обнаружению ревматоидного фактора (выявляется в 40 —50 % случаев), антинуклеарных антител (в 30 —90 %), LE-клеток (в 2 —7 %). В отличие от СКВ все эти показатели при СКД выявляются в значительно меньшем титре и реже. В настоящее время диагностическое значение придается так называемым склеродермическим антителам: антитело Scl-70 и антитело к центромере (центромера является элементом хромосомы). Из прочих показателей, указывающих на нарушение обмена коллагена, следует отметить увеличение содержания оксипролина в моче и крови. При поражении почек наблюдается выраженная в той или иной степени протеинурия в сочетании с минимальными изменениями мочевого осадка (микрогематурия, цилиндрурия). При «истинной склеродермической почке» (развитие некрозов почечной ткани вследствие поражения почечных сосудов) может возникнуть острая почечная недостаточность с увеличением содержания в крови мочевины и креатинина. В целом же при ССД отмечается диссоциация между выявляемыми при пункционной биопсии выраженными морфологическими изменениями почечной ткани и сосудов и сравнительно умеренными клиническими (в том числе лабораторными) проявлениями поражения почек. Если вследствие поражения почек развивается А Г, то отмечаются изменения глазного дна (сужение артерий и расширение вен). При поражении сердца на ЭКГ — неспецифические изменения конечной части желудочкового комплекса (снижение амплитуды и инверсия зубца Г), иногда нарушения внутриже луд очковой проводимости. Рентгенологически определяется увеличение сердца. Рентгенография помогает обнаружить кальцинацию мышц и мягких тканей пальцев кисти, а также дифференцировать изменения суставов при ССД от изменений при РА (при ССД не выявляются эрозии суставных поверхностей). В 60 — 70 % случаев на рентгенограмме отмечается поражение пищеварительного тракта, особенно пищевода и кишечника. Изменения пищевода выражаются в виде диффузного его расширения в сочетании с сужением в нижней трети, ослаблением перистальтики и некоторой ригидностью стенок. При биопсии кожи, синовиальной оболочки и мышц выявляются характерные для ССД фиброзные изменения, а также изменение сосудов. Однако данные морфологического исследования не оказывают решающего значения в постановке диагноза. Диагностика. Распознавание болезни основывается на выявлении «больших» и «малых» диагностических критериев. «Большие» критерии: • проксимальная склеродерма — симметричное утолщение, уплотне «М алые» критерии: • склеродактилия — перечисленные выше кожные изменения, огра • рубцы на кончиках пальцев или потеря вещества подушек пальцев; • двусторонний базальный легочный фиброз. У больного ССД должен быть либо главный критерий («большой»), либо по крайней мере два из «малых» критерия. Наиболее типично для ССД сочетание кальциноза, синдрома Рейно, эзофагита, склеродактилии и телеангиэктазий (синдром CREST — по первым буквам английских наименований перечисленных симптомов). Диагностика ССД на ранних стадиях болезни основывается на наличии «триады» первоначальных признаков (появляющихся наиболее 18-540 рано): синдром Рейно + суставной синдром (чаще полиартралгии) + плотный отек кожи. Существенно реже в ранней стадии обнаруживается одна из висцеральных локализаций процесса. Значительные трудности в диагностике ССД наблюдаются при отсутствии характерного кожного синдрома у больных с выраженной полисин-дромной висцеральной патологией (так называемая ССД без склеродермии). В этих случаях существенную помощь оказывает рентгенологическое исследование, выявляющее нарушение моторики пищевода и его расширение, дилатацию двенадцатиперстной кишки и толстой кишки. Дифференциальная диагностика.ССД следует дифференцировать от целого ряда заболеваний и прежде всего от других диффузных заболеваний соединительной ткани, а также болезней, клиническая картина которых весьма сходна с клинической картиной поражения какого-либо органа при ССД (при условии доминирования поражения этого органа). Например, при склеродермическом поражении сердца — с атеросклеротичес-ким кардиосклерозом, ревмокардитом, неспецифическим миокардитом; при легочном поражении — с хронической пневмонией, туберкулезом, профессиональными заболеваниями легких (пневмокониоз); при поражении пищевода следует исключить рак пищевода. Основой для такой дифференциации являются типичные для ССД признаки. • Преобладание своеобразных кожных поражений в сочетании с син • В отличие от СКВ при ССД поражение внутренних органов не со • Суставной синдром при ССД в отличие от РА сочетается с мышеч • Поражение сердца при ССД в отличие от ИБС не сопровождается • Доминирующее поражение какой-либо системы или органа при • При ССД доминируют кожные поражения и синдром Рейно, тогда нии со своеобразным параорбитальным отеком лилового цвета (симптом очков). • Кортикостероиды при ССД не дают такого разительного положи В ряде случаев, когда ССД проявляется суставным, кожным и асте-новегетативным синдромами, лишь длительное динамическое наблюдение позволяет поставить правильный диагноз. Формулировка развернутого клинического диагнозаучитывает рубрики, приведенные в рабочей классификации; диагноз должен отражать: 1) характер течения; 2) стадию; 3) клинико-морфологическую характеристику поражения органов и систем организма с указанием стадии функциональной недостаточности (например, при пневмосклерозе — стадию легочной недостаточности, при поражении почек — стадию почечной недостаточности и пр.). Лечение.Терапия при ССД должна быть комплексной и учитывать следующие аспекты: 1) воздействие на фиброзообразование; 2) иммуносупрессия и противовоспалительное действие; 3) воздействие на нарушение микроциркуляции; 4) воздействие на локальные проявления болезни. • Препаратом, разрушающим внутренние связи в молекуле коллаге Если лечение D-пеницилламином осложняется кожными высыпаниями, то дозу препарата уменьшают и дополнительно назначают преднизо-лон (10 — 15 мг/сут). При лечении D-пеницилламином необходимо следить за анализами мочи, так как на б—12-м месяце от начала лечения может появиться протеинурия (при ее нарастании до 0,2 r/сут препарат отменяют). Колхицин также влияет на метаболизм коллагена. Начальная доза — 0,5 мг/сут, постепенно ее повышают до 10 мг в неделю (препарат можно принимать 1V2 — 4 года). При выраженных кожных поражениях показана ферментотерапия — лидаза в виде подкожных инъекций вблизи пораженных участков или электрофорез с этим препаратом. • При ССД с висцеральными поражениями целесообразно назначить 18» При отсутствии эффекта, выраженном побочном действии, противопоказаниях (хотя положительный эффект наблюдается) назначают цитостати-ки — азатиоприн в дозе 1 —3 мг на 1 кг массы тела (150 — 200 мг/сут) в течение 2 — 3 мес, обычно в сочетании с 15 —20 мг преднизолона в сутки. При хроническом течении болезни (изолированное кожное поражение) рекомендуется длительное применение аминохинолиновых препаратов — хингамин (делагил), гидроксихлорохил (плаквенил). • Для улучшения микроциркуляции назначают сосудорасширяющие • Воздействие на локальные проявления болезни предусматривает Прогноз.При ССД прогноз определяется вариантом течения и стадией развития. Отмечено, что чем больше времени отделяет развернутую стадию от первых проявлений болезни (в частности, синдрома Рейно), тем благоприятнее прогноз. Профилактика.К группе «угрожаемых» относят лиц со склонностью к вазоспастическим реакциям, полиартралгиям, а также родственников больных, страдающих различными диффузными заболеваниями соединительной ткани. Такие лица не должны подвергаться воздействию провоцирующих факторов (охлаждение, вибрация, травматизация, воздействие химических веществ, инфекции и пр.). Больных ССД ставят на диспансерный учет. Систематически проводимое лечение (в частности, правильно подобранная поддерживающая терапия) является лучшим средством профилактики обострений. ДЕРМАТОМИОЗИТ Дерматомиозит (ДМ) — системное воспалительное заболевание скелетной и гладкой мускулатуры и кожи; реже отмечается вовлечение в патологический процесс внутренних органов. При отсутствии поражения кожи используют термин «полимиозит». Сущность заболевания состоит в прогрессирующем тяжелом некротическом миозите с преимущественным поражением мышц проксимальных отделов конечностей. По мере прогрессирования заболевания мышечная ткань атрофируется и замещается фиброзной. Аналогичные процессы наблюдаются и в миокарде. В паренхиматозных органах развиваются дистрофические процессы, в патологический процесс вовлекаются также сосуды мускулатуры, внутренних органов и кожи. Дерматомиозит — редкое заболевание. Болезни подвержены люди всех возрастных групп — от детей до стариков, но обычно болеют дети до 15 лет и лица зрелого возраста (40 — 60 лет). Женщины болеют в 2 раза чаще, чем мужчины. Этиология.Выделяют две формы ДМ — идиопатический и вторичный опухолевый. Этиология идиопатического ДМ неизвестна. Однако известны факторы, способствующие выявлению (а в дальнейшем и обострению) данного заболевания: 1) инсоляция; 2) охлаждение; 3) инфекция (ОРЗ, грипп, ангина и пр.); 4) гормональная .перестройка (климакс, беременность, роды); 5) эмоциональный стресс; 6) физическая травма, хирургическое вмешательство; 7) сенсибилизация лекарственными препаратами (аминазин, инсулин, антибиотики, D-пеницилламин); 8) вакцинация; 9) контакт с эпоксидными смолами, фоторастворителями; 10) физиотерапевтические процедуры. В развитии ДМ имеет значение, по-видимому, наследственно-генетическая предрасположенность (у больных обнаруживается антиген гисто-совместимости В-8). Опухолевый (вторичный) ДМ составляет 25 % всех случаев заболевания и развивается у больных, страдающих злокачественными опухолями. Наиболее часто ДМ возникает при раке легкого, кишечника, предстательной железы, яичника, а также при гемобластозах. Появление ДМ у лиц старше 60 лет почти всегда указывает на опухолевое его происхождение. Патогенез.Под влиянием вируса и генетического фактора (при участии предрасполагающих факторов) или опухолевых антигенов происходит нарушение (дисрегуляция) иммунного ответа, выражающееся в дисбалансе В- и Т-системы лимфоцитов: в организме вырабатываются антитела к скелетным мышцам, происходит сенсибилизация к ним Т-лимфоцитов. Реакция антиген — антитело и цитотоксический эффект сенсибилизированных к мышцам Т-лимфоцитов способствуют образованию иммунных комплексов и отложению их в мышцах, а также в микроциркуляторном русле различных органов. Элиминация иммунных комплексов приводит к высвобождению лизосомных ферментов и развитию иммунного воспаления в мышцах и внутренних органах. При воспалении высвобождаются новые антигены, способствующие дальнейшему образованию иммунных комплексов, что ведет к хронизации заболевания и вовлечению в патологический процесс не пораженных ранее мышц. Патогенез ДМ представлен на схеме 30. Клиническая картина.Проявления болезни отличаются системностью и полисиндромностью. Основными синдромами являются: 1) мышечный (миозит, мышечные атрофии, кальцификация); 2) кожный (эритема, отек кожи, дерматит, пигментация и депигментация, телеангиэктазии, гиперкератоз, крапивница); 3) суставной (артралгии, поражение периарти-кулярных тканей, истинные артриты встречаются редко); 4) висцеральный (миокардит, кардиосклероз; пневмонит, аспирационные пневмонии, пневмофиброз; желудочно-кишечные кровотечения; «миоглобулинуричес-кая почка» с развитием ОПН; полинейропатии). Выделяют следующие периоды течения болезни: I период (начальный) — от нескольких дней до 1 мес и более, проявляется только мышечными и(или) кожными признаками; II период (манифестный) — определяется развернутая картина болезни;
Схема 30. Патогенез дерматомиозита III период (терминальный) проявляется дистрофическими изменениями внутренних органов и признаками выраженной их функциональной недостаточности; в этом периоде наблюдаются осложнения. Различают три формы течения болезни: 1) острая: быстро нарастает генерализованное поражение скелетной 2) подострая: более медленное, постепенное нарастание симптомати 3) хроническая: длительное циклическое течение; преобладают про На I этапе диагностического поиска получают сведения о характере начала заболевания: острое (повышение температуры тела до 38 — 39 °С, кожная эритема и боли в мышцах) или постепенное (умеренная слабость, нерезкие миалгии и артралгии, усиливающиеся после физической нагрузки, инсоляции или других неблагоприятных воздействий). Наиболее характерные жалобы обусловлены мышечными поражениями: больные отмечают слабость, не могут самостоятельно сесть или встать, им крайне трудно подниматься по лестнице, нередки боли в мышцах. Мышечная слабость и болезненность локализуются симметрично в проксимальных отделах конечностей, а также в спине и шее. При поражении глоточных мышц больные жалуются на поперхивание при глотании, жидкая пища выливается через нос. Носовой оттенок голоса, охриплость обусловлены поражением мышц гортани. При поражении кожи больные отмечают стойкое изменение ее окраски в местах, подверженных действию солнца («зона декольте», лицо, кисти), а также на наружных поверхностях бедер и голеней. Характерно появление параорбитального отека лилового цвета (симптом очков). При поражении слизистых оболочек больные жалуются на сухость, жжение в глазах, отсутствие слез («сухой синдром»). Вовлечение в патологический процесс различных органов проявляется симптомами, свойственными миокардиту, кардиосклерозу, пневмониту, гломерулонефриту, полиневриту, артриту и пр. Сведения о проводимом лечении позволяют судить об его адекватности, а косвенно и о характере течения: использование аминохинолиновых препаратов свидетельствует о хроническом течении, применении предни-золона и цитостатиков — о более остром течении болезни. На II этапе диагностического поиска при развернутой клинической картине болезни прежде всего обращает внимание симметричное поражение мышц: плотные, тестоватые на ощупь, увеличены в объеме, болезненны при пальпации. При поражении мимической мускулатуры отмечается некоторая маскообразность лица. В дальнейшем наблюдается атрофия мышц, особенно выраженная со стороны плечевого пояса. Поражаются также дыхательные мышцы и диафрагма. При пальпации мышц можно обнаружить локальные уплотнения — кальцинаты, которые располагаются и в подкожной жировой клетчатке. Кальциноз чаще развивается у молодых людей с распространенным поражением мышц при переходе острого течения в подострое или хроническое. Нередко отмечается снижение массы тела на 10 — 20 кг. Поражение кожи не является обязательным для ДМ, но при его наличии на открытых частях тела отмечаются отек, эритема (в особенности над суставами — так называемая надсуставная, а также в околоногтевых зонах в сочетании с микронекрозами в виде темных точек — синдром Готтрона), капилляриты, петехиальные высыпания, телеангиэктазии. Эритема отличается большой стойкостью, синюшным оттенком, сопровождается зудом и шелушением. Типичен симптом очков. Нередко отмечаются сухость кожи, ломкость ногтей и повышенное выпадение волос. Довольно часто встречается достаточно выраженный синдром Рейно. Физикальные проявления висцеральных поражений при ДМ, так же как и при ССД, не слишком ярки в отличие от СКВ. Можно отметить известную диссоциацию между выраженностью патоморфологических изменений органов и их клиническим проявлением. Поражение сердца (миокардит, кардиосклероз) проявляется такими неспецифическими признаками, как увеличение размеров его, глухость тонов, тахикардия, нарушение ритма в виде экстрасистолии. Выраженные изменения миокардита могут привести к появлению симптомов сердечной недостаточности. Поражение легких в виде пневмонита проявляется крайне скудно. Развивающийся фиброз обнаруживают по признакам эмфиземы легких и дыхательной недостаточности. Аспирационная пневмония характеризуется всеми свойственными пневмонии физикальными симптомами. Для поражения пищеварительного тракта характерна дисфагия: твердая пища срыгивается, а жидкая выливается через нос. Поражение сосудов желудка и кишечника может привести к желудочно-кишечным кровотечениям со всеми характерными для этого осложнения признаками. Иногда отмечается умеренное увеличение печени, реже — гепатолиеналь-ный синдром с увеличением лимфатических узлов. Неврологическая симптоматика проявляется изменениями чувствительности: гиперестезией периферического или корешкового характера, гипералгезией, парестезией и арефлексией. На III этапе диагностического поиска существенную помощь оказывают методы исследования, позволяющие оценить остроту воспалительного процесса и распространенность поражения мышц. Об остроте процесса можно судить по неспецифическим острофазовым показателям (увеличение СОЭ, повышение содержания фибриногена и СРБ, гипер-аг-глобулинемия) и показателям, свидетельствующим об иммунных сдвигах (появление в невысоком титре ревматоидного фактора, увеличение содержания у-глобулинов, антител к нуклеопротеиду и растворимым ядерным антигенам; выявляются также антитела Mi2, Jol, SRP; в случае идиопатического ДМ — повышается содержание IgG). При хроническом, вялом течении болезни изменения острофазовых показателей могут отсутствовать (СОЭ может быть не увеличена). Распространенность поражения мышц характеризуется рядом биохимических показателей. Повышаются уровень сывороточных ферментов (ACT, AJIT, КФК, альдолаза), индекс креатин/креатинин за счет появления в моче креатина при снижении креатинурии. При значительном поражении мышц может наблюдаться миоглобинурия. Для ДМ опухолевого происхождения характерно увеличение аглииопротеиновой фракции сыворотки крови. Существенную помощь в диагностике поражения мышц оказывает электромиография, выявляющая нормальную электрическую активность мышц в состоянии произвольного их расслабления и низкоамплитудную при произвольных сокращениях. Биопсия кожи и мышц обнаруживает картину тяжелого миозита с потерей поперечной исчерченности мышечных волокон, фрагментацией, зернистой и восковидной дегенерацией, очаги некроза, лимфоидно-плазмо-клеточную инфильтрацию, явления фиброза. Прочие методы исследования (ЭКГ, рентгенологические и эндоскопические) необходимы для: 1) оценки состояния пораженных внутренних органов; 2) поисков опухоли при подозрении на ДМ опухолевого происхождения. Диагностика.При распознавании заболевания принимают во внимание следующие критерии: 1) симметричная проксимальная мышечная слабость; 2) результаты биопсии мышц, указывающей на некроз, лимфоидно- 3) повышение в крови содержания ферментов (на 50 % и более), ука 4) типичные электромиографические изменения (нормальная элект 5) поражение кожи. Диагноз ДМ ставится при наличии первого критерия и любых двух других. Дифференциальная диагностика.ДМ следует дифференцировать от инфекционных и неврологических заболеваний, ССД, СКВ, РА. Основой такой дифференциации могут явиться: • Упорство суставного синдрома при РА, обнаружение при рентгено • В отличие от СКВ при ДМ висцеральная патология не столь резко • В отличие от ССД кожные изменения при ДМ имеют совершенно • При остром течении ДМ необходимо исключить инфекционную па • При доминировании адинамии, нарушении рефлексов возникает не Формулировка развернутого клинического диагнозаДМ должна отражать: 1) период течения; 2) форму течения; 3) клинико-морфологи-ческую характеристику поражения систем и органов с указанием ведущих синдромов и наличия (отсутствия) функциональной недостаточности органов (систем). Лечение.Главной задачей является подавление активности иммунных реакций и воспалительного процесса на иммунной основе, а также нормализация функции отдельных, наиболее пораженных органов и систем. Лучший эффект оказывают глюкокортикоидные препараты: при ДМ предпочтительнее всего назначать преднизолон (в среднем 1 мг/(кгсут). Дозы и длительность применения зависят от остроты процесса и клинического эффекта. При остром течении назначают 80—120 мг/сут, при подостром — 60 мг/сут, при обострении хронического течения -—30 — 40 мг/сут. Преднизолон следует принимать 2 — 3 мес и более до достижения отчетливого клинического эффекта. Затем дозу очень медленно снижают до поддерживающей: на 1-м году болезни при исходном остром или подостром течении она составляет 30 — 40 мг/сут, на 2 —3-м году — 10 — 20 мг/сут. Если лечение преднизолоном не дает эффекта или невозможно его использовать вследствие непереносимости и развития осложнений, то следует назначить цитостатические препараты. Чаще всего применяют азатио-прин (имуран) в дозе 1 —3 мг на 1 кг массы тела в течение 2 — 6 мес; при сочетании с преднизолоном дозу можно уменьшить. Цитостатики принимают в течение 2 — 6 мес, а затем дозу снижают. Вместе с тем следует помнить, что отсутствие эффекта от лечения преднизолоном указывает на возможность опухолевого дерматомиозита, поэтому, прежде чем назначать цитостатические препараты, следует провести расширенный онкологический поиск для исключения злокачественной опухоли. Аминохинолиновые препараты хингамин (делагил), гидроксихлоро-хин (плаквенил) применяют в следующих ситуациях: 1) при хроническом течении болезни без признаков активности про 2) при снижении дозы преднизолона или цитостатиков для уменьше Дополнительные методы лечения: 1) при доминирующем болевом суставном синдроме назначают несте 2) при длительном применении преднизолона следует использовать 3) при кальцинатах используют комплексоны (динатриевая соль Прогноз.В настоящее время в связи с применением преднизолона и цитостатиков при острых и подострых формах прогноз значительно улучшился. В случае перехода в хроническое течение трудоспособность больного может восстанавливаться. Прогноз при вторичном (опухолевом) ДМ зависит от эффективности оперативного вмешательства: при успешно проведенной операции все признаки болезни могут исчезнуть. Профилактика.Предупреждение обострений (вторичная профилактика) достигается проведением поддерживающей терапии, санации очагов инфекции, повышением сопротивляемости организма. Для родственников больного возможна первичная профилактика (исключение перегрузок, инсоляции, переохлаждений). На вопросы 189 — 204 выберите один наиболее правильный ответ. 189. Системная красная волчанка обычно встречается у: А. Пожилых женщин. 190. У молодых женщин нефрит наиболее часто может быть проявлением: A. Дерматомиозита. Б. Системной красной волчанки. В. Системной склеродермии. 191. Истинные LE-клетки являются: А. Нейтрофильными лейкоцитами, фаго 192. Гемолитическая анемия с положительной реакцией Кумбса может наблю B. Системной красной волчанке. Г. Узелковом периартериите. Д. Дерматомиозите. 193. В стационар поступила женщина 35 лет с жалобами на сухой кашель, одышка. В последние месяцы нарастает похудание, выпадают волосы, на лице появились красные высыпания. При осмотре: деформация проксимальных, межфалан-говых суставов, расширение сердца в обе стороны, глухие тоны сердца, систолический шум на верхушке; АД 150/100 мм рт.ст. При рентгеноскопии легких — плев-родиафрагмальные спайки: утолщение междолевой плевры, увеличение левого желудочка. Анализ крови: НЬ 10,6 г/л, эритроцитов 3,2'1012/л, лейкоцитов 4,3-109/л (формула без особенностей); СОЭ 60 мм/ч. Анализ мочи: плотность 1,016, белок — 1,65 %о, в осадке эритроцитов 8—10 в поле зрения, гиалиновые цилиндры — 4 — 5 в поле зрения. Наиболее вероятный диагноз: А. Ревматоидный артрит. Б. Ревматизм. В. Системная красная волчанка. Г. Хронический гломерулонефрит. Д. Системная склеродермия. 194. Один из следующих признаков не встречается при системной склеродер 195. При дерматомиозите встречаются перечисленные признаки, за исключени 196. Мужчины наиболее часто заболевают: А. Дерматомиозитом. Б. Системной 197. У 42-летней женщины в течение 15 лет синдром Рейно. В последний год 198. Выберите из данных признаков классическую триаду СКВ: А. Миокар 199. При СКВ наблюдаются следующие симптомы, за исключением одного: 200. При каком заболевании наиболее часто встречается синдром Рейно: A. Системная красная волчанка. Б. Дерматомиозит. В. Хронический гепатит (ауто 201. Какой признак не входит в понятие «CREST-синдром»: А. Эзофагит. 202. Что из перечисленных препаратов не следует применять для улучшения B. Ксантинола никотинат. Г. Верапамил. Д. Пропранолол. 203. У 25-летней девушки после возвращения с летнего отдыха в горах появи 204. У 45-летней больной системной склеродермией в течение 3 мес наблюда
Ревматоидный артрит........................................................... 540 Остеоартроз................................................................................ 553 Подагра......................................................................................... 559 Идиопатический анкилозирующий спондилоартрит (болезнь Бехтерева).................................................................................. 566 Контрольные вопросы и задачи.......................................... 570 Поражения суставов различной природы встречаются достаточно часто в клинике внутренних болезней. Заболевания суставов могут быть самостоятельной нозологической формой (ревматоидный артрит, деформирующий остеоартроз), проявлением патологии других систем (артрит при СКВ, ССД) или же быть реакцией на иной патологический процесс (реактивные артриты при какой-либо острой инфекции). Все многообразие патологии суставов может быть сведено к двум формам — артриты (воспалительные поражения суставов вне зависимости от непосредственной причины — инфекция, аутоиммунные процессы или выпадение микрокристаллов солей в синовиальной жидкости) и артрозы (дистрофически-дегенеративные поражения). В данной главе будут рассмотрены наиболее частые заболевания суставов — ревматоидный артрит, деформирующий остеоартроз и подагра.
|
|||||||||
|
Последнее изменение этой страницы: 2024-06-27; просмотров: 6; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.118.151.112 (0.029 с.) |




 суставов
суставов

 Острое
Острое

 Выделяют острое, подострое и хроническое течение болезни.
Выделяют острое, подострое и хроническое течение болезни. характеристика поражений
характеристика поражений Критерии
Критерии Высыпания в ску
Высыпания в ску кается, если СКВ дебютирует гломерулонефритом. В подобных случаях ставят диагноз только гломерулонефрита.
кается, если СКВ дебютирует гломерулонефритом. В подобных случаях ставят диагноз только гломерулонефрита.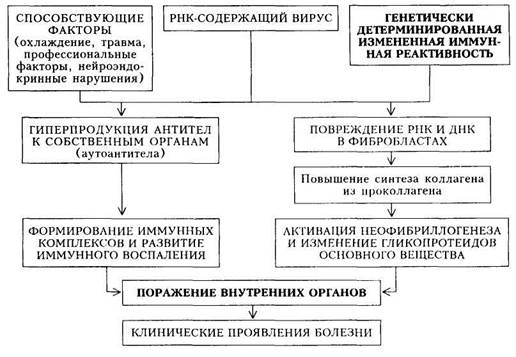
 характеристика поражений
характеристика поражений




 пищеварительной системы
пищеварительной системы

 Интерстициальная пневмония, склероз, адгезивный плеврит
Интерстициальная пневмония, склероз, адгезивный плеврит

 II. Атипичные формы: с очаговым поражением кожи, преимущественно висцеральная, суставная, мышечная, сосудистая.
II. Атипичные формы: с очаговым поражением кожи, преимущественно висцеральная, суставная, мышечная, сосудистая.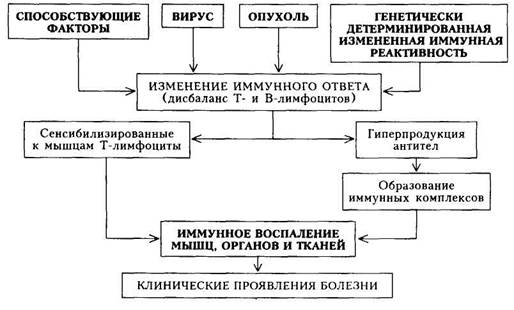
 Глава VIII БОЛЕЗНИ СУСТАВОВ
Глава VIII БОЛЕЗНИ СУСТАВОВ Содержание
Содержание


