Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Пороки трехстворчатого клапанаСодержание книги
Поиск на нашем сайте
1Ь Фаза
Характер
болезни
течения ^3J
сердца других органов и систем
Нед ноет обрг степ Активная Ревмокардит первичный* Полиартрит и полиарт- Острое Но, (I, II, III Ревмокардит возвратный** ралгия Подострое Hi, степени ак- (без порока сердца): Малая хорея Затяжное Ни, тивности) выраженный Абдоминальный синдром Рецидиви- Нш
умеренный и другие серозиты рующее
слабый Кольцевидная эритема Латентное
Неактивная Ревмокардит возвратный Ревматические узелки
(с пороком сердца) Ревматическая пневмония
Порок сердца (какой) Цереброваскулит
Миокардиосклероз
Без изменений
•При возможности уточнить локализацию поражения сердца (миокардит, эндокардит, перикардит). '•Указать количество перенесенных приступов. Как следует из представленной классификации, в ее основу положена активность ревматизма или наиболее частого его проявления — ревмокардита, с разделением ее по степеням. Кроме того, в классификации упоминается и поражение других органов и систем, но поражение сердца является наиболее важным. В классификации указывается также характер течения: острое течение — внезапное начало, яркая симптоматика, полисин-дромность поражения и высокая степень активности патологического процесса. Лечение быстрое и эффективное; подострое течение — продолжительность атаки 3 — 6 мес, меньшая выраженность и динамика клинических симптомов. Умеренная активность патологического процесса. Эффект от лечения менее выражен; затяжное течение — длительность атаки более 6 мес, монотонное, преимущественно моносиндромное, с невысокой активностью патологического процесса; рецидивирующее течение — волнообразное течение с четкими обострениями и неполными ремиссиями, полисиндромность, прогрессирующее поражение органов; латентное течение — по данным клинических и лабораторно-ин-струментальных исследований ревматизм не выявляется. О латентной форме говорят ретроспективно (после обнаружения сформированного порока сердца). Клиническая картина.Как известно, при ревматизме преимущественно страдает сердечно-сосудистая система. Поэтому целесообразно все проявления болезни разделить на сердечные и внесердечные и описывать клиническую картину болезни с этих позиций. Следует иметь в виду, что клиническая картина собственно ревматизма более отчетлива при первой его атаке, пока порок еще не сформирован. При рецидивах ревматизма, когда уже сформировался порок сердца, а тем более при наличии сердечной недостаточности, клиническую симптоматику активного ревматического процесса выявить труднее, так как она обусловливается сочетанием порока сердца и нарушением кровообращения. В связи с этим ниже рассматривается клиническая картина первичной атаки ревматизма. На I этапе диагностического поиска выявляется связь болезни с перенесенной инфекцией. В типичных случаях спустя 1—2 нед после ангины или острого респираторного заболевания повышается температура тела (в 90 % случаев), иногда до 38 — 40 °С, с суточными колебаниями 1 — 2 °С и сильным потом (как правило, без озноба). При повторных атаках ревматизма рецидив болезни часто развивается вне связи с перенесенной инфекцией (имеют значение неспецифические факторы: переохлаждение, физическая перегрузка, оперативное вмешательство). В настоящее время наиболее частым, а у большинства больных единственным проявлением ревматизма является поражение сердца — ревмокардит. Под ревмокардитом понимают одновременное поражение миокарда и эндокарда. Попытки дифференцировать миокардит от эндокардита не увенчались успехом. У взрослых ревмокардит протекает легко. Больные предъявляют жалобы на слабые боли или неприятные ощущения в области сердца, легкую одышку при нагрузке, значительно реже отмечают перебои или сердцебиения. Эти симптомы не являются специфичными для ревматического поражения сердца и могут наблюдаться при других заболеваниях. Природа таких жалоб уточняется на последующих этапах диагностического поиска. Ревмокардит у некоторых больных молодого возраста (чаще у детей) может протекать тяжело: с самого начала болезни возникают сердцебиения, сильная одышка при нагрузке и в покое, постоянные боли в области сердца. Могут появляться симптомы недостаточности кровообращения в большом круге в виде отеков и тяжести в области правого подреберья (за счет увеличения печени). Все эти симптомы указывают на диффузный миокардит тяжелого течения. Перикардит, так же как внесердечные проявления ревматизма, в настоящее время встречается редко, обычно при остром течении у детей и лиц молодого возраста. При развитии сухого перикардита больные отмечают лишь постоянные боли в области сердца. Экссудативный перикардит, который характеризуется накоплением в сердечной сумке серозно-фибринозного экссудата, имеет свою клиническую картину: боли исчезают в связи с разъединением воспаленных листков перикарда накапливающимся экссудатом. Появляется одышка, которая усиливается при горизонтальном положении больного. Вследствие затруднения притока крови к правым отделам сердца появляются застойные явления в большом круге кровообращения (отеки, тяжесть в правом подреберье вследствие увеличения печени). Изменения опорно-двигательного аппарата проявляются в виде ревматического полиартрита. Больные отмечают быстро нарастающую боль в крупных суставах (коленных, локтевых, плечевых, голеностопных, лу-чезапястных), невозможность активных движений, увеличение суставов в объеме. Особенностью ревматического полиартрита является быстрое и полное обратное его развитие при назначении противоревматических препаратов. Иногда поражение суставов проявляется лишь полиартралгией — болями в суставах без развития артрита (в 10 % случаев). Ревматические поражения легких в виде пневмонии или плеврита наблюдаются крайне редко, их субъективные симптомы такие же, как и при обычных поражениях (см. «Острая пневмония», «Плеврит»). Ревматические поражения почек также крайне редки, выявляются лишь на III этапе диагностического поиска (при исследовании мочи). Ревматические поражения нервной системы встречаются исключительно редко, преимущественно у детей. Жалобы не отличаются от жалоб при энцефалите, менингоэнцефалите, церебральном васкулите иной этиологии. Заслуживает внимания лишь «малая хорея», встречающаяся у детей (преимущественно у девочек) и проявляющаяся сочетанием эмоциональной лабильности и насильственных гиперкинезов туловища, конечностей и мимической мускулатуры. Абдоминальный синдром (перитонит) встречается почти исключительно у детей и подростков с острым первичным ревматизмом, характеризуется внезапным появлением наряду с лихорадкой диффузных или локализованных схваткообразных болей, сопровождающихся тошнотой, реже рвотой, задержкой или учащением стула. Ревматический перитонит не оставляет стойких изменений и не рецидивирует. Таким образом, на I этапе диагностического поиска при первичном ревматизме наиболее часты жалобы, связанные с поражением сердца, реже с вовлечением в патологический процесс суставов, а также жалобы общего порядка (утомляемость, потливость, повышение температуры тела). На II этапе диагностического поиска наибольшое значение имеет обнаружение признаков поражения сердца. При первичном ревмокардите сердце обычно не увеличено (лишь изредка отмечается умеренное его увеличение), при аускультации выявляются приглушенный I тон, иногда появление III тона, мягкий систолический шум над верхушкой. Эта симптоматика — не проявление поражения клапанного аппарата; она обусловлена изменениями миокарда (ревматический миокардит). Однако нарастание интенсивности шума, большая продолжительность его и стойкость могут указывать на формирование недостаточности митрального клапана. Уверенно судить о формировании порока можно спустя 6 мес после начала атаки при сохранении приведенной аускультативной картины. В случае поражения клапана аорты может выслушиваться и в дальнейшем нарастать по интенсивности и продолжительности протодиастоли-ческий шум в точке Боткина, при этом звучность II тона может сохраняться. Лишь спустя много лет, после формирования выраженной недостаточности клапана аорты, вместе с протодиастолическим шумом определяется ослабление (или отсутствие) II тона во втором межреберье справа. При более редко встречающемся сухом перикардите появляются характерные симптомы (подробно см. «Перикардит») в виде шума трения перикарда, а при наличии выпота в полости перикарда — глухость тонов в сочетании со значительным расширением границ сердца во все стороны и симптомами недостаточности кровообращения в большом круге. У больных полиартритом отмечаются деформация суставов за счет воспаления синовиальной оболочки и околосуставных тканей, болезненность при пальпации сустава. Все эти изменения после проведения противоревматической терапии бесследно исчезают. Поражение периартикулярных тканей проявляется в виде ревматических узелков, которые располагаются в области пораженных суставов, на предплечьях и голенях, над костными выступами. Это мелкие (величиной с горошину), плотные безболезненные образования, исчезающие под влиянием лечения. В настоящее время эти образования почти не встречаются. Кольцевидная эритема —признак, практически патогномоничный для ревматизма, представляет собой розовые кольцевидные элементы, не зудящие, располагающиеся преимущественно на коже внутренней поверхности рук и ног, живота, шеи и туловища. Этот признак встречается исключительно редко (1 — 2 % больных). Иногда наблюдается также узловатая эритема. Ревматические пневмонии и плевриты имеют те же физикальные признаки, что и аналогичные заболевания банальной этиологии. В целом внесердечные поражения в настоящее время наблюдаются крайне редко, у лиц молодого возраста при остром течении ревматизма (при наличии высокой активности — III степени). Они нерезко выражены, быстро поддаются обратному развитию при проведении противоревматической терапии. На III этапе диагностического поиска данные лабораторно-инстру-ментального исследования позволяют установить активность патологического процесса и уточнить поражение сердца и других органов. При активном ревматическом процессе лабораторные исследования выявляют неспецифические острофазовые и измененные иммунологические показатели. К «острофазовым» показателям относятся нейтрофилез со сдвигом лейкоцитарной формулы крови влево (лейкоцитоз до 12— 15-Ю9/л отмечается лишь при III степени активности процесса, что обычно сочетается с ревматическим полиартритом); увеличение содержания аг-глобулинов, сменяющееся повышением уровня у-глобулинов; повышение содержания фибриногена; появление С-реактивного белка; возрастает СОЭ. В большинстве случаев биохимические показатели параллельны величинам СОЭ, которая остается основным лабораторным признаком активности ревматизма. Что касается иммунологических показателей, то повышаются титры противострептококковых антител (антигиалуронидазы и антистрептокина-зы более 1:300, анти-О-стрептолизина более 1:250). Повышение уровня этих антител отражает реакцию организма на воздействие стрептококка и поэтому часто наблюдается при любой стрептококковой инфекции. Диагностическое значение имеют значительно повышенные титры антител. Все лабораторные показатели у больных с активным ревматическим процессом и с наличием сердечной недостаточности вследствие порока сердца изменены нерезко или соответствуют норме. Однако при уменьшении явлений сердечной недостаточности после применения мочегонных средств и сердечных гликозидов лабораторные признаки активности начинают определяться. При электрокардиографическом исследовании иногда выявляются нарушения ритма и проводимости, преходящая атриовентрикулярная блокада (чаще I степени — удлинение интервала P — Q, реже II степени), экстрасистолия, атриовентрикулярный ритм. У ряда больных регистрируются изменения зубца Т в виде снижения его амплитуды вплоть до появления негативных зубцов. Указанные нарушения ритма и проводимости нестойкие, в процессе противоревматической терапии быстро исчезают. Иногда они исчезают самостоятельно. В подобных случаях ЭКГ отражает не столько поражение миокарда, сколько изменение функционального состояния его нервного аппарата в связи с повышением тонуса блуждающего нерва. После назначения атропина изменения на ЭКГ исчезают. Если изменения на ЭКГ стойкие и остаются после ликвидации ревматической атаки, то следует думать об органическом поражении миокарда. При развитии ревмокардита на фоне уже имеющегося порока сердца на ЭКГ отражаются изменения, свойственные данному клапанному поражению (синдромы гипертрофии миокарда предсердий и желудочков, выраженные в различной степени). При фонокардиографическом исследовании уточняются данные аус-культации: ослабление I тона, появление III тона, систолический шум. В случае формирования порока сердца на ФКГ появляются изменения, соответствующие характеру клапанного поражения. Развитие ревмокардита на фоне порока сердца на ФКГ проявляется характерными признаками этого порока. Рентгенологически при первой атаке ревматизма каких-либо изменений выявить не удается. Лишь при тяжелом ревмокардите у детей и лиц молодого возраста можно обнаружить увеличение сердца за счет дилата-ции левого желудочка. При развитии ревмокардита на фоне уже имеющегося порока сердца рентгенологическая картина будет соответствовать конкретному пороку. Эхокардиографическое исследование при первичном ревмокардите каких-либо характерных изменений не выявляет. Лишь при тяжелом течении ревмокардита с признаками сердечной недостаточности на эхокардио-грамме обнаруживают признаки, указывающие на снижение сократительной функции миокарда и расширение полостей сердца. Если ревмокардит развивается на фоне порока сердца, то выявляются признаки, свойственные этому поражению. Данные, полученные на всех трех этапах диагностического поиска, лежат в основе определения степени активности ревматического процесса (табл. 7). Таблица 7. Клинико-лабораторная характеристика активности ревматического процесса[Насонова В.А., 1989]
Клинические признаки ЭКГ-ФКГ- и рентгенологические признаки Лабораторные признаки
II (умеренная) I (минимальная) Яркие общие и местные проявления с наличием лихорадки, экссудативного компонента в пораженных органах (полиартрит, миокардит, серозиты, пневмония и пр.) Умеренные клинические Клинические симптомы активного ревматического процесса выражены слабо: иног да едва выявляются. Отсутствуют признаки экссудативного компонента в органах и тканях. Преимущественно моносиндромный характер воспалительных поражений В зависимости от преимущественной локализации ревматического процесса могут выявляться ярко, умеренно или слабо выраженные симптомы воспалительного поражения оболочек сердца, легких, плевры Признаки кардита выражены умеренно или слабо Выражены слабо Высокие показатели 40 мм/ч и выше, СРВ (4+), резкое увеличение содержания а2-гло-булинов, фибриногена. Высокие титры проти-вострептококковых антител Острофазовые и иммунологические показатели выражены умеренно (СОЭ 20-40 мм/ч), умеренное повышение титров противострепто-кокковых антител Не изменены или минимально повышены
Сочетание двух больших или одного большого и двух малых критериев указывает на большую вероятность ревматизма лишь в случаях тщательно документированной предшествующей стрептококковой инфекции (недавно перенесенная скарлатина, высевание из носоглотки стрептококков группы А, повышенные титры противострептококковых антител — АСЛ-О, АГ, АСК). При постепенном начале ревматизма имеет значение предложенная А.И. Нестеровым (1973) синдромная диагностика: клинико-эпидемиоло-гический синдром (связь со стрептококковой инфекцией); клинико-имму-нологический синдром (признаки неполной реконвалесценции, артралгии, Таблица 8. Большие и малые критерии ревматизма
Большие критерии Малые критерии Кардит Полиартрит Хорея Кольцевидная эритема Подкожные ревматические узелки Клинические предшествующий ревматизм или ревматическая болезнь сердца артралгия лихорадка Лабораторные острофазовые показатели СОЭ СРБ лейкоцитоз удлинение интервала P — Q
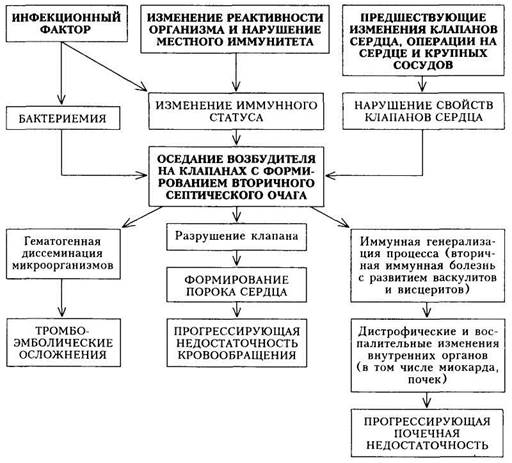
повышение титров противострептококковых антител, а также обнаружение диспротеинемии и острофазовых показателей); кардиоваскулярный синдром (обнаружение кардита, а также экстракардиальных поражений). Дифференциальная диагностика.Распознавание активного ревматического процесса у больных с ранее сформировавшимся пороком сердца не представляет особенных трудностей. Первичный ревматизм, протекающий без ярких клинических проявлений, весьма сходен с другими заболеваниями, что заставляет проводить дифференциальную диагностику, в первую очередь с инфекционно-аллергическим миокардитом. Для первичного ревмокардита в отличие от инфекционно-аллергичес-кого миокардита характерны: а) связь заболевания с носоглоточной стрептококковой инфекцией; б) латентный период в 1—3 нед от окончания предшествующей ин в) преимущественное возникновение болезни в детском и юношеском г) обнаружение полиартрита или острых артралгий как начальных д) отсутствие «кардиальных» жалоб или их констатация лишь при е) частое выявление объективных симптомов поражения сердца; ж) четкая корреляция выраженности клинических проявлений ревма При ревмокардите отсутствует хронологическая связь с нестрептококковыми инфекциями, стрессовыми воздействиями; латентный период всегда присутствует и не укорочен. Инфекционно-аллергический миокардит отмечается у лиц молодого, среднего, пожилого возраста; характеризуется постепенным началом, отсутствием суставного синдрома в начале болезни; лабораторные признаки активности могут отсутствовать при наличии выраженных признаков кардита; отмечаются астенизация и вегетативная дисфункция. Первичный ревмокардит следует дифференцировать от так называемых функциональных заболеваний сердца (см. «Нейроциркуляторная дистония»). Общими для обоих заболеваний являются «кардиальные жалобы», связь ухудшения состояния с перенесенной инфекцией, субфебрилитет, молодой возраст. Углубленный анализ симптомов показывает, что при первичном ревмокардите в отличие от нейроциркуляторной дистонии нет связи начала болезни с разнообразными стрессорными воздействиями, отсутствуют ас-теноневротические «кардиальные жалобы» (ощущение остановки, замирания сердца), так называемый респираторный синдром (чувство нехватки воздуха, неудовлетворенность вдохом) и вегетативно-сосудистые кризы. В то же время при нейроциркуляторной дистонии отмечается длительный анамнез, и больные попадают в поле зрения врача во время очередного обострения болезни, при этом не выявляется признаков поражения миокарда (увеличение размеров, глухость I тона, систолический шум, трехчленный ритм в сочетании с тахикардией), нет и лабораторных острофазовых показателей, а также измененных иммунологических показателей. Эффект седативной терапии и применения (J-адреноблокаторов отчетливо выражен. Если в клинической картине первичного ревматизма доминирует поражение суставов (выраженный полиартрит), то дифференциальную диагностику необходимо проводить с реактивными артритами (развивающимися в ответ на кишечную или урогенитальную неспецифическую инфекцию), а также с системной красной волчанкой. Основу отличия ревматизма от этих заболеваний составляют такие признаки, как эпидемиологический анамнез, частое сочетание полиартрита с поражением сердца, быстрая динамика клинической симптоматики под влиянием противоревматической терапии. Распознавание активного ревматического процесса у больных с наличием сформированного порока сердца (возвратного ревмокардита) основывается на тех же диагностических критериях, однако данные физикаль-ного исследования сердца, инструментальные и рентгенологические показатели в гораздо большей степени будут обусловлены существующим пороком сердца, а не активным ревматическим процессом. Поэтому при диагностике рецидива ревматизма следует ориентироваться на связь ухудшения состояния больного (проявляется появлением или нарастанием симптомов сердечной недостаточности) с перенесенной инфекцией, наличием артралгий, субфебрильной температуры, лабораторных показателей активности ревматического процесса (острофазовых и иммунологических). Возвратный (рецидивирующий) ревмокардит на фоне того или иного порока сердца при наличии недостаточности кровообращения следует дифференцировать от инфекционно-аллергического (неспецифического) миокардита тяжелого течения. Основным при этом является отсутствие «ревматического» анамнеза, признаков клапанного порока сердца и лабораторных показателей активности при миокардите. Формулировка развернутого клинического диагнозаосуществляется в соответствии с классификацией и номенклатурой ревматизма и включает следующие пункты: 1) наличие активности процесса (степень активности) или ремиссии; 2) характер поражения сердца; 3) наличие (отсутствие) поражения других органов и систем; 4) характер течения; 5) состояние кровообращения. Лечение.В настоящее время при ревматизме лечение проводится в 3 этапа: 1) лечение в активной фазе в стационаре; 2) продолжение лечения больного после выписки в кардиоревматологических кабинетах поликлиники; 3) последующее многолетнее диспансерное наблюдение и профилактическое лечение в поликлинике. Лечебные мероприятия включают: а) борьбу со стрептококковой инфекцией; б) подавление активного ревматического процесса (воспаление на иммунной основе); в) коррекцию иммунологических нарушений. На I этапе (стационарном) показано соблюдение постельного режима в течение 2 — 3 нед, питание с ограничением хлорида натрия (поваренной соли) и достаточным количеством полноценных белков (не менее 1,0—1,5 г на 1 кг массы тела). Этиотпропная терапия осуществляется пенициллином, оказывающим бактерицидное действие на гемолитические стрептококки группы А. Пенициллин назначают в дозе 1 500 000 ЕД в течение 10 дней, а затем вводят бициллин-5 по 1 200 000 — 1 500 000 ЕД каждые 2 нед в течение 1,5 — 2 мес, а затем через 3 нед как при бициллинопрофилактике. Вместо пенициллина можно использовать полисинтетические пенициллины (ампициллин, оксациллин и пр.). Не оправдано применение сульфаниламидов и тетрациклиновых производных, так как они оказывают лишь бактериостатическое действие и способствуют формированию устойчивых штаммов стрептококка. Активный ревматический процесс купируют различными нестероидными противовоспалительными препаратами. Преимущество отдается ин-дометацину и вольтарену — наиболее эффективным средствам, оказывающим наименее выраженное побочное действие. Суточная доза этих препаратов составляет 150 мг. Вместо них можно назначать ацетилсалициловую кислоту по 4 —5 г в сутки. Эти препараты следует принимать до полной ликвидации активности ревматического процесса. При высокой активности (III степень), тяжелом первичном ревмокардите с признаками недостаточности кровообращения (чаще встречается у лиц молодого возраста) или признаками полисерозита показаны кортико-стероидные препараты (преднизолон 20 — 30 мг/сут). По достижении клинического эффекта дозу снижают постепенно, так как при быстром снижении возможно обострение процесса — так называемый феномен рикошета. Весь курс лечения преднизолоном продолжают 1,5 — 2 мес (всего на курс 600-800 мг). При вяло текущем процессе больший эффект достигается от проведения иммуносупрессивной терапии (коррекция иммунного гомеостаза) с помощью аминохинолиновых производных гидроксихлорохина (плаквени-ла), хингамина (делагила). Эти препараты назначают по 0,2 и 0,25 г (соответственно) 1 — 2 раза в сутки в течение длительного времени (не менее 1 года). Спустя год доза может быть уменьшена вполовину. На II этапе (поликлиническом) лекарственная терапия должна продолжаться в дозах, с которыми больные были выписаны из стационара. Длительность приема противовоспалительных препаратов при остром течении — обычно 1 мес, при под остром — 2 мес; как уже упоминалось выше, аминохинолиновые препараты принимают длительно (1—2 года). Поликлинический этап предусматривает также проведение обязательной бициллинопрофилактики в течение 5 лет после перенесенной атаки ревматизма в дозах 1 500 000 ЕД бициллина-5 каждые 3 нед. ПО В задачу III этапа входит пребывание детей и подростков в местном ревматологическом санатории, а у взрослых — направление на реабилитацию в кардиологический санаторий. Противорецидивные мероприятия (вторичная профилактика) сводятся к круглогодичной профилактике (инъекции 6ициллина-5 по 1 500 000 ЕД через 3 нед) в течение 5 лет. При хроническом тонзиллите хирургическое лечение должно проводиться только при неэффективности консервативного, а также в случаях, если обострение тонзиллита приводит к рецидиву ревматизма. Весной и осенью в течение 6 нед назначают нестероидные противовоспалительные препараты в меньших дозах, чем при лечении активного ревматического процесса. Больным с сердечной недостаточностью проводится соответствующая терапия сердечными гликозидами, мочегонными средствами, периферическими вазодилататорами и препаратами, улучшающими метаболизм сердечной мышцы (см. «Недостаточность кровообращения»). Больных ревматизмом ставят на диспансерный учет не только с целью проведения противорецидивной терапии, но и для своевременного обнаружения рецидива, а при прогрессировании клапанного порока — для своевременного направления в кардиохирургическое учреждение. Прогноз.Непосредственная угроза для жизни при ревматизме наблюдается крайне редко. Прогноз в основном определяется выраженностью порока сердца и состоянием сократительной функции миокарда. Профилактика.Первичная профилактика состоит из комплекса общественных и индивидуальных мер, направленных на предупреждение первичной заболеваемости (повышение жизненного уровня, пропаганда здорового образа жизни, в частности закаливания, улучшение жилищных условий, борьба со скученностью в детских садах, школах, общественных учреждениях). Важным является раннее и эффективное лечение ангин и других острых стрептококковых заболеваний верхних дыхательных путей. Это достигается назначением пенициллина в течение первых 2 сут по 1 500 000 ЕД, на 2-е сутки вводится бициллин-5 по 1 500 000 ЕД. При непереносимости пенициллина можно назначать эритромицин в течение 10 дней. Любое лечение ангины должно продолжаться не менее 10 дней, что приводит к полному излечению стрептококковой инфекции. ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ Инфекционный эндокардит (ИЭ) — полипозно-язвенное поражение клапанного аппарата сердца или пристеночного эндокардита (реже эндотелия аорты или крупной артерии), вызванное различными патогенными микроорганизмами или грибами и сопровождающееся тромбоэмбо-лиями, а также системным поражением сосудов и внутренних органов на фоне измененной реактивности организма. Термин «инфекционный эндокардит» в настоящее время вытеснил ранее использовавшиеся термины «бактериальный эндокардит», «затяжной септический эндокардит», так как лучше отражает причину заболевания, вызываемого самыми различными микроорганизмами — бактериальными агентами, риккетсиями, вирусами и грибами. Наиболее часто заболевают ИЭ лица в возрасте 20 — 50 лет, несколько чаще мужчины, чем женщины. Однако особенностью «современного» ИЭ является высокая частота заболевания в пожилом и старческом возрасте (более 20 % всех случаев). Другая особенность ИЭ в настоящее время — увеличение числа больных с первичной формой болезни (более 50 %), появление новых клинических вариантов течения, значительное изменение характера возбудителя. Этиология.Среди вызывающих ИЭ возбудителей наиболее часто встречается кокковая флора — стрептококки (зеленящий стрептококк ранее встречался в 90 % случаев), а также стафилококки (золотистый, белый), энтерококк. Значительно реже причиной болезни является грамотрицательная флора — кишечная палочка, синегнойная палочка, протей, клебсиелла. В последние годы важную роль стали играть патогенные грибы, протей, сарцины, бруцеллы, вирусы. У ряда больных истинный возбудитель заболевания не обнаруживается — частота отрицательного результата посева крови колеблется в пределах 20 — 50 %. Обнаружение возбудителя зависит от многих факторов: качества бактериологического исследования, длительности предшествующей антибактериальной терапии, характера возбудителя. Источники инфекции и бактериемии при ИЭ самые различные. • Операции в полости рта. • Операции и диагностические процедуры в мочеполовой сфере. • «Малые» кожные инфекции. • Оперативное вмешательство на сердечно-сосудистой системе (в том • Длительное пребывание катетера в вене. • Частые внутривенные вливания и эндоскопические методы исследо • Хронический гемодиализ (артериовенозный шунт). • Наркомания (внутривенное введение наркотиков). ИЭ может развиться на интактных клапанах — так называемый первичный эндокардит, а также на фоне предсуществующих (врожденных и приобретенных) изменений сердца и его клапанного аппарата — так называемый вторичный ИЭ. К числу этих изменений можно отнести пороки сердца (врожденные и приобретенные), пролапс митрального клапана, ар-териовенозные аневризмы, постинфарктные аневризмы, шунты при хроническом гемодиализе, состояние после операции на сердце и крупных сосудах (включая протезирование клапанов, комиссуротомию, искусственные сосудистые шунты). Патогенез.Механизм развития заболевания сложен и изучен недостаточно, однако основные моменты развития ИЭ не вызывают сомнения (схема 10). При наличии в организме очага инфекции под влиянием различных эндогенных и экзогенных факторов, изменяющих реактивность и имунный статус организма, развивается бактериемия. Микроорганизмы из крови попадают на клапаны сердца, где создают в дальнейшем «вторичный» очаг инфекции. Фиксации и размножению микроорганизмов на эндокарде с формированием вторичного септического очага способствуют дополнительные факторы. По-видимому, имеют значение предшествующее изменение ткани и поверхности клапана, наличие на нем тромботических масс, возникающих под влиянием прямого повреждающего действия струи крови, движущейся с большой скоростью или под
Схема 10. Патогенез инфекционного эндокардита большим давлением (в условиях имеющегося порока сердца). Деформация клапанов вследствие возникновения большого градиента давления, узости отверстия и изменения скорости кровотока создает условия, способствующие внедрению инфекционных агентов в эндокард с образованием инфекционного очага. При поражении ранее интактного клапана происходят изменения, нарушающие нормальные свойства отдельных участков этого клапана в виде отечности, экссудативных или пролиферативных процессов («интерстици-альный вальвулит» — доклиническая фаза). Подобная ситуация возможна и при повреждении интимы крупных сосудов. В клинической картине заболевания принято выделять две группы симптомов, обусловленных различными патогенетическими механизмами. Симптомы, спровоцированные инфекционно-токсическим воздействием, протекают с интоксикацией различной степени выраженности и с повышением температуры. Рост бактерий сопровождается формированием вегетации с разрушением клапанов (развитие порока сердца). Происходит также генерализация процесса за счет гематогенного распространения ин- фекции. Отрыв кусочков клапанных микробных вегетации способствует заносу инфицированных эмболов в различные участки сосудистого русла и усугубляет септические проявления. Одновременно эмболы, попадая с током крови в различные органы, вызывают развитие тромбоэмболичес-ких осложнений, проявляющихся симптомами инфаркта почки, миокарда, селезенки, сосудов глаз, кожи и т.п. Симптомы, обусловленные иммуновоспалительными механизмами, связаны с иммунной генерализацией процесса. Микроорганизмы, фиксированные на клапанах, вызывают длительную аутосенсибилизацию и ги-перергическое повреждение органов и тканей организма. В этой стадии выявляются циркулирующие в крови и фиксированные в тканях (сердце, почки, печень, сосуды) иммунные комплексы. Иммунные и аутоиммунные нарушения обусловливают развитие васкулитов и висцеритов (иммуно-комплексный нефрит, миокардит, гепатит, капиллярит и т.д.). В ряде случаев иммунные нарушения, называемые вторичными, могут развиваться с самого начала болезни, по существу в продромальный период. При дальнейшем прогрессировании болезни могут развиваться дистрофические изменения органов с их функциональной недостаточностью (наибольшее значение имеют сердечная и почечная недостаточность, часто приводящая к смерти больных). Классификация.В настоящее время отсутствует общепринятая классификация болезни. Тем не менее следует выделять клинико-морфологи-ческие формы (первичный, вторичный с указанием фона, на котором развился ИЭ), варианты течения (острый, подострый, затяжной), степень активности патологического процесса и функциональное состояние органов и систем. Острый ИЭ (быстропрогрессирующий) встречается, как правило, у лиц, ранее не имевших поражения сердца, и клинически проявляется картиной общего сепсиса. Острый вариант ИЭ длится не более 1 — 1,5 мес, но при современных методах лечения иногда удается перевести его в подострый . Подострый ИЭ обычно длится 3-4 мес, после чего (при проведении достаточно упорной терапии) может наступить ремиссия. В последующем возможны рецидивы болезни. Это наиболее частый вариант болезни. Затяжной ИЭ длится многие месяцы с периодами обострения и ремиссий. При благоприятном течении клинические проявления неяркие, лабораторные показатели и нарушения общего состояния незначительные. Заболевание обычно вызывается маловирулентными возбудителями (чаще стрептококк) и обычно хорошо поддается лечению. Неблагоприятный вариант характеризуется вялым течением без ярких клинических проявлений, но с тяжелыми осложнениями и плохим прогнозом (больные погибают от прогрессирующей сердечной недостаточности, нарастающей септической интоксикации). Клиническая картина.Проявления ИЭ весьма разнообразны и могут быть представлены в виде ряда синдромов. • Синдром воспалительных изменений и септицемии (лихорадка, озноб, геморрагические высыпания, изменение острофазовых показателей крови: лейкоцитоз со сдвигом влево, увеличение СОЭ, появление СРВ, повышение содержания фибриногена, ссг-глобулинов, положительная гемокультура). • Интоксикационный синдром (общая слабость, выраженная потли • Синдром клапанных поражений (формирование порока серд • Синдром «лабораторных» иммунных нарушений (наличие цирку • Синдром тромбоэмболических осложнений (очаговый нефрит, ин • Синдром иммунных поражений органов и систем (диффузный гло- Степень выраженности указанных синдромов различна. Она определяется не только стадией, но и характером течения ИЭ, на который влияет вид возбудителя. Стафилококковый эндокардит характеризуется высокой активностью процесса, тяжелым общим состоянием, гектической лихорадкой, развитием гнойных осложнений. Грибковые эндокардиты, как правило, сопровождаются эмболической окклюзией крупных артерий, особенно нижних конечностей. Типичная картина заболевания характерна для ИЭ, вызванного зеленящим стрептококком. На I этапе диагностического поиска жалобы обусловлены инфекцией и интоксикацией, тромбоэмболическими осложнениями, поражением сердца, вовлечением в патологический процесс других органов и систем. Наиболее существенным для последующего диагноза следует считать одновременное наличие жалоб, указывающих на инфекционный процесс и поражение сердца. В анамнезе обычно выявляются указания на перенесенный в прошлом ревматизм, наличие приобретенного или врожденного порока сердца, а также эпизоды «немотивированной» длительной лихорадки или субфебрилитета. Начало заболевания часто связано с острой инфекцией или обострением хронической инфекции, а также с рядом врачебных манипуляций (экстракция зубов, аборты, тонзиллэктомия, катетеризация мочевого пузыря, сосудов, операции на сердце и т.д.). Особенно характерно сочетание повышения температуры тела с ознобами и потливостью. Степень повышения температуры тела может быть различной: при остром течении отмечается повышение до 39 °С, тогда как при подостром и затяжном течении температура может быть субфебрильной. Вместе с тем у больных, длительно болеющих и имеющих сердечную или почечную недостаточность, при рецидивах болезни и несомненной активности процесса температура тела может быть нормальной. Кроме того, можно выявить жалобы, обусловленные и сердечной недостаточностью (на фоне длительно существовавшего порока сердца), а также жалобы, связанные с тромбоэмболическими осложнениями (в особенности тромбоэмболии мелких мезентериальных сосудов, почечных артерий и селезенки). В анамнезе больных могут быть эпизоды длительного лечения антибиотиками (это бывает при рецидиве ИЭ у больных, ранее уже подвергавшихся лечению). В случае типичного течения болезни уже на этом этапе можно заподозрить ИЭ. У ряда больных на I этапе причина заболевания остается неясной и может быть установлена в дальнейшем лишь с учетом результатов последующих этапов диагностического поиска. На II этапе диагностического поиска наибольшее значение для постановки правильного диагноза имеет обнаружение: 1) поражения клапанов сердца (появление патогномоничных для ИЭ 2) поражения кожи и слизистых оболочек: цвет кожных покровов, 3) увеличения селезенки и печени (спленомегалия часто наблюдается Пальцы в виде барабанных палочек — симптом, не имеющий в настоящее время большого диагностического значения, так как он встречается чрезвычайно редко. Тем не менее наличие его — лишний довод в пользу постановки диагноза ИЭ. При пороке сердца (в особенности при «вторичных» ИЭ) можно обнаружить признаки недостаточности кровообращения. Другая причина их появления — развитие миокардита, что проявляется глухостью сердечных тонов, систолическим шумом относительной недостаточности митрального клапана и дилатацией полостей. В редких случаях развивается перикардит (нерезкий шум трения плевры, обусловленный фибринозными наложениями на перикарде). При физикальном обследовании можно выявить повышение артериального давления, указывающее на развитие диффузного гломерулонеф-рита. У части больных определяются нарушения центральной нервной системы (ЦНС) (парезы, гиперкинезы, патологические рефлексы и т.д.) как проявление васкулитов или эмболии в мозговые сосуды. При исследовании органов дыхания можно выявить инфарктную пневмонию. С учетом выявленных симптомов на этом этапе диагностического поиска диагноз ИЭ представляется весьма вероятным, особенно при характерном анамнезе. У лиц, не имеющих характерного анамнеза, выявленных симптомов также бывает достаточно, чтобы заподозрить ИЭ. На II этапе наиболее частой диагностической ошибкой является оценка того или иного синдрома в качестве проявлений самостоятельного заболевания: например, при выраженных признаках поражения печени ставят диагноз гепатита и пр. Естественно, это возможно при недостаточном учете всей клинической картины и отсутствии связи ведущего синдрома с другими проявлениями болезни. На III этапе диагностического поиска проводят исследования, подтверждающие предварительный диагноз ИЭ и позволяющие сформулировать окончательный развернутый диагноз. Л абораторно-инстру ментальные исследования предусматривают: 1) повторные попытки обнаружения возбудителя болезни при многократных посевах крови; 2) подтверждение и(или) выявление воспалительного характера патологического процесса (выявление острофазовых показателей); 3) выявление иммунных сдвигов; 4) уточнение (или выявление) характера поражений различных органов и систем; 5) получение прямых диагностических признаков бактериального поражения эндокарда. • Получение положительной гемокультуры — наиболее важный диа • В клиническом анализе крови наиболее важным для диагности Диагностическое значение придается обнаружению гистиоцитов в крови, взятой из мочки уха. Содержание их более 6 в поле зрения может свидетельствовать в пользу ИЭ. При биохимическом анализе крови выявляется увеличение содержания фибриногена, аг-глобулинов и резкое увеличение уровня у-глобули-нов — до 30 — 40 относительных процентов. Как правило, оказываются положительными осадочные пробы (формоловая и тимоловая). • Кроме гипергаммаглобулинемии, показателями иммунных сдвигов • Анализ мочи позволяет выявить гломерулонефрит, проявляющийся Рентгенологическое, электро- и фонокардиографическое исследования помогают уточнить характер клапанного поражения сердца. ♦ Прямой диагностический признак ИЭ ■-■ наличие вегетации на кла Таким образом, на заключительном этапе диагностического поиска диагноз ИЭ может быть поставлен с уверенностью у большинства больных, особенно в иммуновоспалительной стадии. В некоторых случаях постановки окончательного диагноза необходимо динамическое наблюдение. Диагностика. Распознавание ИЭ при развитой клинической картине заболевания не представляет существенных трудностей. Выделяют клинические (основные и дополнительные) и параклинические признаки [Бут-кевич О.М., 1993]. Клинические признаки основные: ♦ лихорадка выше 38 "С с ознобом; ♦ шум в сердце; ♦ спленомегалия. Клинические признаки дополнительные: ♦ тромбоэмболии; ♦ кожные васкулиты; ♦ гломерулонефрит. Параклинические признаки: ♦ вегетации на клапанах; ♦ анемия; ♦ положительный результат посева крови; ♦ СОЭ более 30 мм/ч; ♦ повышение активности щелочной фосфатазы нейтрофилов. Диагноз вероятен: два основных клинических признака (один из них — шум в сердце) и один дополнительный (даже при отсутствии подтверждения его параклиническими признаками). Диагноз достоверен: два основных клинических и один дополнительный, а также не менее двух параклинических. Трудности диагностики обусловлены стертым и атипичным течением ИЭ. Если вторичный септический очаг локализуется не в сердце, а в интиме крупных артерий, то исчезает такой важный диагностический признак, как формирование порока сердца. С учетом этого необходимо оценивать комплекс других диагностически значимых симптомов ИЭ. Определенные сложности возникают в диагностике на ранних этапах, особенно при первичном ИЭ, начало которого очень напоминает другие заболевания. Следует помнить о разнообразных вариантах начала ИЭ. ♦ «Типичное» постепенное начало заболевания (субфебрильНая тем ♦ Начало болезни по типу «острого инфекционного заболевания»: • Болезнь начинается с развития тромбоэмболии (наиболее часто в • При появлении симптомов острого гломерулонефрита в начале бо • «Гематологическая маска» ИЭ, проявляющаяся анемией, увеличе Формулировка развернутого клинического диагноза включает: 1) клинико-морфологическую форму ИЭ (первичный или вторичный); 2) этиологию (если удается повторно получить положительную гемокуль- Лечение.При лечении больных ИЭ следует руководствоваться рядом правил: 1) терапия ИЭ должна быть, по возможности, этиотропной, направленной против конкретного возбудителя (это важное, но не абсолютное правило); 2) лечение ИЭ должно быть продолжительным (при стрептококковой инфекции не менее 4 нед, при стафилококковой — 6 нед, при грамотрицательной флоре — не менее 8 нед); 3) при неустановленной этиологии заболевания антибиотикотерапию проводят в течение нескольких месяцев (методом проб и ошибок), подбирая эффективный препарат; 4) хирургическое лечение имеет определенные показания; его проводят на некоторых этапах болезни. Для лечения ИЭ в любых возрастных группах следует в первую очередь использовать антибиотики, оказывающие бактерицидное действие на микроорганизмы. Препаратом первоначального выбора по-прежнему является пенициллин. Он малотоксичен, что позволяет применять его длительно в относительно высоких дозировках. Суточная доза пенициллина до 20 000 000 ЕД вводится внутривенно и внутримышечно. Могут применяться и более высокие дозы пенициллина — до 50 000 000 ЕД и выше. Однако следует помнить, что у больных пожилого и старческого возраста при лечении пенициллином и другими антибиотиками в высоких дозах часто наблюдается кардиотоксический эффект: появление или усиление сердечной недостаточности, боли в области сердца, тахикардия. При уменьшении дозы или смене препарата эти явления быстро проходят. При ИЭ нестрептококковой этиологии ив случаях, когда возбудитель неизвестен, целесообразно применять комбинированную терапию: пенициллин чаще всего комбинируют с аминогликозидами (гентамицином). Гентамицин применяют в дозах 240 — 320 мг/сут (3 — 5 мг на 1 кг массы тела) в виде курсового лечения: препарат вводят в течение 8 дней, затем 5 — 7 дней перерыв, повторное введение препарата в течение 8 дней, снова перерыв, при необходимости проводят третий курс. Цель прерывистого лечения — предупреждение нефротоксического, гепа-тотоксического действия препарата. У больных пожилого и старческого возраста суточная доза не должна превышать 240 мг. Вместо гентамицина может быть применен препарат этой же группы — сизомицин (2 мг на 1 кг массы больного). Все препараты этой группы противопоказаны при почечной недостаточности и заболеваниях слухового нерва. Тем не менее комбинация пенициллина с аминогликозидами является одной из наиболее эффективных при лечении ИЭ. При ИЭ стафилококковой этиологии весьма эффективны полусинтетические пенициллины, устойчивые к ферменту пеницил-линазе, продуцируемой стафилококком. Наиболее часто используют окса-циллин (10 — 20 г/сут), а также ампициллин, ампиокс (10—16 г/сут). Эти препараты сочетают с гентамицином. При отсутствии эффекта от лечения следует назначать антибиотики цефалоспоринового ряда: клафоран 6 —8 г внутривенно или внутримышечно равными дозами каждые 6 —8 ч (6 нед) в сочетании с сульфатом амикацина (1 — 1,5 г внутримышечно равными дозами каждые 8— 12 ч в течение 14 дней с интервалом 14 дней); це-фалотин (цефалотина натриевая соль) 8—12 г внутривенно или внутримышечно равными дозами каждые 6 ч (6 нед). При энтерококковой инфекции — пенициллин 20 000 000 — 30 000 000 ЕД внутривенно или внутримышечно каждые 4 ч (6 нед) в сочетании со стрептомицином по 1 г внутримышечно равными дозами каждые 12 ч (4 нед). При недостаточном эффекте от данной комбинации препаратов назначают ампициллин по 8—12 г внутримышечно равными дозами каждые 6 ч (6 нед) с гентамицином в обычных дозах. Лечение грибкового ИЭ проводится амфотерицином (30-55 мг/сут). Курс — не менее 40 — 50 дней. В качестве антибиотиков резерва используют вибрамицин, рондомицин, фузидин (2 — 3 г/сут). К основным антибиотикам, применяемым при ИЭ, относится также рифампицин (применяется в дозе 600—1200 мг в капсулах и внутривенно), действующий на стафилококки и стрептококки. Оказывает сенсибилизирующее действие, поэтому всегда лучше проводить один длительный курс лечения, чем повторные короткие курсы. Чаще применяется как резервный препарат при неэффективности других антибиотиков. Отмена антибиотиков производится сразу, без постепенного уменьшения дозы. После отмены антибактериальных средств при хорошем самочувствии и благополучных лабораторных показателях больной наблюдается в стационаре еще 7—10 дней для исключения развития ранних рецидивов. Если в процессе лечения развивается резистентность микроорганизмов к проводимой терапии (что проявляется возвратом симптомов: вновь повышается температура тела, появляются ознобы, слабость, СОЭ снова повышается), то следует резко повысить дозу применяемых антибиотиков либо сменить препарат. Следует отметить, что факторами, обусловливающими резистентность к проводимой антибиотикотерапии, являются позднее начало лечения (в связи с трудностями диагностики); особая вирулентность микрофлоры; наличие микробных ассоциаций (патологический процесс вызывается не одним микроорганизмом); пожилой возраст больных; поражение нескольких клапанов одновременно; эндокардит трехстворчатого клапана; ИЭ, развивающийся у больных, имеющих протезы клапанов или подвергающихся гемодиализу. Глюкокортикоиды применяются в настоящее время для лечения ИЭ нечасто. Они показаны при резко выраженных имунных сдвигах: высоком уровне циркулирующих иммунных комплексов в крови, концентрации иммуноглобулинов М и А, васкулите, артрите, миокардите, а также в случае высокой аллергической чувствительности к антибиотикам. Назначают обычно небольшие дозы (15 — 20 мг преднизолона в сутки). Лечение кор-тикостероидами необходимо проводить обязательно в сочетании с антибиотиками и заканчивать его за 1 нед до отмены антибиотиков. У больных с клиническими признаками миокардита на фоне антибактериальной терапии могут применяться нестероидные противовоспалительные средства — индометацин (75—100 мг/сут). Эффективность их в общем ниже, чем кортикостероидов, но применение их при ИЭ менее опасно в отношении развития нагноительных осложнений, поэтому у некоторых больных применение неспецифических противовоспалительных средств предпочтительнее. Из препаратов иммунотерапии применяют антистафилококковую плазму в сочетании с антибактериальной терапией (5 вливаний на курс), что может обеспечить при стафилококковом ИЭ наступление стойкой ремиссии, которую иногда не удается получить при применении одних антибиотиков. В случае необходимости назначают симптоматическое лечение: при сердечной недостаточности — сердечные гликозиды и мочегонные средства; при тромбоэмболии — фибринолитики и антикоагулянты, хирургическое удаление эмбола; при анемии — препараты железа, при кахексии — анаболические стероиды; при повышении артериального давления (АД) гипотензивные препараты и т.д. В последние годы применяется хирургическое лечение ИЭ. Показания: рефрактерная сердечная недостаточность в сочетании с ИЭ, устойчивым к антибиотикотерапии; инфицирование протезов клапанов; значительные вегетации на клапанах; полная резистентность к терапии; абсцессы миокарда. Операция заключается в замене пораженного клапана протезом (при непрерывной антибиотикотерапии). Летальность при неотложной замене аортального клапана довольно высока (около 30 %), тогда как при плановой операции она значительно ниже (9 %). Исходы и эволюция ИЭ. Ближайшие исходы: 1) полное выздоровление (с формированием порока сердца или, что более редко, без него); 2) смерть на ранних этапах болезни от прогрессирования инфекции (10 %); 3) летальные эмболии (10 — 20 %); 4) переход в хроническое течение, возможны рецидивы болезни. При этом различают ранние и поздние рецидивы. Наиболее опасны ранние рецидивы, возникающие в течение первых 1 — 3 мес (отмечаются в 10—15 % случаев); поздние рецидивы возникают в более продолжительные сроки, обычно после ремиссии патологического процесса. Отдаленные исходы: 1) смерть при прогрессировании сердечной недостаточности (60 — 65 %); 2) формирование хронического нефрита и смерть от прогрессирующей почечной недостаточности (10 — 15%). Прогноз.Раннее начало лечения антибиотиками в адекватных дозах может полностью подавить воспалительный процесс. Так, выздоровление от ИЭ, вызванного зеленящим стрептококком, отмечается у 80 — 90 % больных. Однако при других возбудителях прогноз хуже. Так, при стафилококковом и особенно грибковом ИЭ летальность достигает 70 — 90 %, поэтому, если говорить об отдаленных результатах лечения, то полное выздоровление отмечается лишь у V3 больных. Прогноз при аортальной ло- кализации ИЭ хуже, нежели при митральной. Ближайший и отдаленный прогноз при врожденных пороках лучше, чем при приобретенных. Профилактика.У больных пороками сердца и другими заболеваниями, которые могут осложняться ИЭ, необходима тщательная санация инфекционных очагов, раннее и энергичное лечение любой интеркуррент-ной инфекции. Следует профилактически использовать лечение антибиотиками короткими курсами у лиц с повышенным риском развития ИЭ (экстракция зубов, снятие зубных камней, тонзиллэктомия, удаление катетера после урологических операций и пр.). За 30 мин — 1 ч до манипуляций вводят 1 000 000 ЕД пенициллина или 2 г ампициллина (оксацил-лина); в этих дозах антибиотики вводят еще 2 — 3 дня. МИОКАРДИТ Миокардит — воспалительное поражение миокарда, вызванное инфекционными, токсическими или аллергическими воздействиями. Миокард повреждается при прямом воздействии инфекционного или токсического агента либо косвенным путем — опосредованным по механизму предварительной аллергизации или аутоиммунизации сердечной мышцы. В данном разделе рассматривается неревматический миокардит (о ревматическом миокардите см. «Ревматизм»). Неревматический миокардит, как правило, встречается у людей молодого возраста (чаще женщин), но может поражать лиц любого возраста. Миокардит может быть самостоятельным заболеванием или составной частью другого заболевания (например, системной склеродермии, системной красной волчанки, инфекционного эндокардита и др.). Классификация.Классификация миокардитов, предложенная в 1982 г. Н.Р. Палеевым и соавт., представлена в несколько сокращенном и упрощенном виде. Инфекционные, инфекционно-токсические миокардиты: 1. Вирусные 4. Риккетсиозные 2. Бактериальные 5. Паразитарные 3. Спирохетозные 6. Грибковые Аллергические миокардиты: 1. Инфекционно-аллергический 5. При аллергозах 2. Идиопатический 6. Ожоговый 3. Лекарственный 8. Трансплантационный 4. Нутритивный По течению принято выделять три варианта миокардита. • Острый: острое начало, выраженные клинические проявления, по • Подострый: постепенное начало, затяжное течение, меньшая сте • Хронический: длительное течение, чередование обострений и ре
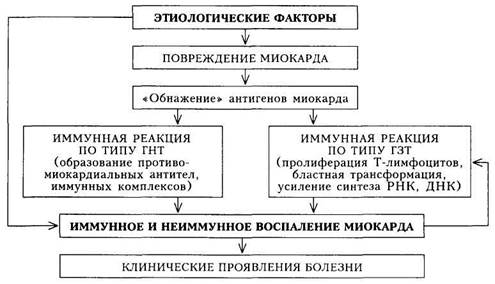
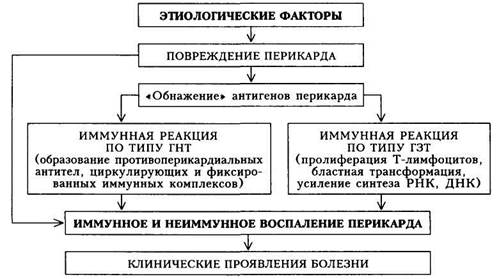
Схема 11. Патогенез неревматического (неспецифического) миокардита По тяжести течения выделяют три варианта. • Легкий (слабо выраженный). • Средней тяжести (умеренно выраженный). • Тяжелый (ярко выраженный). Этиология.Из представленной классификации вытекает чрезвычайное разнообразие факторов, приводящих к развитию миокардита. Наиболее часто причиной миокардита является инфекция. Патогенез.Различные этиологические факторы вызывают повреждение миокарда и высвобождение («демаскирование», или обнажение) его антигенов. Иммунокомпетентная система обусловливает выработку проти-вомиокардиальных антител, которые участвуют в образовании иммунных комплексов, приводящих к дальнейшему повреждению миокарда. Наряду с этим развивается иммунная реакция замедленного типа, в результате которой Т-лимфоциты становятся «агрессивными» в отношении миокарди-альной ткани. Миокард, таким образом, повреждается двумя путями: ин-фекционно-токсическим и иммунным. Эти пути находят свое отражение в сроках развития миокардита — в раннем или же в более отдаленном периоде инфекционного заболевания (схема 11). Клиническая картина.Проявления миокардита определяются следующими факторами: 1) временной связью симптомов болезни с воздействием этиологических факторов; 2) выраженностью морфологических изменений (степень распространенности повреждения миокарда воспалительным процессом). На I этапе диагностического поиска наибольшее значение имеет выявление субъективных ощущений и связи их с перенесенной инфекцией. Заболевание встречается чаще в возрасте 20 — 30 лет. Миокардит развивается спустя короткое время после инфекций или интоксикаций, значительно чаще после гриппа и других вирусных инфекций. Больные миокардитом наиболее часто предъявляют жалобы на различного рода болевые ощущения в области сердца. Существенный признак — неангинозное их происхождение: боли длительные, не связаны с физической нагрузкой, носят самый разнообразный характер (колющие, ноющие, тупые, жгучие, но практически никогда не сжимающие, как у больных с ишемической болезнью сердца — ИБС). Иногда больные предъявляют жалобы на неопределенного характера неприятные ощущения в области сердца. Ощущение сердцебиения, перебоев у больных миокардитом большого значения для диагноза не имеет, однако их появление вместе с другими признаками указывает на «заинтересованность» сердца и направляет диагностический поиск по правильному пути. Большую роль для постановки правильного диагноза играют симптомы сердечной недостаточности, выраженные в различной степени: одышка при нагрузке или в покое, тяжесть в области правого подреберья вследствие увеличения печени, отеки ног, «застойный» кашель, уменьшение выделения мочи. Сами по себе эти симптомы не свидетельствуют о миокардите, так как встречаются при различных заболеваниях сердца, но их наличие и сочетание с другими симптомами указывают на тяжесть поражения сердечной мышцы. Повышенная утомляемость, слабость, субфебрилитет достаточно часто наблюдаются у больных миокардитами, однако они в'значительно большей степени обусловлены постинфекционной астенией. Таким образом, перечисленные симптомы встречаются при многих заболеваниях сердечно-сосудистой системы и не должны рассматриваться как обязательные клинические признаки миокардита. Однако их следует учитывать при обращении больного к врачу после перенесенного острого респираторного, кишечного или неясного лихорадочного заболевания. Больных необходимо тщательно обследовать, включая регистрацию ЭКГ. На II этапе диагностического поиска наиболее значимым для диагноза миокардита является обнаружение следующих симптомов: приглушения I тона, ритма галопа, систолического шума на верхушке сердца, нарушений ритма (преимущественно экстрасистолии), а также расширения границ сердца. Значительное расширение границ сердца характерно для миокардита тяжелого течения. Однако и эти симптомы не имеют специфического диагностического значения, так как встречаются при других заболеваниях, сопровождающихся поражением миокарда со снижением его сократительной функции. Могут наблюдаться также симптомы сердечной недостаточности в виде акроцианоза, положения ортопноэ, отеков, набухания шейных вен, одышки, мелкопузырчатых незвонких (застойных) хрипов в нижних отделах легких, увеличения печени. Естественно, что симптомы сердечной недостаточности отражают снижение сократительной функции миокарда, и, если подтвердится диагноз миокардита, они будут указывать на значительную тяжесть его течения и распространенность поражения миокарда (диффузный миокардит). Однако на этом этапе можно не обнаружить признаков сердечной недостаточности. Тогда следует предположить легкое течение миокардита (в подобных случаях диагноз будет основываться на анамнестических данных и результатах лабораторно-инструментальных методов исследования) или наличие другого заболевания, протекающего с жалобами, сходными с предъявляемыми больными миокардитом (например, нейроциркуляторная дистония). Следует помнить, что увеличение сердца, признаки сердечной недостаточности могут появляться не только при миокардите, но и при другой группе заболеваний (например, при клапанных пороках сердца, ИБС с развитием аневризмы сердца, болезнях «накопления» с вовлечением в процесс миокарда, идиопатической кардиомиопатии). В связи с этим поиск симптомов, отвергающих или подтверждающих наличие этих заболеваний, весьма важен (естественно, что полученные данные надо сопоставлять с анамнезом, а в дальнейшем и с данными лабораторно-инстру-ментальных методов исследования). На II этапе диагностического поиска могут быть выявлены симптомы заболевания, явившегося причиной развития миокардита (например, дис-семинированной красной волчанки, инфекционного эндокардита и пр.). Их обнаружение при несомненных признаках поражения миокарда будет свидетельствовать об этиологии миокардита. На III этапе диагностического поиска возможно обнаружение симптомов трех групп: 1) подтверждающих или исключающих поражение миокарда; 2) указывающих на остроту воспалительного процесса (неспецифи 3) уточняющих диагноз заболевания, которое может привести к раз Электрокардиографическое исследование обязательно в диагностике миокардита. Значение полученных данных может быть различным. • Отсутствие каких-либо изменений на ЭКГ делает диагноз миокар • Выявление «неспецифических» изменений конечной части желу • При миокардите отмечается «динамичность» изменений на ЭКГ, • При хроническом течении миокардита (обычно тяжелого или сред • Сходные изменения на ЭКГ могут наблюдаться и при других за Рентгенологическое обследование больных с выявленным миокардитом позволяет уточнить степень увеличения сердца в целом и отдельных его камер. При тяжелых диффузных миокардитах увеличены все отделы сердца, имеются признаки нарушения кровообращения в малом круге в виде усиления легочного рисунка и расширения корней легких. Для миокардитов более легкого течения характерно увеличение только левого желудочка. Отсутствие изменений со стороны сердца делает диагноз миокардита проблематичным (во всяком случае, тяжелых его форм), хотя и не исключает полностью. Рентгенологическое исследование позволяет исключить в качестве причины увеличения сердца экссудативный перикардит, при котором отмечается своеобразная «круглая» тень сердца при отсутствии пульсации по наружному ее контуру. Эхокардиографическое исследование при миокардитах имеет различную диагностическую ценность. • При наличии увеличенного сердца данные эхокардиограммы позво • Позволяет более точно определить выраженность дилатации раз • Позволяет выявить признаки тотальной гипокинезии миокарда при • Не позволяет дифференцировать дилатационную кардиомиопатию Результаты лабораторного исследования не являются доказательными для диагностики миокардита. У больных с заподозренным на предыдущих диагностических этапах миокардитом лабораторные методы позволяют: • Доказать наличие перенесенной инфекции: обнаружение повышен а) увеличение числа нейтрофильных лейкоцитов со сдвигом лейко б) диспротеинемию (увеличение содержания а2-глобулинов и фиб • Обнаружить в период наиболее выраженного повреждения миокар • Доказать иммунное происхождение воспалительных изменений ми а) положительная реакция торможения миграции лейкоцитов в б) уменьшение количества Т-лимфоцитов в периферической крови; в) повышение содержания в сыворотке крови иммуноглобулинов г) обнаружение в повышенном титре циркулирующих иммунных д) появление в сыворотке крови в повышенном титре ревматоидно • Подтвердить наличие «фонового» заболевания, способствовавшего В целом для миокардита более характерно частое отсутствие или же «скромность» лабораторных сдвигов, чем их выраженные изменения, как при ревматическом миокардите с высокой степенью активности процесса. С учетом данных всех этапов диагностического поиска диагноз миокардита можно поставить с достаточной убедительностью. Иногда, однако, необходимо использовать и другие методы исследования, включенные в дополнительную схему. К этим методам следует прибегать далеко не во всех случаях. Методы исследования центральной гемодинамики не являются существенными и обязательными для диагностики миокардита. Выявляя ту или иную степень нарушения насосной функции сердца, они объективизируют выраженность сердечной недостаточности. Наряду с этим динамические изменения показателей центральной гемодинамики в процессе лечения позволяют оценить эффективность проводимой терапии. Радионуклидные методы (201Т1) позволяют доказать наличие очагов кардиосклероза у больных с тяжелым течением миокардита. Отсутствие крупноочагового кардиосклероза при правильно проведенной сцинтигра-фии — важный довод против ИБС. Эндомиокардиальная биопсия заключается во введении в полость правого желудочка (через подключичную и верхнюю полую вены) специального зонда — биотома с целью получения кусочка эндокарда и миокарда для последующего гистохимического и электронно-микроскопического исследования. Метод используют для дифференциальной диагностики тяжелых неясных поражений миокарда только в специализированных лечебных учреждениях. Исследование обладает высокой информативностью и позволяет дифференцировать многие поражения миокарда. Диагностика. Для постановки правильного диагноза необходимо выявить ряд признаков. • Наличие инфекции, доказанной лабораторно или клинически • Изменение звуковой характеристики (ослабление I тона, ритм гало • Патологические изменения на ЭКГ (включая нарушения фазы ре- • Повышение активности сывороточных ферментов: суммарной ЛДГ, • Увеличение сердца, обнаруживаемое при рентгенологическом или • Сердечная недостаточность (выраженная в различной степени). Субъективные признаки (многообразные жалобы больных) в перечисленные признаки миокардита не входят вследствие их неспецифичности. Синдром иммунных нарушений также не включен, так как далеко не у всех больных миокардитом эти сдвиги выявляются. Все перечисленные симптомы миокардита могут быть выражены в различной степени, что дает основание выделить заболевание легкой, средней тяжести и тяжелой формы (слабо выраженный, умеренно выраженный и ярко выраженный миокардит). 1. Слабо выраженный миокардит (легкое течение): общее состояние 2. Умеренно выраженный миокардит (средней тяжести): выраженное 3. Ярко выраженный (тяжелое течение): синдром поражения миокар Диагностика миокардита средней тяжести и особенно тяжелого течения осуществляется с достаточно большой определенностью. Распознать миокардит легкого течения значительно сложнее, так как многие симптомы напоминают проявления нейроциркуляторной дистонии, возникшей (чаще обострившейся) после перенесенной неспецифической (обычно респираторной) инфекции. Как правило, о перенесенном миокардите легкого течения судят ретроспективно, после ликвидации всех симптомов. Естественно, что такой диагноз не всегда может быть достаточно убедительным. Особые формы миокардита. Среди особых форм заболевания следует специально выделить идиопатический миокардит Абрамова—Фидлера, называемый еще изолированным. Его относят к числу крайне тяжелого поражения сердечной мышцы аллергического генеза, довольно быстро приводящего к смерти. Причиной смерти могут быть прогрессирующая сердечная недостаточность, тяжелые, опасные для жизни расстройства ритма и проводимости, эмболии разной локализации, источником которых служат внутрисердечные (межтрабекулярные) тромбы. Смерть может наступить внезапно. Причины болезни остаются неизвестными. Предполагают инвазию вирусов в миокард и неспецифическое аллергическое воспаление. В клинической картине может доминировать выраженный ангинозный синдром, напоминающий ИБС. Болезнь может начинаться остро, но чаще развивается постепенно, на первых этапах доброкачественно. Затем наблюдаются увеличение сердца и постепенно прогрессирующая сердечная недостаточность, рефрактерная к проводимой терапии. Формулировка развернутого клинического диагнозамиокардита учитывает классификацию и основные клинические особенности. Она включает следующие пункты: 1) этиологический фактор (если точно известен); 2) клинико-патогенетический вариант (инфекционный, инфекци-онно-токсический, аллергический, в том числе инфекционно-аллергичес-кий, типа Абрамова—Фидлера и пр.); 3) тяжесть течения (легкий, сред- ней тяжести, тяжелый); 4) характер течения (острое, подострое, хроническое); 5) наличие осложнений: сердечная недостаточность, тромбоэмбо-лический синдром, нарушения ритма и проводимости, относительная недостаточность митрального и(или) трикуспидального клапана и пр. Лечение.При назначении лечения больным миокардитом учитывают этиологический фактор; патогенетические механизмы; выраженность синдрома поражения миокарда (в частности, наличие сердечной недостаточности и нарушений ритма и проводимости). • Воздействие на этиологический фактор предусматривает: 1) борьбу с инфекцией; 2) лечение заболевания, на фоне которого развился миокардит; 3) устранение различных внешних патогенных воздействий. 1. Больным с инфекционными и инфекционно-токсическими миокар 2. Лечение заболевания, на фоне которого развился миокардит (на 3. Устранение воздействия различных внешних патогенных факторов • Патогенетическая терапия предусматривает воздействие на: 1. Учитывая современные представления об инфекционных миокардитах как заболеваниях инфекционно-аллергических, в основе которых лежит сенсибилизация миокарда, целесообразно назначать иммуносупрес-соры, в частности глюкокортикоидные препараты. Их применяют в следующих клинических ситуациях: а) при миокардитах тяжелого течения; б) при острых миокардитах, в период обострения хронических форм; в) при наличии острофазовых показателей и особенно показателей иммунного воспаления. Преднизолон назначают обычно в умеренных дозах — 15 — 30 мг/сут в течение 2 — 5 нед. При миокардитах тяжелого течения типа Абрамова — Фидлера иногда назначают значительно большие дозы (60 — 80 мг), однако клинический эффект достигается далеко не всегда. При снижении дозы преднизолона следует принимать аминохиноли-новые производные: хингамин (делагил), гидроксихлорохин (плаквенил) по 1 таблетке (0,25 г; 0,2 г) 1 —2 раза в сутки в течение 4 — 8 мес. Больным миокардитом легкого течения иммуносупрессоры (особенно кортикостероиды) не назначают. 129 2. Для воздействия на неспецифический компонент воспаления при 3. На определенных стадиях развития миокардита повышается содер 4. Применение средств, улучшающих метаболические процессы в ми К таким средствам относятся рибоксин (0,25 г 3 — 4 раза в день), оро-тат калия (0,25 г 4 раза в день). Они играют лишь вспомогательную роль в лечебном комплексе и не могут заменить кортикостероиды и НПП. • Воздействие на синдром поражения миокарда предусматривает лечение: 1) сердечной недостаточности; 2) нарушений ритма и проводимости; 3) тромбоэмболического синдрома. 1. Сердечная недостаточность, как отмечалось, наблюдается при 2. Необходимость в коррекции нарушений ритма и проводимости воз Назначают различные лекарственные средства, устанавливают постоянные кардиостимуляторы, работающие в разных режимах. 3. Тромбоэмболический синдром наблюдается у больных с тяжелым течением миокардита (чаще всего при миокардите типа Абрамова — Фид-лера). Лечение проводится согласно общепринятым принципам (антикоа-гулянтная и фибринолитическая терапия). Прогноз.При миокардитах легкого и среднего течения прогноз благоприятен. Он значительно серьезнее при миокардите тяжелого течения, а при миокардите типа Абрамова — Фидлера неблагоприятный. Профилактика.Профилактика миокардитов включает мероприятия по предупреждению инфекций (санитарно-гигиенические, эпидемиологические), рациональное лечение инфекционных процессов, санацию хронических очагов инфекции, рациональное и строго обоснованное применение антибиотиков, сывороток и вакцин. ПЕРИКАРДИТ Среди различных болезней перикарда основное место принадлежит воспалительным — собственно перикардитам; другие формы поражения (кисты, новообразования) встречаются реже. Перикардит — воспалительное заболевание околосердечной сумки и наружной оболочки сердца, являющееся чаще всего местным проявлением какого-либо общего заболевания (туберкулез, ревматизм, диффузные заболевания соединительной ткани) или сопутствующее заболевание миокарда и эндокарда. Классификация.В настоящее время различные формы патологического процесса в перикарде подразделяют на основе клинико-морфологи-ческих признаков [Гогин Е.Е., 1979]. I. Перикардиты. А. Острые формы: 1) сухой или фибринозный; 2) выпотной или экссудативный (серозно-фибринозный и геморрагический), протекающий с тампонадой сердца или без тампонады; 3) гнойный и гнилостный. Б. Хронические формы: 1) выпотной; 2) экссудативно-адгезив- ный; 3) адгезивный («бессимптомный», с функциональными нарушениями сердечной деятельности, с отложением извести, с экстраперикардиальными сращениями, констриктивный). II. Накопление в полости перикарда содержимого невоспалительного происхождения (гидро-, гемо-, пневмо- и хилоперикард). III. Новообразования: солитарные, диссеминированные, осложненные IV. Кисты (постоянного объема, увеличивающиеся). Этиология.Причины, ведущие к развитию болезни, разнообразны: • Вирусная инфекция (грипп А и В, Коксаки А и В, ECHO). • Бактериальная инфекция (пневмококки, стрептококки, менинго • Туберкулез, паразитарная инвазия (редко). • Системные заболевания соединительной ткани (наиболее часто при • Аллергические заболевания (сывороточная болезнь, лекарственная • Метаболические факторы (уремия, микседема, подагра). • Массивная рентгенотерапия (лучевое поражение). • Инфаркт миокарда (в раннем и отдаленном периоде). • Операции на сердце и перикарде. Из представленной классификации следует, что: 1) перикардит может быть самостоятельным заболеванием с опреде 2) перикардит может быть частью другого заболевания, и клиничес 3) выраженность симптомов перикардита может варьировать: так, в Патогенез.Механизмы развития болезни неоднородны и обусловливаются следующими факторами: 1) непосредственным токсическим воздействием на перикард, напри 2) гематогенным или лимфогенным распространением инфекции; 3) непосредственным воздействием патологического процесса на пе 4) аллергическим механизмом (по типу аутоагрессии — «антительный» Основные механизмы патогенеза перикардита представлены на схеме 12. Таким образом, существует два основных пути повреждения перикарда — непосредственное воздействие патогенного агента и развитие воспаления на иммунной основе. Клиническая картина.Проявления заболевания складываются из ряда синдромов: 1) синдром поражения перикарда (сухой, выпотной, слипчивый пери 2) синдром острофазных показателей (отражает реакцию организма 3) синдром иммунных нарушений (наблюдается при иммунном генезе 4) признаки другого заболевания (являющегося фоном для пораже
Схема 12. Патогенез перикардита Сухой перикардит.На I этапе диагностического поиска выявляют жалобы больного на боль в области сердца, повышение температуры тела, одышку, нарушение общего самочувствия. Боль при сухом перикардите имеет наибольшее диагностическое значение и в отличие от болей при других заболеваниях сердца (в частности, при ИБО имеет ряд особенностей: 1) локализуется в области верхушки сердца, внизу грудины, непо 2) иррадиирует в шею, левую лопатку, эпигастрий, однако это не яв 3) интенсивность болей колеблется в широких пределах (от незначи 4) усиливаются боли при дыхании и ослабевают в положении сидя с Симптомы общего характера, повышение температуры тела указывают лишь на переносимую (или перенесенную ранее) инфекцию. Естественно, что на I этапе диагностического поиска могут быть выявлены также жалобы, обусловленные заболеванием, приведшим к развитию перикардита (например, боли в суставах при ревматоидном артрите со всеми характерными признаками; кашель с выделением мокроты, похудание при опухоли легкого и пр.). На II этапе диагностического поиска наиболее существенным признаком является обнаружение шума трения перикарда. Шум имеет ряд особенностей: 1) может быть преходящим, как в первые дни после острого инфаркта миокарда, или существовать длительное время (при уремическом перикардите); 2) может быть грубым и громким, даже определяться при пальпации, 3) воспринимается как скребущий, усиливающийся при надавливании 4) может состоять из трех компонентов: первый — непосредственно Основные задачи диагностического поиска на III этапе: 1) выявление критериев, позволяющих установить (или подтвердить) 2) установление этиологии заболевания, а также степени активности 3) уточнение характера заболевания, приведшего к развитию пери Электрокардиографическое исследование имеет большое значение, так как позволяет дифференцировать боли при остром перикардите от болей, обусловленных острым инфарктом миокарда. При перикардите отмечаются: 1) чаще во всех трех стандартных отведениях (ив ряде грудных) куполообразный подъем сегмента ST; 2) отсутствие дискордантности в изменениях сегмента ST; 3) отсутствие патологического зубца Q, что позволяет исключить острый инфаркт миокарда. Лабораторные исследования имеют относительное значение для диагноза и показывают обычно изменения двоякого рода: 1) преходящий подъем «кардиоспецифических» ферментов (МВ-фракции КФК, повышение уровня •«сердечных» фракций ЛДГ—ЛДГ-1 и ЛДГ-2, умеренное повышение ACT и АЛТ); 2) более часто обнаруживаются изменения лабораторных анализов, имеющих отношение к •«фоновому» заболеванию, обусловливающему развитие острого перикардита (например, изменения, связанные с СКВ или инфарктом миокарда, острой пневмонией или вирусной инфекцией). Сами по себе эти лабораторные сдвиги не имеют значения для диагноза перикардита, однако они демонстрируют «активность» основного заболевания. Диагностика.Проявления сухого перикардита складываются из трех симптомов: боль характерной локализации, шум трения перикарда, изменения на ЭКГ. Экссудативный перикардит.На I этапе диагностического поиска больные предъявляют жалобы, сходные с теми, что наблюдаются при сухом перикардите. Однако можно выделить характерные особенности экссудативного перикардита: 1) боль, бывшая достаточно острой при сухом перикардите, постепен 2) появляется одышка при физической нагрузке, которая становится 3) появляется сухой кашель, а иногда рвота вследствие давления экс Эти симптомы не являются патогномоничными для выпотного перикардита и становятся объяснимыми при выявлении выпота в полости перикарда. Вместе с тем быстрота появления симптомов определяется скоростью нарастания выпота: при медленном появлении жидкости больной может не предъявлять никаких жалоб. Если экссудативный перикардит развивается на фоне инфекции, то могут наблюдаться такие неспецифические симптомы, как повышение температуры тела, потливость и пр. На II этапе диагностического поиска наиболее существенным является поиск признаков наличия жидкости в полости перикарда. 1) расширение границ сердечной тупости во все стороны (это наблю 2) в большинстве случаев верхушечный толчок и другие пульсации в 3) тоны сердца глухие и сочетаются с шумом трения перикарда: если 4) появляется так называемый парадоксальный пульс — ослабление 5) вследствие повышения венозного давления отмечается набухание На III этапе диагностического поиска существенное значение для установления диагноза имеют электрокардиографическое, рентгенологическое и эхокардиографическое исследования. Электрокардиограмма отражает изменения, сходные с наблюдаемыми при сухом перикардите: подъем сегмента ST с последующей инверсией зубца Т и отсутствием патологического зубца Q; часто отмечается сниженный вольтаж комплекса QRS, по мере рассасывания экссудата вольтаж возрастает. Рентгенологическое исследование грудной клетки выявляет: 1) расширение тени сердца, приближающейся по форме к треуголь 2) уменьшение пульсации по внешнему контуру сердечной тени, вну Эхокардиография позволяет определить даже небольшие количества жидкости в полости перикарда: появляются «эхо-пространства» между неподвижным перикардом и колеблющимся при сокращениях сердца эпикардом. Другой признак — указание на наличие жидкости над передней и задней стенками сердца (при больших выпотах) или только над задней стенкой (при меньшем количестве жидкости). Из дополнительных инструментальных методов, позволяющих выявить наличие жидкости в полости перикарда, применяют ангиокардио- график). При введении контрастного вещества в полость правого сердца четко контурируемые правые отделы сердца отделены пространством от внешнего контура сердца вследствие наличия жидкости в полости перикарда. Родионуклидный метод исследования также расширяет возможности подтверждения выпотного перикардита. Радиоизотопный препарат (коллоидный сульфид технеция) вводят в локтевую вену, после чего проводят сканирование сердца с помощью специального счетчика и записывающего устройства. При наличии жидкости в полости перикарда между легкими и тенью сердца, а также между сердцем и печенью определяется пространство, свободное от изотопа. Оба метода в настоящее время практически не используются в связи с большей точностью и неинвазивным характером эхокардиографического исследования. Лабораторное исследование включает прежде всего анализ перикар-диального выпота. Следует знать, что для перикардиального парацентеза существуют определенные показания: а) симптомы тампонады сердца (значительное расширение тени, рез б) подозрение на наличие гноя в полости перикарда; в) подозрение на опухолевое поражение перикарда. Первые два показания являются абсолютными. Если перикардиальная жидкость имеет воспалительное происхождение, то относительная плотность ее 1,018—1,020, содержание белка превышает 30 г/л, реакция Ривальты положительная. Среди лейкоцитов могут преобладать нейтрофилы (если перикардит развивается после перенесенной пневмонии или другой инфекции) или лимфоциты (при хроническом течении болезни туберкулезной этиологии, а также при неизвестной этиологии — идиопатический перикардит). В экссудате при опухолевых перикардитах удается обнаружить атипические клетки. Если перикардит является «спутником» лимфогранулематоза, то можно выявить клетки Березовского —Штернберга. При так называемом холестериновом выпоте при микроскопии видны кристаллы холестерина, детрит и отдельные клеточные элементы в стадии жирового перерождения. Бактериологическое исследование жидкости неэффективно для обнаружения флоры. Другая группа лабораторных данных относится к проявлениям основного заболевания, приведшего к развитию перикардита (например, обнаружение LE-клеток, антител к ДНК и РНК при системной красной волчанке или обнаружение ревматоидного фактора при ревматоидном артрите). Критериями активности текущего воспалительного процесса (любого генеза) являются неспецифические острофазовые показатели (увеличение СОЭ, содержания аг-глобулинов, фибриногена, появление СРБ, изменение лейкоцитарной формулы). Диагностика. Выпотной перикардит диагностируют на основании следующих признаков: 1) расширение границ сердца с резким ослаблением пульсации его контура, 2) отсутствие верхушечного толчка (или расположение его в пределах сердечной тупости), 3) глухость сердечных тонов, иногда в сочетании с шумом трения перикарда, 4) парадоксальный пульс (симптом необязателен), 5) повышение венозного давления, 6) изменения на ЭКГ, эхокардиографические признаки наличия жидкости в полости перикарда. Констриктивный перикардит.Констриктивный (слип-чивый) перикардит чаще диагностируется у мужчин, чем у женщин (2 — 5:1), в возрасте 20 — 50 лет и представляет собой исход выпотного перикардита. Однако часто констриктивный перикардит возникает без фазы накопления жидкого выпота или после его рассасывания. Наиболее выраженные рубцовые изменения перикарда с последующим отложением извести развиваются как исход гнойного или туберкулезного перикардита, а также гемоперикарда или геморрагического перикардита любой этиологии. Менее выраженные изменения перикарда наблюдаются при ревматических панкардитах. Последние способствуют также поражению клапанного аппарата с формированием порока сердца. Утолщение перикарда (часто до 1 см) с отложением извести формирует ригидную оболочку вокруг сердца, препятствующую диастолическому расслаблению желудочков. Рубцовые процессы могут также распространяться на устья полых вен и фиброзную оболочку печени. В начале диастолы желудочки быстро наполняются кровью, но к концу ее приток крови в правый желудочек резко нарушается. Все это ведет к падению давления в яремных венах во время быстрого наполнения желудочков и значительному его подъему в конце диастолы. Давление в венах большого круга резко повышается, что способствует увеличению печени, асциту и отекам. На I этапе диагностического поиска при незначительных изменениях перикарда жалобы больных могут быть неспецифическими (слабость, повышенная утомляемость); иногда отмечается тяжесть в области правого подреберья за счет застоя крови в печени. Обычно не представляется возможным при расспросе выявить ранее перенесенный острый перикардит. При длительном течении болезни этиологию процесса не удается установить, при длительности до года этиология определяется более точно. При выраженной констрикции и повышении венозного давления жалобы больных более определенны: 1) появление асцита (характерно, что отеки появляются вслед за асци 2) одутловатость и чувство «набухания» лица в горизонтальном поло 3) уменьшение выделения мочи. На II этапе диагностического поиска наиболее существенными признаками является обнаружение застойных явлений в большом круге кровообращения: 1) набухание яремных вен, особенно выраженное в горизонтальном 2) асцит различной степени выраженности; 3) увеличение печени, а при длительном течении болезни — увеличе 4) желтушность кожных покровов вследствие выраженного венозного 5) при длительном течении болезни развивается кахексия верхней по Кроме этих диагностически важных симптомов, могут наблюдаться другие, не являющиеся обязательными, но их наличие также обусловлено поражением сердца и особенностями гемодинамики: 1) парадоксальный пульс: при вдохе наполнение пульса на лучевой 2) мерцательная аритмия (распространение склеротического процесса 3) трехчленный ритм (за счет появления дополнительного тона в диа Размеры сердца обычно не увеличены, шумы не выслушиваются. Однако это не является обязательным, так как при констриктивном перикардите, развивающемся у больных ревматизмом или хроническими диффузными заболеваниями соединительной ткани, могут формироваться клапанные пороки с увеличением полостей сердца и измененной звуковой картиной. При быстром развитии констрикции асцит и гепатомегалия развиваются быстро, однако асцит менее выражен и не сопровождается кахексией. На III этапе диагностического поиска можно получить большое количество данных, подтверждающих первоначальную диагностическую концепцию. Рентгенологическое исследование является наиболее значимым. Оно помогает выявить обызвествление перикарда и отсутствие застойных явлений в легких, что весьма существенно для дифференциации причин, обусловливающих выраженные застойные явления в большом круге кровообращения. Однако надо помнить, что изолированная кальцификация перикарда может не сопровождаться констриктивным синдромом, а констрик-тивный синдром может быть и без признаков кальцификации перикарда. Размеры сердца у больных с констриктивным перикардитом, как правило, не увеличены, что имеет значение при дифференциальной диагностике констриктивного перикардита и других заболеваний сердца, ведущих к выраженной правожелудочковой недостаточности. У пожилых размеры сердца могут быть увеличены (вследствие, например, артериальной гипертензии или в случаях развития констриктивного перикардита на фоне ревматического порока сердца; однако последнее сочетание считается редким). Сердце может быть увеличено также в случае сочетания перикардита с тяжелым миокардитом (естественно, что такое заключение делается ретроспективно, так как с момента острого перикардита и миокардита до выявления констриктивного синдрома проходит много времени). Существенным фактором надо признать, что сердце у таких больных увеличено тотально в отличие от больных с пороками сердца, у которых отмечается изолированное (или преимущественное) увеличение отдельных камер сердца. Электрокардиограмма отражает неспецифические признаки, во многом сходные с наблюдаемыми у больных с выпотом в полость перикарда. 1. Снижение вольтажа комплекса QRS и признаки нарушения внут-рижелудочковой проводимости. 2. Увеличение и зазубренность зубца Рц; зубец PVl сходен с Я-mitrale, 3. Уплощение или инверсия зубца Т в различных отведениях. Лабораторные исследования при констриктивном перикардите проводятся с целью: 1) установления этиологии заболевания, что оказывается возможным нечасто; 2) определения вовлечения в патологический процесс печени (вследствие хронического застоя крови или утолщения фиброзной оболочки) и наличия, а также выраженности функциональных ее изменений (прежде всего следует обращать внимание на степень снижения уровня альбумина сыворотки, повышение уровня сывороточных ферментов ACT и АЛТ, снижение уровня протромбина и холинэстеразы, а также повышение содержания билирубина). Диагностика.Констриктивный перикардит распознают на основании следующих признаков: 1. Повышение венозного давления при отсутствии признаков пораже 2. Асцит и увеличение печени. 3. Отсутствие пульсации по контуру сердца. 4. Обнаружение обызвествления перикарда. 5. Недостаточное диастолическое расслабление желудочков (обнару Формулировка развернутого клинического диагноза.Развернутый клинический диагноз перикардита формулируют с учетом следующих компонентов: 1) этиологии перикардита (если имеются точные сведения); 2) клинико-морфологической формы (сухой, выпотной, слипчивый); 3) характера течения (острый, рецидивирующий, хронический); 4) нали При обследовании больного прежде всего следует выявить форму поражения перикарда, а затем на основании тех или иных симптомов установить этиологию заболевания. В ряде случаев установить этиологию не удается при самом тщательном анализе клинической картины. В таких случаях говорят об идиопатическом перикардите (все же можно предположить вирусную или туберкулезную природу, хотя это трудно доказать определенно). Лечение.Лечебные мероприятия при перикардитах проводятся с учетом: 1) этиологии процесса (если ее удается установить); 2) механизмов патогенеза; 3) клинико-морфологической формы (сухой, выпотной, слипчивый); 4) выраженности тех или иных синдромов, определяющих тяжесть заболевания. Воздействие на этиологические факторы предусматривает: 1. Лечение «основного» заболевания, на фоне которого развился пе 2. Воздействие на инфекцию, грибковые и паразитарные патогенные 3. Устранение профессиональных и прочих вредных воздействий. • Учитывая, что перикардит может явиться частью какого-либо другого заболевания, необходимо проводить терапию, направленную на борьбу с этим заболеванием (например, кортикостероидная терапия системной красной волчанки, терапия препаратами золота или D-пеницилламином ревматоидного артрита, цитостатические препараты при распространении лимфогранулематозного процесса на листки перикарда). В то же время при перикардите в остром периоде инфаркта миокарда (эпистенокардитический перикардит), равно как при перикардите в терминальной стадии хронической почечной недостаточности, не требуется каких-то специальных мер. • Если в происхождении перикардита отчетливо доказана роль инфек При перикардитах туберкулезной этиологии следует длительно проводить антибактериальную терапию стрептомицином в сочетании со фти-вазидом и другими противотуберкулезными препаратами (ПАСК, метазид и пр.). Недостаточный эффект антибиотиков является основанием для перехода к другим препаратам — из группы цефалоспоринов (кефзол, цепо-рин), а также рифадину, рифампицину и пр. Препараты назначают в адекватных дозах и на достаточный срок. Если доказана роль грибковых или паразитарных агентов в происхождении заболевания, то следует использовать соответствующие препараты (нистатин, фузидин и пр.). • Устранение воздействия профессиональных и прочих внешних па Воздействие на механизмы патогенеза предусматривает прежде всего иммуносупрессивную терапию. Учитывая, что в большинстве случаев перикардиты имеют аллергический патогенез, особенно при экссудативных формах любой этиологии (естественно, кроме опухолевых и протекающих с нагноением), целесообразно проводить иммуносупрессивную терапию кортикостероидами (пред-низолон в умеренных дозах — 20 — 30 мг/сут). Преднизолон показан и при перикардитах туберкулезной этиологии в обязательном сочетании с противотуберкулезными препаратами (если обратное развитие процесса задерживается). Преднизолон является и средством лечения основного заболевания (СКВ, склеродермия, дерматомиозит и пр.). Целесообразно использование преднизолона (15 — 20 мг) в сочетании с нестероидными противовоспалительными средствами (НПП): индомета-цин, вольтарен. При перикардите, являющемся составной частью постинфарктного синдрома, преднизолон в сочетании с НПП представляется наиболее оптимальной комбинацией. В сочетании с НПП преднизолон применяют при идиопатических рецидивирующих (обычно доброкачественно текущих) перикардитах. При каждом рецидиве курс сочетанной терапии дает положительный эффект. Состояние больного может определяться выраженностью отдельных синдромов: болевого, отечно-асцитического, тампонадой сердца, выраженными сращениями листков перикарда. В связи с этим необходимо проведение специальных мероприятий: а) при сильных болях в области сердца прием ненаркотических б) отечно-асцитический синдром при развитии констриктивного пери в) при симптомах тампонады сердца — срочное проведение пункции г) развитие симптомов констрикции является показанием к операции Прогноз.Наиболее неблагоприятен прогноз при гнойных и опухолевых перикардитах. Своевременное лечение сухого или выпотного перикардита полностью ликвидирует симптомы заболевания. Прогноз констриктивного перикардита существенно улучшается после успешно проведенной перикардэктомии. Профилактика.Своевременное лечение заболеваний, приводящих к вовлечению в патологический процесс перикарда, существенно уменьшает вероятность развития перикардита. ПРИОБРЕТЕННЫЕ ПОРОКИ СЕРДЦА Порок сердца — давнее, сохранившееся до настоящего времени обозначение врожденного или приобретенного морфологического изменения клапанного аппарата, перегородок сердца и отходящих от него крупных сосудов. В данной главе будут рассмотрены приобретенные пороки сердца — состояния, развившиеся в течение жизни больного в результате заболеваний или травматических повреждений сердца. Сущность заболевания состоит в том, что в результате укорочения створок клапана (недостаточность) или сужения отверстия (стеноз), часто сочетающихся с изменениями подклапанного аппарата (укорочение и деформация сухожильных хорд и сосочковых мышц), возникают расстройства внут-рисердечной гемодинамики с последующим развитием компенсаторной гиперфункции и гипертрофии соответствующих камер сердца. В дальнейшем в результате нарушения сократительной функции миокарда возникают расстройства в том или ином круге кровообращения. Таким образом, при про-грессировании клапанного поражения пороки сердца закономерно проходят ряд стадий. В связи с этим клиническая картина болезни при одном и том же пороке сердца у разных больных будет существенно различаться. Наиболее часто встречаются пороки митрального клапана (50 — 70 % по данным различных авторов), несколько реже — аортального (8 — 27 %). Изолированные пороки трехстворчатого клапана встречаются не чаще чем в 1 % случаев, однако в комбинации с пороками других клапанов поражение данного клапана отмечается примерно у половины больных. Характер поражения клапана (недостаточность или стеноз отверстия) накладывает отпечаток на течение болезни. Причины развития приобретенных пороков сердца весьма разнообразны, однако наиболее частой из них является ревматизм (не менее 90 % всех случаев). Классификация, предложенная Н.М. Мухарлямовым и соавт. (1978), унифицирует терминологию приобретенных пороков сердца. Название порока включает название пораженного клапана и отражает характеристику самого порока (недостаточность или стеноз отверстия). Перед названием порока указывают его происхождение (этиология), после названия — осложнения и стадию недостаточности кровообращения (если она развивается). В клинической картине заболевания выделяют две группы симптомов: 1) прямые признаки порока, обусловленные нарушением функционирования клапанного аппарата (так называемые клапанные признаки); 2) косвенные признаки порока, обусловленные компенсаторной гипертрофией и дилатацией соответствующих камер сердца, а также нарушением кровообращения в различных сосудистых областях. Прямые (клапанные) признаки являются критериями наличия того или иного порока сердца. Их обнаружение позволяет поставить диагноз поражения клапана. Наличие косвенных признаков указывает на тяжесть поражения клапана и степень расстройства гемодинамики. Однако наличие лишь косвенных признаков не дает оснований для постановки диагноза порока сердца. ПОРОКИ МИТРАЛЬНОГО КЛАПАНА Недостаточность левого предсердн о-желу-дочкового отверстия (митрального) клапана,или митральная недостаточность,— патологическое состояние, при котором створки двустворчатого клапана не закрывают полностью митральное отверстие и во время систолы желудочков происходит обратный ток крови из левого желудочка в левое предсердие (так называемая митральная регургитация). Это возможно в двух ситуациях. • Во время систолы желудочков происходит неполное смыкание ство • Митральная регургитация возникает вследствие нарушения слажен Относительная митральная недостаточность возникает вследствие разнообразных причин: а) при расширении полости левого желудочка створки митрального б) створки митрального клапана во время систолы левого желудочка в) при дисфункции сосочков мышц в результате их ишемии, кардио г) вследствие разрыва сухожильных хорд, соединяющих клапаны с д) при кальцинозе клапанного фиброзного кольца, затрудняющем его Изолированная митральная недостаточность встречается редко. Значительно чаще она комбинируется со стенозом левого атриовентрикуляр-ного отверстия, или митральным стенозом. Этиология.Митральная недостаточность может быть вызвана: 1) ревматизмом; 2) инфекционным эндокардитом; 3) атеросклерозом; 4) диффузными заболеваниями соединительной ткани (ревматоидный полиартрит, системная красная волчанка, склеродермия); 5) травматическим отрывом створки клапана. Наиболее частой причиной является ревматизм (до 75 % всех случаев порока и все без исключения случаи его сочетания с митральным стенозом). Патогенез.Неполное смыкание створок митрального клапана приводит к возврату части крови из левого желудочка в левое предсердие во время систолы желудочков. В левом предсердии накапливается большее количество крови, в результате чего развивается его дилатация. В левый желудочек также поступает увеличенное количество крови, что обусловливает его дилатацию и компенсаторную гипертрофию. Дополнительное растяжение кровью предсердия ведет к повышению давления в его полости и гипертрофии миокарда. Порок длительное время компенсируется за счет работы мощного левого желудочка. В дальнейшем при ослаблении сократительной функции левого желудочка в полости левого предсердия повышается давление, ретроградно передающееся на легочные вены, капилляры, артериолы. Возникает так называемая венозная («пассивная») легочная гипертензия, приводящая к умеренной гиперфункции и гипертрофии правого желудочка. С ростом давления в малом круге кровообращения и развитием дистрофических изменений в миокарде правого желудочка снижается его сократительная функция и возникают застойные явления в большом круге кровообращения. Клиническая картина.Наличие и выраженность признаков определяют клиническую картину порока. • Прямые, или «клапанные», признаки, обусловленные нарушением • Косвенные, или «левосердечные», признаки, обусловленные ком • Признаки «пассивной» легочной гипертензии. • Признаки застойных явлений в большом круге кровообращения. На I этапе диагностического поиска в период компенсации порока у больного может не быть никаких жалоб. Больные могут выполнять боль- шую физическую нагрузку, и порок у них часто может быть обнаружен совершенно случайно, например во время профилактического осмотра. При снижении сократительной функции левого желудочка, принимающего участие в компенсации порока, и развитии легочной гипертензии больные жалуются на одышку при физической нагрузке и на сердцебиение. Нарастание застойных явлений в малом круге кровообращения может вызвать приступы сердечной астмы, а также одышку в покое. У некоторых больных при развитии хронических застойных явлений в легких появляется кашель, сухой или с небольшим количеством мокроты, часто с примесью крови (кровохарканье). При нарастании правожелу-дочковой недостаточности отмечаются отеки и боль в правом подреберье вследствие увеличения печени и растяжения ее капсулы. Часто у больных наблюдаются боли в области сердца. Характер болей различен: ноющие, колющие, давящие; связь их с физической нагрузкой не всегда удается обнаружить. При достаточном количестве жалоб можно сделать вывод лишь о наличии нарушения кровообращения в малом круге, однако о причине этих нарушений (т.е. о наличии порока) можно судить только на следующем этапе диагностического поиска. На II этапе диагностического поиска следует прежде всего выявить прямые признаки, на основании которых можно поставить диагноз митральной недостаточности: систолический шум над верхушкой сердца в сочетании с ослаблением I тона. Эти симптомы непосредственно связаны с нарушением функционирования митрального клапана: ослабление (иногда полное отстутствие) I тона объясняется отсутствием «периода замкнутых клапанов»: систолический шум возникает вследствие прохождения обратной волны крови (волна регургитации) из левого желудочка в левое предсердие через относительно узкое отверстие между неплотно сомкнутыми створками митрального клапана. Интенсивность систолического шума варьирует в широких пределах и обусловлена обычно выраженностью дефекта клапана. Тембр шума различный: мягкий, дующий или грубый, что может сочетаться с пальпаторно ощутимым систолическим дрожанием на верхушке. Лучше всего выслушивается шум в области верхушки сердца и более отчетливо при положении больного на левом боку при задержке дыхания в фазе выдоха, а также после физической нагрузки. После приема нитроглицерина шум ослабевает. Систолический шум может занимать часть систолы или всю систолу (пансистолический шум). При аускультации в случаях резко выраженной митральной недостаточности над верхушкой сердца можно услышать III тон, который появляется вследствие колебаний стенок левого желудочка при поступлении увеличенных количеств крови из левого предсердия. Этот III тон всегда сочетается со значительным ослаблением I тона и выраженным систолическим шумом. Иногда III тон может выслушиваться у молодых здоровых людей, но в этом случае I тон звучный, а при наличии систолического шума (обычно функционального происхождения) он нерезко выражен, короткий, мягкого тембра. Иногда III тон принимают за тон открытия митрального клапана при стенозе последнего, однако тон открытия митрального клапана обязательно сочетается с усилением I тона и диастолическим шумом (т.е. клапанными признаками митрального стеноза). При незначительно выраженной недостаточности митрального клапана III тон не выслушивается. На II этапе определяются также косвенные признаки, указывающие на выраженность порока сердца и нарушение кровообращения в различных сосудах. К ним относятся гипертрофия и дилатация левого желудочка и левого предсердия, а также симптомы легочной гипертензии и застойных явлений в большом круге кровообращения. Степень увеличения левого желудочка и левого предсердия соответствует степени митральной ре-гургитации. Увеличение левых отделов сердца может быть выявлено при осмотре и пальпации области сердца: «сердечный горб», смещение верхушечного толчка влево (при значительной дилатации левого желудочка) и вниз, а также при перкуссии (смещение левой границы латерально за счет расширения левого желудочка, а верхней границы вверх за счет дилатации левого предсердия). При снижении сократительной способности левого желудочка и развитии легочной гипертензии выявляются соответствующие симптомы: акцент II тона над легочной артерией в сочетании с его расщеплением (это объясняется небольшим запаздыванием легочного компонента тона, а также более ранним закрытием аортального клапана вследствие того, что левый желудочек опорожняется через два отверстия). Легочная гипертен-зия приводит к развитию компенсаторной гиперфункции и гипертрофии правого желудочка, что может обусловить появление пульсации в эпига-стральной области (усиливается на высоте вдоха). При выраженных нарушениях кровообращения в малом круге может отмечаться акроцианоз вплоть до развития типичного facies mitralis. В случае снижения сократительной функции правого желудочка появляются признаки застоя в большом круге кровообращения: увеличение печени, набухание шейных вен, отеки на стопах и голенях. Пульс и артериальное давление обычно не изменены. На III этапе диагностического поиска уточняются прямые и косвенные признаки. Фонокардиография (ФКГ) дает подробную характеристику систолического шума и измененных тонов. Систолический шум возникает вместе с начальными осцилляциями I тона и занимает всю систолу или большую ее часть, амплитуда кривой шума тем больше, чем более выражена недостаточность клапана. При записи с верхушки сердца в выраженных случаях порока амплитуда I тона значительно уменьшается, I тон может полностью сливаться с систолическим шумом. Интервал Q — I тон может оказаться увеличенным до 0,07 —0,08 с в результате увеличения давления в левом предсердии и некоторого запаздывания захлопывания створок митрального клапана. Лучше записывается III тон с верхушки сердца — в виде 2 — 4 редких осцилляции. Следует подчеркнуть, что интервал между записью II и III тонов не менее 0,12 с. Это очень важный признак для дифференциации III тона и тона открытия, наблюдаемого при митральном стенозе. На ЭКГ при данном пороке выявляются очень различные признаки в зависимости от выраженности клапанного дефекта и степени повышения давления в малом круге кровообращения. При незначительно и умеренно выраженном пороке ЭКГ может остаться неизмененной. В более выраженных случаях наблюдаются признаки гипертрофии левого предсердия: 1) появление двухвершинного зубца Р в отведениях I, aVL, V4-6, причем вторая вершина, отражающая возбуждение левого предсердия, превышает первую, обусловленную возбуждением пра- вого предсердия; 2) в отведении Vt резко увеличивается по продолжительности и амплитуде вторая (негативная) фаза зубца Р; 3) по мере увеличения степени гипертрофии зубец Р удлиняется и превышает 0,10 с. Признаки гипертрофии левого желудочка: 1) увеличение амплитуды зубца R в отведениях V5,6 и зубца S в отведениях Vi,2; 2) в отведениях Vs,6, реже в I и aVL сегмент ST снижается, а зубец Т изменяет свою форму (его амплитуда снижается, затем он становится изоэлектричным и, наконец, двухфазным и негативным). При развитии выраженной легочной гипертензии на ЭКГ появляются признаки гипертрофии правого желудочка в виде увеличения амплитуды зубца R в отведениях Vi,2 и ЭКГ становится характерной для гипертрофии обоих желудочков. Эхокардиография выявляет увеличение полости левого предсердия и левого желудочка, а также (в выраженных случаях порока) турбулентные потоки крови в полости левого предсердия, что является косвенным признаком митральной недостаточности. При рентгенологическом исследовании обнаруживается увеличение левого предсердия (смещение контрастированного пищевода предсердием по дуге большого радиуса, выбухание третьей дуги на левом контуре сердца), а также левого желудочка (закругление четвертой дуги на левом контуре сердца, уменьшение ретрокардиального пространства). В случае развития легочной гипертензии отмечается расширение корней легких с нечеткими контурами, сосудами, прослеживаемыми до периферии легочных полей. Увеличение правого желудочка как реакция на повышение давления в легочной артерии выражено обычно нерезко, так как легочная ги-пертензия при данном пороке не достигает больших степеней. Течение. Течение недостаточности митрального клапана отличается большим разнообразием. Ни при одном другом пороке не бывает такой вариабельности клинической картины: часть больных, страдающих пороком на протяжении многих лет, переносят большую физическую нагрузку, а другая часть больных страдают выраженной одышкой и тяжелой правожелудочковой недостаточностью. При умеренно выраженной регур-гитации и отсутствии серьезного поражения миокарда в результате повторных атак ревматизма больные могут оставаться длительное время трудоспособными. Резко выраженная митральная недостаточность быстро приводит к развитию сердечной недостаточности. В течении порока можно выделить три периода. ♦ Первый период: компенсация «клапанного» дефекта усиленной ра ♦ Второй период: развитие «пассивной» (венозной) легочной гипер • Третий период: правоже луд очковая недостаточность со всеми ха Осложнения. Основные осложнения порока связаны с развитием легочной гипертензии и дилатацией левого предсердия. К ним относятся: 1) кровохарканье и отек легких; 2) нарушения сердечного ритма в виде мерцательной аритмии и суправентрикулярной экстрасистолии; 3) тромбоэмболические осложнения (тромбоз левого предсердия с эмболией почек, мезентериальных сосудов и сосудов головного мозга). Диагностика.Диагноз митральной недостаточности может быть поставлен при обнаружении прямых (клапанных) признаков порока, подкрепляемых косвенными. Аускультативные симптомы наиболее важные. Увеличение левого желудочка и левого предсердия — менее яркие симптомы, особенно в начальной стадии порока; они становятся выраженными лишь при прогрессировании порока и длительном его существовании. Дифференциальная диагностика.При дифференциальной диагностике митральной недостаточности необходимо иметь в виду следующее. • У здоровых может выслушиваться функциональный систолический • При «митрализации» в течение заболеваний, сопровождающихся • Систолический шум на верхушке сердца может выявляться при • Систолический шум над верхушкой сердца может выслушиваться и Лечение.Специальных методов консервативного лечения людей с данным пороком сердца не существует. При развивающейся сердечной недостаточности, а также нарушении сердечного ритма лечение проводят согласно общепринятым методам. При выраженной недостаточности митрального клапана возможно оперативное лечение с целью протезирования клапана. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)-патологическое состояние, характеризующееся уменьшением площади отверстия митрального клапана в 2 — 14 раз, что создает препятствие движению крови из левого предсердия в левый желудочек. Митральный стеноз может наблюдаться изолированно или в сочетании с митральной недостаточностью, а также пороками других клапанов (аортального, трехстворчатого). Этиология.Практически все случаи митрального стеноза являются следствием ревматизма. Достаточно часто в анамнезе больных (до 30 — 50 % случаев) не наблюдается явных ревматических «атак», тем не менее сомнений в ревматическом происхождении порока не должно быть. Патогенез.Площадь отверстия митрального клапана в норме составляет около 4,5 — 6 см2. Когда развивается митральный стеноз, кровоток через митральный клапан из левого предсердия в левый желудочек уменьшается и сердечный выброс падает. При уменьшении площади митрального отверстия давление в левом предсердии увеличивается, чтобы облегчить изгнание крови. Когда площадь митрального отверстия достигает 1 см2, давление в левом предсердии становится равным 25 мм рт.ст. (в норме не более 5 мм рт.ст.). Подъем давления в левом предсердии ведет к подъему давления в легочных венах и капиллярах. Развивается «пассивная» (венозная) легочная гипертензия, при которой давление в легочной артерии обычно не превышает 50 — 60 мм рт.ст., поэтому гипертрофия правого желудочка выражена нерезко. Однако у части больных (преимущественно молодых), имеющих «чистый» стеноз, отмечается иной тип легочной гипертензии. В ответ на прогрессирующий рост давления в левом предсердии (часто более 25 мм рт.ст.) и легочных венах возникает активный спазм легочных артериол (рефлекс Китае-ва). В результате этого давление в легочной артерии возрастает непропорционально повышению давления в левом предсердии — развивается так называемая активная, или артериальная, легочная гипертензия. Легочные капилляры вследствие спазма легочных артериол как бы «предохранены» от переполнения протекающей кровью, однако это ведет к тому, что в легочной артерии давление возрастает значительно и может в 2 — 3 раза превышать давление в аорте. В ответ на значительный подъем давления в легочной артерии развивается выраженная гипертрофия правого желудочка. В дальнейшем при снижении его сократительной функции наблюдаются застойные явления в большом круге кровообращения. Клиническая картина.Определяют клиническую картину заболевания наличие и выраженность следующих признаков: • Прямые («клапанные») признаки, обусловленные нарушением предсердные» признаки, отражающие реакцию левого предсердия на затруднение кровотока в митральном отверстии. • Косвенные признаки: а) легочные, обусловленные наличием легоч • Признаки застойных явлений в большом круге кровообращения. На I этапе диагностического поиска можно не получить значимой для диагноза информации, как правило, компенсация порока обусловлена усиленной работой левого предсердия. Больные не предъявляют никаких жалоб, могут справляться с достаточной физической нагрузкой, внешне производят впечатление вполне здоровых людей. При повышении давления в малом круге кровообращения (особенно при «пассивной» легочной гипертензии) можно выявить жалобы на одышку при физической нагрузке. Увеличенный приток крови к сердцу при физической нагрузке приводит к переполнению легочных капилляров кровью (митральный стеноз препятствует нормальному оттоку крови из малого круга) и затрудняет нормальный газообмен. При резком подъеме давления в капиллярах возможно развитие приступа сердечной астмы (резкая одышка с выделением пенистой мокроты). У некоторых больных в таких случаях отмечается кашель, сухой или с выделением небольшого количества слизистой мокроты, часто с примесью крови (кровохарканье). При развитии высокой легочной гипертензии больные предъявляют жалобы на быстро возникающую слабость, повышенную утомляемость. Это обусловлено отсутствием возрастания минутного объема сердца при физической нагрузке (так называемая фиксация минутного объема). Отмечаются также усиленные сердцебиения при физической нагрузке. Значительно реже наблюдаются разнообразные болевые ощущения в области сердца, не имеющие диагностического значения. Чаще всего это ноющие или колющие боли, связи их с физической нагрузкой не отмечается. При развитии нарушений сердечного ритма (экстрасистолия, мерцательная аритмия) больные предъявляют жалобы на перебои, приступы сердцебиений. На основании указанных жалоб больного может возникнуть лишь предположение о пороке сердца, сопровождающемся нарушением легочного кровообращения (оособенно если речь идет о больном молодого возраста с указаниями в анамнезе на перенесенный ревматизм). На II этапе диагностического поиска следует прежде всего выявить прямые признаки, на основании которых можно поставить диагноз митрального стеноза. К ним относятся определяемые при аускультации усиление I тона, диастолический шум, тон открытия митрального клапана. Шум прямо связан с затруднением кровотока через суженный митральный клапан; усиленный I тон обусловлен быстрым сокращением недостаточно наполненного левого желудочка; тон открытия митрального клапана объясняют резким движением уплотненных створок митрального клапана в начале диастолы. При выраженном стенозировании выслушивается шум, занимающий всю диастолу и усиливающийся в пресистоле. В начале диастолы (протоди-астола) шум обусловлен усиленным кровотоком через митральное отверстие вследствие увеличенного градиента давления «левое предсердие — левый желудочек», в конце диастолы усиление кровотока объясняется активной систолой левого предсердия. При развитии мерцательной аритмии и выпадении активной систолы предсердий пресистолический шум исчезает. Для умеренного стеноза характерно наличие шума только в начале диастолы (протодиастолический) или в конце ее (пресистолический). Лучше выслушивается «митральная мелодия» над верхушкой сердца; звуковые симптомы значительно усиливаются при положении больного на левом боку с задержкой дыхания в фазе выдоха. Надо иметь в виду, что в этом случае эпицентр шума смещается латерально, поэтому следует активно искать место наилучшего звучания, а не ограничиваться традиционными местами аускультации. Диастолический шум усиливается при ускорении кровотока через митральное отверстие, что достигается с помощью специальных приемов: подъем нижних конечностей или физическая нагрузка, увеличивающие приток крови к сердцу. Прием нитроглицерина или вдыхание амилнитрита также усиливают диастолический шум, так как эти препараты уменьшают спазм легочных артериол, что способствует увеличению притока крови в левое предсердие. Диастолический шум имеет эквивалент в виде пальпаторно определяемого «кошачьего мурлыканья» (диастолическое дрожание) над верхушкой сердца. «Левопредсердные» признаки проявляют себя в виде смещения верхней границы относительной тупости сердца вверх (за счет расширения ушка левого предсердия). Косвенные признаки («легочные») позволяют диагностировать легочную гипертензию. К ним относятся цианоз; акцент II тона над легочной артерией; диастолический шум по левому краю грудины, обусловленный относительной недостаточностью клапана легочной артерии (шум Грехема Стила). Если легочная гипертензия существует продолжительное время, то выявляются «правожелудочковые» признаки: пульсация в эпигастрии за счет правого желудочка, «сердечный горб», пульсация в третьем —четвертом межреберьях слева от грудины, при перкуссии правая граница относительной тупости определяется латеральнее (за счет правого предсердия, смещаемого расширенным правым желудочком). При развитии одного из осложнений — мерцательной аритмии — во время исследования пульса выявляются соответствующие изменения. Артериальное давление обычно не изменено, однако при резко выраженном митральном стенозе отмечается тенденция к гипотензии. При развитии правожелудочковой недостаточности можно выявить соответствующие симптомы в виде увеличения печени, набухания шейных вен, отеков нижних конечностей. На III этапе диагностического поиска уточняют прямые и косвенные признаки. «Клапанные» признаки могут быть уточнены с помощью эхокардио-графического исследования, выявляющего изменения движения створок митрального клапана, их утолщение, а также увеличение размеров левого предсердия. Метод позволяет оценить степень стенозирования на основании замедления скорости движения передней створки митрального клапана. Рентгенологическое исследование помогает определить выраженность изменений сосудов малого круга, обусловленных развитием легочной ги- пертензии. При «пассивной» (венозной) гипертензии отмечается расширение корней легких в виде гомогенной ткани с нерезкими контурами. Иногда от корней в разные стороны отходят линейные тени, прослеживающиеся до периферии легочных полей. При «активной» (артериальной) легочной гипертензии отмечается выбухание дуги легочной артерии в сочетании с расширением ее ветвей. Это проявляется расширением тени корней с четкими контурами. Мелкие ветви легочной артерии сужены, поэтому наблюдается как бы внезапный обрыв расширенных ветвей вместо постепенного их перехода в более мелкие ветви — симптом «ампутации» корней. При значительной легочной гипертензии развивается аневризма легочной артерии. Рентгенологическое исследование выявляет также увеличение правого желудочка и левого предсердия (контрастированный пищевод отклоняется по дуге малого радиуса). ЭКГ при митральном стенозе выявляет синдром гипертрофии левого предсердия, аналогичный наблюдаемому при митральной недостаточности. По мере прогрессирования легочной гипертензии появляются признаки гипертрофии правого желудочка: 1) отклонение электрической оси сердца вправо в сочетании с депрессией сегмента ST и изменением зубца Т в отведениях II, III, aVF в виде двухфазности (+-) или негативности; 2) в правых грудных отведениях возрастает зубец R (R/S > 1,0), а в левых грудных отведениях возрастает зубец 5 (R/S < 1,0). ФКГ при митральном стенозе детализирует аускультативные данные: при регистрации ФКГ в области верхушки сердца выявляется увеличение амплитуды I тона, а также добавочный тон в диастоле — тон открытия митрального клапана. Длительность интервала от начала II тона до тона открытия составляет 0,08 — 0,12 с. Этот интервал (II — OS) укорачивается при прогрессировании стеноза. Другой интервал (Q — I тон) удлиняется по мере роста давления в левом предсердии и достигает 0,08-0,12 с. Регистрируются различные диастолические шумы (пресистолический, мезо- и протодиастолический). При стенозе умеренной степени чаще отмечается пресистолический шум. По мере возрастания степени стеноза, а также снижения сократительной функции левого предсердия пресистолический шум исчезает, уступая место прото- и мезодиастолическому. Течение. Характер изменений клинических проявлений митрального стеноза соответствует эволюции гемодинамических расстройств. ♦ Первый период: компенсация клапанного дефекта осуществляется ♦ Второй период: легочная гипертензия и гиперфункция правого же сильной одышки, кровохарканье и даже отек легких. В этой стадии клиническая картина митрального стеноза наиболее ярко выражена. ♦ Третий период: правоже луд очковая недостаточность с застойными явлениями в большом круге кровообращения. Снижение давления в легочной артерии вследствие правожелудочковой недостаточности приводит к некоторому изменению субъективных ощущений; одышка уменьшается, но появляются жалобы, связанные с застоем в большом круге кровообращения (тяжесть в правом подреберье, отеки, олигурия). Значительное расширение полости правого желудочка при легочной гипертензии может привести к появлению относительной недостаточности трехстворчатого клапана. В подобных случаях отмечаются расширение сердца вправо (за счет дилатации правого предсердия), набухание шейных вен, у основания мечевидного отростка выслушивается самостоятельный систолический шум, усиливающийся на высоте вдоха (симптом Риве-ро—Корвалло). При значительной недостаточности трехстворчатого клапана отмечается пульсация печени. Осложнения. При митральном стенозе осложнения определяются: 1) нарушением кровообращения в малом круге, 2) дилатацией некоторых отделов сердца. К первой группе осложнений относятся кровохарканье и сердечная астма. Вторую группу осложнений составляют мерцание или трепетание предсердий, тромбоэмболические осложнения, медиастинальный синдром. Мерцание или трепетание предсердий — следствие развития дистрофических и склеротических процессов в миокарде левого предсердия. Присоединение нарушений ритма ухудшает состояние компенсации, так как из сердечного цикла выпадает активная систола предсердий. Тромбоэмболические осложнения связаны с образованием тромбов в левом ушке, чему способствует мерцательная аритмия. Эмболы попадают в сосуды головного мозга, в мезентериальные сосуды, сосуды почек, нижних конечностей. Тромбоэмболические явления в сосудах малого круга кровообращения — следствие флеботромбоза вен нижних конечностей, чему способствуют застойные явления в большом круге кровообращения и малая физическая активность больных. Значительное расширение в размерах левого предсердия может привести к сдавлению расположенных вблизи образований. Сдавление левого возвратного нерва вызывает паралич голосовой связки и осиплость голоса. Сдавление левой подключичной артерии обусловливает различие в наполнении пульса на левой и правой руке. Давление на симпатический нерв может стать причиной анизокории. Диагностика.Диагноз митрального стеноза может быть поставлен при обнаружении прямых («клапанных») признаков порока, подкрепленных «левопредсердными» признаками. Аускультативные симптомы наиболее важные, именно они позволяют поставить правильный диагноз. Косвенные симптомы («легочные» и «правожелуд очковые») не являются обязательными признаками митрального стеноза. Их наличие указывает лишь на существование легочной гипертензии и ее выраженность. Трудности в диагностике митрального стеноза отмечаются в следующих случаях: • На ранних стадиях течения, когда косвенные симптомы отсутству • При сочетании митрального стеноза с артериальной гипертензией • При недостаточности клапана аорты в небольшом числе случаев • У больных с митральным стенозом может наблюдаться патология • Митральный стеноз, осложненный мерцательной аритмией, прихо • Наиболее трудно дифференцировать митральный стеноз от миксо-мы левого предсердия — доброкачественной опухоли, периодически закрывающей левое атриовентрикулярное отверстие, что приводит к появлению аускультативной картины, почти неотличимой от митрального стеноза. Однако при миксоме наблюдается резкое изменение аускультативных данных после перемены положения тела. Окончательный диагноз устанавливают с учетом данных эхокар-диографического исследования. Лечение.Специфических методов консервативного лечения нет. При недостаточности кровообращения, а также активной ревматической «атаке» лечение проводят согласно общепринятым принципам. Митральный стеноз может быть ликвидирован оперативным путем. Операция показана больным с выраженным митральным стенозом («чистым» или преобладающим) при наличии симптомов, ограничивающих физическую активность (одышка при физической нагрузке, начальные и более выраженные признаки правожелудочковой недостаточности). Сочетание митральной недостаточности и митрального стеноза.Существует три различных варианта сочетания митральной недостаточности и митрального стеноза. 1. Площадь митрального отверстия больше 2 см2 — преобладает мит 2. Площадь митрального отверстия 1,5 — 2 см2 — оба порока выраже 3. Площадь митрального клапана менее 1,5 см2 и даже 1 см2 — преоб В случае преобладания митральной недостаточности выражены признаки увеличения левого желудочка и левого предсердия (при рентгенологическом, эхокардиографическом и электрокардиографическом исследованиях). Доминируют «клапанные» признаки митральной недостаточности. Лишь при тщательном выслушивании больного в положении на левом боку с задержкой дыхания в фазе выдоха определяется короткий протоди-астолический шум, указывающий на одновременное наличие митрального стеноза. При равной выраженности обоих пороков отчетливо определяется «синдром регургитации»: систолический шум типичен по локализации, верхушечный толчок усилен, смещен влево и вниз, рентгенологически выявляется увеличение левого желудочка; отмечается систолическое расширение левого предсердия. На ЭКГ синдром гипертрофии левого желудочка выражен отчетливо. Наряду с этим выявляются симптомы митрального стеноза в виде длительного протодиастолического шума с типичным тембром и графической конфигурацией на ФКГ; I тон в преобладающем большинстве случаев ослаблен. Для больных данной группы характерно частое возникновение мерцательной аритмии. Легочная гипертензия обычно не выражена. Если преобладает митральный стеноз, то у больных выражены почти все прямые («клапанные») признаки порока, а также симптомы легочной гипертензии и гипертрофии правого желудочка. Однако в клинической картине имеются признаки, не укладывающиеся полностью в картину митрального стеноза. К ним относятся систолический шум над верхушкой (умеренно выраженный), отсутствие хлопающего I тона. При рентгеноло- гическом исследовании определяются умеренно выраженные признаки увеличения левого желудочка. На ЭКГ — картина гипертрофии обоих желудочков. Для определения показаний к хирургическому лечению и выбора операции (митральная комиссуротомия или протезирование клапана) проводят инвазивные исследования: зондирование сердца с определением градиента давления «левое предсердие — левый желудочек» и конечного диастолического давления в левом желудочке. Градиент давления увеличен при митральном стенозе, тогда как при митральной недостаточности выявляется увеличение конечного диастолического давления в левом желудочке. ПОРОКИ АОРТАЛЬНОГО КЛАПАНА Стеноз устья аорты— патологическое состояние, при котором имеется препятствие на пути тока крови из левого желудочка в аорту. Различают три формы стеноза устья аорты: клапанный, подклапан-ный, надклапанный. Клапанный стеноз устья аорты обусловлен сращением створок аортального клапана. При подклапанном (субаортальном) стенозе клапаны аорты интактны, а препятствие кровотоку создается за счет выраженной гипертрофии выходного отдела левого желудочка. Этот тип порока относится к группе идиопатических кардиомио-патий и рассматривается в соответствующем разделе. Наиболее редкая форма порока — надклапанный стеноз, при котором сужение создается циркулярным тяжем или мембраной, располагающейся дисталь-нее устья коронарных артерий. Стеноз устья аорты (в данном разделе будет рассматриваться клапанная его форма) может наблюдаться в изолированном виде или в сочетании с аортальной недостаточностью, а также с пороками других клапанов (преимущественно митрального). Этиология.Стеноз устья аорты может быть обусловлен: 1) ревматизмом (80 % случаев); 2) врожденным поражением (всего 5 % случаев); 3) атеросклерозом (чаще встречается у лиц старше 60 лет). Иногда вызывает значительные затруднения решение вопроса об этиологии изолированного стеноза устья аорты с обызвествлением створок клапанов в пожилом возрасте. Длительное течение порока (даже ревматического по происхождению) с последующим кальцинозом створок и наслоением атеросклеротических изменений не позволяет нередко даже при микроскопии выяснить истинную природу поражения. Если стеноз устья аорты сочетается с поражением митрального клапана, то это всегда указывает на его ревматическую этиологию. Патогенез.Стеноз устья аорты создает значительные препятствия для кровотока из левого желудочка в аорту. В связи с этим значительно повышается давление в полости левого желудочка, что приводит к гипертрофии этого отдела сердца. Ни при каком ином приобретенном пороке сердца не развивается такой гипертрофиии миокарда, как при стенозе устья аорты. В компенсации стеноза принимает участие мощный левый желудочек. Поэтому порок длительное время протекает без расстройств кровообраще- ния, при этом показатели сердечного выброса остаются нормальными даже при физической нагрузке (за счет более интенсивной систолы левого предсердия, обеспечивающей хорошее наполнение левого желудочка). При ослаблении сократительной функции левого желудочка развивается его дилатация, что приводит к гемодинамической перегрузке левого предсердия. Повышенное давление из левого предсердия ретроградно передается на легочные вены и другие сосуды малого круга кровообращения (развивается пассивная легочная гипертензия). Значительной гипертрофии правого желудочка обычно не наблюдается. В дальнейшем появляются застойные явления в большом круге кровообращения. Клиническая картина.Характерны наличие и выраженность следующих признаков: • Прямые («клапанные») признаки, обусловленные нарушением кро • Косвенные признаки: а) «левожелудочковые», обусловленные ком • Признаки застойных явлений в малом и большом круге кровообра На I этапе диагностического поиска в стадии компенсации порока можно не получить никакой важной для диагноза информации: больные не предъявляют жалоб и могут выдержать большую физическую нагрузку, не производя впечатления больных людей. При более выраженном стенозе возможны жалобы, обусловленные нарушением кровотока в разных сосудистых областях: головокружения, головные боли, наклонность к обморокам, чувство дурноты (при ухудшении мозгового кровообращения), сжимающие и давящие боли за грудиной (следствие снижения коронарного кровотока и повышения потребности гипертрофированного миокарда в кислороде). Все эти жалобы обычно появляются при физической нагрузке различной интенсивности, когда необходимо повышенное кровоснабжение функционирующих органов, но наличие стеноза препятствует увеличению сердечного выброса. При снижении сократительной функции левого желудочка появляется одышка при физической нагрузке, могут развиться приступы сердечной астмы. Застоем в большом круге кровообращения объясняются жалобы на уменьшение количества мочи, отеки ног, тяжесть в правом подреберье (вследствие увеличения печени). При возникновении указанных жалоб у лиц молодого возраста можно предположить наличие порока сердца, а у лиц среднего и пожилого возраста — скорее ИБС, тем более если заболевание проявляется сжимающими и давящими болями в области сердца. Церебральные жалобы позволяют предположить наличие артериальной гипертензии или атеросклероза сосудов головного мозга. Если у больных в анамнезе были четкие указания на перенесенную ревматическую атаку, то первые симптомы порока обычно возникают через много лет (до 10— 15 и более) после нее (в отличие от митрального порока). На II этапе диагностического поиска следует прежде всего выявить прямые признаки, на основании которых можно поставить диагноз стеноза устья аорты. К ним относится определяемый при аускультации систолический шум во втором межреберье справа от грудины, а также в точке Боткина в сочетании с ослаблением (или исчезновением) II тона; I тон также ослаблен. Систолический шум связан с затруднением кровотока через устье аорты, ослабление II тона обусловлено малой подвижностью ригидных (часто с отложением солей кальция), сращенных между собой створок клапана аорты. Систолический шум интенсивный, имеет грубый (скребущий или «рокочущий») тембр, хорошо проводится на сосуды шеи. Шум лучше слышен при положении больного на правом боку и задержке дыхания в фазе выдоха, а также после приема нитроглицерина. В области наибольшей громкости шума тоны наиболее ослаблены. При умеренно выраженном стенозе в точке Боткина или на верхушке сердца может выслушиваться добавочный тон в систоле — так называемый систолический щелчок (тон «изгнания»). Этот признак указывает на сохранившуюся подвижность створок клапана аорты. Интенсивный шум имеет свой эквивалент в виде систолического дрожания. Косвенные признаки («левожелудочковые») позволяют судить о степени выраженности стеноза устья аорты. При выраженном стенозе можно определить усиление верхушечного толчка. В периоде компенсации он обычно не смещен или незначительно смещен влево. По мере развития сердечной недостаточности верхушечный толчок увеличивается по площади и смещается влево и вниз, что отражает дилатацию левого желудочка. При перкуссии левая граница сердца смещается кнаружи. Степень увеличения сердца, определяемая перкуторно, прямо зависит от стадии порока: чем больше увеличено сердце, тем более выражен порок и более выражено снижение сократительной функции левого желудочка. «Сосудистые» симптомы обусловлены снижением сердечного выброса, что выражается в бледности кожных покровов, снижении систолического артериального давления, малом медленном пульсе. Чем выраженнее порок, тем значительнее изменены артериальное давление и пульс. Однако у части больных может быть артериальная гипертензия как следствие включения ренин-ангиотензинного механизма в связи с уменьшением почечного кровотока в условиях сниженного сердечного выброса. При развитии правожелудочковой недостаточности можно выявить соответствующие симптомы в виде увеличения печени, набухания шейных вен, цианоза, отеков нижних конечностей. После II этапа диагностического поиска диагноз стеноза устья аорты может быть поставлен с большой уверенностью. На III этапе уточняют прямые и косвенные признаки порока, а также исключают ряд заболеваний, сходных по своей симптоматике со стенозом устья аорты. При рентгенологическом исследовании в периоде компенсации порока размеры сердца не увеличены или незначительно увеличен левый желудочек. С развитием сердечной недостаточности происходит увеличение левого желудочка, затем левого предсердия и, наконец, правого желудочка. Изменения аорты выражаются в постстенотическом расширении ее начальной части. Сильные вихревые движения крови вызывают выбухание стенки аорты, при этом часто наблюдаемые повреждения эластических элементов стенки аорты усиливают аневризматическое выпячивание. В месте расширения аорты выявляется усиленная пульсация. Она может быть обнаружена и при пальпации в яремной ямке. Отложение извести в ткань клапана можно обнаружить при рентгенографии. Изменения сосудов малого круга в виде признаков венозной легочной гипертензии выявляются лишь при развитии сердечной недостаточности. При электрокардиографическом исследовании определяется различной степени выраженности синдром гипертрофии левого желудочка: при умеренно выраженном стенозе и в начальных стадиях болезни ЭКГ может быть не изменена или на ней отмечаются начальные признаки гипертрофии в виде увеличения амплитуды комплекса QRS в отведениях Vs.e- При выраженном пороке появляются изменения конечной части желудочкового комплекса в виде депрессии сегмента ST и негативного зубца Т в отведениях V5,6, I, aVL. В далеко зашедших случаях на ЭКГ определяется полная блокада левой ножки пучка Гиса. При эхокардиографическом исследовании обнаруживают утолщение миокарда (задней стенки и межжелудочковой перегородки), деформацию створок клапана аорты и нарушение их подвижности. ФКГ уточняет данные аускультации, выявляя уменьшение амплитуды II тона, а также I тона и систолический шум ромбовидной формы. Систолический шум начинается через небольшой интервал после I тона и заканчивается до начала II тона. Если максимальная амплитуда шума регистрируется во второй половине систолы, то стеноз устья аорты выражен значительно. Аортальный компонент II тона ослаблен, чего не наблюдается при стенозе устья аорты атеросклеротического происхождения. При выраженном пороке регистрируется парадоксальное расщепление II тона: легочный компонент появляется раньше аортального, интервал между ними на высоте вдоха уменьшается. У части больных на ФКГ регистрируется IV тон сердца — признак гемодинамической перегрузки левого желудочка. Зондирование полостей сердца и ангиокардиография проводятся лишь при показаниях к хирургическому лечению порока. Цель этих исследований — определение точной локализации и выраженности клапанного поражения, величины градиента давления «левый желудочек — аорта», площади аортального отверстия. Течение. Характер изменений клинических проявлений стеноза устья аорты соответствует эволюции гемодинамических расстройств. ♦ Первый период — компенсация порока усиленной работой ♦ Второй период — нарушения сократительной функции лево ♦ Третий период — правожелудочковой недостаточности с раз ной недостаточности длится относительно короткое время (1 — 2 года). Устойчивость нарушений кровообращения является весьма характерным признаком данного порока. Осложнения. Все осложнения порока связаны с нарушением сократительной функции левого желудочка и относительной недостаточностью коронарного кровообращения (в условиях повышенной потребности гипертрофированного миокарда в кислороде). Развивающаяся левожелу-дочковая недостаточность по сути является этапом в развитии порока. Коронарная недостаточность может обусловить развитие острого инфаркта миокарда. Нарушения ритма нетипичны для стеноза устья аорты, однако иногда может развиться мерцательная аритмия. Часть больных со стенозом устья аорты умирают внезапно. Это больные с бессимптомным течением, а также лица с приступами стенокардии, обмороками, левоже луд очковой недостаточностью и выраженными признаками гипертрофии левого желудочка на ЭКГ. Стеноз устья аорты является пороком, на фоне которого может развиться инфекционный эндокардит. Диагностика.Диагноз стеноза устья аорты может быть поставлен при обнаружении прямых (■«клапанных») признаков. Левожелудочковые и сосудистые признаки не являются обязательными для постановки диагноза, однако их наличие и степень выраженности указывают на выраженность стенозирования устья аорты. Трудности в диагностике обусловлены возможностью бессимптомного течения порока сердца и схожестью симптоматики стеноза устья аорты с другими заболеваниями. Они усугубляются еще тем обстоятельством, что при данном пороке косвенные симптомы наблюдаются лишь у 25 % больных, а у остальных отсутствуют либо нерезко выражены. В связи с этим врач, не выявляя гипертрофии левого желудочка, изменений пульса и АД, не склонен считать больным человека, не предъявляющего никаких жалоб, несмотря на наличие у него систолического шума во втором меж-реберье справа от грудины и в точке Боткина. Можно выделить ряд типичных ситуаций, при которых диагностика порока проводится несвоевременно. В начальных стадиях порок сердца не диагностируется, так как больные не предъявляют жалоб и не производят впечатления больных людей. Систолический шум во втором межреберье расценивается как функциональный, а на ослабление II тона не обращают внимания. Однако функциональный систолический шум имеет мягкий, дующий тембр, занимает лишь середину систолы. Шум обычно проводится к верхушке сердца. Возможная причина такого шума — систолическая вибрация растянутого корня аорты. • У лиц среднего возраста шум расценивается как выражение атеро • При сильных загрудинных болях и изменениях на ЭКГ в виде появ ружение прямых («клапанных») признаков позволяет правильно интерпретировать жалобы больных. Развивающиеся у больных со стенозом устья аорты мелкоочаговые инфаркты миокарда (с ре-зорбционно-некротическим синдромом) также следует расценивать как осложнение порока сердца, но не как самостоятельное заболевание (ИБО. • У части больных со стенозом устья аорты может наблюдаться арте • В стадии тотальной сердечной недостаточности яркие симптомы Лечение.Больных с сердечной недостаточностью, развивающейся при стенозе устья аорты, лечат по общепринятым принципам. При выраженном ангинальном болевом синдроме следует назначать пролонгированные нитраты, оказывающие антиангинальный и вазодидатирующий эффект. Они сокращают конечный систолический и конечный диа-столический объем левого желудочка, вследствие чего потребность миокарда в кислороде уменьшается, улучшается его сократительная функция. Антиангинальный эффект оказывает также кордарон, однако его следует назначать лишь при сохраненной сократительной функции миокарда, так как это средство обладает нерезко выраженным отрицательным ино-тропным свойством. Хирургическое лечение (имплантация искусственного клапана) показано больным с выраженными признаками заболевания, если при зондировании сердца определяется градиент давления «левый желудочек — аорта», равный 50 мм рт.ст. и более, или если площадь аортального отверстия 0,75 см2 и менее. Недостаточность клапана аорты (аортальная недостаточность)— патологическое состояние, при котором в период диастолы створки клапана не закрывают полностью просвет аорты и вследствие этого происходит обратный ток крови из аорты в левый желудочек (так называемая аортальная регургитация). При данном пороке имеется дефект створок клапана в виде их укорочения и сморщивания, что иногда сочетается с перфорацией створок. Поражение клапана может сочетаться с поражением корня аорты и расширением клапанного кольца, что усугубляет аортальную регургитацию. Встречается также неполное смыкание клапана (при их анатомической целостности) вследствие резкого расширения аортального клапанного кольца (атеросклероз аорты, стойкая высокая артериальная гипертензия, воспалительные изменения аорты). Этиология.Недостаточность клапана аорты может быть вызвана: 1) ревматизмом; 2) инфекционным эндокардитом; 3) сифилитическим аортитом; 4) атеросклерозом; 5) тупой травмой грудной клетки; 6) диффузными заболеваниями соединительной ткани (болезнь Бехтерева, ревматоидный полиартрит, системная склеродермия, дерматомиозит); 7) врожденными поражениями (двустворчатый клапан, сочетание недостаточности клапана аорты с другими врожденными пороками). Наиболее частой причиной порока является ревматизм, несколько реже — инфекционный эндокардит. Остальные причины встречаются значительно реже. Патогенез.Основные гемодинамические сдвиги вызваны значительным обратным током крови из аорты в левый желудочек («аортальная ре-гургитация») в период его диастолы в результате неполного смыкания створок клапана аорты. Объем возвращающейся крови зависит в основном от площади незакрытой части аортального отверстия. Для сохранения нормальной гемодинамики систолический выброс увеличивается на такое же количество крови, какое возвращается в левый желудочек во время его диастолы. Вследствие такой гемодинамической перегрузки левый желудочек дилатируется и гипертрофируется. Более полноценному кровоснабжению органов и тканей способствуют следующие компенсаторные механизмы: тахикардия, снижение периферического сосудистого сопротивления, удлинение систолы и укорочение фазы изометрического сокращения. Компенсация длится долгое время за счет мощного левого желудочка. При снижении сократительной функции последнего возникает гиперфункция левого предсердия. Если давление в полости левого предсердия превысит 25 мм рт.ст., то возникает легочная ги-пертензия (венозная, или «пассивная») с реакцией правых отделов сердца. В дальнейшем возможно развитие правожелудочковой недостаточности. Клиническая картина.Определяют клиническую картину наличие и выраженность следующих признаков: • Прямые («клапанные») признаки, обусловленные нарушением • Косвенные признаки: а) левожелудочковые, обусловленные ком • Признаки застойных явлений в малом и большом круге кровообра На I этапе диагностического поиска в стадии компенсации порока больные не предъявляют жалоб на сердце и активно к врачу не обращаются. Выявить порок сердца можно случайно при обращении больного к врачу совершенно по другому поводу. При выраженном пороке и значительных изменениях гемодинамики (даже до развития сердечной недостаточности) часть больных предъявляют жалобы, обусловленные значительным выбросом крови из левого желудочка и резкими колебаниями давления в артериальной системе. К ним относятся ощущение усиленной пульсации сосудов шеи, сердцебиения, усиливающиеся при физической нагрузке, когда выброс сердца еще более увеличивается. У некоторых больных могут появиться боли в грудной клетке типа стенокардии, головокру- 161 жения, дурнота, наклонность к обморокам, которые, как и у больных со стенозом устья аорты, зависят от нарушения мозгового и коронарного кровотока. Эти явления наблюдаются при выраженном дефекте клапана, когда большая часть крови из аорты попадает опять в левый желудочек и в артериальной системе во время диастолы давление значительно падает. Одышка развивается лишь при снижении сократительной функции левого желудочка, вначале при физической нагрузке, а затем в покое, принимая характер приступов сердечной астмы. Указанная симптоматика лишь привлекает внимание врача к неблагополучию в сердечно-сосудистой системе, не давая четких опорных пунктов для диагностики порока. Как и при других поражениях клапана, диагноз порока сердца может быть поставлен после II этапа диагностического поиска. На II этапе следует прежде всего выявить прямые признаки, на основании которых можно поставить диагноз недостаточности клапана аорты. К ним относится диастолический шум, обусловленный обратным током крови из аорты в левый желудочек. Этот шум имеет ряд характерных особенностей: он возникает сразу после II тона, постепенно уменьшаясь в своей интенсивности к концу диастолы. Шум отличается мягким, дующим тембром, длительность его различна и зависит от выраженности поражения клапана. Шум грубого тембра наблюдается как исключение. Лучше всего шум выслушивается в третьем — четвертом межреберьях, у левого края грудины, т.е. по току крови из аорты в левый желудочек. Такая локализация шума отмечается при пороке ревматического происхождения. При сифилитическом пороке шум более грубого тембра и лучше выслушивается во втором межреберье справа от грудины (в «классической» точке выслушивания клапана аорты). По-видимому, это обусловлено лучшим проведением шума в данную область вследствие значительного уплотнения стенки аорты. Диастолический шум выслушивается лучше в горизонтальном положении больного при задержке дыхания в фазе выдоха. Однако в начальных стадиях болезни при нерезком дефекте клапана приходится использовать специальные приемы: больного выслушивают в коленно-локтевом положении или в положении сидя с наклоном вперед. Эпицентр шума в этих случаях расположен в точке Боткина. Второй главный признак — ослабление или полное исчезновение II тона в результате сморщивания створок клапана аорты. Степень ослабления звучности II тона пропорциональна выраженности дефекта клапана. Однако этот признак не всегда характерен для порока сердца сифилитического происхождения, при котором створки могут быть поражены нерезко, а регургитация обусловлена резким расширением корня аорты. Уплотненная стенка аорты хорошо проводит звук, возникающий при закрытии умеренно измененных клапанов. Кроме этих патогномоничных признаков, часто отмечаются и другие, но не обязательные аускультативные признаки. К ним относятся ослабление I тона вследствие отсутствия периода замкнутых клапанов во время систолы левого желудочка, а также систолический шум во втором межреберье справа от грудины. Этот шум обусловлен относительным стенозом устья аорты (ширина устья нормальная, однако сердечный выброс значительно увеличен) или сопутствующим клапанным стенозированием. Систолический шум проводится на сонные артерии и в яремную ямку. Косвенные признаки («левожелудочковые») появляются при достаточно выраженном пороке. Они являются реакцией левого желудочка на измененную внутрисердечную гемодинамику и выражаются в усиленном и разлитом верхушечном толчке, смещенном влево и вниз, смещении влево левой границы сердца. «Сосудистые» признаки достаточно разнообразны. К ним относится бледность кожных покровов, обусловленная быстрым оттоком крови из мелких артериол. Пульсация сонных артерий («пляска каротид»), подключичных артерий, пульсация в яремной ямке, височных и плечевых артерий обнаруживаются при выраженном дефекте клапанов. Сюда же относится и так называемый капиллярный пульс: синхронное с пульсом изменение в интенсивности окраски ногтевого ложа и участка гиперемии на коже лба, вызванного путем трения кожи. В действительности это пульсируют не капилляры, а мельчайшие артериолы. К «сосудистым» симптомам относится изменение артериального давления и пульса. При выраженном пороке систолическое давление повышается, а диастолическое снижается, так что амплитуда пульсового давления возрастает. Пульс высокий и скорый, что зависит от быстрого подъема давления в артериальной системе и такого же быстрого его снижения. При выслушивании периферических артерий выявляется ряд характерных симптомов: двойной тон Траубе и двойной шум Виноградова — Дюрозье (значительно реже). Шум появляется, если фонендоскопом надавливать на выслушиваемую артерию, создавая тем самым условия стеноза. Появление тонов над периферическими артериями объясняется сильными колебаниями стенки артерии. При развитии легочной гипертензии и правожелудочковой недостаточности обнаруживаются соответствующие симптомы. На III этапе диагностического поиска уточняют прямые и косвенные признаки, а также исключают ряд заболеваний, сходных по своей симптоматике с аортальной недостаточностью, окончательно решают вопрос об этиологии порока. При рентгенологическом исследовании в период компенсации порока размеры сердца незначительно увеличены. При выраженной аортальной недостаточности сердце значительно расширено за счет левого желудочка. Тень аорты обычно диффузно расширена, амплитуда ее пульсации, как и пульсации левого желудочка, увеличена. При развитии сердечной недостаточности появляются признаки легочной гипертензии, а в дальнейшем — увеличение правого желудочка. Эхокардиография выявляет расширение полости левого желудочка и корня аорты, нарушение движения створок клапана. Данные электрокардиограммы имеют большое значение как в оценке тяжести порока, так и в определении выраженности изменений миокарда. При нерезком пороке ЭКГ может быть неизмененной. Если порок выраженный, на ЭКГ появляются признаки гипертрофии левого желудочка, которые отличаются от таковых на ЭКГ больных со стенозом устья аорты. Эти признаки заключаются в следующем: увеличивается амплитуда зубца R в отведениях Vs,e и 5 в отведениях Vi,2, появляются высокие заостренные зубцы Т в отведениях Vs,6. При развитии сердечной недостаточности отмечаются характерные изменения конечной части желудочкового комплекса в виде депрессии сегмента ST в отведениях Vs,6, в этих же отведениях зубец Т становится двухфазным или негативным. На ФКГ выявляются типичные признаки: диастолический шум, начинающийся вслед за II тоном и убывающий по интенсивности. Часто регистрируется усиление III и IV тонов, обусловленное объемной гемодинами-ческой перегрузкой левого желудочка. Амплитуда II тона снижена, в ряде случаев регистрируется «сопутствующий» систолический шум, убывающий по интенсивности и занимающий не более половины (реже двух третей) систолы. Зондирование полостей сердца и крупных сосудов производят лишь при уточнении показаний к хирургическому лечению (замена клапана аорты искусственным протезом). В случае выраженного порока определяются значительное снижение диастолического давления в аорте, увеличение сердечного выброса, объема регургитации. При ангиокардиографии выявляется увеличение конечного диастолического объема. Течение. Клинические проявления порока отличаются значительным разнообразием. Недостаточность кровообращения может отсутствовать длительное время, однако, возникнув, симптомы декомпенсации держатся стойко и, несмотря на интенсивное лечение, почти никогда полностью не исчезают. Причина сердечной недостаточности — дистрофия миокарда в условиях длительной гемодинамической перегрузки, а также повреждение его повторными ревматическими «атаками». Условно выделяют три периода течения порока. ♦ Первый период — усиленная работа левого желудочка. ♦ Второй период — нарушение сократительной функции левого же ♦ Третий период — развитие правоже луд очковой недостаточности, Осложнения. У больных с аортальной недостаточностью осложнений, типичных только для этого порока, не наблюдается. Развивающаяся левожелудочковая недостаточность является этапом в развитии порока, так же как и коронарная недостаточность. Нарушения ритма сердца (в частности, мерцательная аритмия) наблюдаются нечасто и обычно лишь в стадии тотальной сердечной недостаточности. Недостаточность клапана аорты является пороком сердца, на фоне которого может развиться инфекционный эндокардит. Диагностика.Диагноз порока ставят на основании прямых («клапанных») признаков. Признаки увеличения левого желудочка, выявляемые различными методами, а также симптомы, обусловленные увеличенным сердечным выбросом и колебанием давления в артериальном русле, не являются обязательными. Их наличие и степень выраженности указывают лишь на степень поражения клапанного аппарата. Трудности в диагностике обусловливаются схожестью симптоматики аортальной недостаточности и других болезней сердца и возможностью бессимптомного течения порока. • В начальных стадиях, при незначительной выраженности повреж • Иногда диастолический шум выслушивается только на верхушке • У больных митральным стенозом с высокой легочной гипертензией • Относительная аортальная недостаточность (не являющаяся поро • Гипердиагностика аортальной недостаточности основывается на Лечение.При сердечной недостаточности, развивающейся при пороке сердца, проводят лечение общепринятыми методами. Пролонгированные нитраты, кордарон, антагонисты ионов кальция (верапамил) назначают при выраженном сердечном болевом синдроме. При выраженном гиперкинетическом типе кровообращения (при условии достаточной сократительной функции миокарда) могут быть назначены небольшие дозы р-адреноблокаторов, уменьшающих ощущение усиленной пульсации. Замена пораженного клапана протезом показана больным с увеличенным левым желудочком при наличии выраженных признаков его гипертрофии на ЭКГ, снижении диастолического давления ниже 40 мм рт.ст., даже если у таких больных нет субъективных ощущений. Сочетание стеноза устья аорты и аортальной недостаточности.Многие больные со стенозом устья аорты имеют легкую, клинически не значимую недостаточность клапана аорты. С другой стороны, у многих больных с аортальной регургитацией выявляется легкий, клинически мало значимый стеноз устья аорты. Однако при наличии значительного стеноза устья аорты и аортальной недостаточности определяется систолический градиент между левым желудочком и аортой, равный 25 мм рт.ст., и, кроме того, значительная регургитация через аортальный клапан в левый желудочек. Такое сочетанное поражение имеет течение, сходное с таковым при изолированном стенозе устья аорты. У этих больных определяются типичный систолический шум и ранний диастолический шум. Записанный графически пульс сонной артерии обычно нормален в отличие от такового при изолированном стенозе устья аорты. При рентгенологическом и эхокардиографическом исследованиях может определяться кальцификация клапана. На ЭКГ обнаруживаются выраженные признаки гипертрофии левого желудочка, на эхокардиограм-ме — признаки стеноза устья аорты. Преобладание аортальной недостаточности при сочетанном поражении определяется на основании выраженности периферических сосудистых симптомов: снижения диастолического давления, высокого скорого пульса. Более точные сведения о преобладании того или иного поражения можно получить при измерении давления в аорте и левом желудочке и по данным ангиокардиографии. Исследования проводят в кардиохирургичес-ком стационаре при решении вопроса о характере оперативного вмешательства. Среди пороков трехстворчатого (трикуспидального) клапана недостаточность диагностируется наиболее часто, однако в изолированном виде встречается крайне редко: обычно недостаточность трехстворчатого клапана сочетается с пороками митрального или аортального клапана. Недостаточность трехстворчатого клапана.Различают органическую (клапанную) и относительную недостаточность трехстворчатого клапана. При органической недостаточности выявляются морфологические изменения клапанного аппарата: створок, хорд, сосочко-вых мышц. Однако в отличие от пороков митрального и аортального клапанов обызвествление створок клапана и подклапанные сращения обычно отсутствуют. Относительная недостаточность не проявляется морфологическими изменениями клапанов. Створки клапана не полностью перекрывают правое предсердно-желудочковое (атриовентрикулярное) отверстие, так как сухожильное кольцо (место прикрепления створок клапана) резко растянуто. Это наблюдается при значительном расширении правого желудочка и увеличении его полости у больных с правожелудочковой недостаточностью. Этиология.Наиболее частая причина трикуспидальной недостаточности — ревматизм, значительно реже — инфекционный эндокардит. Врожденная недостаточность трехстворчатого клапана в изолированном виде не встречается и обычно комбинируется с другими аномалиями клапанного аппарата. Патогенез.Во время систолы правого желудочка возникает обратный ток крови из его полости в правое предсердие. Эта кровь вместе с кровью, поступающей из полых вен и коронарного синуса, переполняет правое предсердие, вызывая его дилатацию. В период систолы предсердий увеличенный объем крови поступает в правый желудочек, обусловливая его дальнейшие дилатацию и гипертрофию. В правое предсердие впадают полые вены, поэтому застой крови в его полости сразу передается на систему полых вен. При резко выраженной слабости правого предсердия (мерцательная аритмия) оно представляет вместе с полыми венами как бы один резервуар, растягивающийся при систоле желудочков, а во время диастолы опорожняющийся далеко не полностью. Снижение сократительной функции правого желудочка приводит к резкому уменьшению количества крови, поступающей в легочную артерию, тем самым уменьшая застой крови в сосудах малого круга, обычно обусловленный декомпенсированным митральным или аортальным пороком сердца. С другой стороны, недостаточность трехстворчатого клапана способствует прогрессированию признаков застоя в большом круге кровообращения. Клиническая картина.Проявления трикуспидальной недостаточности зависят от наличия клапанных признаков порока, обусловленных ретроградным током крови из желудочка в предсердие, а также симптомов застоя в большом круге кровообращения. На I этапе диагностического поиска жалобы больных нехарактерны для данного порока. Они связаны с основным пороком сердца (митральным или аортальным) и значительным застоем в большом и малом круге кровообращения. Больные жалуются на одышку, однако умеренную, так как застой в малом круге с появлением трикуспидальной недостаточности уменьшается, а часть крови депонируется в правых отделах сердца и печени. Физическая активность больных ограничена в основном не усилением одышки, а резкой слабостью. Нередки боли в правом подреберье и эпигастрии, тошнота, снижение аппетита. Присоединение асцита обусловливает чувство тяжести и боли по всему животу. Таким образом, на I этапе можно составить представление лишь о выраженных расстройствах кровообращения. На II этапе можно выявить прямые («клапанные») признаки порока: систолический шум, наиболее четко выслушиваемый у мечевидного отростка грудины. Он резко усиливается при выслушивании на высоте вдоха с задержкой дыхания, что объясняется увеличением объема регургитации и ускорением кровотока через прямые отделы сердца. Регургитация крови в правое предсердие обусловливает появление положительного венного пульса и систолической пульсации печени. Кроме этих симптомов, обязательно определяются прямые и косвенные признаки основного порока сердца, на фоне которого развилась трикуспидальная недостаточность. Пульс, артериальное давление без особенностей. Венозное давление, как правило, значительно повышено. Внешний вид больного определяется наличием выраженной недостаточности кровообращения. При длительно существующей три-куспидальной недостаточности и развитии гепатомегалии возможно появление небольшой желтушности кожных покровов. Таким образом, на II этапе можно поставить диагноз трикуспидаль-ной недостаточности, а также диагноз основного порока сердца. На III этапе диагностического поиска подтверждаются прямые и косвенные признаки митрального или аортального порока сердца. Сам порок трикуспидального клапана также вносит свою «долю» в результаты инструментальных исследований. Рентгенологически обнаруживаются значительное увеличение правого желудочка и правого предсердия, расширение верхней полой вены. Застой в малом круге кровообращения может быть выражен нерезко. На ЭКГ появляются признаки значительной дилатации правого желудочка в виде полифазного комплекса rSr' в отведении Vi и глубокого зубца 5 в последующих грудных отведениях. На ФКГ с мечевидного отростка регистрируется систолический шум, начинающийся сразу после I тона. Эхокардиограмма выявляет различной степени увеличение правого желудочка. Флебография (кривая пульса яремной вены) позволяет обнаружить высокую волну «а» в пресистоле, если сохраняется синусовый ритм. Диагностика.Диагноз недостаточности трехстворчатого клапана основывается на обнаружении систолического шума у основания мечевидного отростка (с усилением на высоте вдоха), положительного венного пульса, систолической пульсации печени. Такие симптомы, как увеличение правого желудочка и правого предсердия (на рентгенограмме), синдром гипертрофии правого желудочка на ЭКГ, повышение венозного давления, непатогномоничны для порока и могут наблюдаться и при его отсутствии. Следует признать характерным для данного порока такое сочетание симптомов, как заметное увеличение правых отделов сердца и отсутствие значительного застоя в малом круге. Некоторые симптомы могут отсутствовать (положительный венный пульс, систолическая пульсация печени). В этих случаях единственным надежным признаком порока является характерный систолический шум. При распознавании трикуспидальной недостаточности вызывает определенные затруднения дифференциация органической и относительной ее форм. • Относительная недостаточность выявляется у больных с митральным стенозом и высокой легочной гипертензией. Если митральный стеноз не сопровождается высокой легочной гипертензией, то трикуспидальная недостаточность чаще является органической. Имеет значение динамика систолического шума у мечевидного отростка во время лечения. Усиление шума при улучшении состояния больного может свидетельствовать об органическом поражении клапана, а ослабление шума, сочетающееся с улучшением состояния больного, — об относительной недостаточности. Считается также, что более громкий и грубый шум скорее обусловлен органическим поражением клапана. Трикуспидальная недостаточность, выявляемая у больных с митральным или аортальным пороком при значительном увеличении сердца, симптомах выраженной правоже луд очковой недостаточности, мерцательной аритмии, чаще всего является относительной. • Трикуспидальную недостаточность иногда приходится дифферен • При «чистом» митральном стенозе над верхушкой сердца может вы Лечение.Больным с трикуспидальной недостаточностью проводится лечение согласно общим принципам терапии недостаточности кровообращения. Назначают мочегонные и особенно антагонисты альдостерона — спиронолактон (верошпирон, альдактон). Стеноз правого атриовентрикулярного отверстия (трикуспидальный стеноз)— патологическое состояние, характеризующееся уменьшением площади правого атриовентрикулярного отверстия, что создает препятствие движению крови из правого предсердия в правый желудочек. Изолированно трикуспидальный стеноз не встречается, он всегда сочетается с пороками других клапанов. Этиология.Наиболее частая причина трикуспидального стеноза — ревматизм. Врожденное поражение встречается крайне редко и всегда сочетается с другими аномалиями клапанов и перегородок сердца. Патогенез.Вследствие неполного опорожнения правого предсердия через суженное отверстие при нормальном притоке крови из полых вен объем крови в правом предсердии возрастает, давление также увеличивается. В результате возрастает градиент давления «правое предсердие — правый желудочек», что способствует прохождению крови через суженное атриовентрикулярное отверстие в начале диастолы желудочков. Расширение предсердия вызывает более сильное его сокращение и увеличение тока крови в правый желудочек в конце диастолы. Расширение правого предсердия сочетается с гипертрофией его стенки, однако эти компенсаторные механизмы несовершенны и кратковременны. С увеличением давления в правом предсердии повышается давление во всей веноз- ной системе: рано увеличивается печень, появляется асцит, в дальнейшем развивается фиброз печени. Клиническая картина.Проявления трикуспидального стеноза зависят от наличия клапанных признаков порока, обусловленных нарушением функции трикуспидального клапана, признаков дилатации правого предсердия, а также симптомов застоя в большом круге кровообращения. На I этапе диагностического поиска жалобы не являются характерными для данного порока, так как они связаны с основным пороком (митральным или аортальным) и значительным застоем в большом круге кровообращения. Больные жалуются на быструю утомляемость и тяжесть или боли в правом подреберье, вызванные увеличенной печенью. Для трикуспидального стеноза характерно отсутствие жалоб, обусловленных застоем кровообращения в малом круге (одышка, кровохарканье, приступы отека легких), так как в правый желудочек и соответственно в легочную артерию попадает мало крови. Таким образом, на I этапе можно составить представление лишь о выраженных расстройствах кровообращения. На II этапе диагностического поиска можно выявить прямые («клапанные») признаки порока: диастолический шум у мечевидного отростка или у места прикрепления V ребра к грудине слева. Шум этот появляется или усиливается при задержке дыхания на высоте вдоха, что нехарактерно для диастолического шума, обусловленного митральным стенозом. На высоте вдоха часто появляется тон открытия трехстворчатого клапана (тон открытия митрального клапана не зависит от фазы дыхания и никогда не появляется на высоте вдоха, если отсутствует на высоте выдоха). Диастолический шум при синусовом ритме занимает преимущественно конец диастолы (пресистолический шум), а при мерцательной аритмии — начало диастолы (протодиастолический шум). Все эти признаки позволяют дифференцировать аускультативную картину при трикуспи-дальном и митральном стенозе. Застой крови в правом предсердии обусловливает раннее увеличение печени, набухание шейных вен, отеки. Отмечается выраженный пресистолический венный пульс на яремных венах, а также пресистолический печеночный пульс. Граница относительной тупости сердца резко смещена вправо. Кроме этих признаков, обязательно выявляются прямые и косвенные симптомы «основного» порока сердца, на фоне которого развился трикуспидальный стеноз. Пульс, артериальное давление без особенностей. Венозное давление, как правило, значительно повышено. При длительном существовании трикуспидального порока и развитии гепатомегалии возможно появление небольшой желтушности кожных покровов. Таким образом, на II этапе можно поставить диагноз трикуспидального стеноза, а также диагноз основного порока сердца. На III этапе диагностического поиска подтверждаются прямые и косвенные признаки митрального или аортального порока сердца. Сам трикуспидальный стеноз вносит свою «долю» в результаты инструментального исследования. Рентгенологически выявляется значительное увеличение правого предсердия, верхней полой вены, в то время как правый желудочек увеличен значительно меньше, чем при трикуспидальной недостаточности. Признаки легочной гипертензии отсутствуют. На ЭКГ при сохраненном синусовом ритме отмечается высокий острый зубец Р в отведениях II, III, aVF и правых грудных. Изменения же- лудочкового комплекса обусловлены особенностями компенсаторной гипертрофии вследствие основного порока сердца. На ФКГ регистрируется высокочастотный убывающий диастолический шум (иногда с пресистоли-ческим усилением) у мечевидного отростка или в месте прикрепления V ребра к грудине. Иногда в этой же области регистрируется тон открытия трикуспидального клапана. Эхокардиография помогает выявить диагностически важный признак — конкордантное движение створок трехстворчатого клапана в диастолу (этот признак обнаруживается нечасто в связи с трудностью визуализации задней створки клапана). Чаще отмечается резкое уменьшение скорости движения передней створки в фазу диастолы. Диагностика.Распознавание порока основывается на обнаружении диастолического шума у мечевидного отростка, усиливающегося на высоте вдоха, часто в сочетании с там же выявляемым тоном открытия трехстворчатого клапана. При наличии синусового ритма диагноз подтверждается пресистолической пульсацией яремных вен и увеличенной печени. Другие симптомы: увеличение правого предсердия, измененные зубцы Р во II, III, aVF и правых грудных отведениях, повышение венозного давления, увеличение печени, отеки непатогномоничны для порока. Лечение.Наличие трикуспидального стеноза является показанием для имплантации искусственного клапана. Если по каким-либо причинам оперативное лечение не производится, следует использовать достаточные дозы мочегонных средств и антагонистов альдостерона — спиронолактона (верошпирон, альдактон ). Прогноз.Прогноз определяется типом клапанного дефекта и его выраженностью, а также развивающейся недостаточностью кровообращения. При нерезко выраженном пороке сердца и отсутствии (или незначительно выраженной) недостаточности кроовообращения прогноз вполне удовлетворителен, больной длительное время трудоспособен. Существенно ухудшается прогноз при выраженных изменениях клапана и нарастающей недостаточности кровообращения, а также возникающих осложнениях, особенно нарушениях ритма сердца. После внедрения оперативных методов лечения (митральная комиссуротомия, протезирование клапана) прогноз улучшился, так как при своевременной и адекватно выполненной операции восстанавливаются гемодинамические характеристики, как внутрисер-дечные, так и внесердечные. Больных с пороком сердца (в том числе и после операции на сердце) необходимо ставить на диспансерный учет и наблюдение. Профилактика.Предупреждение приобретенных пороков сердца сводится к первичной и вторичной профилактике ревматизма.
|
||||
|
Последнее изменение этой страницы: 2024-06-27; просмотров: 5; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.148.108.174 (0.118 с.) |






 Степень активности
Степень активности

 III (максимальная)
III (максимальная) Диагностика.Распознавание первичного ревматизма представляет большие трудности, так как наиболее частые его проявления, такие как полиартрит и поражение сердца, неспецифичны. В настоящее время во всем мире наибольшее распространение получили большие и малые критерии ревматизма Американской ассоциации кардиологов, пересмотр которых производился в 1992 г. (табл. 8).
Диагностика.Распознавание первичного ревматизма представляет большие трудности, так как наиболее частые его проявления, такие как полиартрит и поражение сердца, неспецифичны. В настоящее время во всем мире наибольшее распространение получили большие и малые критерии ревматизма Американской ассоциации кардиологов, пересмотр которых производился в 1992 г. (табл. 8). Свидетельства связи со стрептококковой инфекцией: повышенный титр противострептококковых антител, АСЛ-0 и др. высевание из зева стрептококков группы А недавно перенесенная скарлатина
Свидетельства связи со стрептококковой инфекцией: повышенный титр противострептококковых антител, АСЛ-0 и др. высевание из зева стрептококков группы А недавно перенесенная скарлатина