Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Интенсивная терапия, реаниматология. Анестезиология - новая медицинская специальность.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Реаниматология. Лекции № 1. Тема 1,2: Введение в реаниматологию. Интенсивная терапия, реаниматология. Анестезиология - новая медицинская специальность. Цели изучения темы: • представлять содержание понятий «интенсивная терапия», «анестезиология», «реаниматология»; • знать развитие, структуру, задачи реаниматологии; • представлять суть понятия «терминальное состояние»; • знать простейшие методы оживления человека; • уметь оценивать эффективность реанимации. План лекции. Интенсивная терапия (ИТ), анестезиология реаниматология - новые медицинские специальности, их основные принципы. История развития, задачи. Организация реаниматологической помощи населению. Основы медицинской этики и деонтологии фельдшера СМП (скорой медицинской помощи). 4. Этико - деонтологические проблемы в работе реанимационно-анестезиологического отделения. Понятие о здоровье пограничных состояниях болезни, терминальных состояниях. 6. Терминальные состояния: • фазы (стадии): преагония, агония, терминальная пауза, клиническая смерть; • биологическая смерть, ее признаки; • механизм смерти. 7. Техника простейшей сердечно - легочной реанимации (СЛР): • восстановление проходимости дыхательных путей; • искусственная вентиляция легких (ИВЛ); • непрямой (закрытый) массаж сердца (НМС); • ошибки при ИВЛ, НМС; • критерии эффективности СЛР; • сроки прекращения реанимационного пособия; • противопоказания.
Интенсивная терапия, анестезиология, реаниматология - эти понятия являются составной частью новой медицинской специальности. Реаниматология - наука об оживлении, занимается, главным образом, симптоматической терапией, таких функциональных, нарушений, которые представляют собой непосредственную угрозу для жизни больного. Девиз этой специальности -. Regens defendo (управляя защищаю). Условно реаниматология делится на 3 раздела: - интенсивную терапию, - анестезиологию, - собственно реаниматологию. а) Интенсивная терапия - комплекс методов временного искусственного замещения жизненно важных функций организма: искусственная вентиляция легких (ИВЛ), искусственное питание, искусственное очищение организма и др. Целесообразно начинать ее, не дожидаясь резкого угнетения жизненно важных функций. б) Анестезиология -изучает методы защиты организма от особого вида травмы - операции. Анестезиологические методы борьбы с болью и другими вредными воздействиями травмы широко используют при шоке, различных тяжелых болевых синдромах и вне операционной, а также при родах. в) Реаниматология - изучает методы борьбы со смертью, переходные состояния от жизни к смерти (так называемые терминальные состояния). Современные методы реанимации позволяют восстановить функционирование целостного организма, включая его психическую деятельность. История развития, задачи. Реаниматология - одна из самых гуманных и, несмотря на многовековую предысторию, сравнительно молодая отрасль медицины. Попытки оживления организма существовали с древнейших времен: вдувание воздуха в легкие, горлосечение (теперешняя трахеостомия). Везалий, Гарвей уже изучали механизм смерти, а Парацельс предложил даже аппарат для искусственного дыхания. Но отдельные приемы, основанные на опыте и разуме, тонули в многочисленных невежественных попытках оживления (например - зарывание в землю пораженных молнией и др.). Только с развитием естественных наук, анатомии, физиологии, клинических дисциплин - появилась основа для развития методов обезболивания, а несколько позже и методов оживления. Термин «реаниматология»: «re» - вновь, повторение «anima» -жизнь, дыхание «logos» - наука, учение.
Задача реаниматологии: изучать механизм процессов, происходящих при умирании, развитии терминального состояния, а на этой основе разработка и применение методов борьбы со смертью. Эффективность реанимационных мероприятий зависит: - от знания клинических дисциплин (терапии, хирургии, акушерства и др.); - умения управлять аппаратами, приборами; - от гуманизма; - от оснащенности; - от своевременности оказания реанимационной помощи
Все реанимационные мероприятия делят на 2 группы: I группа: мероприятия, которые могут быть осуществлены на месте. Жизнь человека может быть сохранена, если оказавшийся рядом будет обладать подготовкой и навыками по оказанию реанимационной помощи. II группа: реанимационные мероприятия, которые оказываются в условиях медицинских учреждений, Организация реаниматологической помощи:
1-я доврачебная реанимационная помощь (каждый человек) ▼ СМП (скорая медицинская помощь - реанимационная, специально оборудованная рацией, спец. наборами, лекарственными средствами, приборами ▼ В поликлиниках, ФАПах, имеющих специальные реанимационные наборы. ▼ РАО и БИТ в больницах, (реанимационно-анестезиологические отделения и блоки интенсивной терапии) Клиническую смерть. Завершением терминального процесса является биологическая смерть (необратимое состояние, когда оживление организма, как единого целого, невозможно!)Основой терминальных состояний является гипоксия. 1. Преагональное состояние; общее двигательное возбуждение, спутанность, заторможенность, отсутствие сознания. Кожа бледная, с землистым опенком. Ногтевое ложе синюшное. Пульс частый, едва сосчитывается на сонных и бедренных артериях, затем замедленный, АД снижается, вскоре не определяется. Дыхание вначале тахипноэ, затем брадипноэ, судорожное, аритмичное. Рефлексы не вызываются, тонус скелетных мышц предельно снижен. Температура тела снижена. Анурия. Могут быть судороги при быстром умирании. В конце этой фазы возникает терминальная пауза. 2. Терминальная пауза, длится от нескольких секунд до 3-4 минут. Дыхание отсутствует. Пульс резко замедлен, определяется только на сонных и бедренных артериях. Реакция зрачков на свет и корнеальные рефлексы исчезают, нарастает ширина зрачков. Терминальная пауза переходит в агонию. 3. Агония, характеризуется последней короткой вспышкой жизнедеятельности. При короткой агонии возможно кратковременное восстановление сознания, некоторое учащение пульса. Тоны сердца глухие. АД на короткое время повышается, потом резко падает, далее не определяется. Угасают роговичные рефлексы. Дыхание патологического типа. Агония завершается последним вдохом и переходит в клиническую смерть.
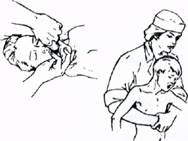
Выявление признаков жизни при помощи зеркала и комочка ваты (объяснение в тексте)
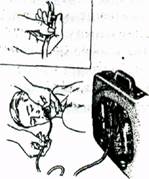
Точки определения пульса на артериях и место выслушивания тонов сердца (отмечено крестиком)
4. Клиническая смерть - пограничное состояние перехода от гаснущей жизни к биологической смерти. Состояние клинической смерти характеризуется полным прекращением всех внешних проявлений жизнедеятельности, но процесс еще обратим. Продолжительность клинической смерти - 5-6 мин. возбуждение, эйфория, оглушенность, сопор, кома, отсутствие сознания, самостоятельного дыхания, реакции на внешнее раздражение, рефлексов терморегуляции, сосудистого тонуса и др. В этот период необходимо еще оказывать реанимационную помощь в полном объеме! Биологическая смерть - конечный этап, завершающий жизнь, необратимое прекращение всех процессов жизненного метаболизма в клетках и тканях, распад белковых структур. Признаки остановки дыхания Отсутствие потока воздуха возле рта и носа
Признаки остановки сердца
а) Отсутствие пульса на сонной артерии. б) Отсутствие дыхания. в) Расширенные зрачки не реагирующие на свет
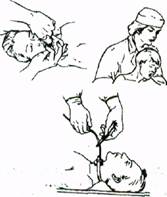
Непрямой массаж сердца. На следующем этапе оживления приступают к восстановлению сердечной деятельности. Главный симптом остановки сердца, на который ориентируются, - отсутствие пульса на сонной (бедренной) артерии. К исследованию пульса приступают после первых 3-х искусственных вдохов. Его отсутствие - императивный сигнал к началу закрытого массажа сердца. Сам по себе массаж не приводит к оксигенации крови, поэтому оживление бывает эффективным при одновременной искусственной вентиляции легких. Ситуационные задачи. Задача № 1. Через 30 минут от начала реанимации самостоятельная сердечная деятельность и дыхание не возобновились. 1. О чем это свидетельствует? 2. Как поступить? Задача № 2. У пострадавшего в автокатастрофе на улице, до приезда «Скорой помощи» наступила клиническая смерть. Фельдшер оказался рядом. Как он должен поступить?
Домашнее задание: Обязательная литература:
1. Учебник В.А. Михельсон, А.В. Маневич «Основы реаниматологии и анестезиологии». Стр.7-61. 2. Разобраться с прилагаемыми таблицей и рисунками. Справочник медицинской сестры по уходу Палеев Н.П. Стр. 4-9 и 512-530. 3. Повторить: Сестринский уход раздел «Уход за агонирующими больными». Раздел «Дыхание» (выборочно) и лечебно-диагностические процедуры. Дополнительная литература: см. приложение. Тема 3: Интенсивная терапия и реанимация при острой сердечнососудистой недостаточности (кардиореанимаиия). • Цель: Знать клинические проявления острых состояний в кардиологии; • Знать методы искусственного поддержания кровообращения; • Уметь оказать доврачебную помощь при неотложных состояниях в острой сердечной недостаточности; острой сосудистой недостаточности; острых нарушениях ритма; гипертоническом кризе; внезапной остановке сердца. План, /. Методы искусственного поддержания кровообращения. 2. Виды прекращения кровообращения, причины. Понятие о крайне тяжелых видах острых аритмий: фибрилляции желудочков, электрической дефибрилляции, прекардиологическом ударе и др. Тампонада сердца, тактика фельдшера. 3. Медикаментозная стимуляция сердечной деятельности. 4 Интенсивная терапия, реанимационные мероприятия, тактика фельдшера при: • некоторых тяжелых формах острой сосудистой недостаточности; • острой левожелудочковой сердечной недостаточности (сердечной астме, • острой коронарной недостаточности (остром инфаркте миокарда, • гипертонических кризах; • острых нарушениях ритма сердца и др. Симптомы - предвестники внезапной остановки сердца, реанимационные мероприятия. Методы искусственного поддержания кровообращения. Система кровообращения (как и дыхания) надежно автоматически регулируется и адаптируется к самым сложным условиям жизни, но в критических состояниях нужны и разработаны методы, которые позволяют временно заместить важнейшие составные функции кровообращения: - объём циркулирующей крови (ОЦК); - сокращение сердца; - тонус сосудов. Но эти методы не могут применяться очень долго. Их продолжительность ограничена в лучшем случае часами. За это время нужно так улучшить работу сердца, так нормализовать объём циркулирующей крови и тонус сосудов чтобы система кровообращения могла теперь автоматически, поддерживая и объём циркулирующей крови, и сердечный выброс, и тонус сосудов и необходимую текучесть ;крови. Управление кровообращением нуждается в надёжном соединении с сосудами. Для этого используют: Венепункцию (введение иглы).
Вены, наиболее удобные для пункции А -тыла кисти Б - локтевого сгиба В- переднелодыжечная вена
Этапы венесекции. А- местная анестезия. Б - разрез сбоку от переднелодыжечной вены; В - вена взята на лигатуры и надсекается остроконечными ножницами; Г -в вену введен катетер.
Катетеризацию вен
А- введение иглы с насадкой в вену. Б - игла - проводник удалена, катетер- насадка в вене.
а). Управление объём циркулирующей крови - главная задача в обеспечении хорошего кровообращения на всех этапах интенсивной терапии, анестезии и реанимации. Это достигается вливанием в вену: - крови и ее элементов; - плазмы, плазмозаменителей (полиглюкин, реополиглюкин, желатиноля, растворов
б). Управление сердечным выбросом: - массаж: сердца (непрямой и прямой). - аппарат искусственного кровообращения. - введение лекарственных средств, влияющих на сердечно- сосудистую систему, а г). Управление текучестью (реология) крови: - для этого применяют умеренное «искусственное разведение» крови (искусственная д), Сердечно-легочную реанимацию, В большинстве случаев остановка кровообращения возникает вне стационара. Выделяют: - асистолию; - фибрилляцию желудочков сердца. а). Асистолия (остановка) сердца. Основные причины: психо-эмоциональное, физическое перенапряжение, страх, ушибы сердца, острый инфаркт миокарда, острая дыхательная недостаточность, механическая асфиксия, отравления, утопление, анафилактический шок, электротравмы и др. Асистолия при диагностических и лечебных мероприятиях (бронхоскопии, интубации, наркозе и др.) Предвестники асистолии: брадикардия, быстрое исчезновение пульса, резкое падение артериального давления.
а). Фибрилляция желудочков сердца. (ФЖ). Под ней понимают разрозненное, разновременное сокращение отдельных мышечных волокон, не могущее обеспечить эффективную работу сердца по перекачиванию крови. Вначале осцилляции быстрые, энергичные,_далее ослабевают и в итоге атония, асистолия Фибрилляция желудочков приводит к внезапному прекращению кровообращения; фибрилляция желудочков может быть также после остановки сердца. Основные причины те же, что и при асистолии. Предвестники: нарушение ритма сердца, появление одиночных, вслед за этим- групповых, политопных экстрасистол, пароксизмальная тахикардия и др. Неотложная помощь: Строгий постельный режим, покой. • Если пациент в сознании - вызвать кашлевой рефлекс, • Прекардиальныйудар, непрямой массаж сердца, искусственная вентиляция • Электрическая дефибрилляция, • Внутривенное введение адреналина, /3-блокаторов(бретилий внутривенно Струйно), Резкое падение АД, Набухание шейных вен, резко выраженная глухость тонов сердца (немое сердце). Осложнения: кардиогенный шок, внезапная смерть. Интенсивная терапия;
• При малейшем подозрении на тампонаду сердца срочно вызвать хирурга- • Сердечно-легочная реанимация. Госпитализация срочная, минуя приемный, покой в блок интенсивной терапии. Гидрокарбонат натрия и др Внезапная остановка сердца. Причины: 1.В клинике внутренних болезней: • Острый инфаркт миокарда(непосредственная причина- фибрилляция • Острые аритмии, переходящие в фибрилляцию, • Тяжелые миокардиты. • Некоторые пороки сердца (врожденные и приобретенные, аортальные). • Эмболии легочной артерии. • При лечении противоаритмическими средствами (β-блокаторы,новокаинамидом).
• При бронхоскопии, электроимпульсной терапии, ангиокардиографии. • Электоротравма, молния. • Утопление, удушение, асфиксия. • Солнечный удар. • Общее замерзание. • Анафилактический шок. II. Симптомы - предвестники остановки сердца: 1. Прогрессирующая брадикардия. 2. Период «неэффективного сердца» (сердце сокращается, но эти сокращения не передаются на пеиеию, пульс и АЛ отсутствуют). З.Остановка сердца. Помощь, 2.Методы искусственного обеспечения газообмена в легких: - освобождение и поддержание свободной проходимости дыхательных путей - оксигенотерапия. - искусственная вентиляция легких (простейшие методы, описанные выше или с 3.Интенсивная терапия и реанимация при некоторых заболеваниях с острой дыхательной недостаточностью: - астматическом статусе; - шоковом легком; - удушении (повешении); - утоплении; - поражении электрическим шоком и др. III степень (предельная): коматозное состояние с клоническими и тоническими судорогами. Пятнистый цианоз кожи. Зрачки расширены, частота дыхательных движений>40 в Г. Дыхание поверхностное. Пульс = аритмичный, частый, едва прощупывается. АД падает
Неотложная помощь, (схема): Покой, строгий по стельный ре жим. - обеспечить свободную проходимость дыхательных путей
(западение языка, инородные тела) Боковое положение больного, желательно на правом боку, воздуховод, аспирация содержимого дыхательных путей; - разжижение мокроты - введение бронхолитических средств; - интубация или трахеостомия (коникотомия); - оксигенотерапия (длительно и непрерывно); - лечение основного заболевания; - искусственная вентиляция легких (при частоте - сердечных сокращений>40 в 1') - борьба с интерстициальным отеком легких (диуретики); - коррекция кислотно - щелочного равновесия (введение внутривенно капельно дезагреганты и антикоагулянты (гепарин, трентал) Срочная госпитализация в реанимационно- анестезиологическое, транспортировать полусидя, на носилках, продолжая реанимационные мероприятия. Дренажные положения.
Освобождение различных бронхов от мокроты изменением положения тела. А- дренирование задненижних сегментов нижних долей обоих легких; Б- дренирование перед не ненижних сегментов нижних долей обоих легких; В — дренирование средней доли правого легкого; Г — дренирование передних сегментов верхних долей обоих легких.
А - Освобождение ротовой полости от инородных тел пальцем, обернутым носовым платком. Б - Освобождение дыхательных путей с помощью Приема Геймлиха.
Освобождение ротовой полости от инородных тел с помощью отсоса: разрежение обеспечивается закрыванием отверстия на Т-образном переходнике.
А - Отсасывание через трахеостому: катетер вводят с помошью пинцета рукой в перчатке. Интубация трахеи - один из самых надежных способов обеспечения свободной проходимости дыхательных путей. Существует несколько способов ее проведения. Следующим видом поддержания свободной бронхиальной проходимости является трахеостомия.
Трахеостомия - плановая операция, проводимая врачом, а в экстренных случаях, когда невозможно интубировать трахею, производят коникотомию.(см. рисунок) Коникотомия - наиболее простая операция в условиях «скорой помощи» с помощью инструмента - коникотома. (рассекается связка между нижним краем щитовидного хряща и внутренним краем перстневидного.Здесь нет крупных сосудов и нервов. Коникотом. Уход за трахеостомой. Трахеостомия «'выключает» нос и глотку, по этом у в легкие поступает неувлажненный и неочищенный воздух. Поэтому необходимо постоянное увлажнение (медленное закапывание физ. раствора(до 200 мл/сутки).Далее отсасывание слизи стерильным катетером + профилактика инфицирования. В условиях асептики после местного обезболивания над конической связкой скальпелем делается небольшой (1-2см) разрез кожи с подкожной клетчаткой и вставляется коникотом. Это является наиболее простым, надежным и безопасным способом в условиях «скорой помощи» по сравнению с классической трахеостомией. Оксигенотерапия. Предлагается учащимся вспомнить способы дачи кислорода больному. I. Ингаляция кислорода с помощью носовых канюль. II. Ингаляция кислорода с помощью маски. III. В палатке при условии постоянного контроля за больным. IV.Гипербарическая оксигенация (дача кислорода под повышенным в 2-3 атм. давлением). Клиническая картина, Этот синдром имеет много названий, одно из них отражает важную клиническую особенность заболевания - синдром влажных легких. На рентгенограмме обнаруживают множественные очаговые затемнения в обоих легких. Лечение: 1.Лечение основного заболевания (сепсиса, шока и др.). 2. Искусственная вентиляция легких (в условиях реанимационно - анестезиологического отделения). З.Инфузия альбуминов, мочегонных, реополиглюкина с тренталом, свежую плазму. 4.Детоксикация. 5. В начальных фазах внутривенно курс преднизолона в больших дозах. 6. Улучшить отделение мокроты (дренаж:, массаж;, ингаляции, отсасывание 7. Большие дозы аскорбиновой кислоты, а при сепсисе - введение антибиотиков Запомните! Лечебные мероприятия нужно начинать не тогда, когда поставлен диагноз шокового легкого, а тогда, когда он только заподозрен! III. Повешение(удушение) -странгуляционная асфиксия. Повешение- сдавливание шеи петлей(удавкой) под тяжестью массы тела повешенного, это приводит к пережатию трахеи и прекращению поступления воздуха в легкие. Смерть наступает спустя 4-5 минут с момента повешения. Характерным признаком повешения является наличие ярко выраженной странгуляционной борозды на шее. Чаще - суицид. Тяжесть состояния зависит: - от наложения петли (выше, ниже гортани); - расположения узла (сзади, сбоку); - длительности пребывания в петле; - если ноги пострадавшего не имели опоры. Симптомы: Кроме странгуляционной борозды на шее, отличается выраженный цианоз, одутловатость лица, выпяченные глазные яблоки, мелкоточечные кровоизлияния на конъюнктиве, расширенные зрачки, резкие расстройства дыхания, вплоть до отсутствия. Часто коматозное состояние, судороги, непроизвольное мочеиспускание и дефекация. Сог - тахиаритмия. АД резко повышено, а затем снижение систолического АД и развитие терминального состояния. Неоптожная помощь должна быть максимально быстрой: - быстро освободить больного от петли; - освободить от пены, слизи рот, дать кислород, если самостоятельного дыхания - противосудорожная терапия (оксибутират натрия, антигистаминные средства), - для ликвидации ацидоза - внутривенно капельно 4% содовый раствор 150~300мл; - гормональная терапия (в тяжелых случаях); - эуфшлин 2,4% раствор 10 мл внутривенно; - СаС\2 или глюконат Са 10%- 10,0; - сердечные гликозиды, кокарбоксилаза внутривенно; - дегидратация при угрозе отека мозга (раствор глюкозы, фуросемид)
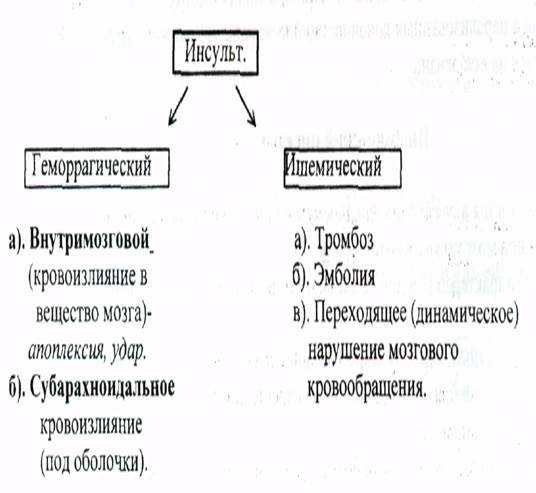
Утопление - попадание пресной или морской воды в живые дыхательные пути. Нередко сочетается это состояние с алкогольным опьянением или с эпилепсией. Может быть «сухим» в результате смыкания голосовой щели и рефлекторной остановки сердечной деятельности и дыхания. Утопление происходит быстро. Кожные покровы у таких пострадавших бледные, дыхательные пути не заполнены водой и нет выделения из них пенистой жидкости. В большинстве случаев наблюдается истинное утопление., сопровождающееся заполнением водой дыхательных путей с развитием типичной картины асфиксии. Симптомы: тяжесть зависит от длительности пребывания пострадавшего под водой. Отмечается цианоз кожных покровов и слизистых. Изо рта и носа - пенистая жидкость. Дыхание аритмичное или отсутствует. Отмечается тахикардия или брадикардия. АД. Зрачки широкие, без реакции на свет, корнеальные рефлексы отсутствуют. Различия при утоплении в пресной и морской воде: В пресной воде: попавшая в легкие вода поступает в кровь —к разжижению, повышению АД, венозного давления, гиперкалиемии, что на фоне гипоксии приводит к фибрилляции сердца. Из дыхательных путей - розовая пенистая жидкость. В морской воде: гемоконцентрация, гиповолемия, гипонатриемия, гемолиз (гипертонический эритроцитов с развитием тяжелой гипоксии, раствор) Кожные покровы резко цианоитичны с фиолетовым оттенком. Изо рта, носа выделяется огромное количество пенистой жидкости. Диагноз устанавливается на основании анамнестических данных или со слов окружающих при наличии клинической картины. Неотложная помощь. а). В легких случаях - после извлечения из воды дыхание, сознание могут восстановиться спонтанно или кратковременои искусственной вентиляции легких. Далее: устранение психических травм, согревание, профилактика легочных осложнений. б). В тяжелых случаях: немедленно сердечно - легочная реанимация, предварительно удалить жидкость из желудка и дыхательных путей; - оксигенотерапию; - согревание; - оксибутират натрия или нейролептанальгезия (при двигательном возбуждении); - при отеке легких (соответственная терапия); - внутривенно капельно введение мезатона, норадреналина (по показаниям); - панангин (при гипокалиемии по показаниям)- при утоплении в морской воде; - для профилактики аспирационной пневмонии - раннее введение антибиотиков Помнить о возможности черепно - мозговой травмы, переломе шейного отдела позвоночника. Срочная госпитализация на носилках, с симптомами отека легких - в возвышенном положении, не прекращая реанимационные'мероприятия. Мозгового кровообращения. Класификация. Центральная нервная система является высшим центром не только психической деятельности, но и регуляции функций всех органов и систем. Чем бы ни было вызвано тяжелое поражение центральная нервная система: травмой, нарушениями обмена, нарушениями кровообращения в мозге, воспалением. Оно проявляется 3-мя основными клиническими синдромами: - нарушением сознания; - судорогами; - параличами. Часто наблюдается сочетание и переход одного синдрома в другой и все они создают угрозу жизни больного из-за нарушения дыхания, кровообращения и смерти мозга. Рассмотрим острое нарушение мозгового кровообращения – инсульт
Заболевание встречается чаще у лиц пожилого возраста, у лиц молодого возраста чаще бывает Субарахноидальное (под оболочки), которое может быть при ревматизме, вследствие разрыва аневризмы. Причиной инсультов чаще бывает - гипертоническая болезнь, почечная гипертензия, церебральный атеросклероз, болезни крови и др. При кровоизлиянии - происходит нарушение сосудистой стенки. При тромбозе - закупорка сосуда тромбом. Эмболия - закупорка сосуда эмболом (воздушная, масляная). При динамическом нарушении мозгового кровообращения - спазм мозговых сосудов и сосудистая мозговая недостаточность. Факторы риска: • метеоусловия; • психическая травма; • физическое напряжение; • перегревание. Геморрагический инсульт. Кровоизлияние в мозг происходит, как правило, днем, на фоне эмоционального или физического напряжения. Клиника. Начало внезапное, сопровождается потерей сознания и развитием комы. Лицо багровое, дыхание шумное, одна щека «парусит», носогубная складка сглажена, отсутствует реакция зрачков на свет. Непроизвольное мочеиспускание и дефекация. Кома может быть от нескольких часов до нескольких суток. Появляются гемиплегии. афазии, нарушения чувствительности. Состояние может быть очень тяжелым, нередко в первые дни заболевания - летальный исход. При благополучном течении - через 1 -2 месяца движения в парализованных конечностях восстанавливаются, но нередко гемипарез остается на всю жизнь. Ишемический инсульт. Заболевание развивается в связи с частичным или полным прекращением поступления крови в мозг по какому-то сосуду. Этот вид инсульта характерен для лиц пожилого возраста и нередко развивается во время сна. Для ишемического инсульта характерно наличие предвестников: головокружение, головная боль, преходящие парестезии или парезы, сознание может быть сохранено, но затемнено. Прогноз при ишемическом инсульте более благоприятный, чем при геморрагическом. Задание № 1. Соседка по квартире пригласила фельдшера к своему отцу 60 лет. Вечером после бани у больного наступили потеря речи и паралич правых конечностей. Обнаружено при осмотре: сознание сохранено, но больной не разговаривает, опущен угол рта, язык отклоняется вправо. Правые конечности падают, как плети. АД- 190/100. Тактика фельдшера: 1. Сделать инъекцию дибазола, затем везти больного любым транспортом в больницу 2. Вызвать «скорую помощь» и госпитализировать больного в неврологическое Сделать инъекцию одного из гипотензивных средств, вызвать «скорую помощь», Задание № 2. Правила транспортировки больного с инсультом: 1. Только лежа. 2. Голову повернуть на бок. 3. Под голову положить небольшую подушку. 4. При подъеме и спуске с лестницы голова должна быть ниже ног. 5. Мед. работник должен сопровождать больного в пути, следить за пульсом, АД. 6. Максимально бережно транспортировать, меньше трясти и перекладывать. Классификация ЧМТ. Гакрытые травмы головного мозга. Открытые травмы головного мозга.
Сотрясение ушиб сдавление (гематомой, переломом костей черепа). непроникающие проникающие огнестрельные колотые рубленые и др.
Перелом основания черепа I. Особенности клиники сотрясения, ушиба, сдавления головного мозга и перелома основания черепа. а). При сотрясении головного мозга (коммоция): происходит отек, мелкоточечные кровоизлияния, гиперемия мозговых оболочек, венозный застой. Симптомы травмы: характерна потеря сознания на несколько минут (иногда без потери сознания). Больного беспокоят головные боли, тошнота, рвота, головокружения. Характерным симптомом является ретроградная амнезия, т.е. выпадение памяти на события, которые предшествовали расстройству сознания. Через 2-3 недели лечения в стационаре - выздоровление. б). Ушиб мозга (контузия). При ушибе мозга происходит отек мозга, очаговые некрозы, скопление крови в субарахноидалыюм пространстве, иногда разможжение мозга. 3 степени ушиба: Легкая степень - напоминает сотрясение, но имеются нерезко выраженные очаговые симптомы.
Средняя степень- утрата сознания до нескольких часов + очаговая симптоматика менингиальные симптомы. Тяжелая степень- утрата сознания до нескольких недель, резко выраженные очаговые симптомы и нарушены витальные функции. Состояние больных тяжелое, учащенное дыхание, рвота многократная, глубокая кома. Больного необходимо направить в реанимационно - анестезиологическое отделение. Лечение от 3-х недель до 1,5- 2-х месяцев в травматологическом отделении, в). Сдавление мозга (компрессия) Происходит вдавленным переломом костей черепа или гематомами, часто сочетается с ушибом мозга. Потеря сознания при сдавлении бывает до 2-х часов или без потери сознания. Общее состояние больного можно характеризовать как удовлетворительное или средней тяжести. Беспокоит головная боль, тошнота, рвота, расходяще косоглазие. Больной в созн
|
||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-18; просмотров: 1723; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.217.14.208 (0.014 с.) |





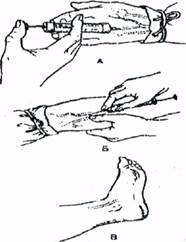
 Венесекцию - сложная хирургическая операция.
Венесекцию - сложная хирургическая операция. Катетеризация вены иглой с пластиковой насадкой.
Катетеризация вены иглой с пластиковой насадкой.