Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Аллергические васкулиты кожиСодержание книги
Поиск на нашем сайте
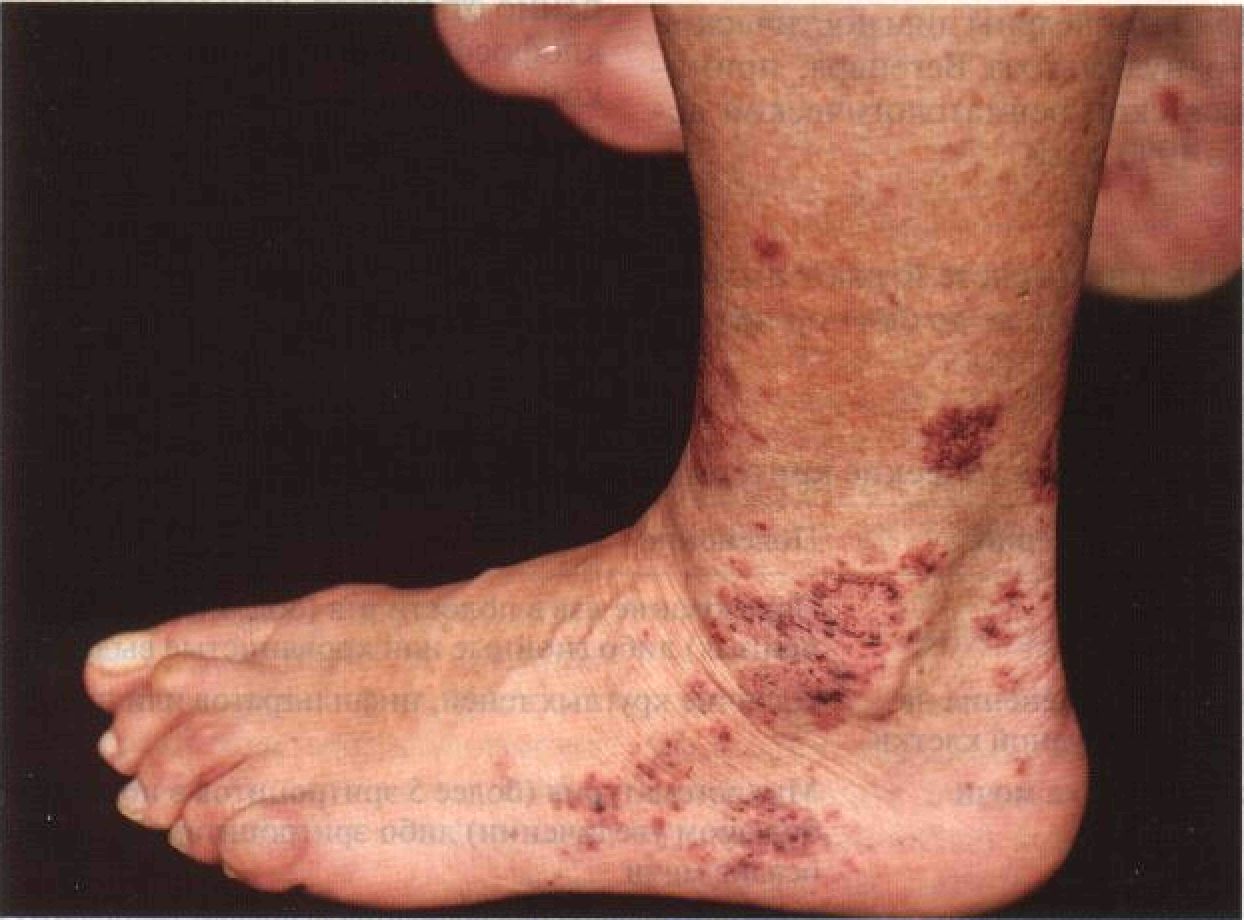
В патогенезе аллергических васкулитов кожи значительная роль принадлежит гиперчувствительности к микробным антигенам, лекарственным средствам и другим экзогенным и эндогенным факторам. Это разнородная группа заболеваний, которую объединяет преимущественное поражение мелких сосудов кожи (главным образом венул). Патологический процесс — воспаление и фибриноидный некроз стенок сосудов — приводит к появлению на коже пальпируемой пурпуры. Аллергические васкулиты кожи нередко сопровождаются поражением почек, мышц, суставов, ЖКТ и периферических нервов. Геморрагический васкулит — самое известное из этой группы заболеваний, в его патогенезе ведущую роль играют IgA. Синонимы: vasculitis cutis allergica, ангииты кожи, иммунный васкулит малых сосудов. Эпидемиология и этиология Возраст Любой. Геморрагический васкулит — обычно до 20 лет. Пол Мужчины и женщины болеют одинаково часто. Этиология В 50% случаев — идиопатическое заболевание. Классификация Васкулиты, вызванные экзогенными факторами (антигенами), роль которых доказана или предполагается • Геморрагический васкулит (болезнь Шен-лейна—Геноха): стрептококки группы А. • Сывороточная болезнь и другие иммуно-комплексные аллергические реакции: пе-нициллины; препараты, содержащие суль-фонамидную группу; сыворотки. • Прочие васкулиты, вызванные лекарственными средствами. • Васкулиты при инфекционных заболеваниях: вирус гепатита В, вирус гепатита С, стрептококки группы A, Staphylococcus aureus, Mycobacterium leprae. Васкулиты, вызванные эндогенными факторами (антигенами), роль которых доказана или предполагается • Паранеопластические васкулиты: лимфо-пролиферативные заболевания, рак почки. • Васкулиты при заболеваниях соединительной ткани: системная красная волчанка, ревматоидный артрит, синдром Шегрена. • Васкулиты при иных заболеваниях: кри-оглобулинемия, парапротеинемии, гипер-гаммаглобулинемия. • Врожденный дефицит компонентов комплемента. Анамнез Лекарственные средства Новый препарат, который больной начал принимать за несколько недель до возникновения васкулита, по-видимому, и является его причиной. Течение Острый васкулит — несколько суток (например, лекарственный или идиопатический), подострый — несколько недель (например, уртикарный), хронический — длится годами и носит рецидивирующий характер. Жалобы Зуд, жжение, боль. Иногда жалоб нет. Общее состояние Лихорадка, недомогание. Возможны неврит, боль в животе (ишемия кишечника), арт-ралгия, миалгия, поражение почек (микрогематурия), поражение ЦНС. Физикальное исследование Кожа Элементы сыпи. Пальпируемая пурпура — геморрагическая сыпь, возвышающаяся над поверхностью кожи (рис. 15-33 и 15-34). При нарушениях свертывания крови и при тромбоцитопении петехии представляют собой пятна и не пальпируются. При аллергических васкулитах возникают воспалительные инфильтраты, поэтому петехии представляют собой папулы, ощущаемые при пальпации. Пальпируемая пурпура — па-тогномоничный симптом аллергических васкулитов кожи. Волдыри, которые сохраняются 24 ч и дольше (при уртикарном васку-лите). При сильной воспалительной реакции пальпируемая пурпура превращается в пузыри с геморрагическим содержимым
Рисунок 15-33. Аллергический васкулит кожи. Пальпируемая пурпура — геморрагическая сыпь, возвышающаяся над поверхностью кожи. Поражение сосудов приводит к инфаркту кожи, и тогда образуются корки. Излюбленная локализация высыпаний — голени (рис. 15-34); на их месте в дальнейшем развиваются некроз и язвы. Цвет. Сначала красный. При диаскопии элементы сыпи не бледнеют. Форма. Круглая, овальная, кольцевидная, дугообразная. Расположение. Беспорядочно расположенные обособленные элементы, группы тесно расположенных элементов, сливающиеся между собой элементы. Локализация. Обычно — голени (особенно нижняя треть), лодыжки, ягодицы, руки. Появлению и усилению высыпаний способствует венозный застой. Другие органы Поиск заболевания, послужившего причиной васкулита. Оценка функции почек. Дифференциальный диагноз Пальпируемая пурпура Тромбоцитопеническая пурпура; лекарственная токсидермия на фоне тромбоцито-пении; ДВС-синдром, сопровождающийся молниеносной пурпурой; клещевые пятнистые лихорадки (септический васкулит); ин- фекционный эндокардит (септическая эмболия), диссеминированная гонококковая инфекция, менингококковый сепсис и хроническая менингококкемия; другие неинфекционные васкулиты. Дополнительные исследования Общий анализ крови Позволяет исключить тромбоцитопениче- скую пурпуру. СОЭ Повышена. Серологические реакции У многих больных снижен уровень комплемента. Анализ мочи Эритроцитарные цилиндры, альбуминурия. Патоморфология кожи В верхних слоях дермы — отложения фиб-риноида, интенсивно окрашиваемого эозином, в стенках посткапиллярных венул. Пе-ривенулярные и интрамуральные воспалительные инфильтраты, состоящие преиму- щественно из нейтрофилов. Диапедез эритроцитов и лейкоклазия (распад нейтрофилов с образованием «ядерной пыли»). Некроз сосудистой стенки. С помощью имму-нофлюоресцентного окрашивания выявляют интрамуральные отложения СЗ и иммуноглобулинов. При геморрагическом вас-кулите иммуноглобулины представлены в основном IgA. Диагноз В табл. 15-В приведены диагностические критерии аллергических васкулитов кожи, принятые Американской ревматологической ассоциацией в 1990 году. Диагноз ставят при наличии по крайней мере трех из этих критериев. Патогенез Считается, что ведущую роль в патогенезе аллергических васкулитов кожи играет отложение иммунных комплексов в стенках сосудов. Вазоактивные амины, высвобождающиеся из тромбоцитов, базофилов и тучных клеток, изменяют проницаемость ве-нул, что способствует отложению иммунных комплексов. Иммунные комплексы активируют комплемент либо непосредственно связываются с рецепторами к Fc-фраг- менту иммуноглобулинов. Образующиеся при активации комплемента анафилаток-сины (фрагменты СЗа и С5а) вызывают де-грануляцию тучных клеток. Кроме того, С5а привлекает нейтрофилы, которые в свою очередь выделяют лизосомальные ферменты, повреждающие сосудистую стенку. Течение и прогноз Определяются основным заболеванием. Идиопатический аллергический васкулит нередко длится годами, периодически обостряясь. Аллергические васкулиты обычно проходят самостоятельно. Самое опасное осложнение — необратимое повреждение сосудов почек. Лечение Антибиотики Показаны в тех случаях, когда васкулит обусловлен бактериальной инфекцией. Преднизон Назначают при тяжелой и умеренной формах заболевания. Иммунодепрессанты Циклофосфамид или азатиоприн применяют в комбинации с преднизоном. Таблица 15- В. Диагностические критерии аллергических васкулитов кожи
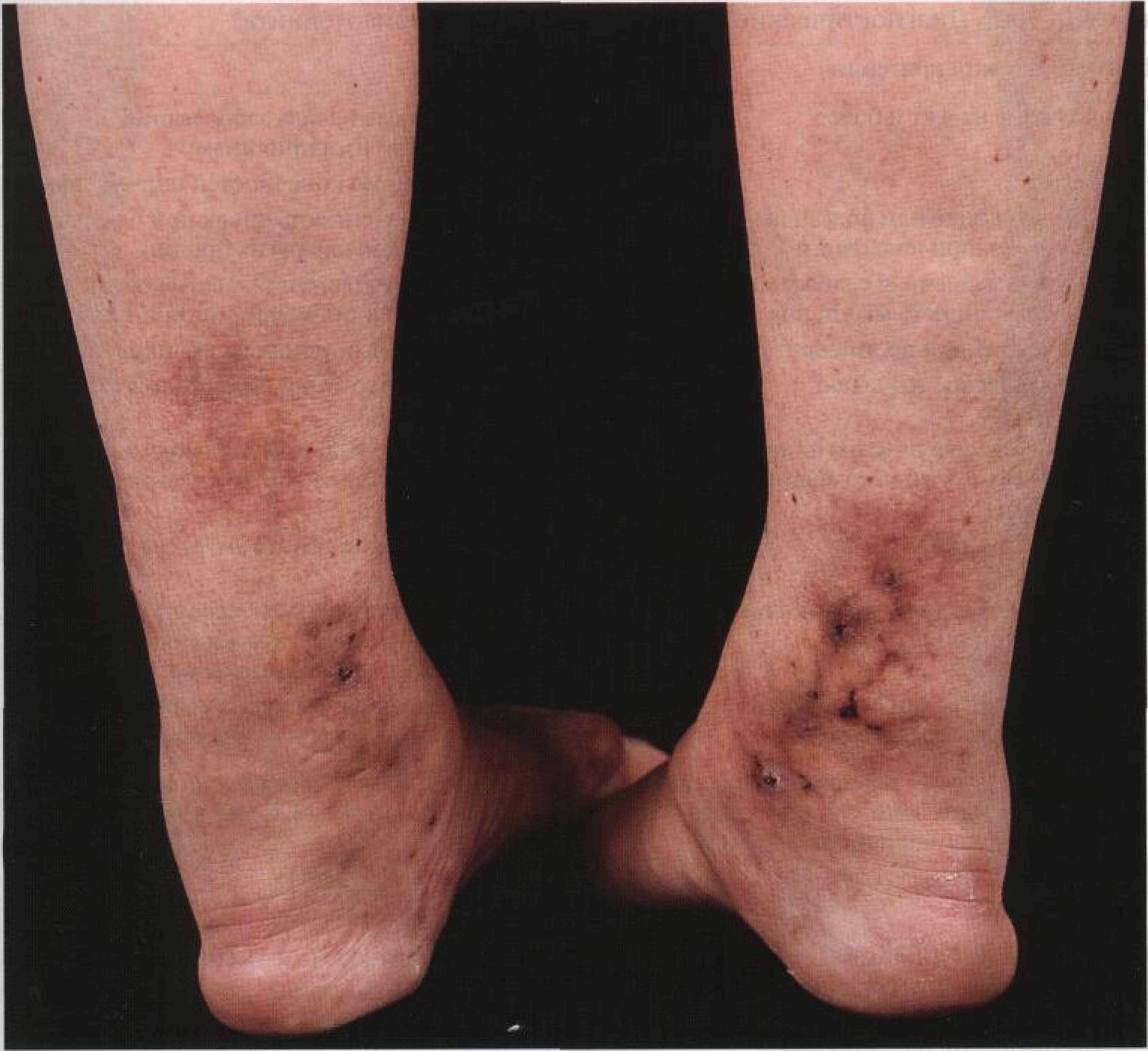
Рисунок 15-34. Аллергический васкулит кожи. Пальпируемая пурпура и пузыри с геморрагическим содержимым на обеих голенях. Двусторонний отек лодыжек тоже обусловлен васкулитом Узелковый периартериит Узелковый периартериит — системный васкулит, поражающий мелкие и средние артерии мышечного типа, в том числе сосуды почек и других внутренних органов. Гистологически характеризуется воспалением и некрозом всех слоев стенки артерии. Существует клинический вариант заболевания, протекающий с преимущественным поражением кожи (кожная форма узелкового периартериита). Синонимы: periarteriitis nodosa, узелковый полиартериит, узловатый панартериит, болезнь Куссмауля—Мейера. Эпидемиология и этиология Возраст Средний возраст больных — 45 лет. Пол Мужчины болеют в 2,5 раза чаще. Этиология Неизвестна. Клинические формы Кожная форма узелкового периартериита — редкий вариант заболевания, при котором кроме сосудов кожи иногда поражаются периферические нервы. Анамнез Жалобы Утомляемость, слабость, потеря аппетита, похудание, недомогание. При поражении сосудов ЖКТ: тошнота, рвота, боль в животе, кровотечение, перфорация, инфаркт кишечника. При поражении сердечно-сосудистой системы: сердечная недостаточность, перикардит, нарушения проводимости, инфаркт миокарда. Онемение, парестезии. Кожная форма узелкового периартериита: болезненные узлы и язвы, в основном на конечностях; во время обострений — боль. Миал-гия. Невралгия, онемение, парестезии. Физикальное исследование Кожа Поражение кожи наблюдается в 15% случаев. Элементы сыпи. Подкожные узлы по ходу воспаленной артерии, возможно изъязвление (рис. 15-35). Пальпируемая пурпура. Ливе-до — синеватые пятна, создающие мраморный рисунок кожи. Кожная форма узелкового периартериита: узлы (диаметром 0,5— 2,0 см). Ливедо (рис. 15-36); в местах скопления узлов — звездчатый рисунок. Ишемия узлов приводит к образованию язв. Высыпания держатся от нескольких суток до нескольких месяцев. Послевоспалительная гиперпигментация или фиолетовые пятна. Цвет. Узлы: от ярко-красных до бледно-розовых; ливедо: синеватый рисунок. Пальпация. Позволяет выявить невидимые глазом узлы. Болезненность. Локализация. Обычно двусторонняя. Ноги. Голени поражаются чаще, чем бедра. Иная локализация (в порядке убывания частоты): руки, голова и шея, ягодицы. Другие органы Артериальная гипертония. Нервная система. ЦНС: нарушения мозгового кровообращения. Периферические нервы: «множественный мононеврит» (последовательное поражение многих чувствительных и двигательных нервов). Глаза. Гипертоническая ретинопатия, васкулит, аневризмы артерий сетчатки, отек дисков зрительных нервов, атрофия зрительных нервов. Дифференциальный диагноз Другие васкулиты. Дополнительные исследования Патоморфология кожи Для гистологического исследования лучше всего клиновидно иссечь кусочек кожи с подкожной клетчаткой в месте расположения узла. В начале заболевания: инфильтрация нейтрофилами всех слоев стенки артерии и периваскулярного пространства. Впоследствии: появление инфильтратов из лимфоцитов. Фибриноидный некроз сосудистой стенки; сужение просвета; тромбоз; инфаркт тканей, питаемых пораженным сосудом; возможно кровоизлияние. При кожной форме узелкового периартериита гистологическая картина такая же. Общий анализ крови Нейтрофильный лейкоцитоз; изредка — эо-зинофилия. При длительном течении — анемия. Возможно повышение СОЭ.
Рисунок 15-35. Узелковый периартериит. Над медиальными лодыжками — множественные изъязвленные кожные и подкожные узлы. Изъязвление — результат инфаркта кожи. Очень характерна звездчатая форма очагов поражения. Рубец на левой голени — последствие предыдущего обострения Таблица 15- Г. Диагностические критерии узелкового периартериита*
Диагноз узелкового периартериита ставят при наличии по крайней мере трех из этих десяти критериев. Чувствительность такого метода диагностики (то есть по трем и более критериям) составляет 82,2%; специфичность — 86,6%. Серологические реакции Аутоантитела к цитоплазме нейтрофилов. У 30% больных обнаруживают поверхностный антиген вируса гепатита В. Биохимический анализ крови Повышение уровня креатинина и азота мочевины крови. Ангиография Аневризмы мелких и средних артерий мышечного типа в почках, печени и других внутренних органах. Диагноз В табл. 15-Г приведены диагностические критерии узелкового периартериита, принятые Американской ревматологической ассоциацией в 1990 году. Патогенез Воспаление и некроз стенок мелких и средних артерий мышечного типа. Патологический процесс — некротический васкулит — охватывает все слои сосудистой стенки, часто развивается в области бифуркаций артерий и иногда распространяется на соседние вены. Примерно у 30% больных в крови при- сутствует поверхностный антиген вируса гепатита В, что свидетельствует об участии в патогенезе иммунных комплексов. Течение и прогноз Без лечения заболевание быстро и неуклонно прогрессирует, характеризуется тяжелыми осложнениями и высокой летальностью. Причины смерти: инфаркт и перфорация кишечника, почечная недостаточность, инфаркт миокарда, злокачественная артериальная гипертония. В исходе воспаления наблюдаются фиброз, окклюзия артерий и образование аневризм. Лечение позволяет снизить частоту осложнений и летальность. Кожная форма узелкового периартериита имеет хроническое рецидивирующее течение и благоприятный прогноз. Лечение Кортикостероиды плюс иммунодепрессанты Преднизон, 1 мг/кг/сут внутрь, в сочетании с циклофосфамидом, 2 мг/кг/сут внутрь (подробнее — см. с. 386). Кожная форма узелкового периартериита НПВС, преднизон.
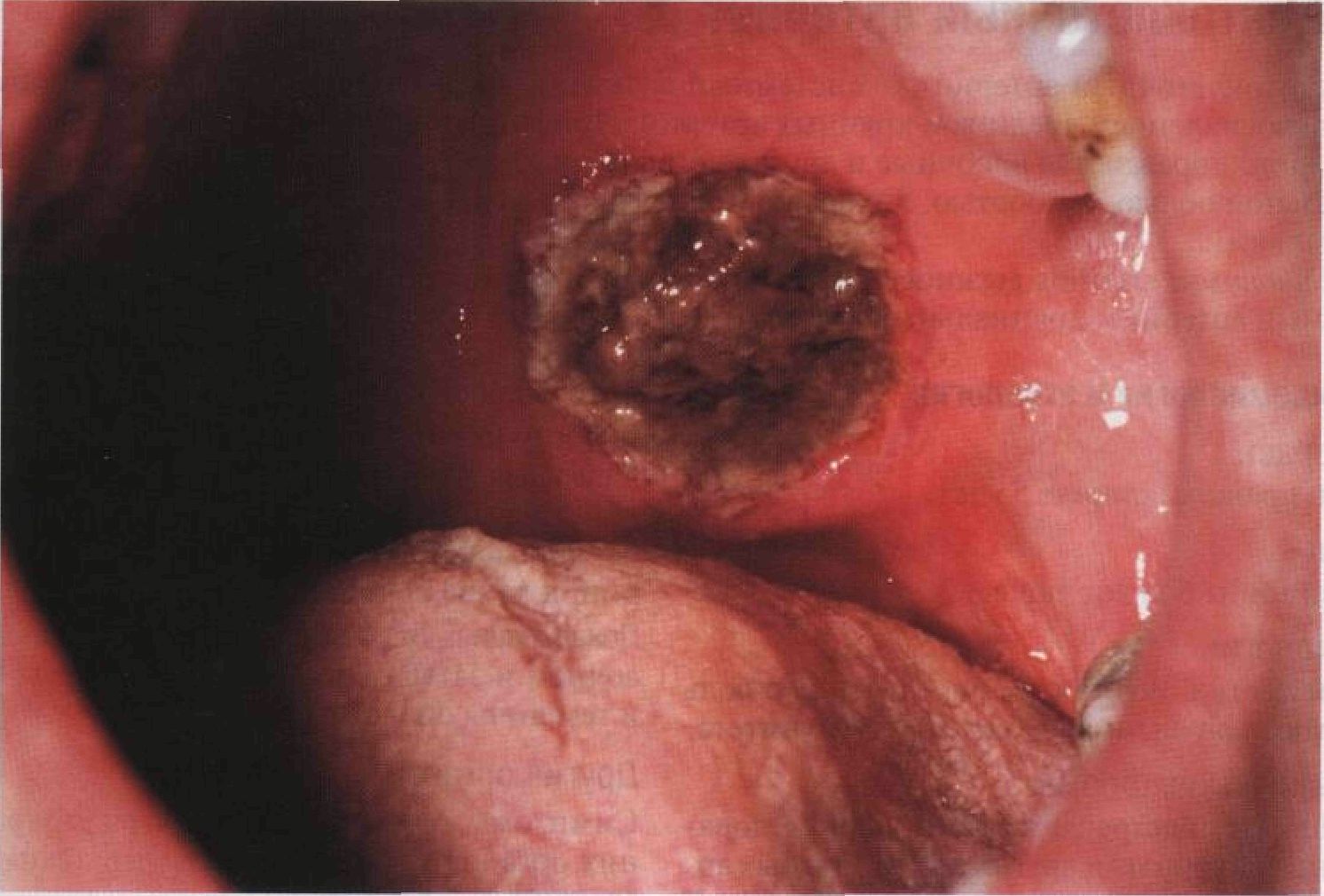
Рисунок 15-36. Узелковый периартериит. Ливедо: сетчатый рисунок с фиолетовым оттенком на бедрах Гранулематоз Вегенера Гранулематоз Вегенера — системный васкулит, характеризующийся триадой клинических признаков (поражение верхних дыхательных путей, легких и почек) и триадой морфологических признаков (некротические гранулемы верхних дыхательных путей и легких, васкулит с поражением артерий и вен, гломерулит). Синонимы: granulomatosis Wegener, синдром Вегенера, злокачественная гранулема, неинфекционный некротический гранулематоз. Эпидемиология и этиология Возраст Любой. Средний возраст — 40 лет. Пол Мужчины болеют в 1,3 раза чаще. Раса Негры болеют редко. Этиология Неизвестна. Клинические формы Выделяют варианты течения с преимущественным поражением почек (гломерулит) и дыхательных путей. Анамнез Жалобы Лихорадка. Боль в придаточных пазухах носа, гнойные или кровянистые выделения из носа. Кашель, кровохарканье, одышка. Боль в груди. Физикальное исследование Кожа Поражение кожи наблюдается у 45% больных, однако в начале заболевания — лишь у 13%. Элементы сыпи. Язвы, напоминающие гангренозную пиодермию. Папулы, везикулы, пальпируемая пурпура (рис. 15-37 и 15-38), как при аллергических васкулитах кожи. Подкожные узлы, бляшки. Изъязвленные узлы, как при узелковом периартериите. Локализация. Чаще всего — голени и стопы, реже — лицо, туловище, руки. Слизистые Язвы на слизистой рта (рис. 15-39). Нередко это первый признак заболевания. Другие органы Ухо, горло, нос. Возможны изъязвление слизистой носа, образование корок, кровяных сгустков; перфорация носовой перегородки; западение спинки носа (седловидный нос). Хронический средний серозный отит, закупорка слуховой трубы, боль в ухе. На- ружный слуховой проход: боль, гиперемия, отек. Гипертрофия десен. Глаза. Поражены у 65% больных. Легкий конъюнктивит, эписклерит, склерит, гра-нулематозный склероувеит, васкулит ресничных сосудов, гранулематозное воспаление ретробульбарных тканей и экзофтальм. Нервная система. Невриты черепных нервов. «Множественный мононеврит» периферических нервов. Васкулит мелких внутричерепных сосудов. Почки. Поражение почек наблюдается у 85% больных. На поздних стадиях болезни — симптомы почечной недостаточности. Дифференциальный диагноз Некроз кожи плюс поражение дыхательных путей Другие васкулиты, синдром Гудпасчера, опухоли верхних дыхательных путей и легких, североамериканский бластомикоз, склерома, кожно-слизистый лейшманиоз, ангио-центрическая лимфома (срединная гранулема лица и лимфоматоидный гранулематоз), аллергический гранулематоз. Дополнительные исследования Общий анализ крови Легкая анемия, лейкоцитоз. Возможен тром-боцитоз. СОЭ Значительно повышена. Биохимический анализ крови Нарушение функции почек. Анализ мочи Протеинурия, гематурия, эритроцитарные цилиндры. Серологические реакции Для гранулематоза Вегенера характерно наличие в сыворотке аутоантител к цитоплазме нейтрофилов. Методом непрямой имму-нофлюоресценции в фиксированных этанолом нейтрофилах выявляют два типа свечения — гомогенное цитоплазматическое и перинуклеарное. Гомогенное свечение дают антитела к протеазе с молекулярным ве-
Рисунок 15-37. Гранулематоз Вегенера. Пальпируемая пурпура — папулы и узлы, не бледнеющие при диаскопии. Элементы сыпи малочисленны, локализуются на тыльной поверхности кистей. Центральная часть некоторых элементов некротизирована (инфаркт кожи)
Рисунок 15-38. Гранулематоз Вегенера. Пальпируемая пурпура в виде крупных бляшек на голени и стопе. Высыпания расположены над пораженными сосудами. Некротизиро-ванные участки кожи имеют темно-фиолетовый цвет сом 29 000, перинуклеарное — антитела к миелопероксидазе. Гомогенное свечение почти патогномонично для гранулематоза Ве-генера, а перинуклеарное выявляют и при многих других заболеваниях — узелковом периартериите, других васкулитах, идиопа-тическом некротическом экстракапиллярном гломерулонефрите. Титр антител к цитоплазме нейтрофилов отражает активность заболевания. Гипергаммаглобулинемия, в основном за счет IgA. Патоморфология Во всех пораженных тканях обнаруживают воспаление и некроз мелких артерий и вен (некротический васкулит) и гранулемы. Формирование гранулемы может начаться как вне сосуда, так и внутри него. Почки: гло-мерулонефрит. Лучевая диагностика Придаточные пазухи носа: затемнение, иногда признаки склероза костной ткани. Грудная клетка: инфильтраты, круглые тени, очаги уплотнения легочной ткани, полости (чаще в верхних долях легких). Диагноз Характерна триада клинических признаков: поражение верхних дыхательных путей, легких и почек. В табл. 15-Д приведены диагностические критерии гранулематоза Вегенера, принятые Американской ревматологической ассоциацией в 1990 году. Патогенез Ведущую роль в патогенезе играют иммунные механизмы, которые до сих пор не рас- шифрованы. Возможно, имеет место гиперчувствительность к каким-либо эндогенным или экзогенным антигенам, оседающим в верхних дыхательных путях. Симптомы обусловлены некротическим васкулитом мелких вен и артерий. В легких образуются множественные двусторонние круглые инфильтраты. Патологический процесс в почках — гломерулонефрит, в придаточных пазухах носа и носоглотке — гранулематозное воспаление и некроз. Течение и прогноз Без лечения больные умирают от быстро прогрессирующей почечной недостаточности. При лечении циклофосфамидом и пред-низоном в 90% случаев удается достичь длительной ремиссии. Лечение Метод выбора — комбинация циклофосфа-мида с преднизоном. Циклофосфамид. Назначают внутрь в дозе 2 мг/кг/сут. В дальнейшем дозу корректируют так, чтобы количество лейкоцитов превышало 5000 мюГ1, а количество нейтрофилов — 1500 мюг1. (На фоне нейтропении высок риск вторичных инфекций.) Лечение продолжают до достижения ремиссии и еще в течение 1 года, после чего препарат постепенно отменяют. При непереносимости ци-клофосфамида применяют азатиоприн в такой же дозе. Преднизон. Препарат назначают внутрь в дозе 1 мг/кг/сут в течение 1 мес, затем переходят к приему через день и, постепенно снижая дозу, отменяют. Длительность лечения — 6 мес. Таблица 15- Д. Диагностические критерии гранулематоза Вегенера*
Диагноз гранулематоза Вегенера ставят при наличии по крайней мере двух из этих четырех критериев. Чувствительность такого метода диагностики составляет 88,2%; специфичность — 92,0%.
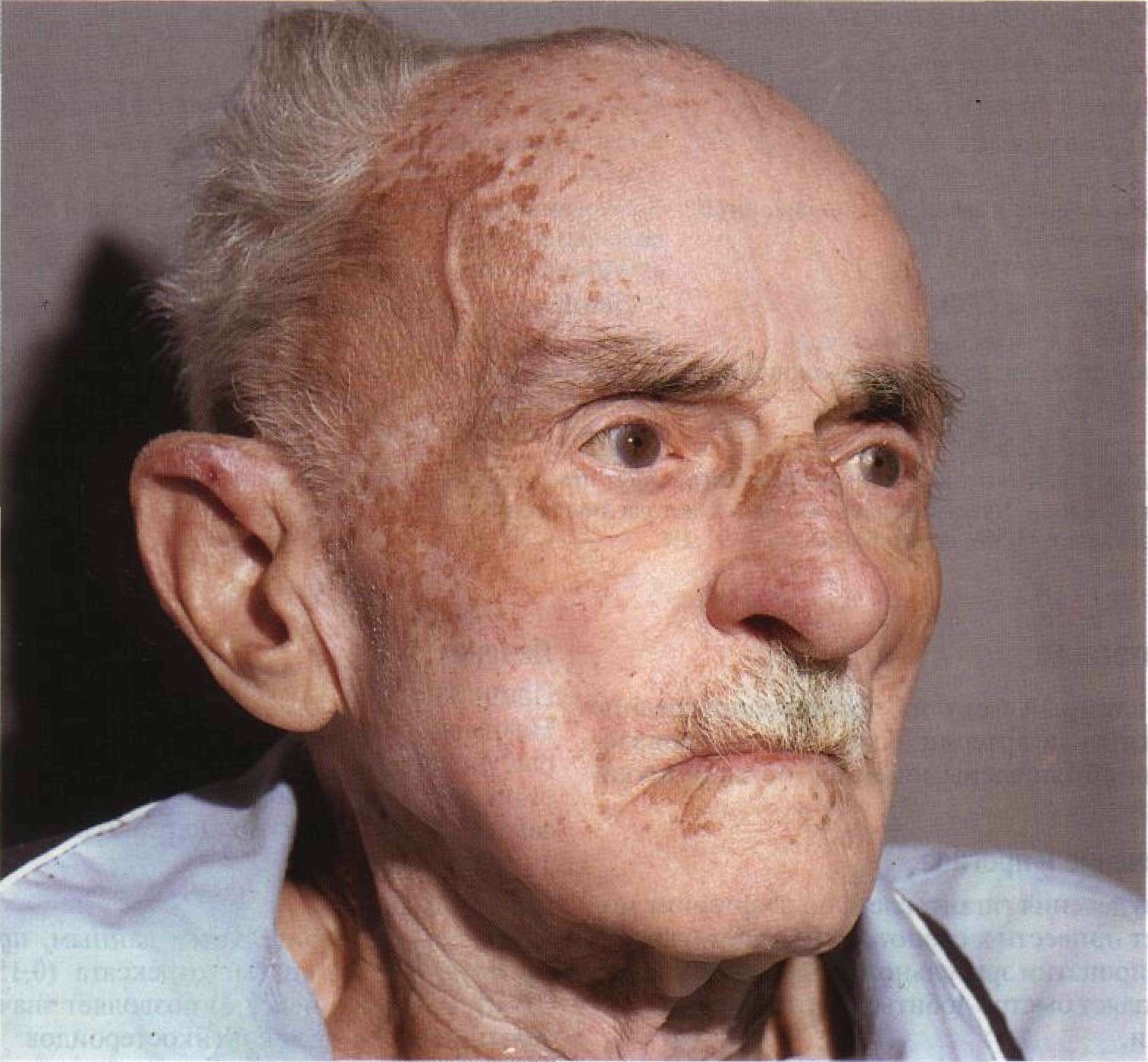
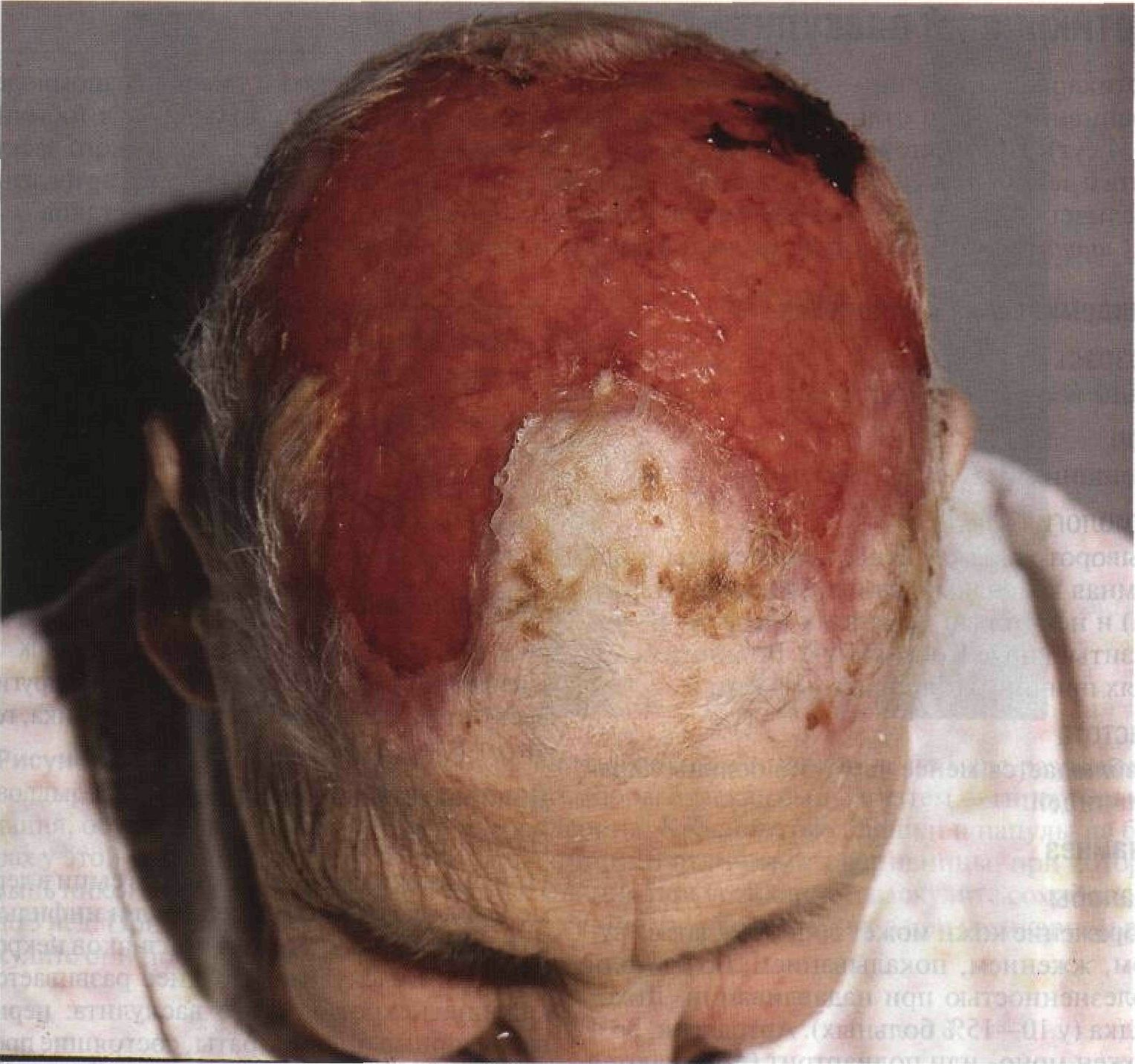
Рисунок 15-39. Гранулематоз Вегенера. Крупная язва на небе, заполненная плотными некротическими массами. Аналогичные язвы образуются на слизистой трахеи, бронхов и придаточных пазух носа Гигантоклеточный артериит Гигантоклеточный артериит — системный васкулит, характеризующийся гранулематоз-ным воспалением средних и крупных артерий. При гигантоклеточном артериите особенно часто поражаются височные и другие ветви сонных артерий. Заболевание проявляется головной болью, слабостью, лихорадкой, анемией, высокой СОЭ и наблюдается у пожилых людей. Синонимы: arteriitis gigantocellularis, височный артериит, болезнь Хортона, гранулема-тозный артериит, краниальный артериит. Эпидемиология и этиология Возраст Как правило, старше 55 лет. Пол Женщины болеют чаще. Этиология Неизвестна. Возможно, определенную роль играют нарушения клеточного иммунитета. Клинические формы Чаще всего встречается регионарное поражение височных и других ветвей сонных артерий, которое может протекать без нарушения общего состояния. Заболеванию часто сопутствует ревматическая полимиалгия. Анамнез Жалобы Слабость. Лихорадка. Головная боль, обычно двусторонняя. Болезненность и гиперестезия кожи головы. Резкая боль в нижней челюсти и языке при жевании и во время разговора («перемежающаяся хромота» жевательных мышц и языка). Поражение глаз: преходящее снижение зрения, ишемическая нейропатия зрительного нерва, ретробуль-барный неврит, слепота. Системный васкулит: перемежающаяся хромота, инсульт, инфаркт миокарда, аневризма или расслаивание аорты, инфаркты внутренних органов. Ревматическая полимиалгия: боль и скованность в мышцах шеи, плечевого и тазового пояса, поясницы и бедер. Физикальное исследование Кожа Элементы сыпи. Поверхностные височные артерии набухшие, извитые, уплотненные; при пальпации иногда выявляют плотные узелки (рис. 15-40). Эритема над пораженной артерией. Инфаркт кожи волосистой части головы в виде четко очерченного участка неправильной формы -> изъязвление и обнажение подлежащей кости (рис. 15-41). Рубцы на месте заживших язв. Послевоспа- лительная гиперпигментация над пораженной артерией. Пальпация. Пораженные артерии болезненны. В начале заболевания пульс сохраняется, впоследствии наступает окклюзия артерии, и пульс исчезает. Локализация. Бассейны поверхностной височной и затылочной артерий — височные и теменная области. Другие органы Симптомы ишемии и инфарктов внутренних органов из-за окклюзии питающих их артерий. Дифференциальный диагноз Другие васкулиты. Дополнительные исследования Общий анализ крови Нормохромная либо легкая гипохромная анемия. СОЭ Значительно повышена. Биопсия поверхностной височной артерии После допплеровского исследования иссекают утолщенный болезненный сегмент артерии (с кожей или без нее). Поражение носит очаговый характер, поэтому готовят серийные срезы. Панартериит (воспаление всех слоев стенки артерии), инфильтрация стенки артерии лимфоцитами, часто — формирование гигантоклеточной гранулемы. Пролиферация интимы с перекрытием просвета сосуда, фрагментация внутренней эластической мембраны, обширные очаги некроза интимы и медии. Диагноз В табл. 15-Е приведены диагностические критерии гигантоклеточного артериита, принятые Американской ревматологической ассоциацией в 1990 году.
Рисунок 15-40. Гигантоклеточный артериит. У этого пожилого мужчины поверхностная височная артерия утолщена и болезненна, пульс на ней отсутствует. Бежевое пятно на виске — не гиперпигментация, а сохранившийся островок нормальной кожи на фоне витилито Таблица 15- Е. Диагностические критерии гигантоклеточного артериита*
Диагноз гигантоклеточного артериита ставят при наличии по крайней мере трех из этих пяти критериев. Чувствительность такого метода диагностики (то есть по трем и более критериям) составляет 93,5%; специфичность — 91,2%. Патогенез Системный васкулит, поражающий средние и крупные артерии. Клинические проявления обусловлены ишемией органов и тканей. Течение и прогноз Без лечения гигантоклеточный артериит может привести к слепоте из-за ишемической нейропатии зрительного нерва. Лечение позволяет быстро добиться длительной ремиссии. Лечение Преднизон Назначают внутрь в дозе 40—60 мг/сут. После улучшения состояния дозу постепенно снижают. Лечение поддерживающими дозами (7,5—10 мг/сут) продолжают в течение 1 года — 2 лет. Метотрексат Согласно предварительным данным, применение малых доз метотрексата (0,15 — 0,3 мг/кг 1 раз в неделю) позволяет значительно снизить дозу кортикостероидов.
Рисунок 15-41. Гигантоклеточный артериит. Инфаркт кожи волосистой части головы — результат двусторонней окклюзии височных артерий. Лишенные кровоснабжения участки превратились в гигантскую язву. Гигантоклеточный артериит — болезнь пожилых, заболевание гораздо чаще встречается у женщин Уртикарный васкулит Уртикарный васкулит — системное заболевание. Поражение кожи внешне напоминает крапивницу, но в отличие от крапивницы волдыри сохраняются дольше 24 ч (обычно 3—4 сут). При гистологическом исследовании выявляют картину некротического васку-лита с лейкоклазией. Другие проявления уртикарного васкулита — лихорадка, артралгия, увеличение СОЭ. Часто наблюдается поражение почек и других внутренних органов. Синонимы: vasculitis urticarius, некротический уртикароподобный васкулит. Эпидемиология и этиология Возраст Чаще всего — от 30 до 50 лет. Пол Женщины болеют в 3 раза чаще. Этиология Сывороточная болезнь, коллагенозы (системная красная волчанка, синдром Шегре-на) и некоторые инфекции (гепатит В, паразиты, вирус Коксаки А9). Во многих случаях причину установить не удается. Частота Наблюдается менее чем у 5% больных крапивницей. Анамнез Жалобы Поражение кожи может сопровождаться зудом, жжением, покалыванием, болью или болезненностью при надавливании. Лихорадка (у 10—15% больных). Артралгия, возможен моно- или полиартрит (поражаются коленные, голеностопные, локтевые, луче-запястные, пястно-фаланговые и межфалан-говые суставы). Тошнота, боль в животе. Кашель, одышка, боль в груди, кровохарканье. Внутричерепная гипертензия. Повышенная чувствительность к холоду. Поражение почек: гломерулонефрит. Физикальное исследование Кожа Элементы сыпи. Сыпь, как при крапивнице, — множественные четко очерченные волдыри, иногда довольно плотные (рис. 15-42). Гиперемические пятна. Отек Квинке. Высыпания обычно держатся дольше 24 ч (примерно 3—4 сут), меняют свои очертания медленно. По мере разрешения волдырей на их месте часто появляется геморрагическая сыпь. Гиперпигментация. Цвет. Сначала — красный. По мере разрешения высыпания приобретают зеленовато-желтый оттенок. Пальпация. Волдыри на ощупь плотные, при диаскопии бледнеют. Геморрагическая сыпь, которая появляется на месте разрешающихся волдырей, при диаскопии цвета не меняет. Другие органы Поражение суставов (у 70% больных), ЖКТ (у 20-30%), ЦНС (более чем у 10%), глаз (более чем у 10%), почек (у 10—20%); увеличение лимфоузлов (у 5%). Дифференциальный диагноз Волдыри, которые держатся несколько суток Крапивница, сывороточная болезнь, другие васкулиты, системная красная волчанка, гепатит В. Дополнительные исследования Патоморфология кожи При биопсии свежих элементов сыпи в дерме выявляют воспаление венул и инфильтраты из нейтрофилов без признаков некротического васкулита. Позднее развивается картина некротического васкулита: пери-васкулярные инфильтраты, состоящие преимущественно из нейтрофилов, лейкокла-зия (распад нейтрофилов с образованием «ядерной пыли»), отложение фибриноида в стенке сосудов и вокруг них, набухание эн-дотелиальных клеток, умеренный диапедез эритроцитов. С помощью иммунофлюорес-центного окрашивания выявляют отложения иммуноглобулинов и компонентов комплемента в стенках сосудов верхних слоев дермы. В отличие от уртикарного васкулита при крапивнице наблюдаются отек дермы и рыхлые лимфогистиоцитарные инфильтраты, часто с участием эозинофилов. Анализ мочи У 10% больных — микрогематурия и про-теинурия. СОЭ Повышена. Серологические реакции Дефицит компонентов комплемента (у 70% больных), циркулирующие иммунные комплексы.
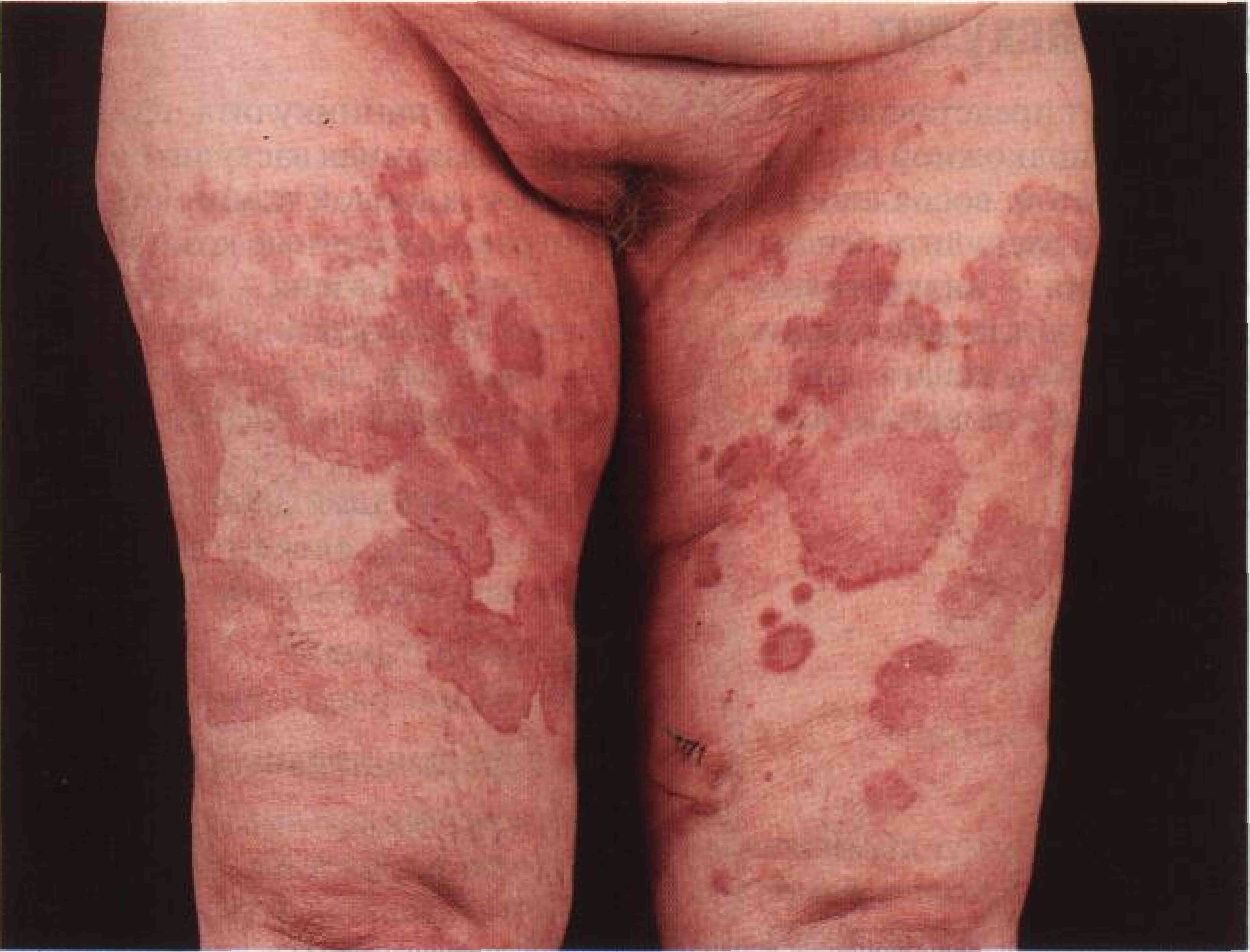
Рисунок 15-42. Уртикарный васкулит. При уртикарном васкулите по мере разрешения волдырей на их месте нередко появляется геморрагическая сыпь, а затем — гиперпигментация, обусловленная отложением гемосидерина. Красноватые бляшки и папулы на бедрах у этой больной не бледнеют при диаскопии. В отличие от крапивницы, при которой сыпь никогда не держится более 24 ч, высыпания при уртикарном васкулите сохраняются до 3 нед. При крапивнице волдыри быстро меняют свои очертания, а при уртикарном васкулите они почти не меняются Диагноз Клиническая картина, подтвержденная результатами биопсии. Патогенез Полагают, что уртикарный васкулит, подобно аллергическим васкулитам кожи, обусловлен иммунными комплексами. Имму-нокомплексные аллергические реакции возникают через 1—2 нед после контакта с антигеном, например с чужеродной сывороткой, микроорганизмом или лекарственным средством. Отложение комплексов антиген—антитело в стенке венул приводит к активации комплемента и привлечению в очаг повреждения нейтрофилов. Коллаге-наза и эластаза, высвобождаемые нейтро-филами, разрушают сосудистую стенку. Течение и прогноз Чаще всего уртикарный васкулит имеет хроническое течение, однако прогноз благоприятен. Ремиссии длятся от нескольких месяцев до нескольких лет. Поражение почек наблюдается только при дефиците компонентов комплемента. Лечение Препараты первого ряда Доксепин (трициклический антидепрессант с антигистаминной активностью, внутрь, от 10 мг 2 раза в сутки до 25 мг 3 раза в сутки) плюс циметидин (300 мг внутрь 3 раза в сутки) или ранитидин (150 мг внутрь 2 раза в сутки) плюс НПВС (индометацин, по 75— 200 мг/сут внутрь, ибупрофен, по 1600— 2400 мг/сут внутрь, или напроксен, по 500— 1000 мг/сут внутрь). Препараты второго ряда Колхицин, 0,6 мг внутрь 2—3 раза в сутки, или дапсон, 50— 150 мг/сут внутрь. Препараты третьего ряда Преднизон. Препараты четвертого ряда Азатиоприн, циклофосфамид. Узловатый васкулит Узловатый васкулит представляет собой разновидность панникулита, протекающего с поражением сосудов подкожной клетчатки. Ишемия, вызванная васкулитом, приводит к повреждению липоцитов, воспалению и некрозу долек жировой ткани. Полагают, что в патогенезе узловатого васкулита решающую роль играют иммунные комплексы. Синонимы узловатого васкулита — индуративная эритема и болезнь Базена — сейчас употребляются лишь в тех случаях, когда заболевание обусловлено Mycobacterium tuberculosis. Синонимы: vasculitis nodularis, ангиит узловато-язвенный, васкулит нодулярный, панни-кулит мигрирующий узловатый, подострый мигрирующий гиподермит. Эпидемиология Возраст Средний и пожилой. Пол Болеют в основном женщины. Этиология Повреждение сосудов иммунными комплексами, в состав которых входят бактериальные антигены. При иммунофлюоресцент-ном окрашивании в пораженных тканях выявляют иммуноглобулины, компоненты комплемента и бактериальные антигены. У некоторых больных с помощью полимераз-ной цепной реакции обнаруживают ДНК микобактерий туберкулеза. Посев же, как правило, дает отрицательные результаты. Анамнез Заболевание носит хронический рецидивирующий характер. Типичны жалобы на подкожные узлы на обеих голенях, изъязвляющиеся и иногда весьма болезненные. Среди больных преобладают женщины среднего возраста с полными ногами. Многие из них работают на холоде. Физикальное исследование Кожа Элементы сыпи. Подкожные узлы или бляшки (рис. 15-43). Кожа над узлами сначала красная, потом постепенно приобретает синюшный оттенок. Изъязвление узлов. Язвы имеют неправильные очертания и отвесные края, окружены фиолетовым венчиком, подолгу не заживают. После заживления язв остаются атрофические рубцы. Пальпация. Плотные, иногда болезненные узлы. Перед изъязвлением бывает флюктуация. Расположение. Возникают группами по нескольку элементов. Локализация. Чаще всего — икры, иногда бедра и передняя поверхность голеней. Сопутствующие заболевания кожи Ознобление, ливедо, варикозное расширение вен, холодная отечная кожа. Другие органы Общее состояние обычно не нарушено. Дифференциальный диагноз Болезненные красные узлы на голенях Узловатая эритема, другие формы панникулита, узелковый периартериит. Дополнительные исследования Туберкулиновые пробы Проба Манту (внутрикожная проба с очищенным туберкулином) положительна, если узловатый васкулит имеет туберкулезную природу. У таких больных с помощью полимеразной цепной реакции выявляют ДНК микобактерий туберкулеза. Патоморфология кожи Туберкулоидные гранулемы, гигантские клетки инородных тел, некроз жировых долек. Воспаление сосудов среднего калибра (преимущественно вен) в соединительнотканных прослойках жировой ткани. Фибрино-идный некроз или хроническое гранулема-тозное воспаление с постепенным замещением жировой ткани и рубцеванием. Диагноз Клиническая картина и результаты биопсии кожи. Течение и прогноз Заболевание хроническое, рецидивирующее, приводит
|
||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2022-09-03; просмотров: 95; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.21.244.34 (0.02 с.) |