
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Врожденный пушковый гипертрихозСодержание книги
Поиск на нашем сайте
В норме зародышевые волосы, или лануго, в перинатальном периоде замещаются пушковыми, или велюсом (на туловище), и терминальными волосами (брови, ресницы, волосистая часть головы). При врожденном гипертрихозе этого не происходит: зародышевые волосы — тонкие, светлые — продолжают расти, достигая в длину 10 см и более. Приобретенный пушковый гипертрихоз Из волосяных фолликулов, дающих рост пушковым волосам (велюсу), начинают расти зародышевые волосы (лануго). Эпидемиология. Приобретенный пушковый гипертрихоз — предвестник злокачественных новообразований. У 98% больных обнаруживают ту или иную злокачественную опухоль ЖКТ, легких, молочной железы, желчного пузыря, тела матки, мочевого пузыря. Гипертрихоз иногда появляется за несколько лет до выявления опухоли.
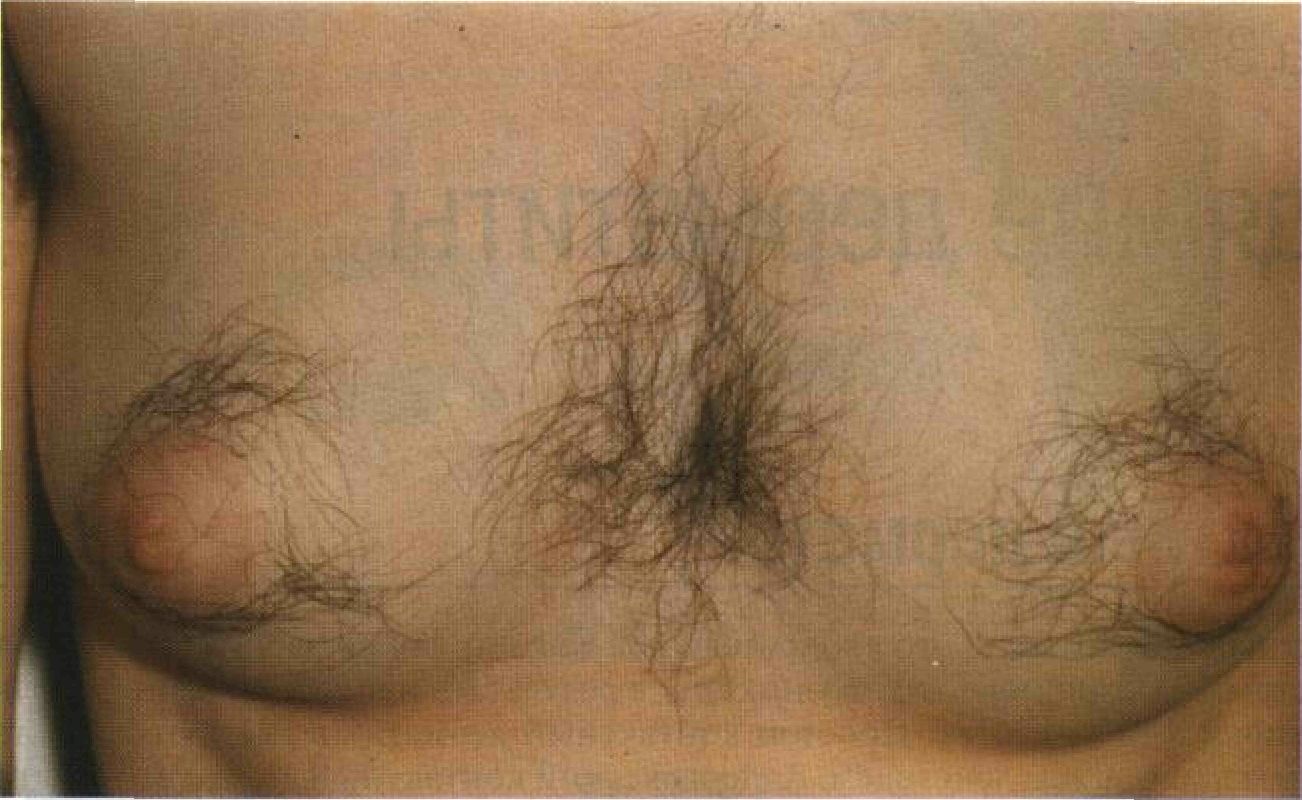
Рисунок 2-21. Гирсутизм. У этой женщины рост волос на груди и вокруг сосков — всего лишь конституциональная особенность. Концентрации андрогенов в норме. При расспросе выяснилось, что у матери больной тоже растут волосы на груди Физикальное исследование • Длина волос на гладкой коже достигает 10 см и более. • Тонкие мягкие волосы покрывают большие участки или все тело — за исключением ладоней и подошв. • В легких случаях гипертрихоз — только на лице; очень характерен рост волос там, где в норме их не бывает — на носу, на веках. • Волосистая часть головы, борода, усы и лобковые волосы часто остаются терминальными. ЛЕКАРСТВЕННЫЙ ГИПЕРТРИХОЗ Анамнез и физикальное исследование Равномерное оволосение различных участков тела, не зависящее от андрогенов. Лекарственные средства • Фенитоин: после 2—3 мес лечения — рост волос на разгибательных поверхностях конечностей, лице и туловище; через год после отмены гипертрихоз исчезает. • Диазоксид: вызывает гипертрихоз в 50% случаев. • Миноксидил. • Циклоспорин: вызывает гипертрихоз более чем в 80% случаев. • Беноксапрофен (снят с производства): после нескольких недель лечения на лице и открытых участках тела появляются пушковые волосы. • Стрептомицин. • Кортикостероиды для приема внутрь: вызывают рост волос на лбу, висках, щеках; иногда на спине и разгибательных поверхностях конечностей. • Пеницилламин: удлинение и огрубление волос на туловище и конечностях. • Псоралены:,временный гипертрихоз на открытых участках тела. СИМПТОМАТИЧЕСКИЙ ГИПЕРТРИХОЗ Гипертрихоз развивается при следующих заболеваниях и состояниях. • Порфирии (вариегатная, поздняя кожная, эритропоэтическая уропорфирия). • Буллезный эпидермолиз. • Синдром Гурлер и другие мукополисахаридозы. • Синдром Корнелии де Ланге. • Синдром Эдвардса (трисомия по 18-й хромосоме). • Черепно-мозговая травма. • Фетальный алкогольный синдром. • Дерматомиозит. • Истощение. • Нервная анорексия. • Травматический гипертрихоз (усиленный рост волос в месте травм, рубцов, постоянного раздражения кожи). В написании этого раздела принимали участие Angela Wong и доктор Ann E. Taylor. Глава 3 Зудящие дерматиты Контактный дерматит «Контактный дерматит» — это собирательный термин для воспалительных заболеваний кожи, острых или хронических, возникших в результате непосредственного действия на кожу химического вещества. Простой контактный дерматит вызывают вещества, обладающие раздражающим действием. Аллергический контактный дерматит развивается как аллергическая реакция замедленного типа. Синонимы: dermatitis contacta; аллергический контактный дерматит — dermatitis aller-gica, контактная экзема, аллергический экзематозный дерматит. Эпидемиология Возраст Любой. Аллергический контактный дерматит почти не встречается у детей младшего возраста. Раса Негры болеют реже. Группы риска Контактный дерматит часто бывает обусловлен производственными факторами. Этиология Простой контактный дерматит возникает при попадании на кожу раздражающего вещества — кротонового масла, керосина, детергентов, фенола, органических растворителей, едкого натра, едкого кали, извести, кислот. Он может появиться как на здоровой коже, так и на фоне существующего дерматита. Аллергический контактный дерматит — это классическая аллергическая реакция замедленного типа, опосредованная Т-лимфоцитами. Сенсибилизация к сильному аллергену (например, к урушиолу из сока растений рода сумах) развивается примерно через неделю после контакта; к слабому аллергену — через несколько месяцев или лет. Широко распространенные контактные аллергены перечислены в табл. 3-Б. Анамнез Течение При однократном контакте заболевание длится несколько дней или недель. При регулярных и частых контактах — месяцы и годы. Жалобы Зуд. Общее состояние При тяжелом аллергическом контактном дерматите (например, вызванном ядоносным сумахом — Rhus toxicodendron) — головная боль, озноб, слабость и лихорадка. Физикальное исследование Кожа Элементы сыпи • Острый контактный дерматит. Четко очерченные, красные, отечные бляшки, покрытые тесно сидящими везикулами (рис. 3-1 и 3-2). В центре везикул нет пуп-ковидного вдавления. Из точечных эрозий сочится прозрачное отделяемое. Корки. • Подострый контактный дерматит. Красноватые бляшки, покрытые мелкими сухими чешуйками (рис. 3-3). Шелушение. Иногда — мелкие красные плотные папулы, остроконечные или закругленные.
Рисунок 3-1. Острый аллергический контактный дерматит: ядоносный сумах. Пятые сутки с начала заболевания. Лицо отечно, кожа усеяна красными папулами, везикулами (которые местами сливаются) и корками
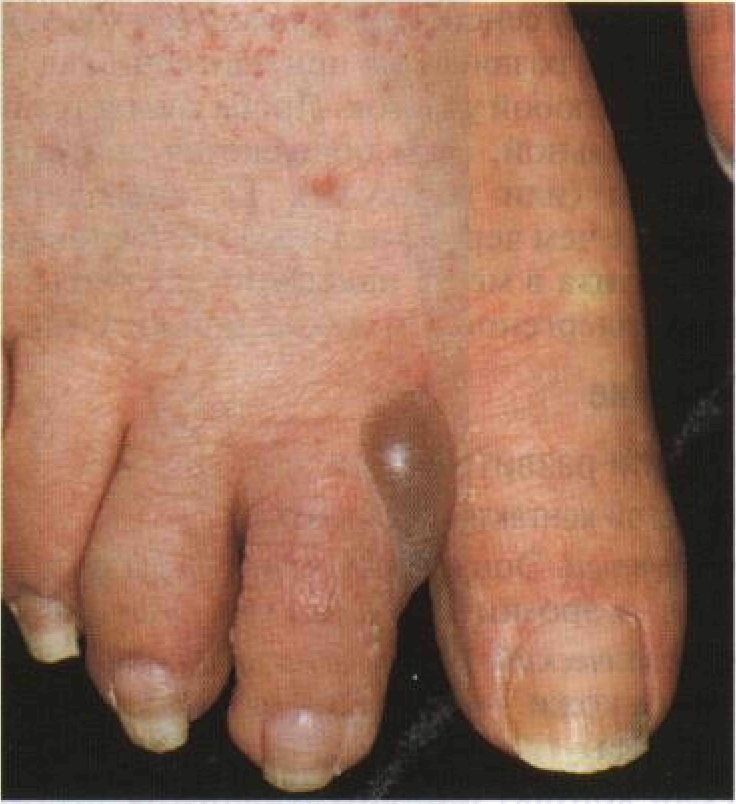
Рисунок 3-2. Острый аллергический контактный дерматит: эфиры параоксибензой - ной кислоты. Эритема и везикулы на тыльной поверхности стопы, между пальцами — большой пузырь. Заболевание вызвано кремом для ног, содержащим эфиры параоксибензойной кислоты • Хронический контактный дерматит. Очаги лихенизации (утолщение эпидермиса, усиление кожного рисунка в виде параллельных линий или ромбов). Вокруг — мелкие плотные папулы, закругленные или плоские. Экскориации, гиперпигментация, легкая эритема (рис. 3-4). Форма. Причудливая, наводящая на мысль об искусственном характере поражения. После контакта с растениями — часто линейная. Локализация. Любая. Открытые участки тела, если причина — воздушный аллерген. Ограниченный участок (например, на стопе по форме обуви) или все тело (например, при фитодерматитах). Дополнительные исследования Патоморфология кожи Для аллергического контактного дерматита характерны воспаление, спонгиоз (межклеточный отек эпидермиса), инфильтрация дермы моноцитами и гистиоцитами. Для простого контактного дерматита характерны внутриэпидермальные везикулы, расположенные близко к поверхностности кожи и содержащие нейтрофилы. Для хронического контактного дерматита характерна ли-хенизация (гиперкератоз, акантоз, удлинение межсосочковых клиньев эпидермиса, удлинение и расширение сосочков дермы). Аппликационные пробы Поскольку сенсибилизирована вся кожа, воспаление развивается при нанесении аллергена на любой участок. Проба считается положительной, если появляются эритема и папулы (или везикулы). Ее проводят не раньше чем через 2 нед после исчезновения дерматита в месте нанесения предполагаемых аллергенов. См. также приложение Б. Течение Стадии развития сыпи Простой контактный дерматит • Острый. Эритема —> везикулы или пузыри — > эрозии -> корки — > шелушение. • Хронический. Воспалительная инфильтрация кожи -> шелушение -> трещины -» корки. Если контакт с раздражающим веществом был однократным, дерматит проходит без лечения. При регулярных и частых контактах с раздражающим веществом заболевание переходит в хроническую форму, раз- вивается лихенизация. Границы очагов поражения становятся размытыми. Аллергический контактный дерматит • Острый. Эритема -» папулы -> везикулы —» эрозии -> корки -» шелушение. • Хронический. Папулы —> шелушение — > лихенизация —> экскориации. Внимание: аллергический контактный дерматит возникает всегда в месте воздействия аллергена. Поэтому очаг поражения сначала четко отграничен, хотя и выходит за пределы соприкасавшегося с аллергеном участка кожи. У сенсибилизированных больных поражение распространяется на другие участки тела или становится генерализованным. Дифференциальный диагноз Основные различия между простым и аллергическим контактными дерматитами представлены в табл. 3-А. Внимание: наличие папул при остром контактном дерматите означает его аллергическую природу. Контактная крапивница — это реакция кожи на контакт с химическим веществом, которая проявляется образованием волдырей. Как и любая другая крапивница, она может быть опосредована иммунными (контакт с антигеном) и неиммунными механизмами. Неиммунные реакции бывают на коричную, сорбиновую и бензойную кислоты, на ночных бабочек и ужаления насекомых; контактная крапивница при этом возникает на здоровой коже. Иммунные реакции возникают на лекарственные средства для наружного применения (бацитрацин, неомицин, гентамицин, бензокаин, лин-дан, ментол, масляный раствор витамина Е), растворители (полиэтиленгликоль, Твин-60), металлы (никель, платину), латекс, кератин (например, на шерсть морских свинок) и на многие другие вещества. В этом случае контактная крапивница возникает на поврежденной коже, то есть на фоне существующего дерматита. Патогенез Простой контактный дерматит — результат токсического действия химических веществ (кротонового масла, органических растворителей, извести, щелочей, кислот) на клетки эпидермиса. Он может развиться у любого человека. Для каждого из раздражителей существует пороговая концентрация, начиная с которой проявляется их токсическое действие. Тяжесть поражения будет за-
Рисунок 3-3. Подострый аллергический контактный дерматит: никель. У основания шеи — красновато-бурые бляшки с расплывчатыми границами, образованные мельчайшими слившимися папулами. Причина — мельхиоровая цепочка, которую больная никогда не снимала (мельхиор — сплав, содержащий до 50% никеля). У сенсибилизированных к никелю больных подобные следы оставляют и другие украшения: серьги, кольца, браслеты
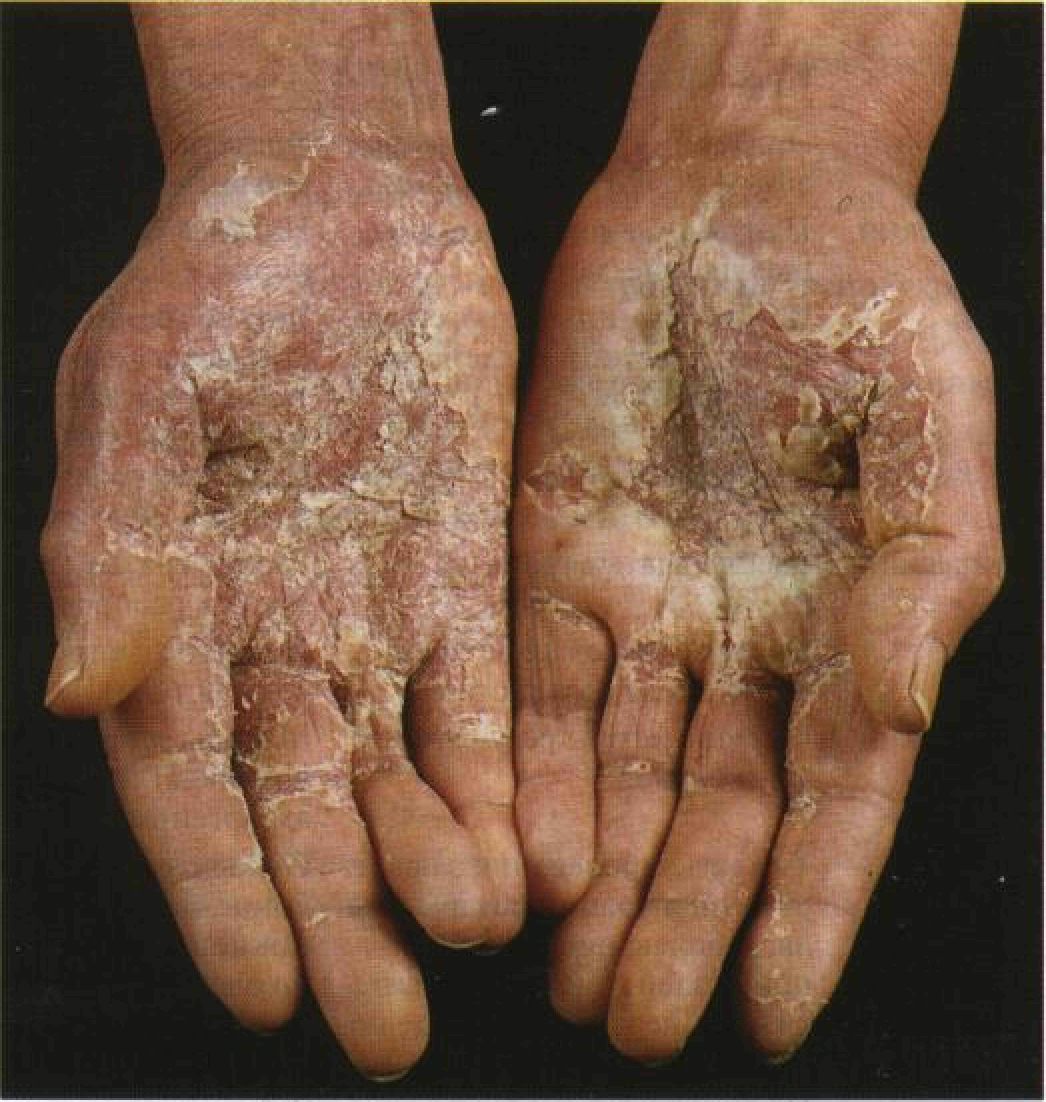
Рисунок 3-4. Хронический аллергический контактный дерматит: «цементная» экзема. На ладонях — ороговение, мацерация, трещины и эрозии. Молодой человек работает бетонщиком; причина заболевания — аллергия на хроматы, содержащиеся в цементе висеть от концентрации попавшего на кожу раздражителя и от индивидуальных особенностей кожи (толщины и проницаемости рогового слоя эпидермиса). В отдельных случаях простой контактный дерматит заканчивается некрозом кожи. Аллергический контактный дерматит — это аллергическая реакция замедленного типа. Попавший на кожу антиген (аллерген) захватывается специализированными отро-стчатыми клетками эпидермиса — клетками Лангерганса, в которых он частично расщепляется и связывается с молекулами HLA класса II. Клетки Лангерганса мигрируют из эпидермиса в регионарные лимфоузлы, где происходит презентация антигена Т-лимфоцитам. Т-лимфоциты сенсибилизируются, пролиферируют и из лимфоузлов перемещаются в кровь. Таким образом вся кожа становится сенсибилизированной к данному антигену. Т-лимфоциты сами высвобождают цитокины и действуют на другие клетки, которые тоже вырабатывают цитокины при встрече с тем же антигеном. Аллергический контактный дерматит возникает толь- ко у сенсибилизированных людей. Концентрация раздражителя (аллергена) при этом почти не имеет значения, а тяжесть заболевания определяется степенью сенсибилизации. При простом контактном дерматите очаг поражения ограничен участком воздействия раздражителя. Аллергический контактный дерматит начинается с участка воздействия аллергена, захватывает окружающую кожу и нередко распространяется на отдаленные участки тела. Встречается и генерализованное поражение кожи. Хронический контактный дерматит кистей Заболевание возникает при длительном воздействии раздражающего вещества в токсических или более низких, подпороговых, концентрациях. Причиной часто служат детергенты и органические растворители, которые при однократном контакте со здоровой кожей вреда не оказывают. По-видимому, немаловажную роль в патогенезе играет нарушение барьерной функции кожи, что Таблица 3- А. Сравнительная характеристика простого и аллергического контактного дерматита
Лечение Острый контактный дерматит • Выявляют и устраняют раздражитель. • Крупные пузыри прокалывают, позволяя жидкости стечь; покрышку пузыря не удаляют. • Каждые 2—3 ч меняют повязки, смоченные жидкостью Бурова. • Назначают слабодействующие кортикостероиды для наружного применения. • В тяжелых случаях назначают кортикостероиды внутрь. Преднизон: начинают с 70 мг/сут и в течение 2 нед уменьшают дозу на 5 мг/сут. Подострый и хронический контактный дерматит Если нет пузырей, назначают короткий курс сильнодействующих кортикостероидов для наружного применения (например, бетаметазона дипропионат или клобетазол). Таблица 3- Б. Широко распространенные контактные аллергены
Диффузный нейродермит Диффузный нейродермит — это острое, подострое или хроническое воспаление эпидермиса и дермы, вызывающее сильный зуд. В анамнезе или у близких родственников часто имеются другие аллергические заболевания (поллиноз, бронхиальная астма, аллергический ринит). Диффузный нейродермит относится к так называемым атопическим болезням. В переводе с греческого «атопия» означает «без места»; в медицине это понятие объединяет наследственную предрасположенность к диффузному нейродермиту, бронхиальной астме и аллергическому риниту. Синонимы: neurodermitis diffusa, атопический дерматит, атопическая экзема, эндогенная экзема. Эпидемиология и этиология Возраст У 60% больных заболевание начинается на первом году жизни, чаще всего — в течение 3-го месяца. Пол Мужчины болеют несколько чаще. Наследственность У 70% больных в анамнезе или у близких родственников имеется аллергический ринит, поллиноз, бронхиальная астма. Анамнез Начало У большинства больных заболевание начинается в возрасте до 12 лет: у 60% — на первом году жизни, у 30% — в 1 год — 5 лет и только у 10% — между 6 и 20 годами. В зрелом возрасте заболевание начинается очень редко. Течение Без лечения — месяцы и годы. Жалобы Сухость кожи. Главный и неизменный симптом — зуд. Постоянное расчесывание кожи порождает порочный круг: зуд -> расчесывание -> сыпь -> зуд. Постепенно развивается лихенизация. Сопутствующие заболевания Аллергический ринит и поллиноз: насморк, чиханье, отек слизистой носа, чувство щекотания в горле, резь в глазах, слезотечение. Сезонные обострения — при аллергии к воздушным аллергенам (например, пыльце). Провоцирующие факторы Аллергены: контактные, воздушные, пищевые (анамнез и кожные пробы). Сухость кожи из-за частого мытья тела и рук. Эмоциональные перегрузки. Гормональные сдвиги: беременность, менструация, нарушения функ- ции щитовидной железы. Инфекции: Staphylococcus aureus, стрептококки группы А, дер-матофитии, кандидоз, герпес. Время года: в умеренном климате летом наступает улучшение, зимой — обострение. Одежда, особенно из шерстяных тканей: зуд усиливается после раздевания. Шерстяные одеяла. Физикальное исследование Кожа Острая стадия. Красные пятна с расплывчатыми границами, папулы и бляшки, нередко — шелушение. Распространенный отек (кожа выглядит припухшей, одутловатой). Эрозии, мокнутие и корки. Экскориации — результат расчесов. Вторичные инфекции — Staphylococcus aureus. Пустулы (обычно пронизаны в центре волосом). Корки. Хроническая стадия. Лихенизация (утолщение кожи и усиление кожного рисунка) — результат постоянного расчесывания и растирания. Множество мелких папул на месте волосяных фолликулов (особенно у негров и азиатов). Трещины — болезненные, особенно на ладонях, пальцах и подошвах. Выпадение наружной трети бровей и гиперпигментация век — результат расчесывания глаз. Характерная складка кожи под нижним веком (линии Денни). Особенности диффузного нейродермита у негров. Заболевание часто протекает в форме «фолликулярной экземы»: в пределах очага поражения на месте каждого волосяного фолликула появляются папулы. Локализация. Излюбленная локализация — сгибательные поверхности суставов, передняя и боковые поверхности шеи, лицо (веки, лоб), запястья, тыльная поверхность кистей и стоп. В тяжелых случаях — генерализованное поражение. Сопутствующие заболевания • В тяжелых случаях (почти у 10%) развива- ется двусторонняя катаракта, чаще всего—в возрасте от 15 до 25 лет. • Белый дермографизм — очень характерный признак диффузного нейродермита: если провести по пораженной коже тупым предметом, через несколько секунд из-за спазма капилляров появляется белая полоса. При внутрикожном введении ацетилхолина наблюдается длительное побледнение кожи. • У10% больных выявляют обыкновенный ихтиоз и фолликулярный кератоз. Дифференциальный диагноз Распространенные болезни Себорейный дерматит, простой и аллергический контактные дерматиты, псориаз, мо-нетовидная экзема, дерматофитии, грибовидный микоз (ранние стадии). Редкие болезни Энтеропатический акродерматит, целиакия, глюкагонома, гистидинемия, фенилкетонурия; заболевания иммунной системы — синдром Вискотта—Олдрича, Х-сцеплен-ная агаммаглобулинемия, синдром гиперпродукции IgE, гистиоцитоз X (синдром Леттерера—Сиве) и изолированный дефицит IgA. Дополнительные исследования Посев Полость носа и пораженная кожа часто обсеменены Staphylococcus aureus. При тяжелой форме диффузного нейродермита носительство или вторичную стафилококковую инфекцию выявляют почти у 90% больных. Выделение вируса в культуре клеток При наличии корок исключают герпетическую экзему Капоши (возбудитель — вирус простого герпеса). Радиоаллергосорбентный тест Отрицательные результаты истинны в 90% случаев, положительные — только в 20%. Патоморфология кожи В эпидермисе — акантоз, выраженный в различной степени, изредка — спонгиоз (межклеточный отек). Инфильтраты в дерме содержат лимфоциты, моноциты, тучные клетки; эозинофилов мало или вообще нет. Радиоиммуносорбентный тест на IgE Повышенный уровень IgE в сыворотке. Диагноз Анамнез (начало в грудном возрасте) и кли- ническая картина (типичная локализация и элементы сыпи, белый дермографизм). Патогенез Аллергические реакции немедленного типа: взаимодействие аллергена с IgE-антителами, фиксированными на поверхности базофилов и тучных клеток, приводит к активации этих клеток и выбросу вазоактивных веществ. Роль IgE в патогенезе диффузного нейродермита не совсем ясна, однако установлено, что клетки Лангерганса (специализированные отростчатые клетки эпидермиса) несут высокоаффинные рецепторы IgE и, по-видимому, опосредуют воспалительную реакцию кожи. Течение и прогноз По мере взросления ребенка, как правило, наступает более или менее стойкая ремиссия. Для подростков характерны обострения, которые протекают в более тяжелой форме. У большинства заболевание длится 15—20 лет. У 30—50% развиваются бронхиальная астма или поллиноз. Если диффузный нейродермит начинается в зрелом возрасте, он протекает очень тяжело. Осложнения При вторичной стафилококковой инфекции появляются обширные эрозии и корки. Герпетическая экзема Капоши — очень тяжелое, порой угрожающее жизни осложнение, которое вызывает вирус простого герпеса. Лечение Самое главное — предупредить постоянное расчесывание и растирание кожи. Никакие лекарственные средства не будут эффективны, если больной продолжает расчесывать очаги поражения. У многих больных отмечается четкая связь между контактом с аллергеном (микроклещи, пыльца растений, шерсть животных) и обострением, но выявить аллерген при обследовании, как правило, не удается. Многие специалисты немаловажную роль в патогенезе диффузного нейродермита отводят эмоциональным перегрузкам. Больного нужно убедить не тереть и не расчесывать кожу, научить бороться с приступами мучительного зуда. Из лекарственных средств зуд утоляют примочки с ментолом и камфорой. Кроме того, больного нужно предупредить об опасности вторичных инфекций. При подозрении на герпетическую экзему Капоши назначают ацикловир, при стафилококковой инфекции — антибиотики. Острая стадия • Влажные повязки, кортикостероиды для наружного применения и, при необходимости, мази с антибиотиками (например, мупироцин). • При сильном зуде назначают Н, -блокаторы внутрь (хлорфенамин, бромфенира-мин, гидроксизин, прометазин). • При вторичной стафилококковой инфекции назначают антибиотики внутрь (кло-ксациллин, эритромицин). Подострая и хроническая стадии • При сильном зуде назначают Н, -блокаторы внутрь. • Мази, содержащие различные средства с антигистаминной активностью (например, доксепин), при зуде обычно не помогают. • Чтобы не допустить сухости кожи, рекомендуют ежедневное увлажнение (ванны с добавлением масел или овсяной муки) и смягчающие средства без ароматизаторов (например, вазелиновое масло). Мылом желательно пользоваться как можно реже и ежедневно применять его только для мытья кожных складок. При сухости кожи, которая часто сопутствует диффузному нейродермиту, очень эффективны 12% лактат аммония и лосьоны с 10% молочной и гликолевой кислотами. • Основными средствами для наружного применения остаются кортикостероиды, препараты дегтя и противомалярийные средства (гидроксихлорохин, клиохинол). Больные обычно предпочитают кортикостероиды. • Внутрь кортикостероиды лучше не назначать. У больных диффузным нейродермитом нередко развивается стероидная зависимость. Допустимы лишь короткие курсы, и то в исключительных случаях, когда другие средства не помогают. Назначают преднизон, 70 мг/сут, с уменьшением дозы на 5 мг/сут. Препарат принимают во время еды, 3—4 раза в сутки. Изменить ход болезни часто позволяют малые дозы кортикостероидов (5—10 мг/сут), в этом случае дозу тоже постепенно снижают (на 2,5 мг/сут или более плавно). • Для профилактики стафилококковой инфекции (при носительстве) каждые 2— 3 нед назначают 5—6-дневный курс эритромицина или другого антибиотика. • Больных обучают аутотренингу и другим методам борьбы со стрессом. • Эффективны светолечение (УФ-А + УФ-В) и PUVA-терапия. • Если диффузный нейродермит начинается в зрелом возрасте, он протекает особенно тяжело. При неэффективности всех остальных методов лечения назначают циклоспорин (начиная с 4 мг/кг/сут). Терапия циклоспорином требует постоянного наблюдения.
|
||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2022-09-03; просмотров: 93; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.14.134.18 (0.023 с.) |



 облегчает проникновение раздражителя в кожу и приводит к хроническому воспалению. Развитию хронического контактного дерматита способствуют травмы кожи (в том числе растирание) и длительный контакт с водой. Типичный пример — «цементная» экзема, которая наблюдается у каменщиков, бетонщиков и штукатуров. Песок и щелочная среда цементного раствора вызывают простой контактный дерматит, а из-за примеси хроматов присоединяется аллергический контактный дерматит.
облегчает проникновение раздражителя в кожу и приводит к хроническому воспалению. Развитию хронического контактного дерматита способствуют травмы кожи (в том числе растирание) и длительный контакт с водой. Типичный пример — «цементная» экзема, которая наблюдается у каменщиков, бетонщиков и штукатуров. Песок и щелочная среда цементного раствора вызывают простой контактный дерматит, а из-за примеси хроматов присоединяется аллергический контактный дерматит.


