Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Диффузный нейродермит у грудных детейСодержание книги
Поиск на нашем сайте
У грудных детей диффузный нейродермит — одно из самых тяжелых кожных заболеваний. Как правило, имеется наследственная предрасположенность к аллергическим болезням, а явные нарушения иммунитета у ребенка отсутствуют. Полагают, что высыпания возникают как ответная реакция на зуд и трение. Внедрение в практику кортикостероидов для.наружного применения значительно облегчило лечение диффузного нейродермита у грудных детей. Синонимы: детская экзема, младенческая фаза атопического дерматита. Физикальное исследование Кожа Элементы сыпи. Кожа красная и отечная, покрыта крошечными везикулами; шелушение, мокнутие, корки, трещины (рис. 3-5 и 3-6). Локализация. Поражены отдельные участки тела. Излюбленная локализация — лицо (за исключением губ), локтевые и подколенные ямки, запястья и латеральные поверхности ног. Лечение Попытки лечить диффузный нейродермит различного рода диетами редко увенчиваются успехом. Быстрое улучшение наступает после сильнодействующих кортикостероидов; затем переходят на слабодействующие кортикостероиды и смягчающие средства. При обострениях вновь прибегают к сильнодействующим кортикостероидам, назначая их короткими курсами. При разумном применении кортикостероиды не подавляют функцию гипофизарно-надпочеч-никовой системы, в чем можно убедиться с помощью кривой роста ребенка. Нужно, однако, остерегаться атрофии кожи. Эффективны препараты дегтя — ванны, мази, пасты и гели. Матери необходима психологическая поддержка (см. с. 56). ДИФФУЗНЫЙ НЕЙРОДЕРМИТ У ДЕТЕЙ СТАРШЕГО ВОЗРАСТА Физикальное исследование Кожа Элементы сыпи. Папулы и бляшки, лихени- зация, эрозии, корки (рис. 3-7 и 3-8). Локализация. Чаще всего — локтевая и подколенная ямки. Лечение См. с. 55-56. ДИФФУЗНЫЙ НЕЙРОДЕРМИТ У ВЗРОСЛЫХ Диффузный нейродермит у взрослых — это хроническое заболевание с обострениями, причиной которых нередко служат эмоциональные перегрузки. Многие больные страдали диффузным нейродермитом в детстве, у многих заболеванию сопутствует бронхиальная астма. Физикальное исследование Кожа Элементы сыпи • Острая стадия. Красные бляшки с расплывчатыми границами; нередко — шелушение (рис. 3-9). Из-за расчесывания и растирания кожи появляются экскориации. При вторичной инфекции — пустулы (обычно пронизанные в центре волосом), корки.
• Хроническая стадия. Лихенизация — утолщение кожи с усилением кожного рисунка, которое появляется из-за постоянного расчесывания кожи (рис. 3-10). Очаги лихенизации охватывают крупные участки кожи или представляют собой отдельные узлы (которые легко спутать с узловатой почесухой). • Обострение. Папулы и бляшки, лихенизация, экскориации, пустулы, эрозии, сухие корки или мокнутие, трещины. Локализация. Часто встречается генерализованное поражение. Излюбленная локализация — сгибательные поверхности рук и ног, передняя и боковые поверхности шеи, лицо (веки, лоб), запястья, тыльная поверхность стоп и кистей. Особенности диффузного нейродермита у негров. Заболевание часто протекает в форме «фолликулярной экземы»: в пределах очага поражения на месте каждого волосяного фолликула появляются папулы. Дополнительные исследования Посев и выделение вируса в культуре клеток Позволяют исключить вторичные инфекции — стафилококковую и герпетическую.
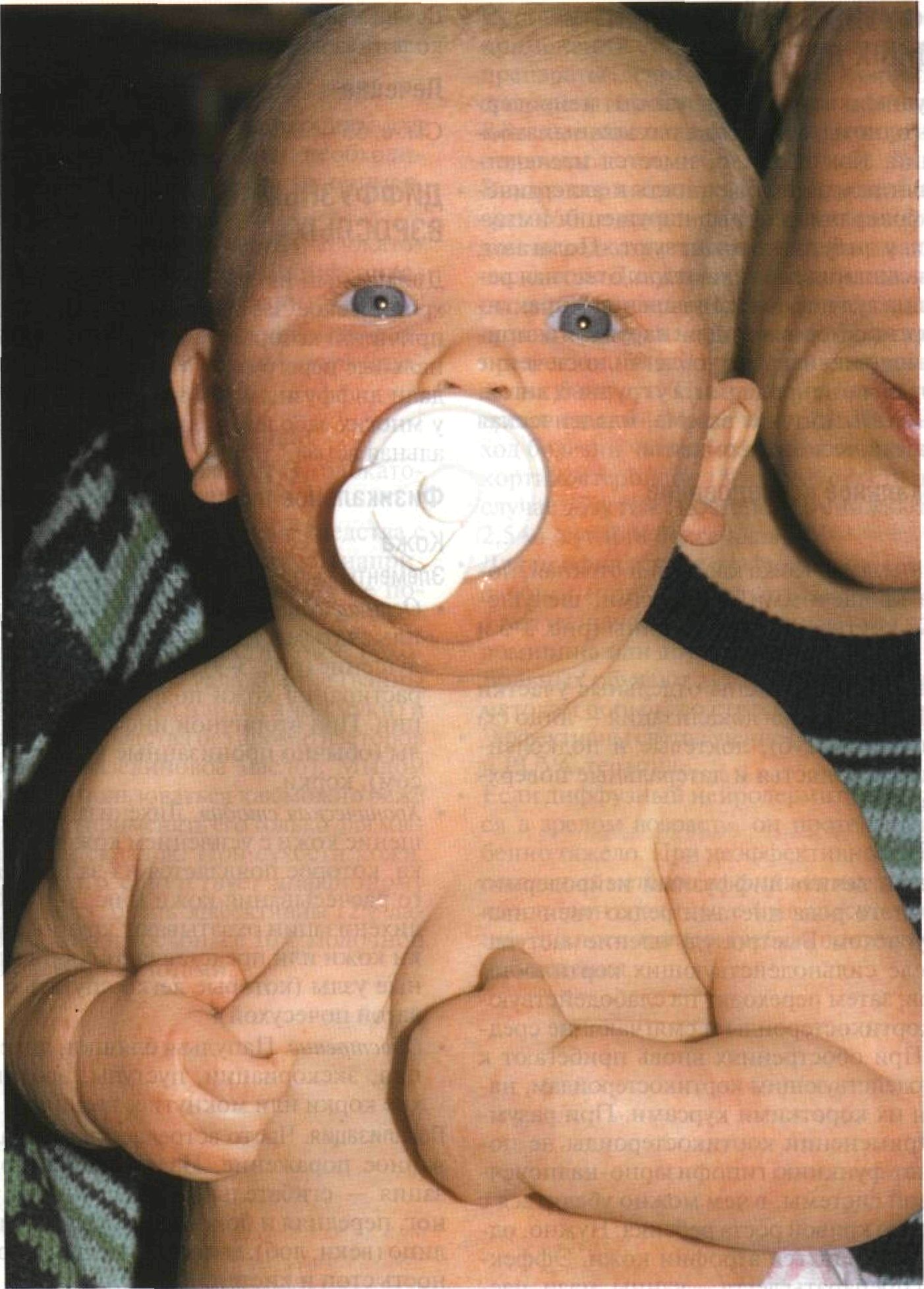
Рисунок 3-5. Диффузный нейродермит у грудного ребенка. На лице — сливная эритема, папулы, микровезикулы, шелушение и корки. Такие же высыпания — на руках и туловище. Лицо поражено гораздо сильнее, потому что оно доступнее для расчесывания. Ребенок сжимает кожу на груди, чтобы уменьшить зуд
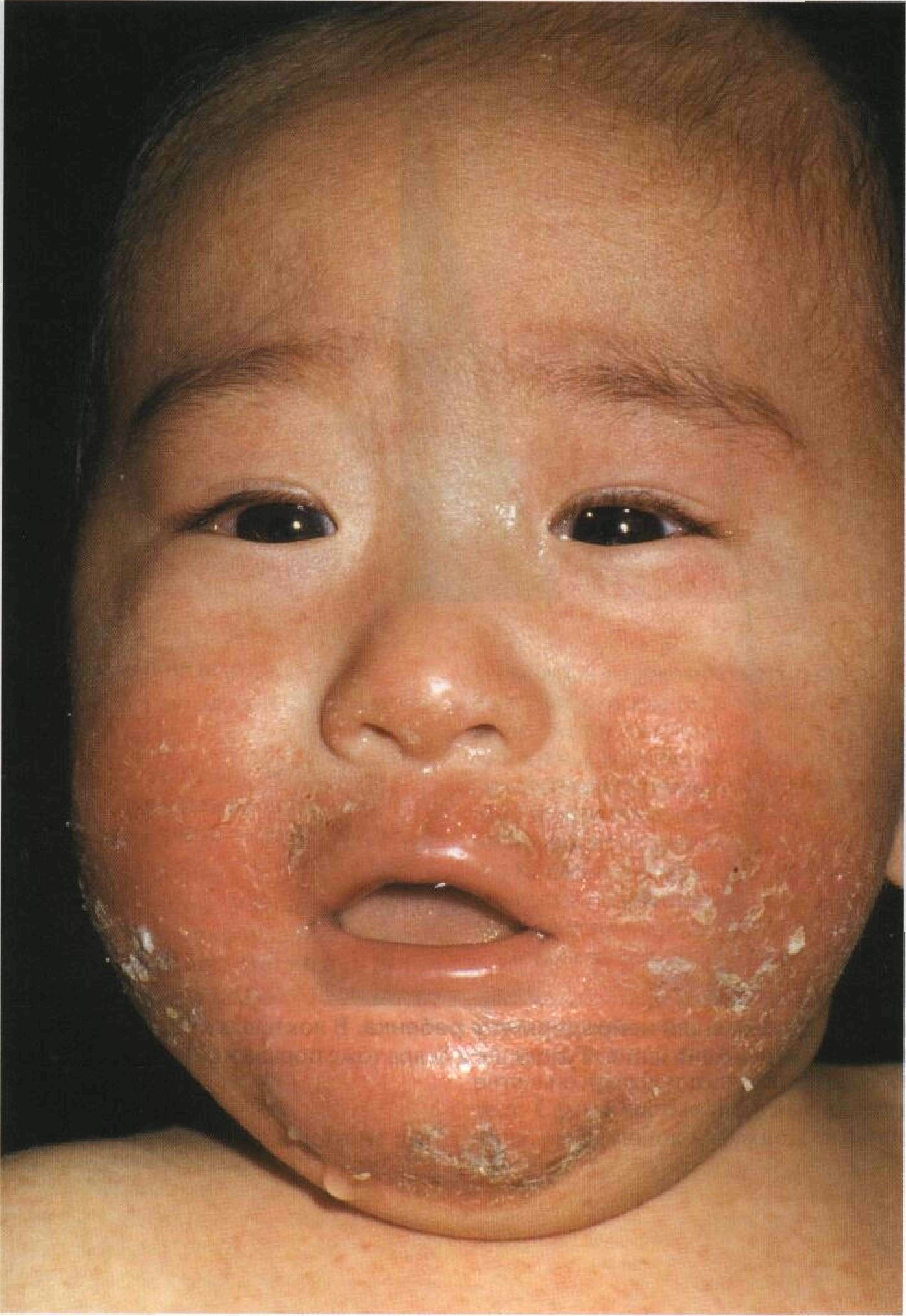
Рисунок 3-6. Диффузный нейродермит у грудного ребенка. На лице у этого маленького китайца — сливная эритема, микровезикулы, папулы, корки и шелушение. Плечи поражены гораздо слабее, поскольку защищены от расчесывания одеждой
Рисунок 3-7. Диффузный нейродермит у ребенка. В локтевых ямках — эритема, папулы, экскориации и лихенизация. Туловище и бедра тоже поражены, но в меньшей степени
Рисунок 3-8. Диффузный нейродермит у подростка. Сливная эритема и лихенизация в локтевых ямках наблюдаются у подростков скорее из-за растирания, чем из-за расчесывания кожи. Подобная клиническая картина встречается и у взрослых Радиоиммуносорбентный тест на IgE Уровень IgE в сыворотке, как правило, повышен. Радиоаллергосорбентный тест Отрицательные результаты истинны в 90% случаев, положительные — только в 20%.
Аппликационные пробы Обычно безрезультатны. У больных, имеющих IgE-антитела к микроклещам, пыльце или шерсти животных, аппликационные пробы на эти аллергены могут быть положительными. Лечение Общие сведения Самое важное — убедить больного не рас- чесывать и не растирать кожу и научить его бороться с зудом (аутотренинг и т. п.). Никакие лекарственные средства не будут эффективны, если больной продолжает расчесывать очаги поражения. Кроме того, больного нужно предупредить об опасности вторичных инфекций — герпетической экземы Капоши и стафилококкового импетиго. При этих осложнениях показаны противовирусные препараты и антибиотики. Детали лечения описаны на с. 55—56. Диета Диетотерапия, как правило, неэффективна, но если к ней все же прибегают, предварительно проводят радиоаллергосорбентный тест. Самые частые пищевые аллергены — яйца, рыба, молоко, арахис, соя и пшеница.
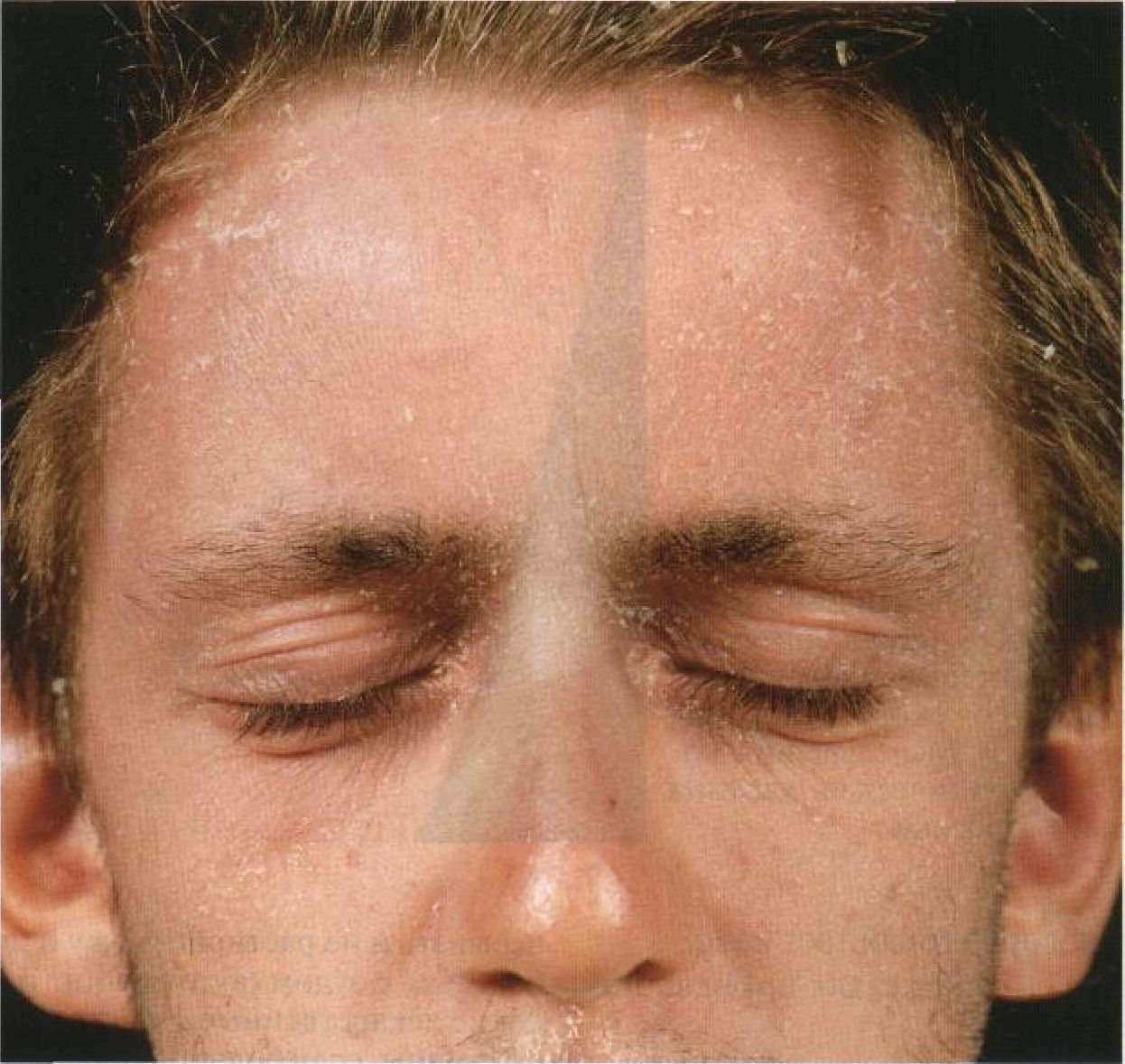
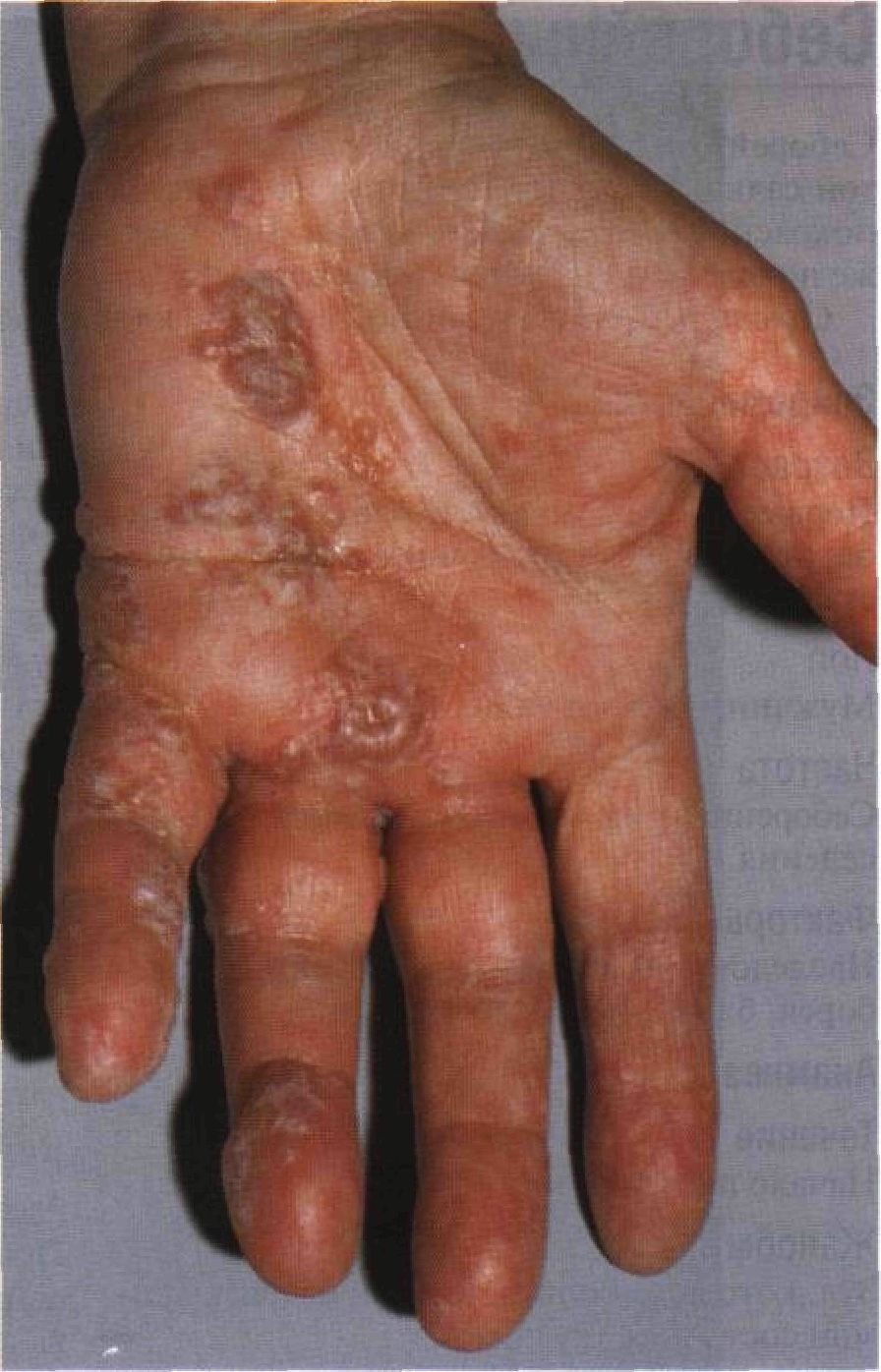
Рисунок 3-9. Диффузный нейродермит у взрослого мужчины. На лице — сливная эритема, шелушение и отек; сильнее всего поражены лоб и веки. Постоянное растирание кожи привело к выпадению наружной половины бровей. Подобная клиническая картина характерна для подростков и взрослых
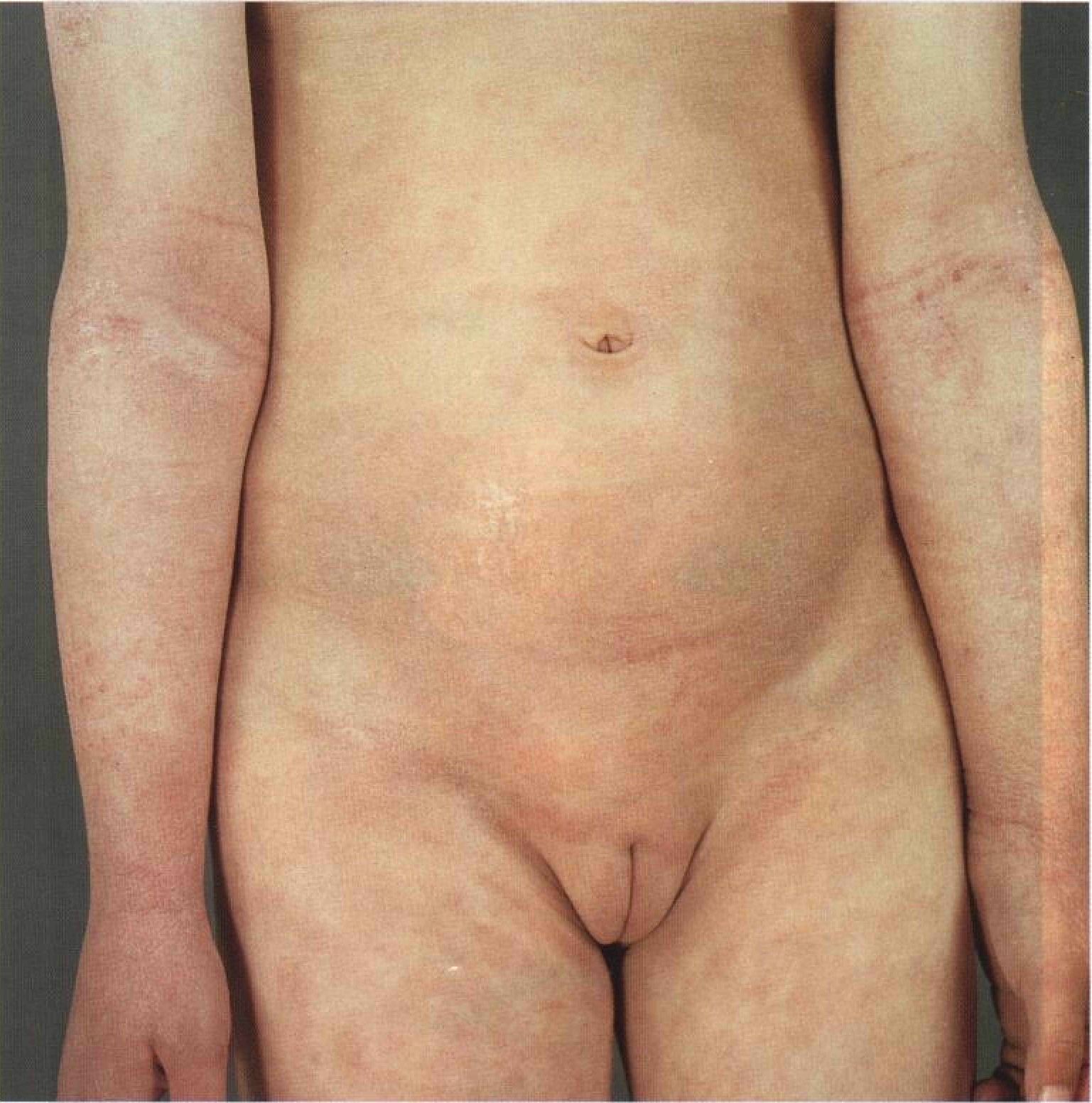
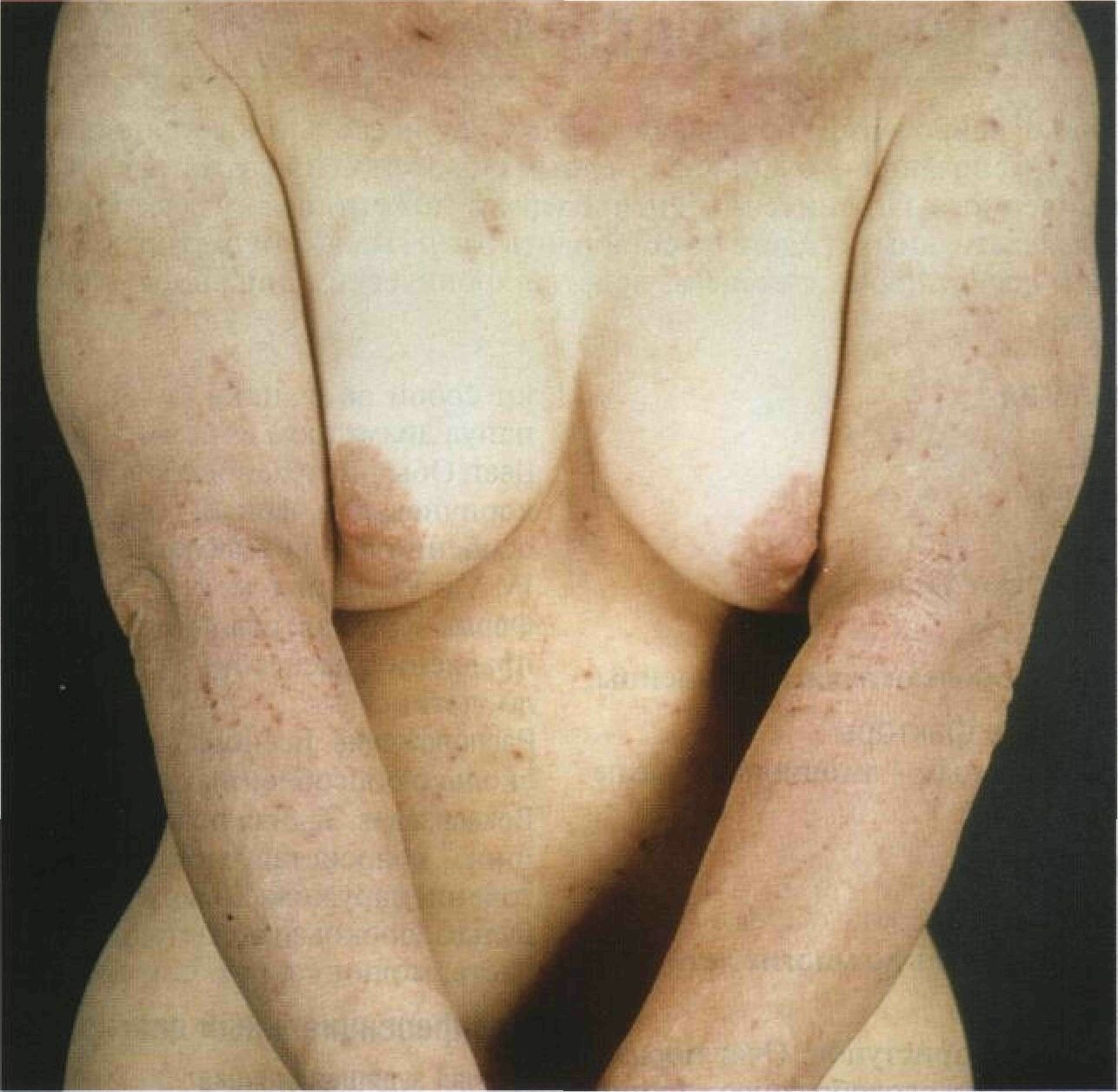
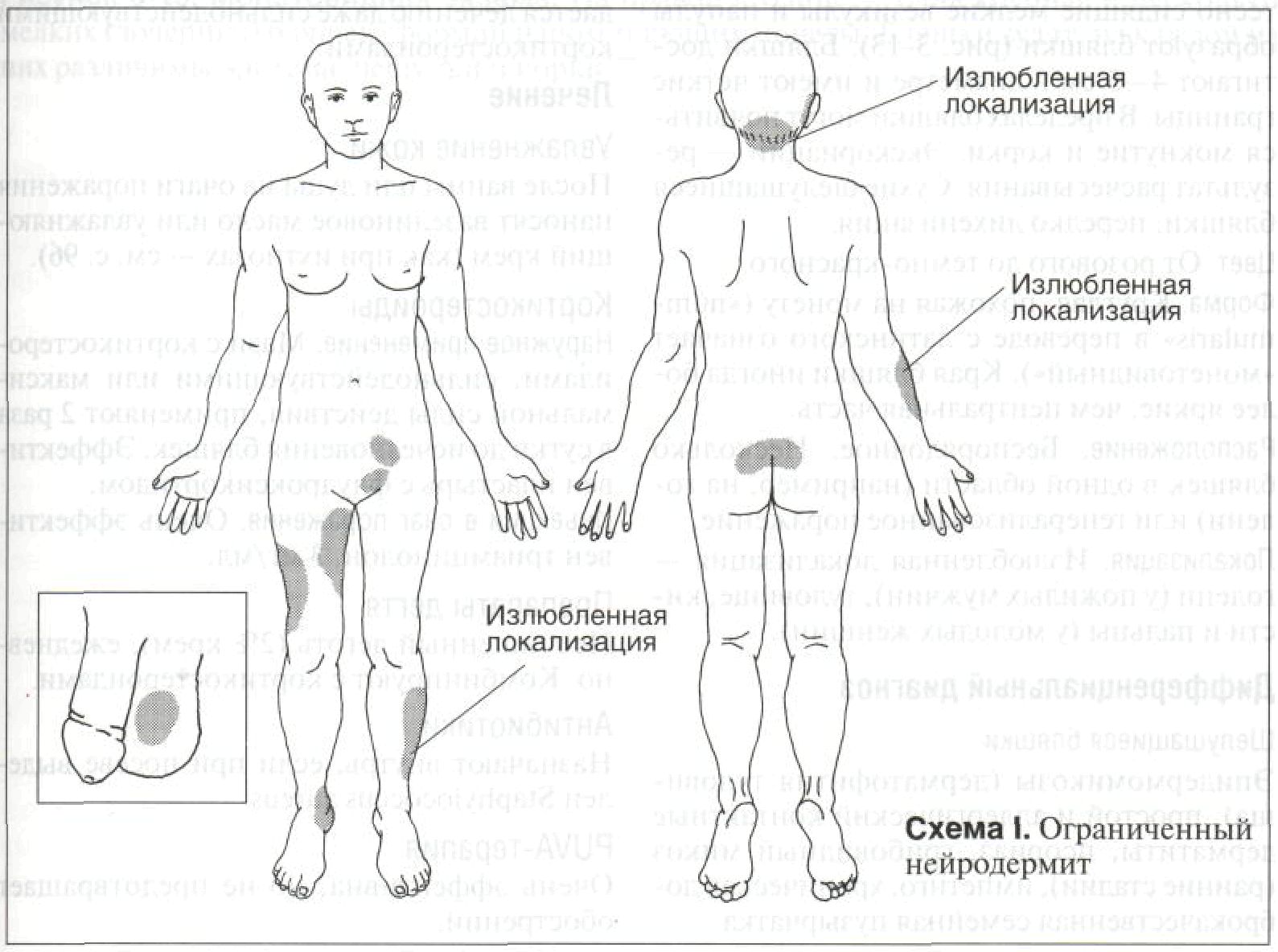
Рисунок 3-10. Диффузный нейродермит у взрослой женщины. Поражена вся кожа, кроме той, что обычно закрыта бюстгальтером. Отчетливо видны лихенизация и многочисленные царапины Ограниченный нейродермит Ограниченный нейродермит проявляется одним или несколькими зудящими очагами ли-хенизации. Лихенизация — очень характерный симптом нейродермита, как диффузного, так и ограниченного. Ограниченный нейродермит может тянуться десятилетиями, если с помощью лекарственных средств не остановить расчесывание и растирание кожи. Синонимы: lichen simplex chronicus, простой хронический лишай, зудящий лихеноид-ный дерматит. Эпидемиология Возраст Старше 20 лет. Пол Женщины болеют чаще. Раса Несколько чаще болеют азиаты и индейцы. Провоцирующие факторы У некоторых больных — эмоциональные перегрузки. Анамнез Течение От нескольких недель до многих лет. Жалобы Зуд, часто в виде приступов. Очаг поражения превращается в своеобразную «эрогенную зону» — от расчесывания кожи больной получает наслаждение. При локализации очага на ноге больные во сне растирают его пяткой. Со временем расчесывание превращается в привычку, которую они просто перестают замечать. Приступы зуда обычно возникают по незначительным причинам —- во время одевания, снятия косметики, из-за трения одежды, а также перед сном (в постели кожа согревается, и тепло провоцирует зуд). Физикальное исследование Кожа Элементы сыпи. Очаги лихенизации в виде плотных бляшек, часто с мелкими папулами по краям (рис. 3-11 и 3-12). Шелушение выражено незначительно, за исключением очагов на задней поверхности шеи. При пальпации кожа утолщена; при осмотре в глаза бросается усиленный кожный рисунок, который у здоровых людей едва заметен. Нередки экскориации. Легкое поглаживание ватным тампоном вызывает сильный зуд; на здоровой коже этот рефлекс отсутствует. Особенности ограниченного нейродермита у негров. Очаги лихенизации иногда представля- ют собой не бляшки, а множество мелких папул диаметром 2—3 мм. Цвет. Обычно красноватый. Впоследствии — коричневый и черный (гиперпигментация), особенно при светочувствительности кожи IV, V и VI типов (см. с. 237). Форма. Круглая, овальная, линейная (по направлению расчесов). Границы, как правило, четкие.
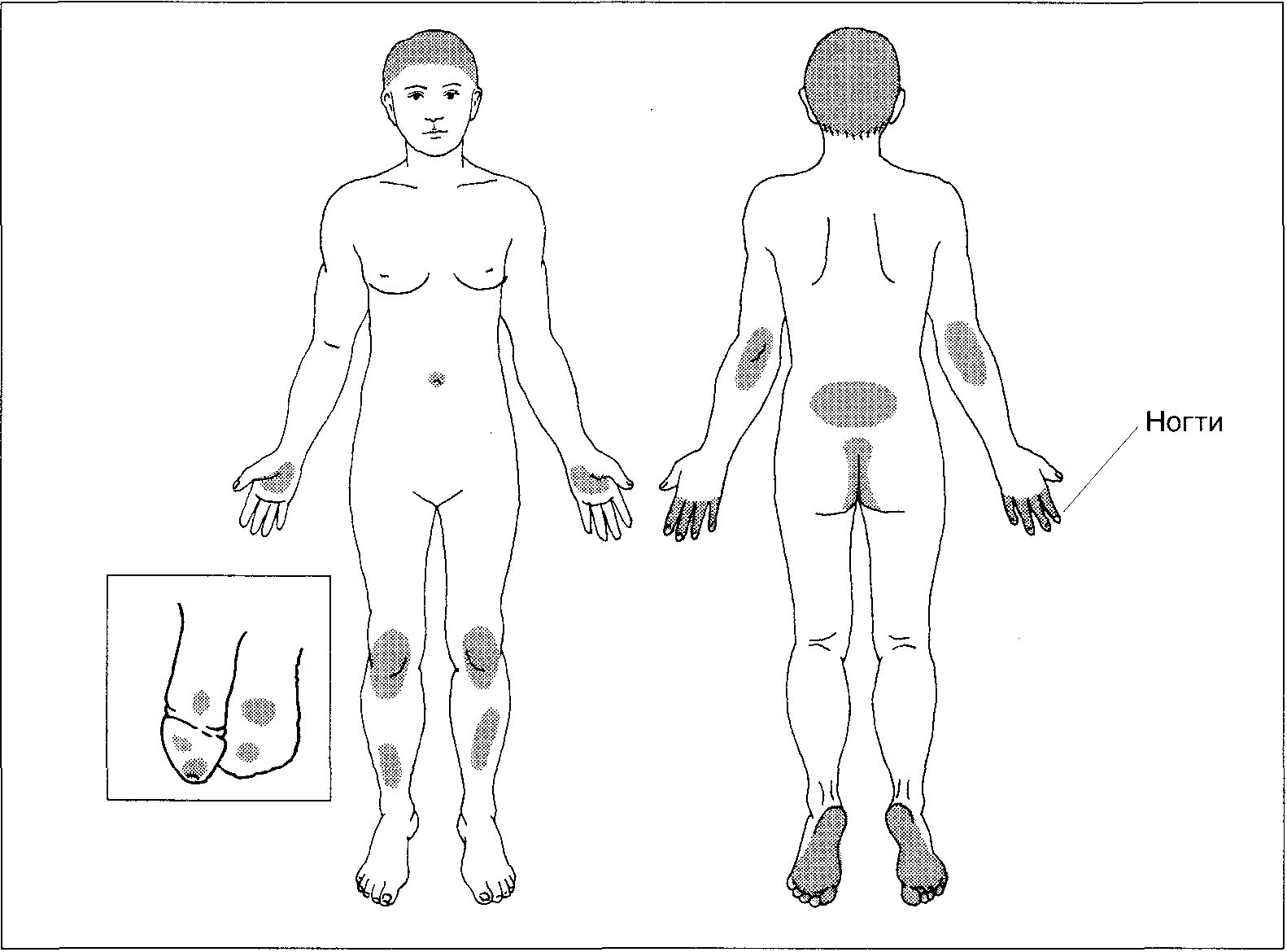
Расположение. Беспорядочное. Один или несколько обособленных очагов. Локализация. Задняя поверхность шеи (у женщин), волосистая часть головы, лодыжки, голени, наружная поверхность предплечий, вульва, лобковая область, перианальная область, мошонка, пах. См. схему I. Дифференциальный диагноз Давняя зудящая бляшка Псориаз, грибовидный микоз (ранние стадии), простой и аллергический контактные дерматиты, эпидермомикозы, болезнь Шам-берга. Дополнительные исследования Микроскопия препарата, обработанного гидроксидом калия Позволяет исключить дерматофитию. Патоморфология кожи Гиперплазия всех слоев эпидермиса, гиперкератоз, акантоз, удлинение и расширение межсосочковых клиньев эпидермиса. Иногда — спонгиоз. В дерме — хронический воспалительный инфильтрат. Диагноз Анамнез и клиническая картина. Патогенез Основные патогенетические факторы — повышение чувствительности кожи к раздражителям, по-видимому, за счет разрастания нервных окончаний, и предрасположенность к гиперплазии эпидермиса в ответ на механическую травму. В результате даже самый слабый раздражитель вызывает в очаге
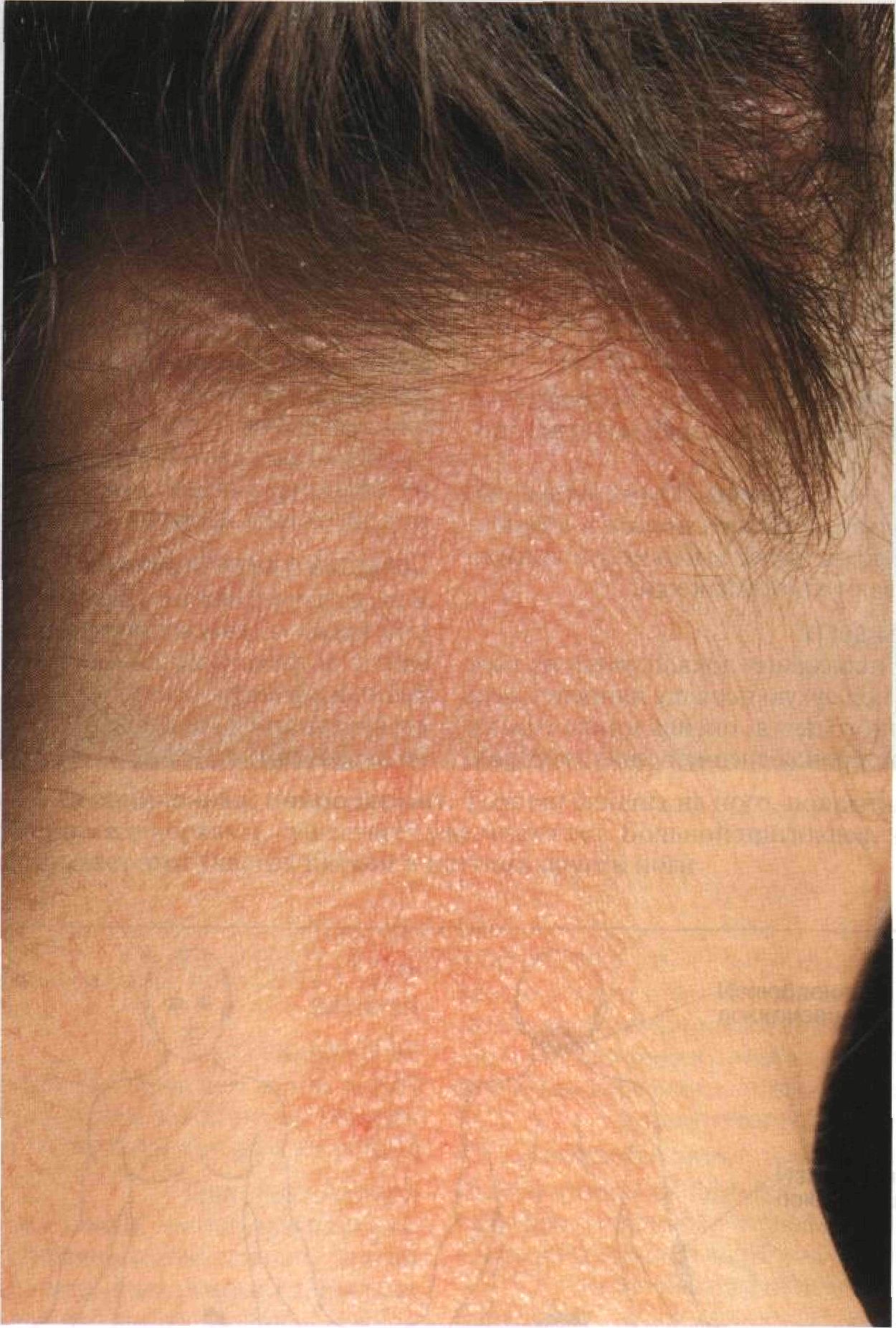
Рисунок 3-11. Ограниченный нейродермит. Мелкие зудящие папулы сливаются между собой и образуют крупную бляшку на задней поверхности шеи и затылке. Это — результат зуда и постоянного расчесывания; очаг поражения существует уже много лет поражения сильный зуд, чего не наблюдается на здоровой коже. Лечение Заболевание с трудом поддается лечению. Больному постоянно напоминают, что он не должен тереть и расчесывать кожу. Очень эффективны окклюзионные повязки, которые накладывают на ночь; они защищают кожу от расчесов и облегчают проникновение в нее лекарственных средств. Кортикостероиды Наружное применение. Кортикостероидные мази накладывают под сухие марлевые повязки. Инъекции в очаг поражения. Эффективный метод. Используют триамцинолон в концентрации 3 мг/мл; более высокие концентрации вызывают атрофию кожи. Препараты дегтя Если очаг поражения локализуется на ноге или руке, под сухую повязку наносят смесь неочищенного дегтя, оксида цинка (паста) и кортикостероида средней силы действия. Окклюзионные повязки Как правило, повязки накладывают поверх кортикостероидной мази. Но и повязка без мази — тоже эффективный метод лечения, так как она защищает кожу от расчесывания. Помимо марлевых повязок используют и синтетические покрытия. Гидроколлоид. Сначала на кожу наносят кортикостероиды, затем гидроколлоид. Повязку оставляют на 1 нед. Пластыри с кортикостероидами. Пластырь с флудроксикортидом очень эффективен; его накладывают на 24 ч.
Цинк-желатиновая повязка. Марлевый бинт пропитывают пастой Унны и накладывают на обширные очаги лихенизации (например, на голень). Повязку оставляют на 1 нед. Средства с антигистаминной активностью В ряде случаев весьма эффективен доксепин (5% крем) — трициклический антидепрессант с антигистаминной активностью. Побочный эффект — сонливость, ^-блокаторы внутрь при локализованном зуде обычно не назначают.
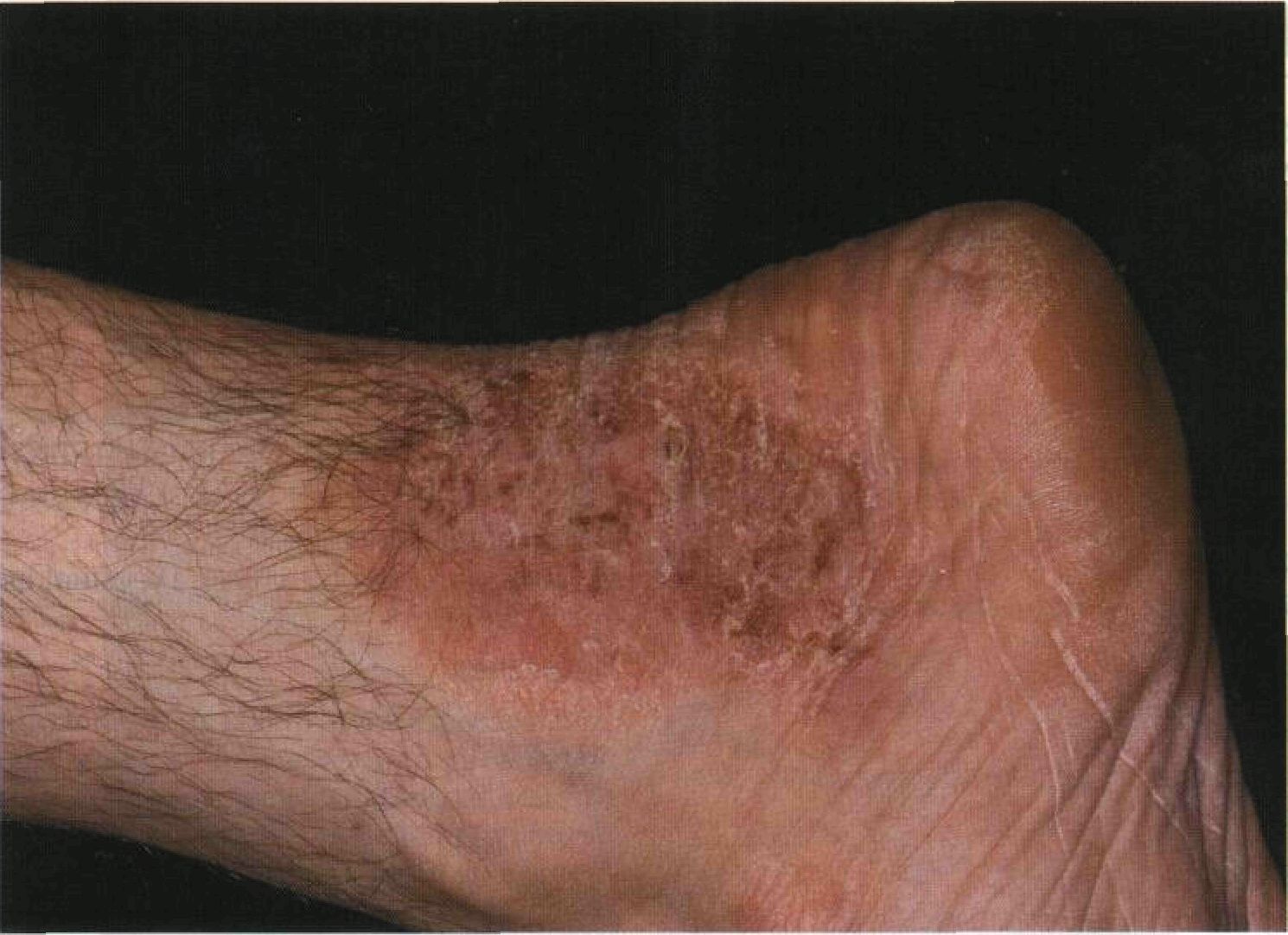
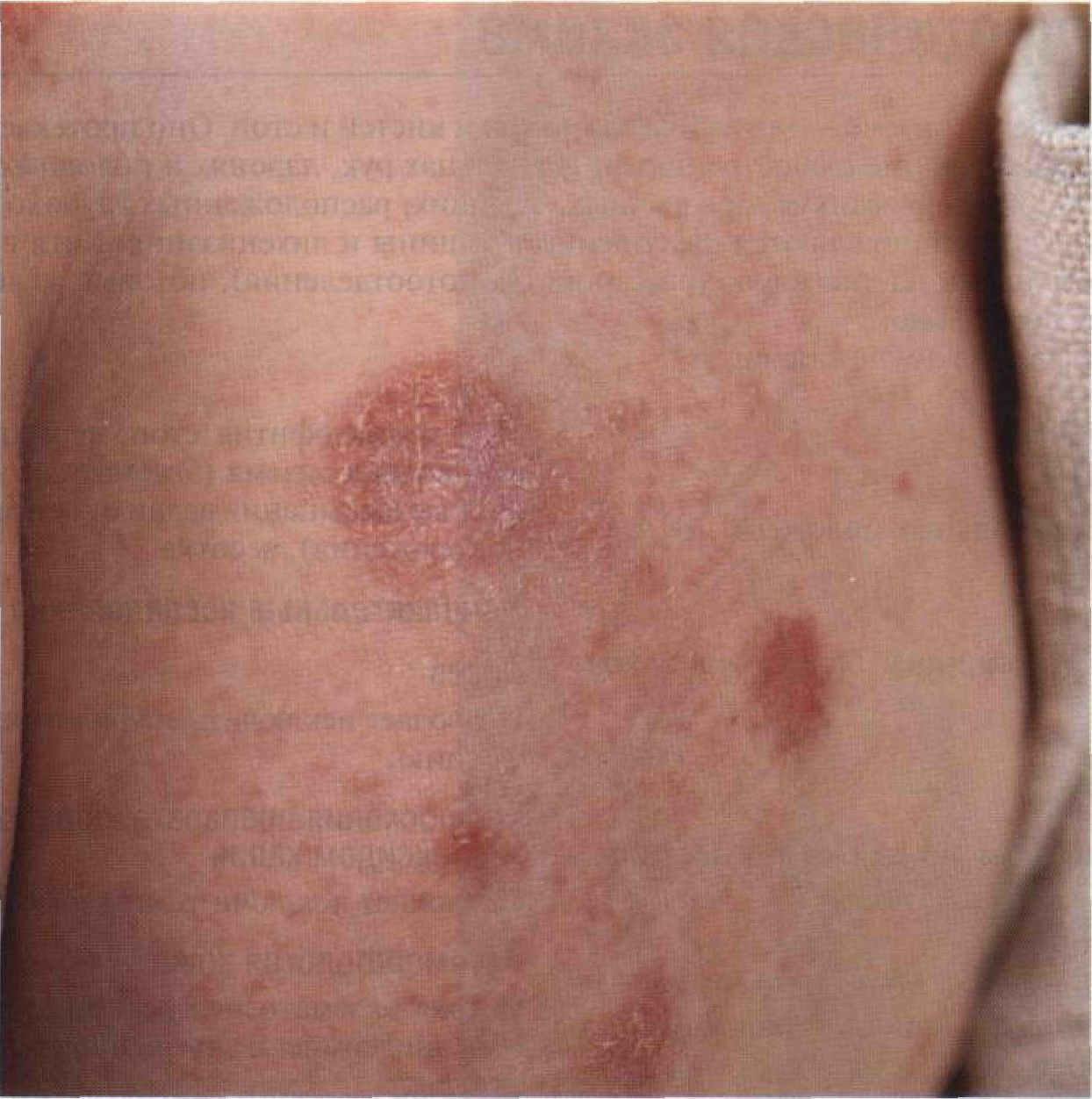
Рисунок 3-12. Ограниченный нейродермит. Толстая бляшка на ноге, покрытая эрозиями, экскориациями и корками, существует уже много лет. Больной признался, что он регулярно расчесывает этот участок пяткой и ногтями другой ноги
Монетовидная экзема Монетовидная экзема — это хронический зудящий дерматит, для которого характерны круглые бляшки, похожие на монеты. Бляшки представляют собой скопление мелких папул и везикул на фоне эритемы. Заболевание особенно часто встречается у пожилых мужчин в холодное время года. Синонимы: eczema nummulare, нуммулярная экзема, бляшечная экзема. Эпидемиология Возраст Существует два возрастных пика заболеваемости — в юности и в пожилом возрасте. Сезонность Обострения — осенью и зимой. Анамнез Течение От нескольких недель до нескольких месяцев. Жалобы Зуд, часто очень сильный. Физикальное исследование Кожа Элементы сыпи. Эритема, на фоне которой тесно сидящие мелкие везикулы и папулы образуют бляшки (рис. 3-13). Бляшки достигают 4—5 см в диаметре и имеют четкие границы. В пределах бляшки могут появиться мокнутие и корки. Экскориации — результат расчесывания. Сухие шелушащиеся бляшки, нередко лихенизация. Цвет. От розового до темно-красного. Форма. Круглая, похожая на монету («num-mularis» в переводе с латинского означает «монетовидный»). Края бляшки иногда более яркие, чем центральная часть. Расположение. Беспорядочное. Несколько бляшек в одной области (например, на голени) или генерализованное поражение. Локализация. Излюбленная локализация — голени (у пожилых мужчин), туловище, кисти и пальцы (у молодых женщин). Дифференциальный диагноз Шелушащиеся бляшки Эпидермомикозы (дерматофития туловища), простой и аллергический контактные дерматиты, псориаз, грибовидный микоз (ранние стадии), импетиго, хроническая доброкачественная семейная пузырчатка. Дополнительные исследования Посев Позволяет исключить вторичную стафилококковую инфекцию. Патоморфология кожи Подострая воспалительная реакция, акан- тоз и спонгиоз. Патогенез Неизвестен. Несмотря на то что некоторые больные склонны к аллергическим заболеваниям, в настоящее время считают, что монетовидная экзема — самостоятельная болезнь, а не разновидность диффузного нейродермита. Уровень IgE в сыворотке всегда в норме. Обострения чаще всего бывают зимой, когда кожа становится особенно сухой.
Течение и прогноз Заболевание хроническое. Оно с трудом поддается лечению даже сильнодействующими кортикостероидам и. Лечение Увлажнение кожи После ванны или душа на очаги поражения наносят вазелиновое масло или увлажняющий крем (как при ихтиозах — см. с. 96). Кортикостероиды Наружное применение. Мази с кортикостероидами, сильнодействующими или максимальной силы действия, применяют 2 раза в сутки до исчезновения бляшек. Эффективен пластырь с флудроксикортидом. Инъекции в очаг поражения. Очень эффективен триамцинолон, 3 мг/мл. Препараты дегтя Неочищенный деготь (2% крем), ежедневно. Комбинируют с кортикостероидами. Антибиотики Назначают внутрь, если при посеве выделен Staphylococcus aureus. PUVA-терапия Очень эффективна, но не предотвращает обострений.
Рисунок 3-13. Монетовидная экзема. На правой ягодице — одна крупная и несколько мелких (дочерних) бляшек, формой напоминающих монеты. Бляшки зудят, на каждой из них различимы эритема, чешуйки и корки Дисгидротическая экзема Дисгидротическая экзема — это заболевание кожи кистей и стоп. Оно протекает в острой или хронической форме с обострениями. На пальцах рук, ладонях и подошвах внезапно возникает множество везикул, прозрачных, зудящих, расположенных глубоко в эпидермисе. Впоследствии появляются шелушение, трещины и лихенизация. Хотя в названии болезни есть намек на дисгидроз (расстройства потоотделения), потовые железы функционируют нормально. Синоним: eczema dyshidroticum. Эпидемиология Возраст Большинство больных моложе 40 лет (от 12 до 40 лет). Пол Мужчины и женщины болеют одинаково часто. Анамнез Течение Обострения обычно длятся по нескольку недель. Жалобы Зуд на месте вновь появившихся везикул. При трещинах и вторичных инфекциях появляется боль. Физикальное исследование Кожа Элементы сыпи • Ранние стадии. Мелкие (1 мм в диаметре), глубоко сидящие везикулы, напоминающие зерна саго. Расположены группами. Иногда — пузыри (рис. 3-14). • Поздние стадии. Везикулы сливаются, вскрываются и образуют эрозии, иногда весьма обширные. Папулы, шелушение, лихенизация, трещины. Трещины и эрозии болезненны. Корки. Если присоединяется инфекция — пустулы, корки, флегмона, лимфангиит, болезненные увеличенные лимфоузлы. Расположение. Везикулы располагаются группами. Локализация. Кисти (80%) и стопы. Излюбленная локализация: сначала боковые поверхности пальцев, ладони и подошвы; позже — тыльная поверхность пальцев рук. Дифференциальный диагноз Простой и аллергический контактные дерматиты, диффузный нейродермит с поражением кистей и стоп, ладонно-подошвенный пустулезный псориаз, дисгидротиче- ская дерматофития стоп, дерматофитиды, варикозная экзема (экзематиды — везикулярные высыпания вдали от основного очага поражения), чесотка. Дополнительные исследования Посев Позволяет исключить стафилококковую инфекцию. Микроскопия препарата, обработанного гидроксидом калия Позволяет исключить эпидермомикоз. Патоморфология кожи Острая экзематозная реакция (спонгиоз и отек эпидермиса), внутриэпидермальные везикулы. Патогенез Несмотря на слово «дисгидротцческая» в названии болезни, расстройства потоотделения в патогенезе никакой роли не играют. У половины больных выявляют наследственную предрасположенность к аллергическим заболеваниям. Провоцирующими факторами служат эмоциональные перегрузки, жаркая и влажная погода. Течение и прогноз Ремиссия наступает самостоятельно через 2—3 нед. Заболевание почти всегда носит хронический характер; обострения наступают с интервалами в несколько недель или месяцев. Нередки инфекционные осложнения. Тяжелое течение с частыми обострениями и нарушением трудоспособности бывает крайне редко. Лечение Часто оказывается безуспешным. Кортикостероиды назначают внутрь лишь в исключительных ситуациях и только короткими курсами — из-за частых осложнений и опасности стероидной зависимости.
Рисунок 3-14. Дисгидротическая экзема. На фоне эритемы и отека видны сливающиеся везикулы и пузыри, которые просвечивают сквозь эпидермис Влажные повязки На ранних стадиях (везикулы) применяют влажные повязки с жидкостью Бурова. Крупные пузыри прокалывают, позволяя жидкости стечь; покрышку пузыря не удаляют. Кортикостероиды Наружное применение. Назначают кортикостероиды максимальной силы действия под окклюзионные повязки — в течение 1—2 нед, только на очаги поражения. Инъекции в очаг поражения. При небольших очагах поражения очень эффективен триамцинолон, 3 мг/мл. Прием внутрь. В тяжелых случаях назначают короткий курс преднизона, 70 мг/сут, со сни- ж ением дозы на 5 — 10 мг / сут в течение 1 — 2 нед. Антибиотики Показаны при подозрении на вторичную инфекцию (локализованная боль) и при выделении возбудителя при посеве (чаще Staphylococcus aureus, реже стрептококки группы А) — см. гл. 23, «Импетиго и эктима». PUVA-терапия Псоралены назначают внутрь или применяют местно, в виде примочек (см. гл. 14, «Витилиго»). Лечение длительное, но помогает очень многим больным. Метод заслуживает внимания, особенно в тяжелых случаях. Себорейный дерматит Себорейный дерматит — широко распространенное хроническое заболевание кожи, богатой сальными железами (лицо, волосистая часть головы, кожные складки). Характерно покраснение и шелушение кожи. При легком поражении волосистой части головы на коже появляются чешуйки — перхоть. Синонимы: eczema seborrhoicum, себорейная экзема. Эпидемиология Возраст Первые месяцы жизни; пубертатный период; от 20 до 50 лет (большинство больных) и старше. Пол Мужчины болеют чаще. Частота Себорейным дерматитом страдает 2—5% населения. Факторы риска Наследственная предрасположенность, себорея, блефарит, ВИЧ-инфекция. Анамнез Течение Начало постепенное. Жалобы Зуд, который усиливается при потении; зимой состояние ухудшается. Физикальное исследование Кожа Элементы сыпи. Желтовато-красные, сальные (реже — сухие), шелушащиеся пятна и папулы различного размера (5—20 мм) с довольно четкими границами (рис. 3-15 и 3-16). При поражении ушных раковин, волосистой части головы, подмышечных впадин, паховой области и складок под молочными железами — мокнутие, липкие корки и трещины. Форма. Монетовидная, полициклическая; на туловище иногда — кольцевидная. Расположение. Обособленные очаги на лице и туловище; диффузное поражение волосистой части головы. Локализация и основные формы поражения Зоны роста волос на голове. Волосистая часть головы, брови, ресницы (блефарит), борода и усы (устья волосяных фолликулов). У грудных детей поражение волосистой части головы называют «себорейным чепчиком». Лицо. Скулы и крылья носа («бабочка»), заушные области, лоб («себорейная корона»), носогубные складки, брови, надпереносье. Дифференциальный диагноз проводят с дер-матофитией лица. Наружный слуховой проход. Туловище. Желтовато-бурые пятна в пред-грудинной области. Высыпания, напоминающие розовый лишай и отрубевидный лишай. Кожные складки. Подмышечные впадины, паховая область, складки под молочными железами, пупок — диффузная ярко-красная эритема с четкими границами, мокнутие, нередко трещины. Наружные половые органы. Обычно — желтоватые корки, бляшки (как при псориазе). Дифференциальный диагноз Распространенные болезни Псориаз (иногда он сосуществует с себорейным дерматитом — это состояние называют себопсориазом); импетиго; дермато-фитии волосистой части головы, лица, туловища; отрубевидный лишай; кандидоз кожных складок; подострая кожная красная волчанка. Редкие болезни Гистиоцитоз X (встречается у грудных детей, часто сопровождается геморрагической сыпью), энтеропатический акродерматит, листовидная пузырчатка, глюкагонома. Дополнительные исследования Патоморфология кожи Очаговый паракератоз, небольшое количество сморщенных нейтрофилов, умеренно выраженный акантоз, спонгиоз (межклеточный отек), неспецифическое воспаление дермы. Самый характерный признак — нейтрофилы в расширенных устьях волосяных фолликулов, в составе корок и чешуек. Диагноз Обычно достаточно клинической картины. Патогенез Полагают, что ведущую роль в патогенезе
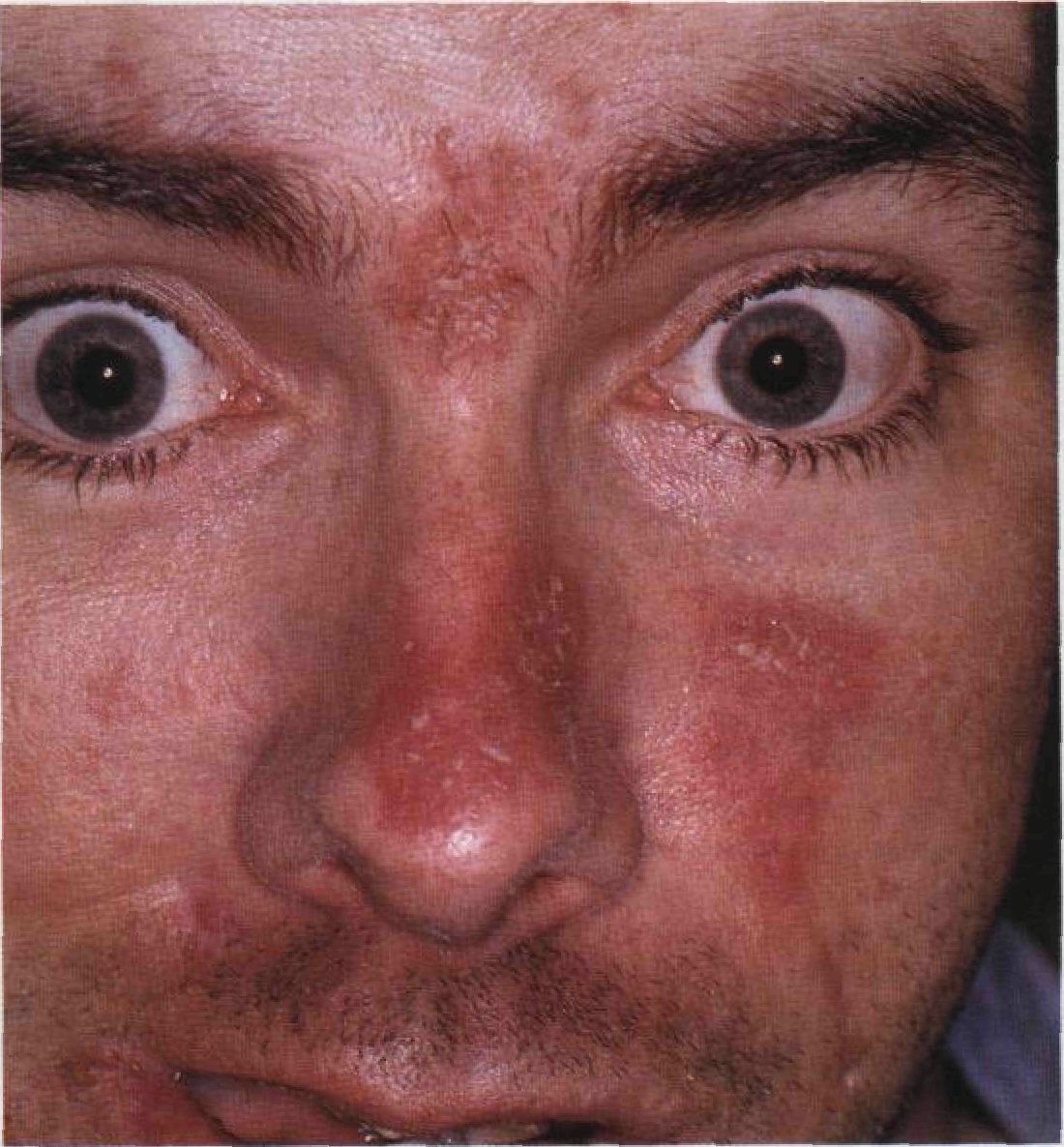
Рисунок 3-15. Себорейный дерматит. Поражены верхняя губа, щеки, носогубные складки, брови, надпереносье и лоб. Такие же высыпания — эритема и желтовато-оранжевые чешуйчатые бляшки — обнаружены за ушами и на груди играет гриб Pityrosporum ovale. Высыпания, имитирующие себорейный дерматит, появляются при нарушениях питания, например при дефиците цинка (осложнение полного парентерального питания) и экспериментальном дефиците никотиновой кислоты (авитаминоз РР), а также при болезни Паркинсона и лекарственном паркинсонизме. Течение и прогноз Себорейный дерматит — широко распространенное заболевание; большинство людей переболели им в тот или иной период жизни. Улучшение наступает летом, обострение — осенью; многим больным помогает ультрафиолетовое излучение. При поражении волосистой части головы тяжелые и
Рисунок 3-16. Себорейный дерматит на фоне ВИЧ - инфекции. На левой щеке, носу, переносице и бровях — красные шелушащиеся бляшки, напоминающие псориатические (это состояние известно как себопсориаз). У больного — СПИД. Недавно он перенес инсульт. Левая половина лица парализована, поэтому высыпаний на ней гораздо больше частые обострения могут привести к алопеции. У детей грудного возраста и подростков себорейный дерматит с возрастом исчезает. В тяжелых случаях развивается эритродермия. Себорейная эритродермия в сочетании с поносом, задержкой развития и отсутствием фактора хемотаксиса нейтрофилов С5а известна как десквамативная эритродермия Лейнера. Лечение Себорейный дерматит — хроническое заболевание, которое требует длительной поддерживающей терапии. Кортикостероиды для наружного применения эффективны, но нередко вызывают атрофию кожи, особенно на лице (эритема, телеангиэктазии), а также околоротовой дерматит и розовые угри либо усугубляют их течение. Многим больным помогает ультрафиолетовое излучение; улучшение наблюдается летом, обострение — зимой. Местное лечение Волосистая часть головы • Шампуни. Без рецепта продаются шампуни, содержащие сульфид селена, пирити-он цинка и деготь; по рецептам (в США) — 2% шампунь с кетоконазолом. Кетоконазол применяют в начале лечения и впоследствии, при возобновлении симптоматики. Во время мытья пену можно нанести также на лицо и грудь. • Кортикостероиды. В тяжелых случаях после лечебного шампуня применяют клио-хинол с гидрокортизоном (лосьон) либо фторированные кортикостероиды средней силы действия (растворы, лосьоны, гели). Лицо и туловище • Кетоконазол, 2% шампунь: пену наносят на лицо во время мытья. • Кетоконазол, 2% крем. • Кортикостероиды: гидрокортизона ацетат, 1% или 2,5% крем, 2 раза в сутки. Кожные складки. При мокнутии очень эффективна жидкость Кастеллани. Веки (блефарит). По утрам осторожно удаляют корки с помощью детского шампуня (ватный тампон смачивают в разведенном шампуне). Затем удаляют чешуйки и наносят на веки суспензию 10% сульфацетами-да, 0,25% преднизолона и 0,125% фенилэфрина. Фармацевтическая промышленность выпускает сейчас готовые офтальмологические средства с таким составом. Применять их следует с осторожностью. Поддерживающее лечение Кетоконазол, 2% шампунь. Кетоконазол, 2% крем. Водно-масляная эмульсия с 3% серы и 2% салициловой кислоты. Гидрокортизон, 1% крем 1 раз в сутки (следят за признаками атрофии кожи). Сухая экзема
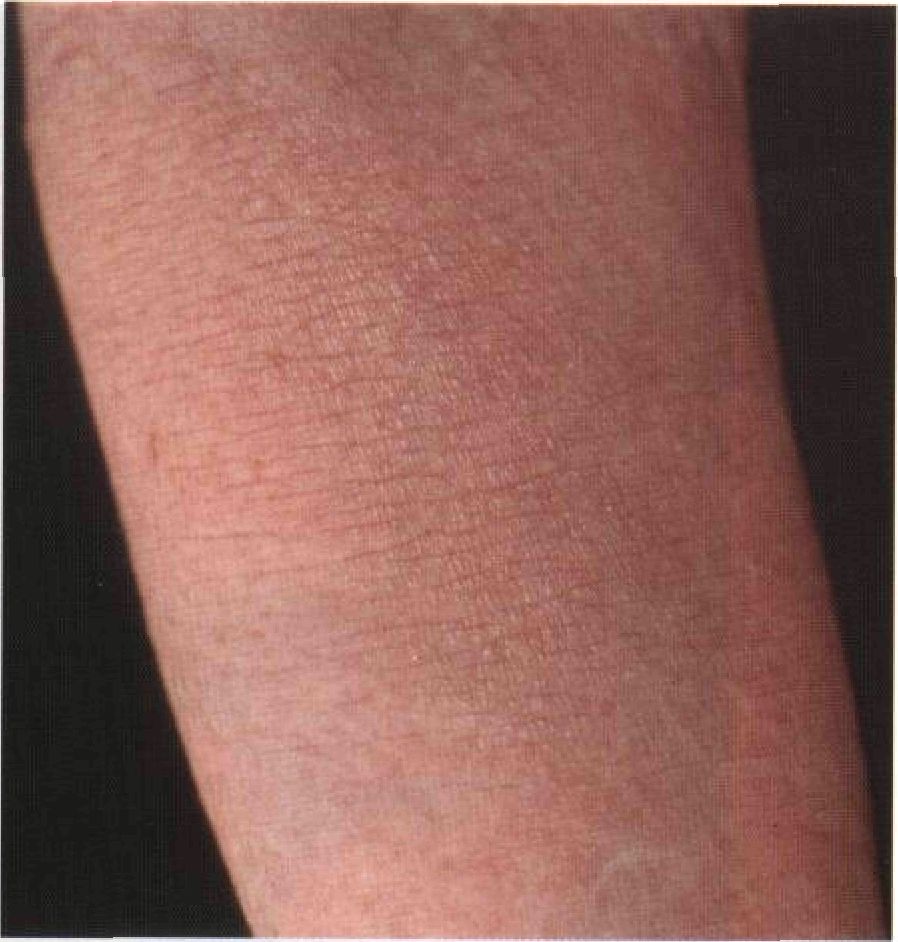
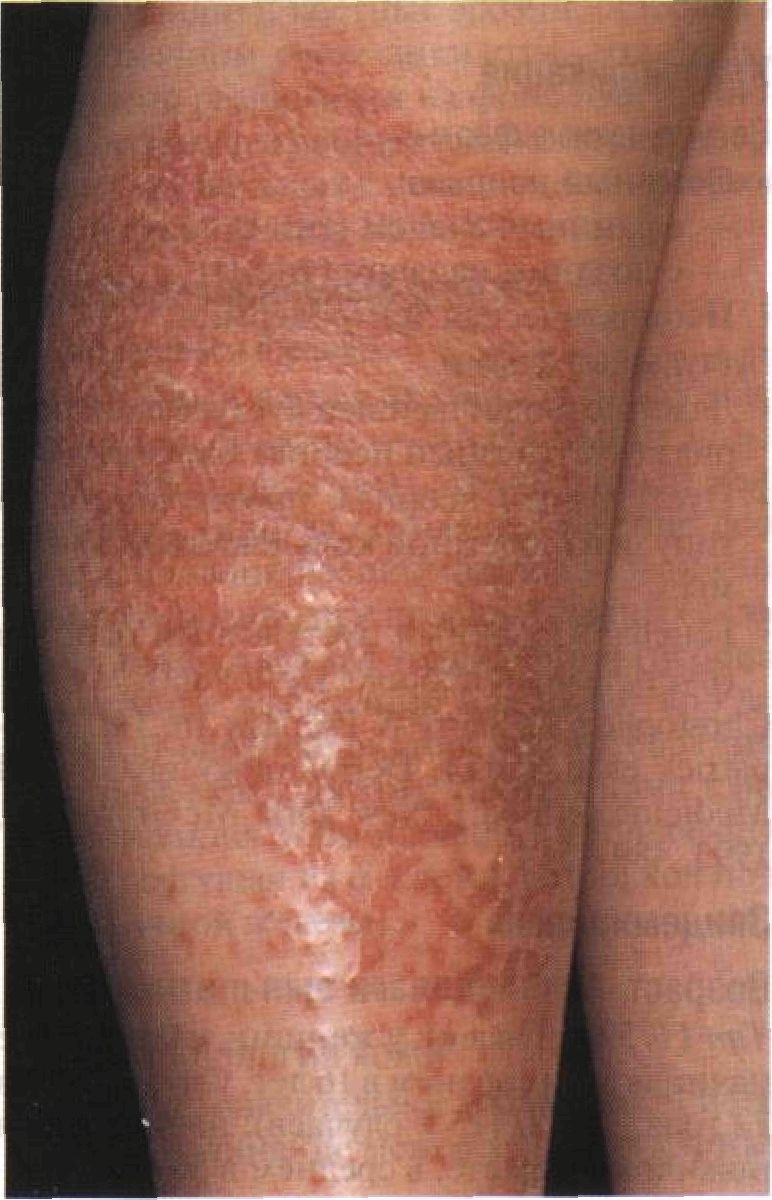
Рисунок 3-17. Сухая экзема. Синоним: eczema craquelatum (означает «потрескавшаяся» — как старый фарфор или керамическая плитка). Сухой экземой часто страдают пожилые люди, особенно мужчины старше 65 лет. Обычно она возникает зимой и локализуется на голенях, предплечьях или кистях, иногда на туловище. Характерна сухая потрескавшаяся кожа и легкое шелушение. Гистологическая картина (спонгиоз) напоминает другие зудящие дерматиты. Длительность заболевания — от нескольких недель до нескольких месяцев. Причиной нередко служит частое мытье горячей водой с мылом; а у пожилых людей — слишком теплый и сухой воздух в жилом помещении. Профилактика: избегают частого мытья с мылом, особенно в ванне, и увеличивают влажность воздуха в жилом помещении (желательно выше 50%). Лечение: установка в спальне увлажнителя; теплые ванны с добавлением масел, после которых на кожу наносят смягчающую мазь; кортикостероиды средней силы действия 2 раза в сутки до исчезновения трещин на коже Глава 4 Нарушения пролиферации и д ифференцировки к ератиноцитов Псориаз В развитых странах псориазом страдает 1,5—2% населения. Это хроническое наследственное заболевание кожи с многообразными клиническими проявлениями. Чаще всего встречается обычный псориаз — обильно шелушащиеся папулы и бляшки на волосистой части головы, локтях, предплечьях, кистях, коленях, стопах, пояснице или ягодицах. Про псориаз говорят, что это одно из «проклятий рода человеческого». Он с трудом поддается лечению. Американский писатель Джон Апдайк сказал о больных псориазом: «Сначала вы замечаете, что людям неловко на вас смотреть. Потом вы сами опасаетесь взглянуть на себя в зеркало. Образно говоря, имя этой болезни — Унижение». Синонимы: psoriasis, чешуйчатый лишай. Классификация Непустулезные формы • Обычный псориаз: — с ранним началом (тип I); — с поздним началом (тип II). • Псориатическая эритродермия. Пустулезные формы • Ладонно-подошвенный пустулезный псориаз (пустулезный псориаз Барбера). • Пустулезный псориаз, протекающий по типу центробежной кольцевидной эритемы. • Генерализованный пустулезный псориаз (пустулезный псориаз Цумбуша). Christophers E., SterryW Psoriasis. In: T.B. Fitz-patrick et al. (eds.), Dermatology in General Medicine (4th ed.). New York: McGraw-Hill, 1993,489-514. Эпидемиология Возраст Тип 1(15% случаев): у женщин заболевание начинается в среднем в 16 лет, у мужчин — в 22 года. Тип //(25% случаев): начинается в пожилом возрасте, в среднем в 56 лет. Пол Мужчины и женщины болеют одинаково часто. Раса Псориаз редко встречается у японцев, эскимосов и уроженцев Западной Африки; крайне редко — у североамериканских и южноамериканских индейцев. Наследственность Заболевание с полигенным наследованием. Если болен один из родителей, риск псориаза у ребенка составляет 8%; если псориазом страдают и отец, и мать — 41%. У больных часто обнаруживают HLA класса I: HLA-B13, HLA-B17, HLA-Bw57, HLA-Cw6. Провоцирующие факторы Механические травмы кожи (в том числе растирание и расчесывание) — ведущая причина появления новых высыпаний (феномен Кебнера). Инфекции: острая стрептококковая инфекция способствует возникновению каплевидного псориаза. Стресс: 40% взрослых больных связывают обострение псориаза с эмоциональными перегруз- ками; у детей это происходит еще чаще. Лекарственные средства для системного применения — кортикостероиды, соли лития, противомалярийные средства, интерфероны, (3-адреноблокаторы; кортикостероиды максимальной силы действия для наружного применения и, вероятно, употребление алкоголя обостряют течение псориаза либо вызывают псориазиформные высыпания. Анамнез Течение Заболевание обычно начинается исподволь; дежурные бляшки могут существовать месяцами. Для каплевидного и генерализованного пустулезного псориаза характерно внезапное начало. Жалобы Зуд, особенно при поражении волосистой части головы и промежности. Боли в суставах при псориатическия артрите. Общее состояние Генерализованный пустулезный псориаз протекает с лихорадкой, ознобами, слабостью. Физикальное исследование Кожа Элементы сыпи. Папулы и бляшки с четкими границами, покрытые серебристо-белыми чешуйками (см. рис. 4-1 и 4-2). Положительный симптом Ауспица (феномен кровяной росы): при поскабливании папул получают точечные, не сливающиеся между собой капельки крови. Пустулы, эритродермия. Цвет. Розовый, «лососевый». Форма. Круглая, овальная, полициклическая, кольцевидная, линейная. Расположение. Отдельные элементы, расположенные беспорядочно или в виде дугообразных, змеевидных фигур. Охват одного или нескольких соседних дерматомов, как при опоясывающем лишае. Слияние элементов между собой вплоть до эритродермии. Локализация. Один элемент, несколько элементов в одной области (например, половой член, ногти, волосистая часть головы); генерализованное или универсальное поражение (вся кожа). Двустороннее поражение (см. рис. 4-4), которое изредка бывает симметричным. Излюбленная локализация — локти, колени, волосистая часть головы, кожные складки. На открытых участках тела высыпания бы- вают далеко не всегда. Поражение лица встречается редко и свидетельствует об упорном течении псориаза. Характерная локализация показана на схеме II. При каплевидном псориазе — рассеянные мелкие папулы, не имеющие излюбленной локализации (см. рис. 4-2). Артрит Псориатический артрит, подобно анкилозирующему спондилиту и синдрому Рейтера, относится к спондилоартропатиям. Развивается у 5—8% больных псориазом, обычно старше 20 лет. В 10% случаев псориатический артрит не сопровождается высыпаниями. В этом случае при постановке диагноза ориентируются на семейный анамнез. Выделяют две основные формы псориати-ческого артрита. • Периферическая форма — асимметричный олигоартрит: поражение дистальных межфаланговых суставов кистей и стоп; подкожные узелки и ревматоидный фактор в крови отсутствуют. • Аксиальная форма — деформирующий артрит: преимущественное поражение тазобедренных, крестцово-подвздошных суставов и шейного отдела позвоночника (спондилит); костные эрозии, остеолиз и в конечном счете анкилозы. Эта форма обычно развивается на фоне пустулезного псориаза и псориатической эритродермии, а у больных с повышенной частотой обнаруживаются HLA-B28. Дифференциальный диагноз Шелушащиеся бляшки Себорейный дерматит (иногда он сосуществует с псориазом — это состояние называют себопсориазом); ограниченный нейродермит (иногда осложняет течение псориаза, провоцирующий фактор — зуд); кандидоз (особенно при псориазе кожных складок); лекарственная токсидермия (псориазиформные высыпания возникают при лечении р-адреноблокаторами, препаратами золота и метилдофой); глюкагонома (злокачественная гормонально-активная опухоль, растущая из а-клеток островков поджелудочной железы). Дополнительные исследования Патоморфология кожи • Акантоз: значительное утолщение эпидермиса; удлинение межсосочковых клиньев
Схема II. Псориаз и истончение надсосочковой зоны эпидермиса. • Большое число кератиноцитов, фибробластов и эндотелиальных клеток находится в митозе. • Гиперкератоз с паракератозом (в клетках рогового слоя эпидермиса сохранены ядра). • В дерме — воспалительный инфильтрат, как правило, из лимфоцитов и моноцитов. В роговом слое эпидермиса — скопления нейтрофилов (микроабсцессы Манро). Серологические реакции Внезапное начало псориаза может быть обусловлено ВИЧ-инфекцией. Больным из группы риска показано обследование на ВИЧ-инфекцию. Патогенез Патогенез псориаза во многом неясен. Не исключено, что это не одно, а целая группа заболеваний. Ведущую роль играет изменение кинетики пролиферации кератиноцитов. Клеточный цикл уменьшается с 311 до 36 ч. В результате кератиноцитов образуется в 28 раз больше, чем в норме. Причина этих нарушений пока не выяснена. Возможно, она кроется в изменении свойств самих кератиноцитов базального слоя эпидермиса; возможно также, что пусковым фактором служит воспалительная реакция дермы. Немалую роль играют и иммунные на- рушения. Доказательством тому служит быстрое наступление ремиссии при лечении иммунодепрессантами (циклоспорином). Сосуды сосочкового слоя дермы в области бляшек окружены Т-лимфоцитами, которые по спектру продуцируемых цитокинов относятся к Т-хелперам типа I. Непрерывность патологического процесса при псориазе обусловлена, по-видимому, хронической аутоиммунной реакцией.
|
|||||||||
|
Последнее изменение этой страницы: 2022-09-03; просмотров: 336; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.145.54.210 (0.023 с.) |