Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Реакция кожи на солнечные лучиСодержание книги
Поиск на нашем сайте
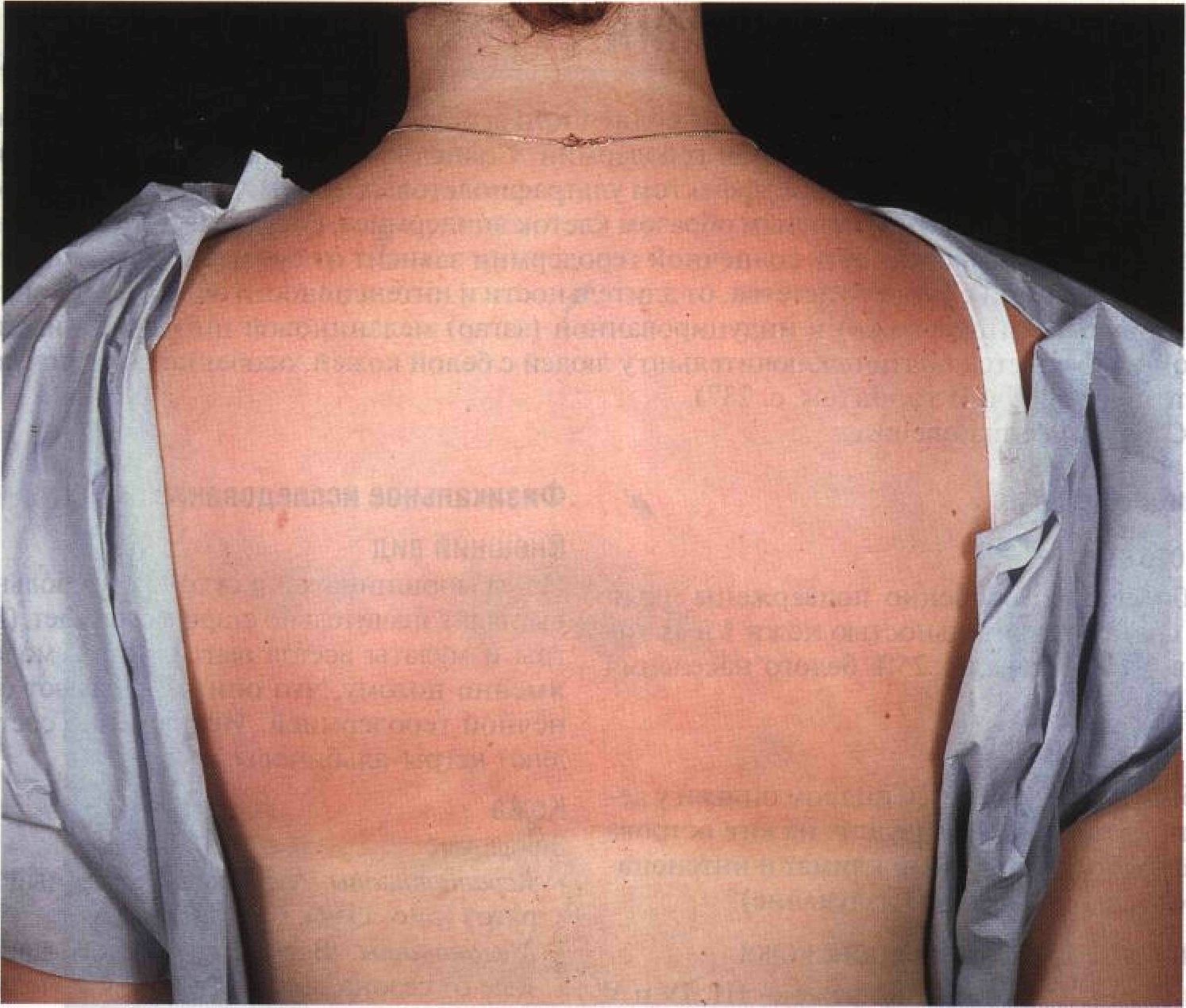
Классификация фотодерматозов Острые • Солнечный ожог. • Фототоксические реакции: — лекарственные; — фотофитодерматит. • Фотоаллергические реакции: — лекарственные; — солнечная крапивница. • Идиопатические: — полиморфный фотодерматоз; — солнечная почесуха; — световая оспа. Хронические • Солнечная геродермия. • Стойкая солнечная эритема. • Старческое лентиго. • Солнечный кератоз. • Злокачественные опухоли кожи: — базальноклеточный рак; — плоскоклеточный рак; — меланома. Острые либо хронические • Поздняя кожная порфирия. • Вариегатная порфирия. • Эритропоэтическая протопорфирия. • Пигментная ксеродерма. • Пеллагра. Дерматологи считают большой удачей, когда удается сразу выяснить причину сыпи. Если речь идет о фотодерматозах, установ- ление этиологической роли солнечного света не только значительно сужает круг возможных диагнозов, но и дает возможность быстро улучшить состояние больного, отменив фотосенсибилизирующие препараты или назначив солнцезащитные средства. Термином «фотодерматоз» обозначают избыточную реакцию на световое, обычно солнечное, излучение, которая развивается через минуты, часы или сутки после облучения и длится недели или месяцы. Острые фотодерматозы делят на две группы. • Протекающие по типу солнечного ожога. Проявления: эритема, отек, везикулы и пузыри. Примеры: фототоксические реакции на лекарственные средства и фотофитодерматит. • Протекающие по типу сыпи. Проявления: пятна, папулы, бляшки, везикулы, зуд, мокнутие и крапивница. Примеры: полиморфный фотодерматоз, фотоаллергическая реакция на сульфаниламиды. Среди хронических фотодерматозов наибольшего внимания заслуживает солнечная геродермия — разнообразные дегенеративные изменения кожи, обусловленные повторяющимся воздействием солнечного света (см. с. 240). Диагноз Диагностика фотодерматозов представлена в приложении 3 в виде таблиц и рисунков. Солнечный ожог Солнечный ожог — это острое воспаление кожи в ответ на действие естественного (солнечного) или искусственного ультрафиолетового излучения. Воспаление начинается спустя некоторое время после облучения и проходит самопроизвольно. Солнечный ожог проявляется эритемой, а в тяжелых случаях — везикулами, пузырями, отеком кожи и болью. Сыпи — пятен, папул и бляшек — никогда не бывает. Ультрафиолетовое излучение делят на два основных диапазона: УФ-В, вызывающее солнечный ожог (коротковолновая область, длина волны 290—320 нм), и УФ-А (длинноволновая область, длина волны 320— 400 нм). В последнее время выделяют также два поддиапазона УФ-А: с длиной волны 340—400 нм и 320—340 нм. Единица измерения ультрафиолетового облучения — биодоза, то есть минимальная продолжительность облучения, при которой возникает четко очерченное покраснение кожи. Биодозу выражают в минутах либо в количестве энергии на единицу площади: мДж/см2 (УФ-В) или Дж/см2 (УФ-А). Для людей с белой кожей одна биодоза УФ-В составляет 20—40 мДж/см2 (примерно 20 мин в июньский полдень в умеренных широтах), а одна биодоза УФ-А — 15—20 Дж/см2 (120 мин в тех же условиях). При действии УФ-В эритема развивается через 12—24 ч и исчезает через 72—120 ч; при действии УФ-А эритема возникает через 4—16 ч и исчезает через 48—120 ч. Синонимы: combustio Solaris, фототравматическая реакция. Эпидемиология Типы светочувствительности кожи От солнечных ожогов чаще всего страдают люди с белой кожей, которые совсем не загорают или загорают с трудом. Загар — это индуцированная меланиновая пигментация кожи, развивающаяся под действием ультрафиолетовых лучей. Кроме индуцированной существует конституциональная меланиновая пигментация, которая определяет цвет кожи основных человеческих рас. По способности загорать у людей белой расы выделяют 4 типа светочувствительности кожи. Определение типа светочувствительности проводят на основании самооценки. На вопрос «Легко ли вы загораете?» люди с I и II типами светочувствительности отвечают отрицательно, люди с III и IVтипами светочувствительности — положительно. Светочувствительность кожи I типа: независимо от цвета глаз и волос (то есть фенотипа) человек через 30 мин пребывания на солнце получает солнечный ожог и никогда не загорает. Светочувствительность II типа: человек легко получает солнечные ожоги, но с трудом загорает. Светочувствительность III типа: пребывание на солнце вызывает легкий ожог, который затем переходит в загар, нередко весьма интенсивный. Светочувствительность IV типа: человек легко загорает, не получая солнечных ожогов. Светочувствительность I и II типов отмечается у 25% жителей США. Светочувствительность кожи V типа свойственна людям со смуглой кожей, светочувствительность VI типа — неграм. Раса Даже у мулатов и негров при длительном пребывании на солнце возможны солнечные ожоги. Типы светочувствительности кожи у разных этнических групп специально не исследовали; однако известно, что у некоторых азиатов и латиноамериканцев кожа имеет I и II типы светочувствительности. Возраст Пожилые люди и дети младшего возраста менее склонны к солнечным ожогам. География Сол нечный ожог можно получ ить на любой широте. Коренное население тропических стран с детства привыкает к солнцу и крайне редко получает ожоги. Люди, приезжающие в отпуск в солнечные страны и проводящие много времени на пляже, страдают от солнечных ожогов чаще всего. Анамнез Лекарственные средства На фоне приема некоторых препаратов — хлортиазида, фуросемида, доксициклина, фенотиазинов, налидиксовой кислоты, ами-одарона, напроксена, псораленов — солнечный ожог бывает более сильным. Эти препараты вызывают фототоксические реакции. Жалобы При легком ожоге — зуд, иногда мучительный; при тяжелом ожоге — боль. Общее состояние При тяжелом солнечном ожоге нередки головная боль, озноб, жар, общая слабость. У людей со светочувствительностью кожи I и II типов головная боль и недомогание появляются даже после кратковременного пребывания на солнце. Семейный анамнез Тип светочувствительности кожи определен генетически. Физикальное исследование Внешний вид Лихорадка, слабость и вялость при тяжелом солнечном ожоге создают впечатление интоксикации. Основные физиологические показатели При тяжелом ожоге — тахикардия. Кожа Элементы сыпи. Сливная эритема (рис. 11-1), отек, везикулы, пузыри — на участках кожи, подвергшихся облучению. Других высыпаний нет. Цвет. Ярко-красный. Пальпация. Пораженная кожа отечна и болезненна. Локализация. Только облученные участки кожи. Ожог можно получить и через одежду. В этом случае степень ожога будет зависеть от толщины одежды, длительности облучения и типа светочувствительности кожи. Слизистые Возможен ожог красной каймы губ. У альпинистов бывает солнечный ожог языка — при дыхании открытым ртом. Дифференциальный диагноз Солнечный ожог Фототоксические реакции (в анамнезе — прием лекарственных средств), системная красная волчанка (эритема-бабочка), эри-тропоэтическая протопорфирия (эритема, везикулы, отек, геморрагическая сыпь и изредка — волдыри). Дополнительные исследования Патоморфология кожи В эпидермисе, дерме и подкожной клетчатке — воспалительная реакция. Эпидермис: так называемые «обожженные клетки» (разрушенные кератиноциты), экзоцитоз лимфоцитов, вакуолизация меланоцитов и кле- ток Лангерганса. Дерма: набухание эндоте-лиальных клеток сосудов дермы и подкожной клетчатки. Если ожог вызван УФ-А, лимфоцитарная инфильтрация дермы и изменения сосудов выражены сильнее. Серологические реакции Определяют титр антинуклеарных антител для исключения системной красной волчанки. Общий анализ крови При системной красной волчанке бывает лейкопения. Диагноз Анамнез (облучение) и клиническая картина (локализация поражения). Патогенез Природа хромофоров — молекул, которые поглощают энергию ультрафиолетовых лучей в эпидермисе и дерме, — окончательно не установлена. Полагают, что под действием УФ-В происходит нарушение структуры ДНК. Медиатором воспалительных реакций, вызванных УФ-А и УФ-В, служит гистамин. Кроме того, в патогенезе солнечного ожога, вызванного УФ-В, участвуют и другие медиаторы — серотонин, простагландины, ли-зосомальные ферменты и кинины. Клиническое значение Тяжелые, сопровождающиеся пузырями солнечные ожоги, полученные в молодости, — фактор риска меланомы. Повторные солнечные ожоги приводят к преждевременному старению кожи — солнечной геродермии. Течение Солнечные ожоги в отличие от термических не принято делить на степени согласно глубине поражения. Рубцы после солнечных ожогов обычно не образуются. Нередко наблюдается стойкая гипопигментация, по-видимому, обусловленная гибелью меланоцитов. Лечение и профилактика Профилактика Существует множество эффективных солнцезащитных средств — лосьонов, гелей и кремов. Людям со светочувствительностью кожи I и II типов рекомендуют как можно меньше бывать на солнце, особенно с 11:00 до 14:00.
Рисунок 11-1. Солнечный ожог. Обожженная кожа ярко-красная, слегка отечна, болезненна. На шее и спине отчетливо видна граница между открытыми и закрытыми от солнца участками Умеренный солнечный ожог Местное лечение. Влажные обертывания, мази с кортикостероидами. Общее лечение. Аспирин, индометацин. Тяжелый солнечный ожог Постельный режим. Может потребоваться госпитализация в ожоговое отделение, ин- фузионная терапия, профилактика инфекционных осложнений и т. п. Местное лечение. Влажные обертывания, мази с кортикостероидами. Общее лечение. Врачи часто назначают кор-тикостероиды внутрь, но в контролируемых клинических испытаниях их эффективность пока не подтверждена. Солнечная геродермия Многолетнее регулярное воздействие солнечного света может привести к преждевременному старению кожи — солнечной геродермии. Солнечная геродермия — это синдром, обусловленный кумулятивным эффектом ультрафиолетовых лучей. Характерны разнообразные изменения кожи, главным образом клеток эпидермиса, сосудов и соединительной ткани дермы. Выраженность солнечной геродермии зависит от суммарной дозы облучения, полученной с раннего детства, от длительности и интенсивности облучения, конституциональной (цвет кожи) и индуцированной (загар) меланиновой пигментации. Синдром наблюдается почти исключительно у людей с белой кожей, особенно со светочувствительностью I и II типов (см. с. 237). Синоним: dermatoheliosis. Эпидемиология Частота Заболеванию особенно подвержены люди со светочувствительностью кожи I и II типов, что составляет 25% белого населения США. Возраст Обычно после 40 лет. Синдром описан у десятилетних детей, живущих на юге острова Калимантан (холодный климат и интенсивное ультрафиолетовое излучение). Тип светочувствительности кожи I и II типы, значительно реже — III, IV и V (смуглая кожа). Пол Мужчины болеют чаще. Группы риска Все, кто подвергается длительному воздействию солнечных лучей. Фермеры, моряки, строители, электромонтеры, спасатели, инструкторы по плаванию, спортсмены. Богатые женщины, проводящие время на горных и морских курортах. География Чаще и тяжелее болеют представители белой расы, живущие в горных районах и в тропических широтах. Анамнез Интенсивная инсоляция в молодости (обычно до 35 лет), даже если впоследствии больной сменил место жительства или избегал солнца. Семейный анамнез Тип светочувствительности кожи определен генетически, поэтому заболевание нередко носит семейный характер. Физикальное исследование Внешний вид Из-за морщинистой и сухой кожи больные выглядят значительно старше своих лет. (Негры и мулаты всегда выглядят так молодо именно потому, что они не страдают солнечной геродермией. Исключение составляют негры-альбиносы.) Кожа Эпидермис • Кератиноциты. Атрофия. Солнечный кератоз (рис. 11-2). Сухость кожи. • Меланоциты. Веснушки (менее зависимые от сезона, чем веснушки у молодых). Старческое лентиго (рис. 11-3). Мелкие ги-попигментированные пятна. Дерма • Сосуды. Стойкая вазодилатация (телеан-гиэктазии). Геморрагическая сыпь, кровоточивость. • Соединительная ткань. Морщинистость, утолщение, грубость и шероховатость кожи. Солнечный эластоз (образование мелких узелков и утрата эластичности). Желтоватые папулы и бляшки (рис. 11-2). • Волосяные фолликулы и сальные железы. Комедоны, особенно вокруг глаз (болезнь Фавра—Ракушо). Локализация. Открытые участки тела. Голова (у лысых мужчин). Задняя поверхность шеи — ромбовидная кожа (глубокие борозды, пересекаясь, образуют ромбы). Пери-орбитальные области — морщины. Дополнительные исследования Патоморфология кожи Эпидермис. Утолщение рогового слоя, акан-тоз, уплощение границы между дермой и эпидермисом. Атипичные кератиноциты. Дерма. Нарушения микроциркуляции с утратой капилляров сосочкового слоя. Эла-
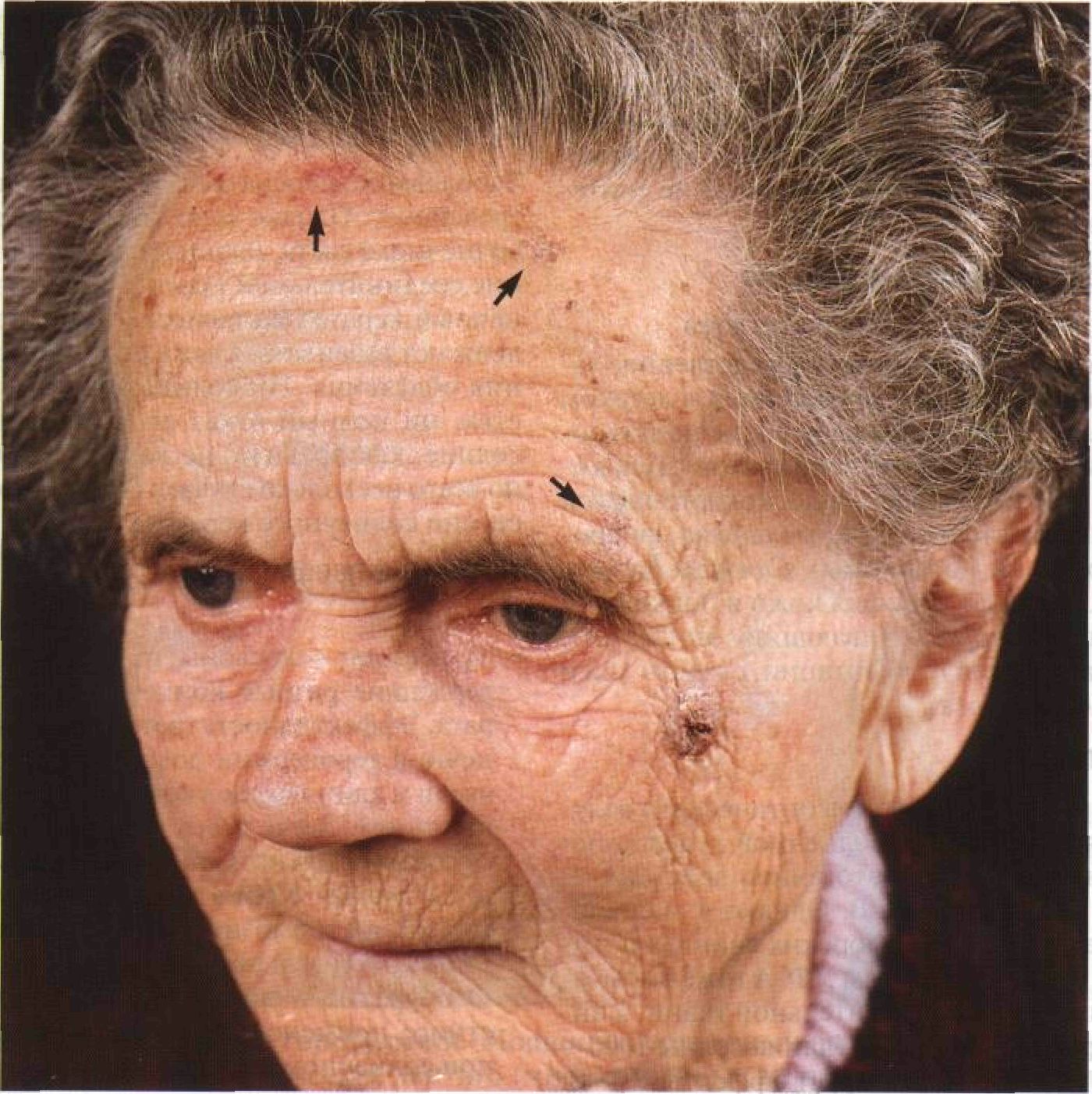
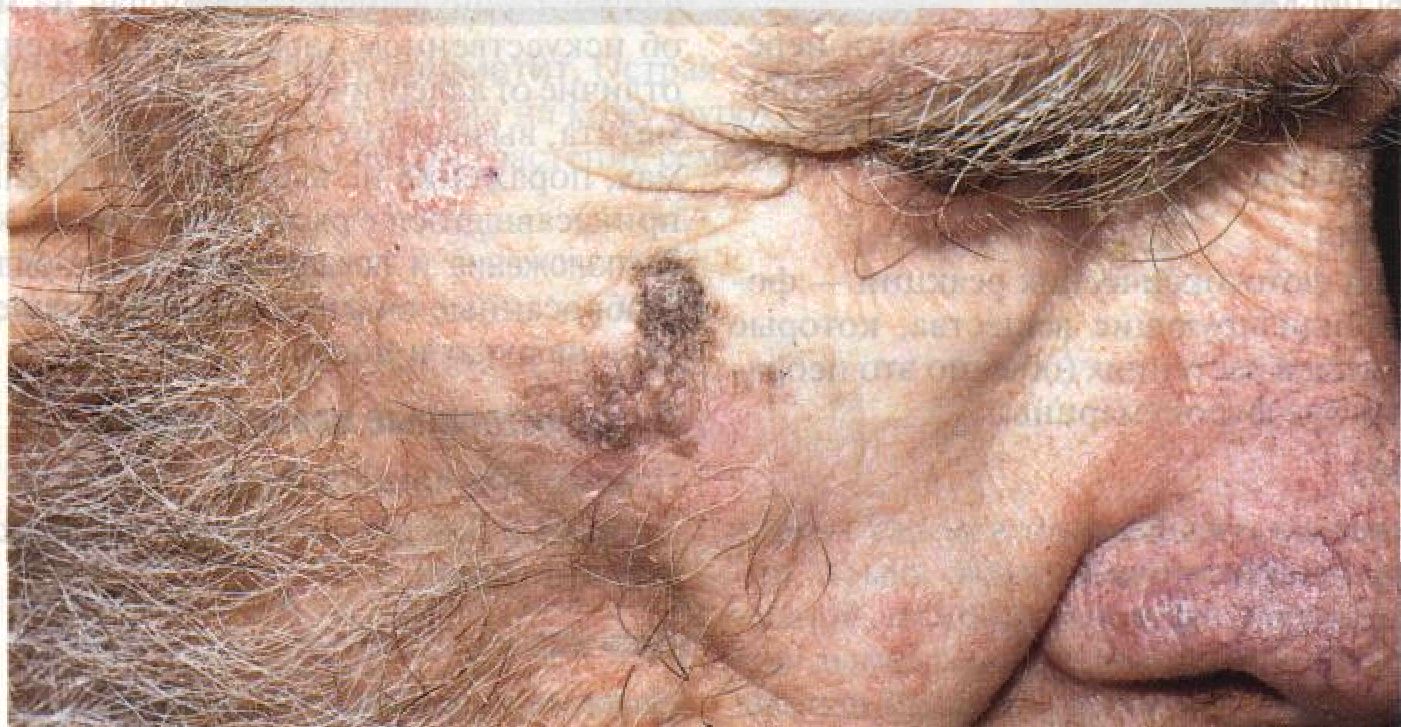
Рисунок 11 -2. Солнечная геродермия. Налицо все проявления тяжелой солнечной геро-дермии — солнечный эластоз, старческое лентиго, солнечный кератоз (показан стрелками); на щеке — базальноклеточный рак, узелково-язвенная форма. Кожа грубая, сухая, испещрена морщинами : , .... стоз: фрагментация и разрушение коллаге-новых волокон и замещение их толстыми бесформенными эластическими волокнами; повышенное содержание гликозаминогли-канов. Рост числа фибробластов, но снижение синтеза коллагена и увеличение синтеза эластина. Дифференциальный диагноз Сухая морщинистая веснушчатая кожа Пигментная ксеродерма (наследственное заболевание, которое проявляется в детском возрасте: картина тяжелой солнечной геро-дермии плюс злокачественные опухоли кожи и мягких тканей — плоскоклеточный и базальноклеточный рак, меланома, фибро-саркомы, ангиосаркомы). Синдром Вернера (морщин мало, атрофия кожи и подкожной клетчатки, «просвечивающий» эпидермис; нет нарушений пигментации, сухости кожи и гиперкератоза). Патогенез Роль разных диапазонов оптического излучения в патогенезе солнечной геродермии неясна. Основное патогенное действие на кожу оказывает УФ-В. Однако в экспериментах на мышах и морских свинках показано, что большие дозы УФ-А тоже вызывают изменения соединительной ткани, а инфракрасное излучение (длина волны 1000— 1 000 000 нм) потенцирует эффекты УФ-В. Определенную роль играет и излучение видимого диапазона (длина волны 400— 600 нм). Клиническое значение Больные солнечной геродермией выглядят значительно старше своих лет, что доставляет им немало огорчений. В исследованиях «случай—контроль» установлено, что тяжелые солнечные ожоги, полученные в молодости, спустя 20—30 лет способны привести к развитию меланомы. Полагают, что солнечный свет вызывает мутацию гена, регулирующего пролиферацию меланоцитов в приобретенных невоклеточных и диспла-стических невусах. В последнее время растет интерес к профилактике злокачественных опухолей кожи и ее преждевременного старения. Для этого используют различные солнцезащитные средства, ограничивают пребывание на солнце и прибегают к местному лечению ретиноидами (например, тре-тиноином). Под действием ретиноидов смягчаются или исчезают многие проявления солнечной геродермии (солнечный кератоз, старческое лентиго, солнечный эластоз, те-леангиэктазии). Течение и прогноз Заболевание необратимо и неуклонно прогрессирует. Однако если кожу защитить от солнечного света, начинается восстановление соединительной ткани. Напротив, солнечный кератоз и старческое лентиго продолжают развиваться даже после прекращения облучения. Ни солнцезащитные средства, ни полный отказ от пребывания на солнце, как правило, не помогают. Описано всего несколько случаев спонтанной регрессии солнечного кератоза. Лечение и профилактика Лечение • Третиноин — лосьоны, гели и кремы, содержащие разные концентрации препарата. Эффективность третиноина при солнечной геродермии доказана гистологически и клинически в контролируемых испытаниях. Легче всего восстанавливаются соединительнотканные структуры и сосуды дермы. Кроме того, полагают, что третиноин тормозит развитие плоско клеточного и базальноклеточного рака кожи. • Фторурацил — кремы и лосьоны для местного применения. Высокоэффективен при солнечном кератозе. Профилактика Люди со светочувствительностью кожи I и II типов должны с детства придерживаться определенных правил: никогда не загорать; ежедневно пользоваться солнцезащитными средствами (лосьоны, гели или растворы, не пропускающие УФ-В); избегать пребывания на воздухе с 10:00 до 14:00. Соблюдение этих правил существенно снижает риск солнечной геродермии и злокачественных опухолей кожи. Для того чтобы профилактика была эффективной, проводят разъяснительную работу с родителями. Внимание: не стоит слишком полагаться на солнцезащитные средства и проводить много времени на солнце. Солнцезащитные средства предупреждают солнечные ожоги, но не защищают кожу от иммуно-супрессивного действия ультрафиолетового излучения. Показано, что УФ-В повреждает клетки Лангерганса, что приводит к нарушению механизмов иммунологической защиты кожи. Риск меланомы при этом возрастает.
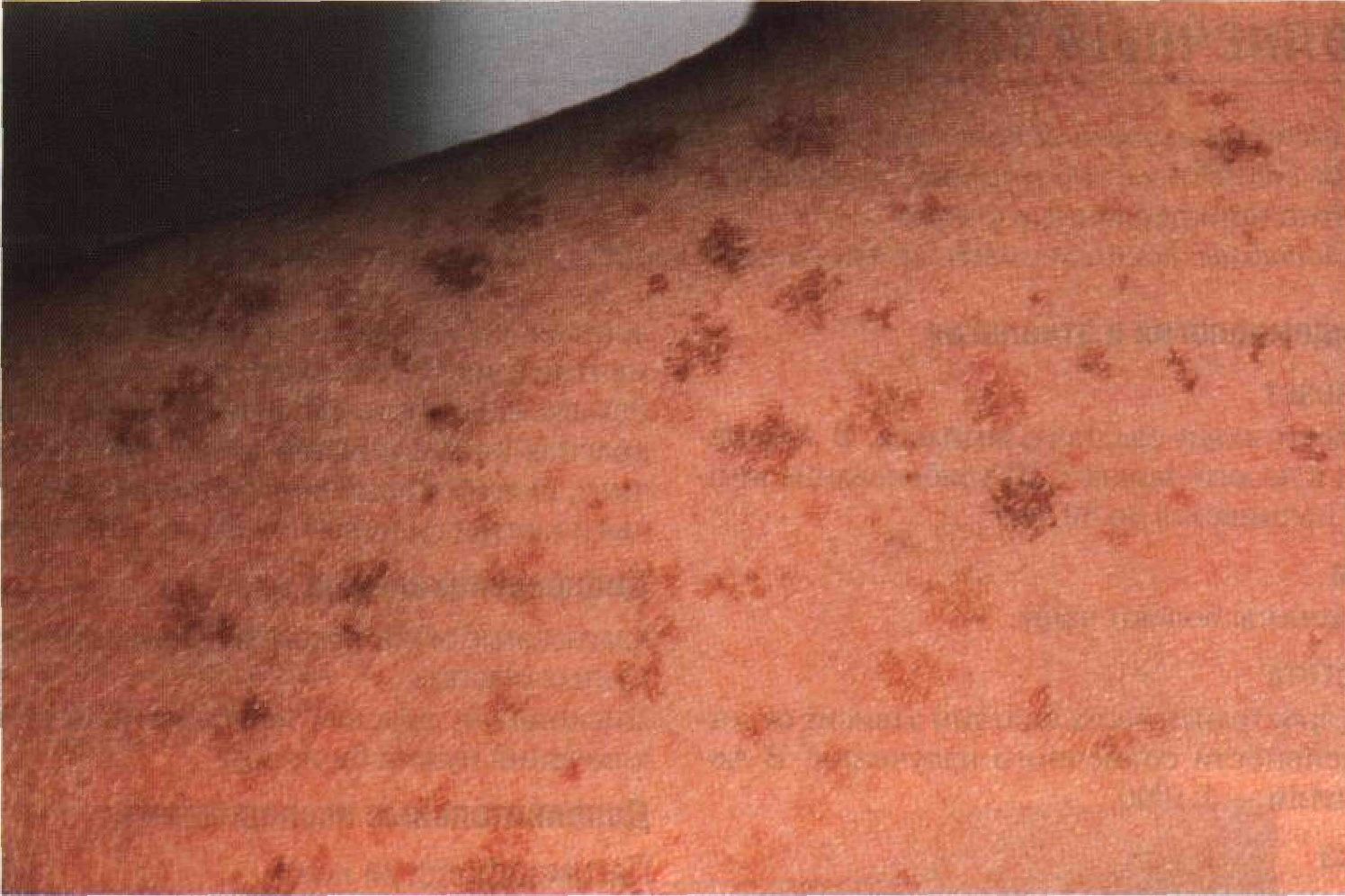
Рисунок 11-3. Солнечная геродермия. Морщины, солнечный эластоз (желтовато-кремовые участки кожи) и старческое лентиго (множественные желто-коричневые и коричневые пятна на лбу и щеках) — проявления солнечной геродермии Старческое лентиго Старческое лентиго — это коричневые пятна диаметром 1—3 см, которые появляются на коже из-за пролиферации меланоцитов под действием солнечного света. Синонимы: lentigo senilis, солнечное лентиго. Эпидемиология и этиология Возраст Обычно старше 40 лет, в солнечных странах бывает и у 30-летних. Пол Мало данных. По-видимому, мужчины и женщины болеют одинаково часто. Раса Чаще всего — белые; реже — азиаты. Факторы риска Светочувствительность кожи I, II и III типов, длительная или интенсивная инсоляция. Физикальное исследование Кожа Элементы сыпи. Только пятна (рис. 11-3 и 11 -4) диаметром 1—3 см, иногда до 5 см. Цвет. Светло-желтый, светло-коричневый, темно-коричневый; нередки неравномерно окрашенные, пестрые пятна. Форма. Круглая, овальная; очертания неправильные. Расположение. Беспорядочно разбросанные обособленные элементы. Локализация. Только открытые участки тела: лоб, щеки, нос, тыльная поверхность кистей и предплечий, верхняя часть спины и груди. Дополнительные исследования Патоморфология кожи В эпидермисе — пролиферация меланоцитов. Межсосочковые клинья эпидермиса удлинены и слегка расширены (напоминают булаву). В базальном слое увеличено число меланоцитов. Дифференциальный диагноз Коричневые пятна Старческая кератома (см. с. 174), распространяющийся пигментированный солнечный кератоз (см. рис. 11-6), злокачественное лентиго (см. с. 200).
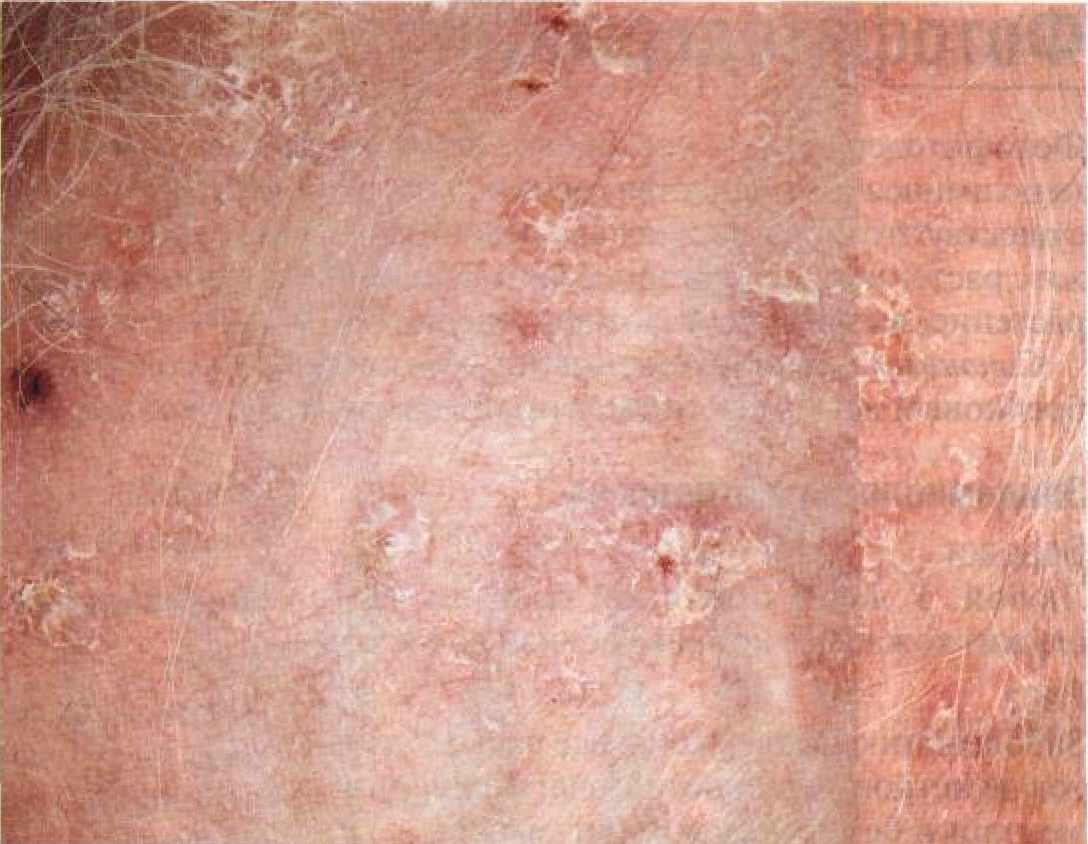
Рисунок 11 -4. Старческое лентиго. Плечи покрыты множественными звездчатыми пятнами с четкими границами. Старческое лентиго обычно возникает у людей со светочувствительностью кожи I и II типов после многократных солнечных ожогов Солнечный кератоз Солнечным кератозом болеют взрослые. На участках кожи, которые постоянно подвергаются солнечному облучению, появляются сухие, жесткие, грубые на ощупь чешуйки, плотно прикрепленные к коже. Синонимы: keratosis Solaris, актинический кератоз, старческий кератоз. Эпидемиология и этиология Возраст Болеют люди среднего возраста. В Австралии и на юго-западе США заболевание иногда начинается до 30 лет. Пол Мужчины болеют чаще. Частота Распространенность болезни зависит от интенсивности солнечного излучения. В Австралии — 1:1000. Раса Болеют белые люди со светочувствительностью кожи I, II и III типов, реже — IVтипа. Негры и азиаты, в том числе уроженцы Юго-Восточной Азии, почти никогда не болеют. Группы риска Работающие на открытом воздухе (особенно фермеры, пастухи, моряки), любители морской рыбной ловли, альпинисты, теннисисты, игроки в гольф. Анамнез Течение Высыпания держатся по нескольку месяцев. Жалобы Иногда — болезненность при надавливании. Физикальное исследование Кожа Элементы сыпи. Жесткие ороговевшие чешуйки (рис. 11-5), спаянные с подлежащей кожей. Отделяются от кожи с трудом; удаление вызывает боль. Иногда — папулы. Цвет. Цвет нормальной кожи, желто-коричневый или коричневый; часто с красноватым оттенком (рис. 11-5). Пальпация. Чешуйки жесткие, шероховатые, на ощупь напоминают грубую наждачную бумагу. Размеры и форма. Обычно меньше 1 см, форма овальная или круглая. Расположение. Один или несколько обособ- ленных, расположенных беспорядочно элементов (рис. 11-5 и 11-6). Локализация. Лицо (лоб, нос, щеки, виски, красная кайма нижней губы), уши (у мужчин), шея (боковые поверхности), предплечья и кисти (тыльная поверхность), голени. Дифференциальный диагноз Красноватые пятна, покрытые чешуйками, на открытых участках Дискоидная красная волчанка (для ее исключения нужна биопсия). Дополнительные исследования Патоморфология кожи Локализация изменений — эпидермис. Патологические процессы — пролиферация ке-ратиноцитов, дисплазия эпителия. В базаль-ном слое — крупные ярко окрашенные ке-ратиноциты с легким или умеренным полиморфизмом. Паракератоз, атипичные кера-тиноциты, дискератоз. Патогенез Многолетнее регулярное воздействие солнечного света у людей со светочувствительностью кожи 1, 11 и 111 типов приводит к повреждению кератиноцитов. Основную роль играет УФ-В (длина волны 290—320 нм). Течение и прогноз Возможны спонтанные ремиссии, но обычно заболевание длится годами. Частота злокачественного перерождения точно неизвестна. Считается, что плоскоклеточный рак кожи развивается ежегодно у 1 из 1000 больных солнечным кератозом. Лечение и профилактика Для профилактики используют солнцезащитные средства с высоким коэффициентом защиты, не пропускающие ни УФ-В, ни УФ-А. Люди со светочувствительностью кожи I и 11 типов должны ежедневно (в умеренных широтах — летом) наносить их на лицо и уши; люди со светочувствительностью кожи III типа должны пользоваться этими средствами перед длительным пребыванием на солнце.
Рисунок 11-5. Солнечный кератоз. Красноватые пятна и папулы, покрытые жесткими, грубыми, прочно сидящими чешуйками. При попытке удалить чешуйку, осторожно поддев ее кончиком ногтя, всегда возникает боль. Это — важный диагностический признак солнечного кератоза. На коже лица обнаружены и другие проявления солнечной геродермии
Рисунок 11-6. Распространяющийся пигментированный солнечный кератоз. Это — редкий вариант солнечного кератоза. Отличительные признаки: размеры (1,5 см и больше), гиперпигментация (коричневые, черные или пестрые элементы), радиальный рост и, особенно, бородавчатая поверхность очагов. Заболевание внешне бывает очень похожим на злокачественное лентиго. Чтобы их различить, нужно внимательно осмотреть поверхность очага поражения — под лупой, с боковым освещением. У злокачественного лентиго всегда плоская поверхность; у распространяющегося пигментированного солнечного кератоза — неровная, приподнятая над уровнем кожи. Для уточнения диагноза необходима биопсия. Лечение: криодеструкция (легкое замораживание) в сочетании с фторурацилом (5% крем). Препарат назначают через 3 сут (то есть после отпадения чешуек) и применяют в течение 10— 12 сут Большинству больных помогает фторура-цил (5% крем, который наносят на очаги поражения в течение нескольких недель). Очень эффективна криодеструкция жидким азотом. Для того чтобы избежать депигмен- тации, через 3 сут после криодеструкции назначают фторурацил (5% крем). Если очаги поражения представляют собой узлы, необходимо хирургическое вмешательство. Фотофитодерматит Фотофитодерматит — воспаление кожи, вызванное совместным действием солнечного света и химического вещества растительного происхождения (свет + растение = дерматит). По существу это фототоксическая реакция. Обычно заболевание возникает после контакта кожи с растением, содержащим фотосенсибилизирующее вещество. Самое распространенное растение, вызывающее фотофитодерматит, — лайм настоящий (Citrus aurantifolia). Синонимы: photophytodermatitis, контактный фотодерматит, фото контактный дерматит, брелковый дерматит, пигментный дерматит, луговой дерматит. Эпидемиология и этиология Возраст Любой. У детей причиной болезни часто служит хождение по траве вблизи водоемов. Раса Заболеванию подвержены все расы. У азиатов и негров отмечаются очаги гиперпигментации без эритемы или пузырей. Группы риска Огородники, зеленщики, работники перерабатывающей промышленности (морковь, пастернак, сельдерей); садовники (белый ясенец); бармены (сок лайма). Этиология Причина фототоксических реакций — фо-тосенсибилизирующие вещества, которые содержатся в растениях (обычно это псора-лен и другие фурокумарины). Анамнез Заболеванию предшествует контакт кожи с некоторыми растениями (лайм, лимон, инжир, сельдерей, пастернак, морковь, борщевик, другие зонтичные). Одна из самых частых причин — сок лайма, который используют для приготовления напитков и ополаскивания волос. Духи, в состав которых входит бергамотовое масло (оно содержит бер-гаптен), приводят к появлению гиперпиг-ментированных пятен в месте нанесения на кожу (шея, верхняя часть груди, запястья). Это так называемый брелковый, или пигментный, дерматит. Утех, кто проводит свой досуг на берегах пресных водоемов, причиной фотофитодерматита служит луговая трава (в частности, репешок аптечный). Сезонность В умеренном климате — как правило, лето, в тропическом — круглый год. Жалобы Сильный зуд. Физикальное исследование Кожа Элементы сыпи. Острая стадия: эритема, везикулы и пузыри (рис. 11-7). Послевоспа-лительная гиперпигментация в виде причудливых узоров (рис. 11-8). Форма. Причудливая, наводящая на мысль об искусственном характере поражения. В отличие от аллергического контактного дерматита, вызванного растениями из рода сумах, поражение не выходит за пределы соприкасавшегося с растением участка кожи. Расположение и локализация. Беспорядочно разбросанные очаги поражения, чаще всего — на руках и ногах. Дополнительные исследования Осмотр под лампой Вуда Эритема и гиперпигментация становятся более заметными. Диагноз Анамнез и клиническая картина. Клиническое значение Если фотофитодерматит возник как профессиональное заболевание, может потребоваться смена профессии. Течение Острая стадия заканчивается самопроизвольно, но гиперпигментация остается на несколько недель. Лечение В острой стадии, особенно при наличии везикул, показаны влажные повязки. Корти-костероиды для наружного применения.
Рисунок 11-7. Фотофитодерматит. Острая стадия. Эритема, отек, везикулы и пузыри — результат совместного действия на кожу фурокумаринов и УФ-А. Заболевание возникло после контакта с борщевиком (растение семейства зонтичных) в яркий солнечный день
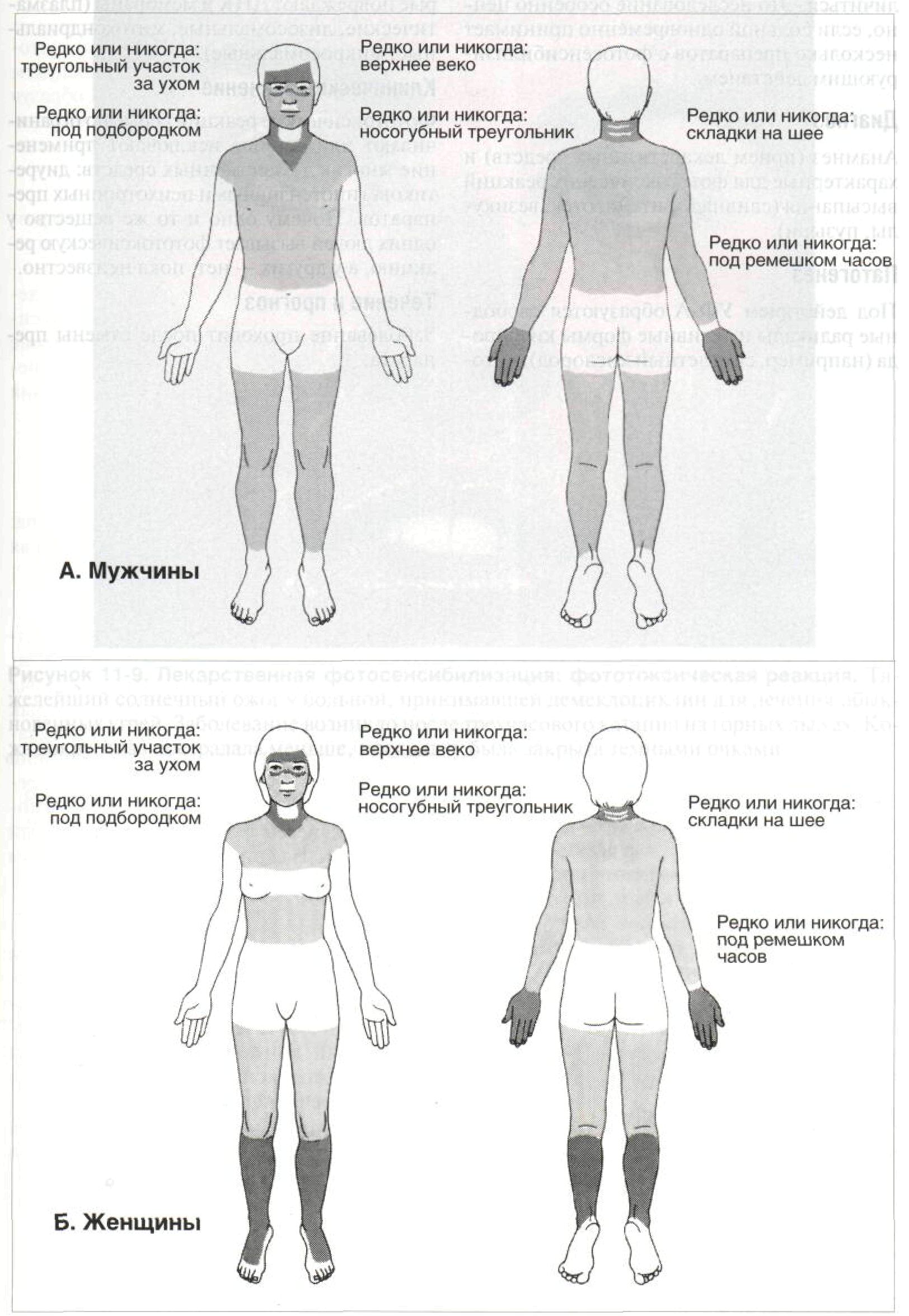
Рисунок 11 -8. Фотофитодерматит. Места, на которые нанесли духи, содержащие бергамотовое масло, загорели сильнее, и на коже образовался причудливый узор. (Фотосенси-билизирующее вещество — бергаптен — в небольшом количестве содержится и в кожуре апельсина.) Гиперпигментация сохраняется по многу месяцев, причиняя больным значительные неудобства. Этот вариант заболевания называют брелковым дерматитом Лекарственная фотосенсибилизация _________ Лекарственная фотосенсибилизация — это извращенная реакция кожи на излучение ультрафиолетового или видимого диапазонов на фоне действия лекарственных средств (для местного и общего применения) или химических веществ (косметика, пестициды, герби-цидыит.д.). Выделяют два типа реакций: (1) фототоксические, которые могут возникнуть у любого человека и протекают по типу солнечного ожога (эритема, отек, пузыри), и (2) фотоаллергические, которые возникают только у сенсибилизированных людей и опосредуются иммунными механизмами (высыпания представлены папулами, везикулами, мокнутием, лихенизацией). Фототок сически е реакц ии Синоним: фотодинамические реакции. Эпидемиология и этиология Частота Фототоксические реакции на лекарственные средства встречаются чаще фотоаллергических. Возраст Любой. Раса Одинаково подвержены все расы. Этиология Амиодарон, тиазидные диуретики, деготь, доксициклин, фуросемид, налидиксовая кислота, демеклоциклин, окситетрациклин, фенотиазины, пироксикам, псорален и другие фурокумарины, сульфаниламиды, производные сульфанилмочевины. Анамнез Различают три варианта фототоксических реакций: (1) немедленная эритема и крапивница; (2) отсроченная реакция по типу солнечного ожога, развивающаяся через 16—24 ч или позже (если фотосенсибилизи-рующее вещество — псорален, то через 48— 72 ч); (3) отсроченная меланиновая гиперпигментация (появляется через 72—96 ч). Жалобы Зуд, жжение, покалывание. Физикальное исследование Кожа Поражение кожи напоминает тяжелый солнечный ожог. Фототоксические реакции проявляются эритемой, отеком (рис. 11-9), везикулами и пузырями (это состояние известно как псевдопорфирия). Часто возникает гиперпигментация. Если меланин откладывается в эпидермисе, кожа приобре- тает коричневый оттенок, если в дерме — серый (это часто случается на фоне приема хлорпромазина и амиодарона). В тяжелых случаях — шелушение и лихенизация. Локализация. Только открытые участки тела (см. схему V). Поражение не выходит за пределы облученных участков. Ногти При приеме некоторых препаратов (псора-ленов, демеклоциклина, беноксапрофена) возникает онихолиз (фотоонихолиз). Дифференциальный диагноз Острая фототоксическая реакция Порфирии (фототоксические реакции на эндогенные фотосенсибилизирующие вещества — порфирины; подробнее см. с. 262); фотосенсибилизация при других заболеваниях, например при системной красной волчанке. Дополнительные исследования Патоморфология кожи Воспаление. В эпидермисе — так называемые «обожженные клетки» (разрушенные кератиноциты), некробиоз, образование везикул. Субэпидермальные везикулы. Экзематозной реакции (спонгиоза и отека эпидермиса) нет. Фотопробы Цель — выявить препарат, вызвавший фототоксическую реакцию. Поскольку фототоксические реакции почти всегда обусловлены УФ-А, определяют биодозу УФ-А (эри-темную дозу), не отменяя «подозрительного» препарата. Биодоза будет значительно ниже, чем должна быть при данном типе светочувствительности кожи. После отмены препарата и выведения его из организма повторно определяют биодозу. Онадолжнауве-
Схема V. Локализация сыпи при фотодерматозах. Участки тела, которые: cm редко или никогда не бывают открытыми; ^а часто бывают открытыми; им всегда открыты. дичиться. Это исследование особенно ценно, если больной одновременно принимает несколько препаратов с фотосенсибилизи-рующим действием. Диагноз Анамнез (прием лекарственных средств) и характерные для фототоксических реакций высыпания (сливная эритема, отек, везикулы, пузыри). Патогенез Под действием УФ-А образуются свободные радикалы и активные формы кислорода (например, синглетный кислород), кото- рые повреждают ДНК и мембраны (плазматические, лизосомальные, митохондриаль-ные, микросомальные). Клиническое значение Фототоксические реакции серьезно ограничивают или вообще исключают применение многих лекарственных средств: диуретиков, гипотензивных и психотропных препаратов. Почему одно и то же вещество у одних людей вызывает фототоксическую реакцию, а у других — нет, пока неизвестно. Течение и прогноз Заболевание проходит после отмены препарата.
Рисунок 11-9. Лекарственная фотосенсибилизация: фототоксическая реакция. Тяжелейший солнечный ожог у больной, принимавшей демеклоциклин для лечения обыкновенных угрей. Заболевание возникло после трехчасового катания на горных лыжах. Кожа вокруг глаз пострадала меньше, поскольку была закрыта темными очками Фотоаллергические реакции При фотоаллергической реакции химическое вещество (лекарственное средство), которое содержится в коже, поглощает фотоны и образует новое соединение — «фотопродукт». Это соединение связывается с цитоплазматическими или мембранными белками, образуя антиген. Фотоаллергические реакции возникают лишь у некоторых людей, подвергающихся действию ультрафиолетовых лучей во время приема лекарственных средств, — в зависимости от индивидуальной иммунологической реактивности. Эпидемиология и этиология Частота Фотоаллергические реакции на лекарственные средства встречаются намного реже, чем фототоксические. Возраст По-видимому, чаще встречаются у взрослых. Раса Одинаково подвержены все расы. Этиология Галогенизированные салициланилиды (три-бромсалан, бромосалицилхлоранилид); фе-нотиазины; препараты, содержащие суль-фонамидную группу; эфиры парааминобен-зойной кислоты; бензокаин; неомицин; бен-зофеноны и 6-метилкумарин в составе солнцезащитных средств; мускус в лосьонах после бритья; стильбены в отбеливателях. Анамнез Первое применение лекарственного средства приводит к сенсибилизации, а высыпания появляются только при повторном применении (аллергическая реакция замедленного типа). Путь введения препарата в организм может быть любым, но чаще всего фотоаллергические реакции возникают на галогенизированные салициланилиды для наружного применения, бензокаин (в составе мыла и других моющих средств), амбровый мускус (в лосьонах после бритья). Жалобы Зуд. Физикальное исследование Кожа Высыпания существенно отличаются от проявлений фототоксической реакции. Острые фотоаллергические реакции сходны либо с аллергическим контактным дерматитом (рис. 11-10), либо с красным плоским лишаем. При хронических фотоаллергических реакциях наблюдаются шелушение, лихенизация и выраженный зуд; клиническая ка
|
||||
|
Последнее изменение этой страницы: 2022-09-03; просмотров: 141; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.226.34.148 (0.02 с.) |