Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Хронічний тубулоінтерстиціальний нефритСодержание книги
Поиск на нашем сайте ТІН – окрема нозологічна форма ураження нирок. Це мультифакторне, небактеріальне дифузне захворювання нирок з переважним ураженням тубуло-інтерстиціальної тканини. поділяються на: ·- гострий абактеріальний ТІН, ·- хронічний абактеріальний склерозуючий ТІН, ·- гострий бактеріальний гематогенний абсцедуючий ТІН, ·- гострий бактеріальний висхідний абсцедуючий ТІН (гострий пієлонефрит, рефлюкс-нефропатія), ·- хронічний (бактеріальний) вогнищевий деструктивний ТІН (хронічний пієлонефрит), ·- ксантогранульоматозний пієлонефрит. Основними причинами розвитку хронічного ТІН є: 1. · імуноопосередковані хвороби, в тому числі синдром Гудпасчера, IgА-нефропатія; 2. · неконтрольоване застосування лікарських засобів; 3. · бактеріальні, грибкові, вірусні, мікобактеріальні інфекц Клінічна картина Діагностика УЗД нирок, на якому виявляється деформація чашково-мискової системи; екскреторна урографія; нефробіопсія: бактеріологічний аналіз сечі на флору та чутливість до антибіотиків, мазки з уретри та піхви. При загостренні хронічного пієлонефриту виявляється лейкоцитоз, зрушення лейкоцитарної формули вліво, прискорення ШОЕ. В сечовому осаді має місце протеїнурія, лейкоцитурія, циліндрурія. При бактеріологічному посіві сечі – ріст патогенної флори. При нирковій недостатності – підвищення рівня сечовини, креатиніну. ЛІКУВАННЯ постільний щадний режим протягом, щонайменше, декількох тижнів від початку захворювання (або загострення). Розширення режиму (палатний) – при зменшенні активності патологічного процесу. Період ремісії – загальний режим Дієта № 7 з обмеженням гострої їжі, приправ, кухонної солі. При розвитку хронічної ниркової недостатності - обмеження білка. противірусні препарати: - Ацикловір - 0,2 г до 5 разів на добу; - Рибавірин - 0,2 г до 4 разів на добу; - Ремантадин - 0,05 г до 8 разів на добу. Антибіотики: 1) для перорального прийому: Норфлоксацин - 0,4 г 2 рази на добу; - Ципрофлоксацин - 0,5 г 2 рази на добу; Левофлоксацин - 0,25 г 1 раз на добу;; 2) для парентерального призначення: - Левофлоксацин - 0,5 г 1 раз на добу; Цефтріаксон - 2,0 г 2 рази на добу; 4.Медикаментозне лікування ожиріння, баріатрична терапія Медикаментозна терапія сприяє підвищенню ефективності інших методів лікування, і у хворих на ожиріння II ступеня медикаментозне лікування починається одночасно зі зміною способу життя і харчування. — орлістат (інгібітор кишкової ліпази) зменшує абсорбцію жирів у кишечнику (схвалено FDA 1999); сибутрамін (інгібітор поглинання серотоніну та норадреналіну в ЦНС) викликає відчуття ситості та запобігає викликаному дієтою зниженню рівня метаболізму (схвалено FDA 1997);рімонабант (блокатор канабіоїд-1 рецепторів) знижує чутливість до глюкози в периферичних тканинах Перспективи баріатричної хірургії. Гастростимулятор, що імплантується, — клінічне вивчення.2. Стимуляція n.vagus — клінічне вивчення.. Кишковий електричний стимулятор — вивчення на експериментальних тваринах.
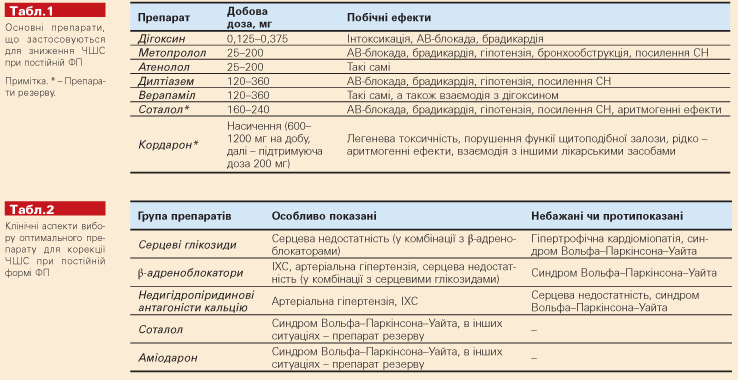
Білет 22 1.Лікування хворого з постійною фібриляцією прелсердь
Зважаючи на те, що, як правило, повністю усунути ФП не вдається, критеріями клінічної ефективності лікування є:
2. Діагностичні критерії реаматоїдного артриту
Біохімічні показники крові характеризуються гіпоальбумінемії, гіперглобулінемія, гіперхолестеринемією, підвищенням активності лужної фосфотаза, гіпербілірубінемією, електролітним дисбалансом (гіпонатріємією і гіпокальціємією), підвищенням вмісту фібриноген і b-ліпопротеїдів. У загальному аналізі крові – лейкоцитоз, анемія, підвищення ШОЕ. При дослідженні копрограми нерідко виявляється виражена ступінь стеатореї («жирного стільця»), креаторее (значного вмісту в испражнению м'язових волокон), амілорея (присутності в калі великої кількості крохмалю).Достовірним методом діагностики амілоїдозу служить біопсія нирки. Морфологічної дослідження біоптату після фарбування конго червоним при подальшій електронної мікроскопії в поляризованому світлі виявляє зелене світіння, характерне для амілоїдозу нирок. Амілоїдможевиявлятися по ходу судин, канальців, в клубочках. У Деякихвипадках проводиться біопсіяслизовоїпрямої кишки, шкіри, ясен, печінки. Інструментальні дослідженн • ЕКГ — зниження вольтажу зубців, порушення ритму і провідності; ЕхоКГ — рестриктивнакардіоміопатія з ознаками діастолічноїдисфункції; рентгенологічне дослідження: пухлиноподібні утворення шлунка або кишок, гіпотонія стравоходу, перистальтика шлунка ослаблена, уповільнення або прискорення пасажу барієвої суспензії по кишках; - прикоренева лімфаденопатія легень, інтерстиціальні ураження легень, лімфаденопатія середостіння; • функціональні клінічні проби з конго червоним і метиленовим синім (швидке зникнення барвників при внутрішньовенному введенні із сироватки крові внаслідок їхньої фіксації амілоїдом і значне зниження виділення їх нирками) не завжди інформативні; • біопсія з фарбуванням конго червоним із мікроскопією в поляризованому світлі (поява зеленого світіння) — найінформативніший метод. 4. Особливості лікування опікового шоку 1.При надходженні хворого з опіковим шоком в відділення інтенсивної терапії необхідно негайно забезпечити прохідність верхніх дихальних шляхів (постановка воздуховода, інтубація трахеї) і виконати правило трьох катетерів (катетеризація центральної вени,сечового міхура і введення зонда в шлунок). 2. Аналгезія Для лікування больового синдрому у хворих з опіковим шоком доцільно використовувати такі аналгетики, як стодоли (по 008 мг /кг 3 рази на добу), нубаіну (03 мг /кг 3 рази на добу), що володіють мінімальним впливом на показники гемодинаміки та дихання. У разі знаходження хворого на ШВЛ допустимо введення морфіну. Наркотичніаналгетики слід поєднувати з нейролептиками (дроперидол), транквілізаторами (діазепам, дормікум), оксибутиратом натрію, центральними адреноміметиками (клофелін). Клофелін, що вводиться в перші години інтенсивної терапії опікового шоку в дозі 04 мкг /кг • г, поряд з потенціюванням дії наркотиків призводить до зниження надмірної активності симпато-адреналової системи, зменшення функціонального навантаження на серце, знижує споживання кисню. Інфузійна терапія при опіковому шоці має на меті поряд з усуненням гіповолемії корекцію вмісту натрію, який у великих кількостях покидає судинне русло (05-06 ммоль на 1% опіку /кг маси тіла). Тому при нормотоніїінфузіюпочинають з розчинуРінгераабоізотонічногорозчину хлориду натрію. При гіпотензіїтерапіюпочинають з колоїднихрозчинів (поліглюкін), а потімпіслястабілізаціїгемодинамікивикористовуютькристалоїди.
Білет 23 1.Атріовентрикулярна блокада, етіопатогенез, класифікація, ЕКГ-ознаки Атріовентрикулярна (передсердно-шлуночкова) блокада (АВ-блокада) – порушення функції провідності, що виражається в уповільнення або припинення проходження електричного імпульсу між передсердями і шлуночками, і приводить до розладу серцевого ритму і гемодинаміки. В основі атріовентрикулярної блокади лежить уповільнення або повне припинення проходження імпульсу від передсердь до шлуночка внаслідок ураження власне АВ-вузла, пучка Гіса або ніжок пучка Гіса. При цьому, чим нижче рівень ураження, тим важче прояви блокади і незадовільним прогноз. По етіології розрізняються функціональні та органічні атріовентрикулярна блокади.Функціональні АВ-блокадиобумовленіпідвищенням тонусу парасимпатичноговідділунервовоїсистеми.АВ-блокадиорганічного (кардіального) генезу розвиваються в результатіідіопатичногофіброзу і склерозу провідноїсистемисерця при різнихйогозахворюваннях. Причинами кардіальних АВ-блокад можуть служить ревматичніпроцеси в міокарді, кардіосклерозі, сифілітичнеураженнясерця, інфарктміжшлуночкової перегородки, вади серця, кардіоміопатії, мікседема, дифузнізахворюваннясполучноїтканини, міокардитирізна генезу (аутоімунного, дифтерійного, тиреотоксического), амілоїдоз, саркоїдоз, гемохроматоз, пухлинисерця та ін I ступінь – атріовентрикулярна провідність через АВ-вузол сповільнена, проте всі імпульси з передсердь досягають шлуночків. Клінічно НЕ розпізнається, на ЕКГ інтервал PQ подовжень> 0,20 секунд. • II ступінь – неповнаатріовентріулярная блокада; не всіпередсердніімпульсидосягаютьшлуночків. На ЕКГ – періодичневипаданняшлуночковихкомплексів. Виділяють три типи АВ-блокади II ступеня по Мобітц: 1. Тип I Мобітц – затримка кожного наступногоімпульсу в АВ-вузліпризводити до повноїзатримки одного з них і випаданняшлуночкового комплексу (період Самойлова – Венкебаха). 2. Тип II Мобітц – критичназатримкаімпульсурозвиваєтьсяраптово, без попередньогоподовженняперіодузатримки. При цьомувідзначаєтьсявідсутністьпроведення кожного другого (2:1) аботретьої (3:1) імпульсу. 3. III ступінь – (повнаатріовентрикулярна блокада) – повнеприпиненняпроходженняімпульсіввідпередсердь до шлуночка. Передсердяскорочуютьсяпідвпливом синусового вузла, шлуночки – у власномуритмі, рідше 40 разів на хв., Щонедостатньо для забезпечення адекватного кровообігу. Атріовентрикулярнаблокади I та II ступеня є частковим (неповними), блокада III ступеня – повною. На ЕКГ АВ-блокада I ступеня проявляється подовження інтервалу Р-Q> 0,20 сек.; II ступеня – синусовим ритмом з паузами, в результаті випадінь шлуночкових комплексів після зубця Р, появою комплексів Самойлова-Венкебаха; III ступеня – зменшенням числа шлуночкових комплексів в 2-3 рази у порівнянні з предсердними (від 20 до 50 в хвилину). 2. Діагностичні критерії системного червоного вовчаку
3. Лікування гострого тубулоінтерстиціального нефрит – постільний щадний режим протягом, щонайменше, декількох тижнів від початку захворювання (або загострення). Розширення режиму (палатний) – при зменшенні активності патологічного процесу. Період ремісії – загальний режим за віком, з обмеженням тривалих ортостатичних навантажень і винятком переохолоджень. Протипоказані фізична і психічна перевантаження, переохолодження. Дієтотерапія Дієта № 7 з обмеженням гострої їжі, приправ, кухонної солі. При розвитку хронічної ниркової недостатності - обмеження білка. Гострий ТІН з розвитком ниркової недостатності часто потребує невідкладної терапії, аналогічній посиндромній терапії ГНН, корекції водно-електролітних порушень, кислотно-лужної рівноваги, десенсибілізації за умов імунного генезу захворювання. противірусні препарати: - Ацикловір - 0,2 г до 5 разів на добу; - Рибавірин - 0,2 г до 4 разів на добу; - Ремантадин - 0,05 г до 8 разів на добу. При бактеріальної інфекці ї - Антибіотики: 1) для перорального прийому: - Норфлоксацин - 0,4 г 2 рази на добу; - Ципрофлоксацин - 0,5 г 2 рази на добу; - Левофлоксацин - 0,25 г 1 раз на добу; 2) для парентерального призначення: - Левофлоксацин - 0,5 г 1 раз на добу; - Пефлоксацин - 0,4 г 2 рази на добу;- Амоксицилін / клавуланат - 1,2 г кожні 8 годин; - Цефтріаксон - 2,0 г 2 рази на добу;- Іміпенем, меропенем - 0,5 г кожні 8 годин.
глюкокортикоїди (преднізолон по 30–40 мг на добупротягом 5–10 днів), антигістамінніпрепарати (тавегіл по 0,001 г 3 рази на добу, димедрол по 0,05 г 3 рази на добу).(5 %-ний унітіол 1 мл/10 кг маси протягом 5–7 днів; 10 %-ний трилон-В по 20–40 мл розчиненого в 500 мл 5 %-ного розчину глюкози внутрішньовенно 5–7днів). Лікуваннягемодіалізом проводиться за допомогою перманентного, тимчасовогосудинного катетера (двоходовий та одноходовий). Призначаютьсядезагреганти та ангіопротектори: дипірідамол (курантил) в дозі 3–5 мг/кг/добущоденно (добова доза 200–400 мг) протягом 1–6 місяців, пентоксифілін (тренталчиагапурін) довенноабовнутрішньо в дозі 3–8 мг/кг/добувпродовж 2–4 тижнів. 4. Метаболічний синдром, визначення, патогенез метаболічний синдром (МС) — це комплекс взаємопов’язаних порушень вуглеводного і жирового обміну, а також порушень регуляції артеріального тиску і функцій ендотелію, обумовлений зниженням чутливості тканин до інсуліну (інсулінорезистентність). Ожиріння за вісцеральним типом. У розвитку ожиріння можуть відігравати роль зміни метаболізму глюкокортикостероїдів у жировій тканині. За інсулінорезистентності підвищення концентрації інсуліну сприяє збільшенню перетворення кортизону в кортизол. Кортизон стимулює диференціювання стромальних клітин в адипоцити, сприяє внутрішньоклітинному накопиченню ліпідів та перерозподілу жирової тканини з переважним накопиченням жирової клітковини в черевній порожнині. Механізми підвищення АТ в осіб з ожирінням. Артеріальнагіпертензія на фоніожирінняхарактеризуєтьсязбільшеннямоб’ємуциркулюючоїкрові та перерозподілом кровотоку переважновкардіопульмональнуділянку. Цепризводить до перевантаження венозною кров’ю та збільшеннясерцевоговикиду, а периферичнийопірсудинзберігається в межах норми. Відмічаєтьсятакожзбільшеннярегіонарного кровотоку в шлунково-кишковомутракті, скелетнихм’язах та нирках. Самезбільшення кровотоку в ниркахпризводить до посиленнягломерулярноїфільтрації та зростанняфільтраційногонавантаженнянатрієм. Як наслідок — ушкодженняюкстагломерулярногоапаратунирки та активаціяренін-ангіотензин-альдостероновоїсистеми.
БІЛЕТ 25
|
||
|
Последнее изменение этой страницы: 2017-02-09; просмотров: 295; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.119 (0.009 с.) |