Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Ознакомление с основными методами исследования здоровых женщин в гинекологии, а также ознакомление с основными методами исследования беременных женщин и родильниц в акушерстве.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Введение В связи с реформами в системе образования в Кыргызской Республике и в частности в медицине, по подготовке врачей общей практики (семейных врачей) было предложено вести в модуль «Введение в клиническую медицину» раздел акушерской дисциплины в виде акушерских и гинекологических методов исследования у здоровых женщин. Раннее введение в клинику позволяет студентам ВОП более успешно и глубже овладевать практическими навыками в акушерстве и гинекологии столь необходимые на старших курсах. Специальность акушерство и гинекология является основным направлением системы охраны здоровья женщины, матери и новорожденного. Медицина, как и всякая другая область знаний, не является перечнем раз и навсегда установившихся навыков, приемов, а является результатом длительного и сложного процесса развития Пособие рассчитано на студентов ВОП 2 курса для введения в специальность по циклу «акушерство и гинекология». Оно в доступной форме освещает вопросы консультирования, общего и специального осмотра, методы акушерско-гинекологических исследований, других дополнительных методов диагностики применяемых в специальности акушерство и гинекология. Цель дисциплины: Ознакомление с основными методами исследования здоровых женщин в гинекологии, а также ознакомление с основными методами исследования беременных женщин и родильниц в акушерстве. Задачи дисциплины: · обучение основам техники физикального и инструментального обследования гинекологических пациенток, беременных, родильниц · ознакомление студентов методам лабораторно – инструментального обследования гинекологических пациенток, беременных и родильниц; Тема 1: Общие и специальные гинекологические методы исследования, применяемые при обследовании женщин. Целевая установка: Обучить студентов методике сбора гинекологического анамнеза. Научить студентов правилам общего осмотра гинекологических больных и специальным методам обследования. Ознакомить с дополнительными методами исследования в гинекологии. Студент должен знать: 1. Последовательность сбора гинекологического анамнеза. 2. Что включает в себя анамнез жизни. 3. Что включает в себя анамнез заболевания. 4. Методы гинекологического исследования: общие методы исследования, специальные методы исследования, последовательность объективного исследования. 5. Методы лабораторной и инструментальной диагностики в гинекологии.
Студент должен уметь: 1. Правильно и корректно задавать вопросы при сборе анамнеза. 2. Использовать медицинский инструментарий; 3. Проводить физикальное обследование здоровой пациентки: пальпация, перкуссия, аускультация; 4. Проводить инструментальное обследование на муляжах;; 5. Проводить бимануальное исследование на муляжах; 6. Брать мазки на урогенитальную инфекцию; 7. Брать мазки цитологическое исследование с бокового свода влагалища; 8. Исследовать молочную железу.
Блок информации. Опрос. Опрос женщины проводится по определенному плану и состоит из общей и специальной части. При сборе общего анамнеза у гинекологических больных обращают внимание на: паспортные данные, возраст, жалобы, семейный анамнез, образ жизни, питание, вредные привычки, условия труда и быта, перенесенные заболевания. При сборе специального анамнеза у гинекологических больных обращают внимание на менструальную и репродуктивную функции, характер контрацепции, гинекологические заболевания и операции на половых органах, историю настоящего заболевания. При сборе анамнеза следует обращать особое внимание на жалобы больной. Кроме того, выясняют время появления первой менструации (менархе), установились менструации сразу или спустя какое-то время, каковы их продолжительность и величина кровопотери, ритмичность появления менструаций. Затем уточняют, изменились ли менструации после начала половой жизни (менархе), родов, абортов, как проходят менструации во время настоящего заболевания, когда была последняя менструация и каковы ее особенности. Оценка репродуктивной (детородной) функции больной позволяет получить данные о ее гинекологическом благополучии или неблагополучии. При этом важно выяснить: - начало половой жизни - на каком году половой жизни и в каком возрасте наступила первая беременность; - сколько было всего беременностей и как они протекали, не было ли осложнений; - сколько было родов и когда, не было ли осложнений во время родов и в послеродовом периоде, если были, то какие, было ли оказано оперативное пособие; - сколько было абортов (искусственных в больнице, по медицинским показаниям, внебольничных, самопроизвольных) и когда, были ли осложнения во время аборта или в послеабортном периоде, какое лечение проводилось; - когда была последняя беременность, в каком возрасте, как протекала и чем закончилась: родами срочными или преждевременными, абортом искусственным или самопроизвольным, не было ли осложнений во время родов (абортов) или в послеродовом (послеабортном) периоде, если были, то какие, чем и как лечилась больная.
Взятие мазка на гонококк Цель: выявление гонореи. Мазок на гонококк берется из уретры и цервикального канала с провокацией через 24 ч, 48 ч, 72 ч. Техника: 1. Протереть наружное отверстие уретры ватным тампоном, затем указательный палец правой руки ввести во влагалище и массировать уретру изнутри кнаружи, чтобы получить отделяемое. 2. Взять ложечку Фолькмана в правую руку как карандаш и ввести в уретру на 1-1,5 см, сделать соскоб с задней стенки уретры. 3. Нанести отделяемое на два предметных стекла в виде кружочка или буквы U- уретра (uretra). 4. Ввести во влагалище зеркало, обнажить шейку матки и после протирания ватным шариком, длинным пинцетом (спец. щеточкой или другим концом ложечки Фолькмана) взять отделяемое из цервикального канала легким поскабливанием, введя инструмент на 1-1,5 см. Зеркало извлечь, а полученный материал нанести на стекла в виде поперечной полоски или буквы С-шейка (cervix). 5. Заполнить направление в лабораторию.
Цитологическое исследование Цель: выявление атипических (измененных) клеток Оснащение: влагалищное зеркало, предметное стекло (один край которого матовый), шпатель Эйра. Материал на цитологию берется из поверхности шейки матки и цервикального канала в месте перехода многослойного эпителия в цилиндрический. Техника: 1. Ввести во влагалище зеркало и осмотреть шейку матки. 2. При отсутствии видимого патологического очага, без предварительного вытирания шейки матки, путем легкого надавливания и круговым движением шпателем Эйра на слизистую оболочку (удлиненный конец вставляется в наружный зев), избегая травматических манипуляций, получают соскоб сразу со всей поверхности шейки матки (рис.1-10).
Рис.1-10.Взятие мазка на пап-тест
3. Нанести полученный материал на обезжиренное предметное стекло шпателем, делая равномерный тонкий мазок. При обильном материале часть его перенести на другое стекло, высушить на воздухе. На матовом (натертом) крае стекла простым карандашом подписать фамилию женщины, что исключает возможность ошибки. 4. Указать в направлении: Ф.И.О., домашний адрес, возраст, дата последней менструации, диагноз, дата забора материала, роспись акушерки (врача). 5. При предопухолевых процессах и подозрении на рак шейки матки, материал надо получить с пораженного участка методом поверхностного соскоба. Соскоб более богат клеточными элементами патологического очага, в соскобе отсутствуют элементы влагалищного содержимого и эндометриальные клетки, что значительно облегчает цитологическую диагностику. Примечание: инструменты для получения материала должны быть стерильными и сухими, т.к. вода и дезрастворы разрушают клеточные элементы, извращают восприятие краски. Если в заднем своде влагалища имеется скопление выделений, их осторожно удалить тампоном. При отсутствии шпателя Эйра поверхностный соскоб с шейки матки может быть получен с помощью шпателя любой формы, из любого материала (металлическим, деревянным и др.). Материал из цервикального канала может быть получен с помощью желобоватого зонда, ложечки Фолькмана, деревянной палочки. После взятия мазка гинеколог проводит бимануальное исследование.
Влагалищное исследование Влагалищное исследование подразделяется на одноручное и двуручное (бимануальное); исследование проводят в перчатках. Техника одноручного влагалищного исследования: 1. Раздвинуть указательным и большим пальцами левой руки большие и малые половые губы. 2. Ввести II и III пальцы правой руки во влагалище, большой палец отведен кверху, IV и V прижаты к ладони, а тыльная сторона упирается в промежность. 3. Пальцами исследовать; · состояние мышц тазового дна, · стенки влагалища (складчатость, растяжимость), · своды влагалища, · шейку матки (форма, консистенция) и наружный зев шейки матки (закрыт, открыт и т.д.). Затем приступить к двуручному влагалищному исследованию. Техника: 1. Расположить пальцы, введенные во влагалище, в переднем своде, шейку матки отвести кзади. 2. Надавить пальцами левой руки на брюшную стенку по направлению к полости малого таза, навстречу пальцам правой руки. 3. Найти тело матки, сближая пальцы обеих рук, и определить ее положение, величину, консистенцию, подвижность. 4. Приступить к исследованию придатков. Для этого пальцы внутренней (правой) руки переместить в левый, а затем в правый боковой свод, а наружную (левую) руку на соответствующую пахово-подвздошную область. 5. В норме трубы и яичники не пальпируются. 6. В конце исследования прощупать внутреннюю поверхность костей таза и измерить диагональную конъюгату (рис.1-11).
Рис.1-11. Бимануальное (двуручное влагалищно-брюшностеночное) исследование. Художник А.В. Евсеев
Ректовагинальное исследование обязательно в постменопаузе, а также если необходимо уточнить состояние придатков матки. Некоторые авторы предлагают проводить его всем женщинам старше 40 лет для исключения сопутствующих заболеваний прямой кишки. При ректальном исследовании определяют тонус сфинктеров заднего прохода и состояние мышц тазового дна, объемные образования (внутренние геморроидальные узлы, опухоль). Ректальное исследование необходимо производить при стенозе или атрезии влагалища, также у пациенток, не живущих половой жизнью. Исследование производят пальцем, который защищен перчаткой. Эндоскопические методы Кольпоскопия - осмотр влагалищной части шейки матки с увеличением в десятки раз с помощью кольпоскопа (рис.1-20); может быть простой (обзорная кольпоскопия) и расширенной (с использованием дополнительных тестов и красителей). При простой кольпоскопии определяют форму, величину влагалищной части шейки матки, область наружного зева цервикального канала, цвет, рельеф слизистой оболочки, границу плоского и цилиндрического эпителия, особенности сосудистого рисунка.
Рис.1-20.Осмотр влагалищной части шейки матки с помощью кольпоскопа.
При расширенной кольпоскопии дополнительно проводится обработка шейки матки или 3% раствором уксусной кислоты*, или 0,5% раствором салициловой кислоты, или раствором Люголя*, или метилтионием хлоридом (метиленовый синий*), или гемотоксилином. Эти растворы по-разному окрашивают нормальные и измененные участки, позволяет оценить особенности кровоснабжения патологических участков. В норме сосуды подлежащей стромы реагируют на воздействие кислоты спазмом и запустевают, временно исчезая из поля зрения исследователя. Патологически расширенные сосуды с морфологически измененной стенкой остаются зияющими и выглядят кровенаполненными. Тест позволяет оценить состояние эпителия, который набухает и становится непрозрачным, приобретая беловатую окраску из-за коагуляции белков кислотой. Чем гуще белое прокрашивание пятен на шейке матки, тем более выражены повреждения эпителия. После детального осмотра проводят пробу Шиллера: шейку матки смазывают ватным тампоном с 3% раствором Люголя*. Йод окрашивает клетки здорового плоского эпителия шейки в темно-коричневый цвет; истонченные (атрофичные) и патологически измененные клетки шеечного эпителия не прокрашиваются. Таким образом, выявляются зоны патологически измененного эпителия и обозначаются участки для биопсии шейки матки. Гистероцервикоскопия - осмотр с помощью оптических систем внутренней поверхности матки и цервикального канала (рис.1-21.) Гистероскопия бывает диагностической и операционной. Диагностическая гистероскопия в настоящее время является оптимальным методом диагностики всех видов внутриматочной патологии.
Рис.1-21.Осмотр с помощью оптических систем внутренней поверхности матки и цервикального канала.
Показания к диагностической гистероскопии • Нарушения менструального цикла в различные периоды жизни женщины (ювенильный, репродуктивный, перименопаузальный). • Кровяные выделения в постменопаузе. Противопоказания к гистероскопии те же, что и к любому внутриматочному вмешательству: общие инфекционные заболевания; острые воспалительные заболевания половых органов; III-IV степень чистоты влагалищных мазков; тяжелое состояние больной при заболеваниях сердечно-сосудистой системы и паренхиматозных органов (печени, почек); беременность (желанная); стеноз шейки матки; распространенный рак шейки матки. После визуального определения характера внутриматочной патологии диагностическую гистероскопию можно перевести в оперативную - сразу же либо отсроченно (в случае необходимости предварительной подготовки). Осложнения гистероскопии можно свести к минимуму при соблюдении всех правил работы с оборудованием и аппаратурой, а также техники манипуляций и операций. Лапароскопия - осмотр органов брюшной полости с помощью эндоскопа, введенного через переднюю брюшную стенку на фоне создания пневмо-перитонеума (рис.1-22). Лапароскопия в гинекологии используется как с диагностической целью, так и для проведения хирургического вмешательства.
Рис.1-22.Осмотр органов брюшной полости с помощью эндоскопа Профилактика осложнений в лапароскопической гинекологии включает тщательный отбор больных для лапароскопической операции с учетом абсолютных и относительных противопоказаний; опыт хирурга-эндоскописта, соответствующий сложности хирургического вмешательства.
Вопросы для самостоятельной подготовки студентов: 1. В каком аспекте проводится опрос женщины? 2. Как производится осмотр шейки матки? 3. Техника осмотра при помощи ложкообразного зеркала и подъемника. 4. Какова цель взятия мазка из влагалища? 5. Как производится техника двуручного бимануального исследования? 6. Какие дополнительные методы исследования в гинекологии знаете? 7. Как производится техника взятия мазка на гонококк? 8. Как производится техника взятия мазка из влагалища на цитологию? 9. Какова методика обследования молочных желез? 10. Какой прием помогает определить патологические изменения в молочной железе при физикальном осмотре? 11. Какие наиболее серьезные аномалии можно обнаружить при осмотре молочных желез? 12. Какова техника пальпации молочных желез? 13. Как оцениваются выделения из соска? 14. Перечислите инвазивные методы диагностики и цели их проведения. 15.. Что представляет собой операция диагностического выскабливания стенок полости матки? 16. При каких условиях производится диагностическое выскабливание стенок полости матки? 17. Что является противопоказанием для выскабливания стенок полости матки? 18. Какова техника диагностического выскабливания стенок полости матки? 19. Какие особенности могут быть при выскабливании стенок полости матки? 20. Что такое раздельное диагностическое выскабливание? 21. Как выполняется зондирование матки? 22. Каковы показания для пункции брюшной полости через задний свод влагалища? 23. В каких условиях производят пункцию заднего свода? 24. Каким инструментом производят пункцию заднего свода? 25. Пункция брюшной полости через задний свод, методика выполнения. 26. УЗИ внутренних гениталий, методика, подготовка к ней пациентки. 27. Показания к выполнению данного исследования. 28. Что такое гистеросальпингография? 29. В каких областях применяется гистеросальпингография? 30. Как нужно подготовиться к исследованию? 31. Как выглядит диагностическое оборудование? 32. На чем основано проведение исследования? 33. Как проводится исследование? 34. Что следует ожидать во время и после процедуры? 35. Кто изучает результаты исследования и где их можно получить? 36. Преимущества и риски проведения гистеросальпингографии? 37. Ограничения гистеросальпингографии. 38. Что относится к эндоскопическим методам исследования? 39. Что такое гистероскопия? 40. В каких областях применяется гистероскопия? 41. Как нужно подготовиться к исследованию? 42. Как выглядит диагностическое оборудование? 43. Как проводится исследование? 44. Что следует ожидать во время и после процедуры? 45. Преимущества и риски проведения гистероскопии? 46. Ограничения гистероскопии. 47. Что такое кольпоскопия? 48. Какие виды кольпоскопии знаете, как они проводятся? 49. Как выглядит диагностическое оборудование? 50. Что такое лапароскопия? 51. В каких областях применяется лапароскопия? 52. Как выглядит диагностическое оборудование? 53. Как проводится исследование?
Тесты: 1.С помощью какого метода исследования определяется величина, консистенция, положение, форма матки: 1. осмотра в зеркалах 2. бимануального исследования 3. зондипования полости матки. 2.Какую форму имеет шейка матки в норме: 1. коническую 2. цилиндрическую 3. цилиндроконическую 3.Какую окраску имеет слизистая влагалища 1. красная 2. синюшная 3. бледно-розовая 4.Какое положение занимает матка в полости малого таза 1. дно матки обращено кверху 2. дно матки обращено книзу 3. дно матки обращено вправо 5.При влагалищном двуручном исследовании определяют 1. шейку матки, ее величину и форму 2. величину и форму матки 3. величину и форму яичников 6.Выделения из молочной железы у небеременной здоровой пациентки могут быть 1. водянистыми 2. геморрагическими 3. молочными 4. отсутствовать.
7.К инструментальным методам исследования относятся: 1. влагалищное исследование 2. общий осмотр 3. узи 8.Зондирование полости матки выполняется 1. для выскабливания полости матки 2. для установления положения и направления полости матки, ее длины 3. для взятия мазка из цервикального канала. 9.Диагностическое выскабливание полости матки производится 1. для взятия мазка на цитологию 2. для взятия биопсия эндометрия 3. для определения узла в полости матки 10.Пункция заднего свода проводится 1. для введения лекарственного вещества; 2. для получения жидкости 3. с лечебно-диагностической целью 11.Гистеросальпингография применяется для диагностики 1. трубного бесплодия 2. дисфункционального кровотечения 3. беременности; 12.Кольпоскопия проводится с целью выявления 1. патологии шейки матки 2. патологии тела матки 3. патологии маточных труб 13.Гистероскопия проводится с целью выявления 1. патологии шейки матки 2. патологии полости матки 3. патологии маточных труб
Блок информации 2.1.Опрос беременной и роженицы Опрос беременной и роженицы проводят по определенному плану. Опрос состоит из общей и специальной части. Все полученные данные заносят в карту беременной или в историю родов. Общий анамнез - Паспортные данные: фамилия, имя, отчество, возраст, место работы и профессия, место рождения и жительства. - Причины, заставившие женщину обратиться за медицинской помощью (жалобы). - Условия труда и быта. - Наследственность и перенесенные заболевания. Наследственные заболевания (туберкулез, сифилис, психические и онкологические заболевания, многоплодные беременности и др.) представляют интерес потому, что они могут оказать неблагоприятное влияние на развитие плода, как и интоксикации, в частности, алкоголизм и наркомания у родителей. Важно получить сведения обо всех инфекционных и неинфекционных заболеваниях и операциях, перенесенных в раннем детстве, в период полового созревания и в зрелом возрасте, их течении и методах и сроках лечения. Аллергологический анамнез. Перенесенные гемотрансфузии. Специальный анамнез - Менструальная функция: время появления менархе и установления менструаций, тип и характер менструаций (3-х или 4-х недельный цикл, продолжительность, количество теряемой крови, наличие болей и пр.); изменились ли менструации после начала половой жизни, родов, абортов; дата последней, нормальной менструации. - Секреторная функция: характер выделений из влагалища, их количество, цвет, запах. - Половая функция: с какого возраста начала половую жизнь, какой брак по счету, продолжительность брака, срок от начала половой жизни до наступления первой беременности, время последнего полового сношения. - Возраст и здоровье мужа. - Детородная (генеративная) функция. В этой части анамнеза собирают подробные сведения о предыдущих беременностях в хронологической последовательности, какая по счету настоящая беременность, течение предыдущих беременностей, их осложнения и исход. Наличие указанных заболеваний в прошлом побуждает особенно внимательно наблюдать за женщиной при настоящей беременности. Необходимо получить подробные сведения о течении перенесенных абортов, каждых родов (продолжительность родов, оперативные вмешательства, пол, масса, рост плода, его состояние при рождении, сроки пребывания в родильном доме) и послеродовых периодов, осложнениях, методах и сроках их лечения. - Перенесенные гинекологические заболевания: время возникновения, длительность заболевания, лечение и исход. Течение настоящей беременности (по триместрам): · 1триместр (до 12недель) – общие заболевания, осложнения беременности (токсикозы, угроза прерывания и др.), дата первой явки в женскую консультацию и срок беременности, установленный при первом обращении. · 2 триместр (13-28 недель) – общие заболевания и осложнения в течение беременности, прибавка в весе, цифры артериального давления, результаты анализов, дата первого шевеления плода. · 3 триместр (29 – 40 недель) – общая прибавка в весе за беременность, ее равномерность, результаты измерений артериального давления и анализы крови и мочи, заболевания и осложнения беременности.
2.2.ОБЩЕЕ ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕ Общее объективное исследование проводят с целью выявления заболеваний важнейших органов и систем, которые могут осложнить течение беременности и родов. В свою очередь, беременность может вызвать обострение имеющихся заболеваний, декомпенсацию и т. д. Объективное исследование производят по общепринятым правилам, начиная с оценки общего состояния, измерения температуры, осмотра кожных покровов и видимых слизистых. Затем обследуют органы кровообращения, дыхания, пищеварения, мочевыделительную, нервную и эндокринную системы.
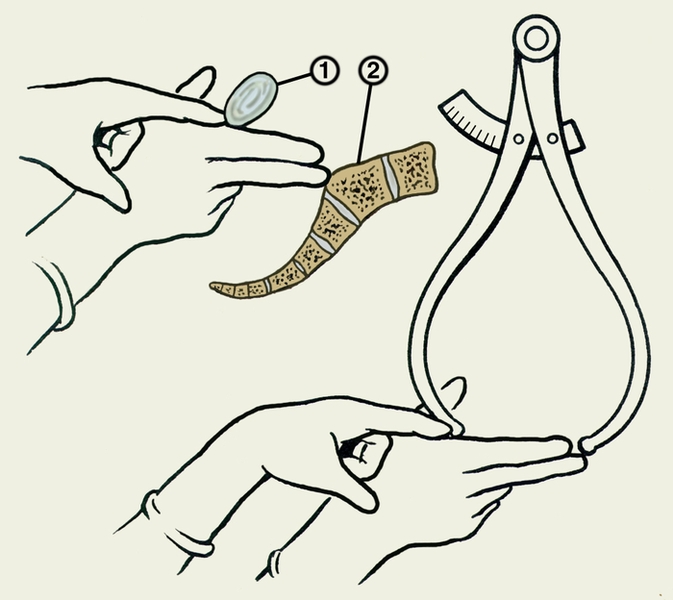
2.3.СПЕЦИАЛЬНОЕ АКУШЕРСКОЕ ОБСЛЕДОВАНИЕ Специальное акушерское обследование включает три основных раздела: наружное акушерское исследование, внутреннее акушерское исследование и дополнительные методы исследования. 2.3.1.НАРУЖНОЕ АКУШЕРСКОЕ ИССЛЕДОВАНИЕ Наружное акушерское исследование производят путем осмотра, измерения, пальпации, и аускультации. Осмотр позволяет выявить соответствие вида беременной ее возрасту. При этом обращают внимание на рост женщины, телосложение, состояние кожных покровов, подкожной клетчатки, молочных желез и сосков. Особое внимание обращают на величину и форму живота, наличие рубцов беременности (striaegravidarum), эластичность кожи. Исследование таза имеет значение в акушерстве потому, что его строение и размеры оказывают решающее влияние на течение и исход родов. Нормальный таз является одним из главных условий правильного течения родов. Исследование таза производят путем осмотра, пальпации и измерения его размеров. При осмотре обращают внимание на всю область таза, но особое значение придают пояснично-крестцовому ромбу (ромб Михаэлиса). Ромбом Михаэлиса (рис.1)называют очертания в области крестца, которые имеют контуры ромбовидной площади. Верхний угол ромба соответствует остистому отростку V поясничного позвонка, нижний - верхушке крестца (место отхождения больших ягодичных мышц), боковые углы соответствуют верхне-задним остям подвздошных костей. На основании формы и размеров ромба можно оценить строение костного таза, обнаружить его сужение или деформацию, что имеет большое значение в ведении родов. При нормальном тазе ромб соответствует форме квадрата. Его размеры: горизонтальная диагональ ромба равна 10-11 см, вертикальная - 11 см. При различных сужениях таза горизонтальная и вертикальная диагонали будут разного размера, в результате чего будет изменена форма ромба.
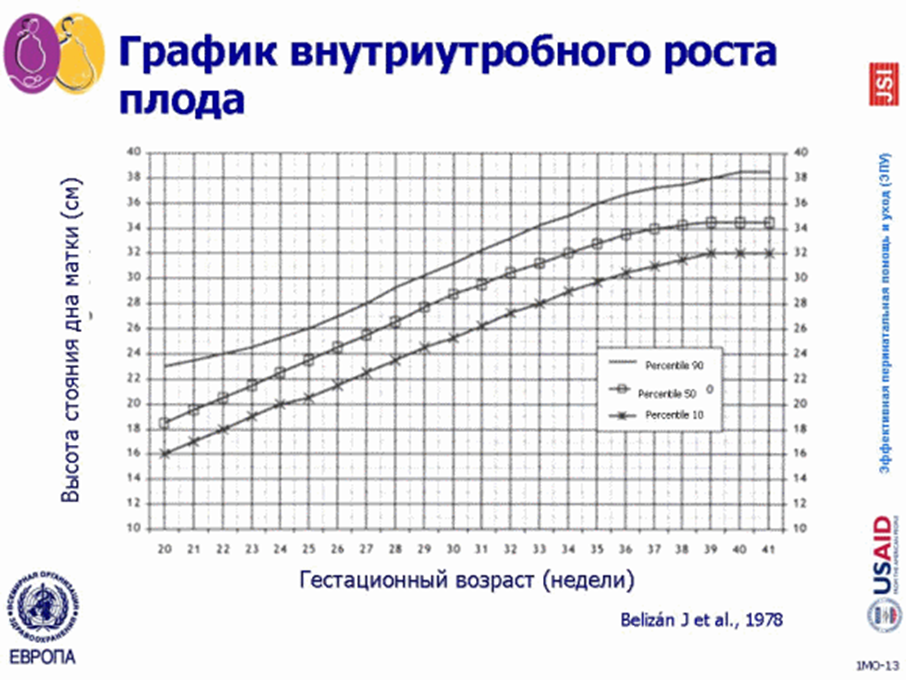
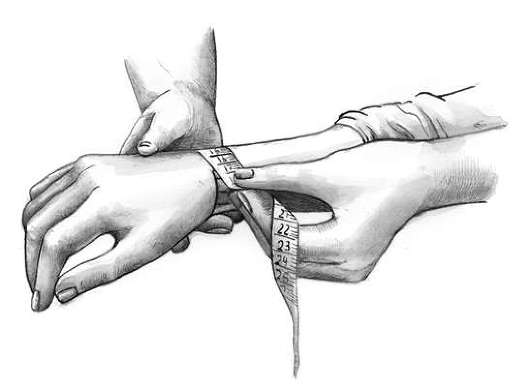
Рис. 2-1. Схематическое изображение пояснично-крестцового ромба (ромба Михаэлиса) При наружном акушерском исследовании измерения производят сантиметровой лентой (окружность лучезапястного сустава, размеры ромба Михаэлиса, окружность живота и высота дна матки над лоном) и акушерским циркулем (тазомером) с целью определения размеров таза и его формы. Гравидограмма –это графическое изображение динамики роста высоты стояния дна матки, в зависимости от срока гестации (рис.2).
Рис.2-2. Гравидограмма
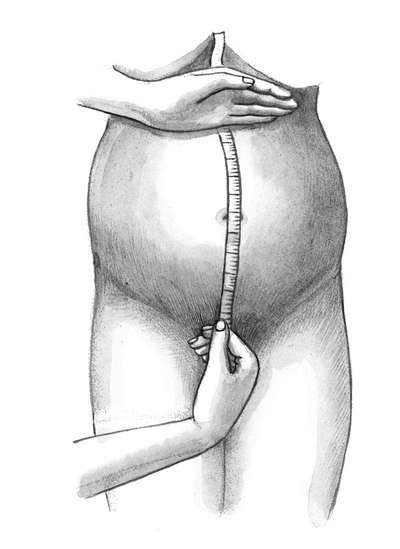
На гравидограмме отмечается высота стояния дна матки (ВДМ) в сантиметрах (по вертикальной оси) соответственно сроку беременности (на горизонталной оси). На основании полученных данных строится график изменения ВДМ при беременности. Измерение высоты стояния дна матки проводят при каждом дородовом посещении, начиная с 25-26 недель беременности, но не чаще каждых 2 недель. Измерение высоты стояния дна матки проводят сантиметровой лентой от дна матки, определенного при помощи пальпации, до верхнего края симфиза (рис.2-3).
Рис.2-3. Измерение ВДМ над лонным сочленением
Измерение не обязательно проводить по средней линии живота; если дно матки отклонено в сторону, начало сантиметровой ленты прикладывают к наиболее отдаленной части дна матки. Измерение ВДМ желательно проводить одним и тем же лицом. Динамическое определение ВДМ позволяет заподозрить замедление развития плода почти в 80% беременностей.
Рис.2-4 Измерение окружности живота сантиметровой лентой.
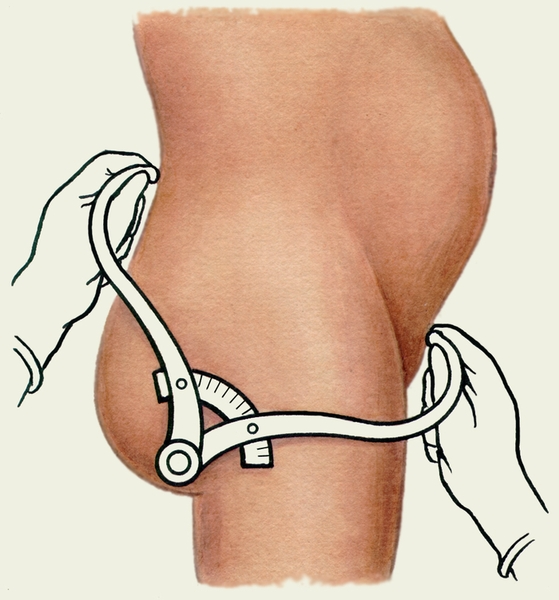
Также сантиметровой лентой измеряют наибольшую окружность живота на уровне пупка (рис.2-4) (в конце беременности она равна 90-100 см) и высоту стояния дна. В конце беременности высота стояния дна матки равна 32-34 см. Измерение живота и высоты стояния дна матки над лоном позволяет акушеру определить срок беременности, предполагаемый вес плода. По наружным размерам большого таза можно судить о величине и форме малого таза. Измерение таза производят тазомером (рис.2-5).
Рис.2-5. Тазомер.
Тазомер имеет форму циркуля, снабженного шкалой, на которой нанесены сантиметровые и полусантиметровые деления. На концах ветвей тазомера имеются пуговки, которые прикладывают к выступающим точкам большого таза, несколько сдавливая подкожную жировую клетчатку. Для измерения поперечного размера выхода таза сконструирован тазомер с перекрещивающимися ветвями. Измерение таза проводят при положении женщины на спине с обнаженным животом и сдвинутыми ногами. Врач становится справа от беременной лицом к ней. Ветви тазомера берут в руки таким образом, чтобы I и II пальцы держали пуговки. Шкала с делениями обращена кверху. Указательными пальцами нащупывают пункты, расстояние между которыми подлежит измерению, прижимая к ним пуговки раздвинутых ветвей тазомера. По шкале отмечают величину соответствующего размера. Только некоторые размеры (выхода таза и дополнительные измерения) можно производить сантиметровой лентой. Обычно измеряют четыре размера таза - три поперечных и один прямой (рис.2-6). Обследуемая находится в положении на спине, акушер сидит сбоку от нее и лицом к ней. Distantia spinarum - расстояние между наиболее отдаленными точками передневерхних остей подвздошных костей (spina iliaca anterior superior) - равно 25-26 см. Distantia cristarum - расстояние между наиболее отдаленными точками гребешков подвздошных костей (crista ossis ilei) равно - 28-29 см. Distantia trochanterica - расстояние между большими вертелами бедренных костей (trochanter major) равно - 31-32 см.
Рис.2-6. Схематическое изображение некоторых приемов измерения таза: Distantia cristarum (1), Distantia spinarum (2), Distantia trochanterica (3).
Conjugata externa (наружная конъюгата) - расстояние между остистым отростком V поясничного позвонка и верхним краем лонного сочленения - равно 20-21 см. Для измерения наружной конъюгаты обследуемая поворачивается на бок, нижележащую ногу сгибает в тазобедренном и коленном суставах, а вышележащую вытягивает. Пуговку тазомера ставят между остистым отростком V поясничного и I крестцового позвонка (надкрестцовую ямку) сзади и на середину верхнего края лонного сочленения спереди (рис.2-7). По величине наружной конъюгаты можно судить о размере истинной конъюгаты. Толщина костей и мягких тканей у женщин различна, поэтому разница между размером наружной и истинной конъюгат не всегда точно соответствует 9 см.
Рис. 2-7. Схематическое изображение определения наружной конъюгаты
О величине истинной конъюгаты можно судить по вертикальному размеру крестцового ромба. Истинную конъюгату можно более точно определить по диагональной конъюгате.
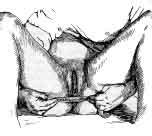
Рис.2-8. Определение диагональной конъюгаты Диагональной конъюгатой (conjugata diagonalis) называют расстояние от нижнего края симфиза до наиболее выдающейся точки мыса крестца, что соответствует 13 см. Определяют диагональную конъюгату при влагалищном исследовании женщины. Для этого пальцами, введенными во влагалище, стараются достичь мыса и концом среднего пальца касаются его, указательный палец свободной руки подводят под нижний край симфиза и отмечают на руке то место, которое непосредственно соприкасается с нижним краем лонной дуги. Затем выводят из влагалища пальцы, обмывают их. Ассистент измеряет на руке отмеченное расстояние сантиметровой лентой или тазомером (рис.2-8). По размерам диагональной конъюгаты можно судить о размерах истинной конъюгаты.
Для характеристики толщины костей используют измерение окружности лучезапястного сустава и индекса Соловьева (1/10 от окружности лучезапястного сустава).
Рис. 2-9. Измерение индекса Соловьёва.
Средняя величина этой окружности 14 см. Если индекс больше, можно предположить, что кости таза массивные и размеры его полости меньше, чем можно было бы ожидать по результатам измерения большого таза. В зависимости от толщины костей при одинаковых наружных размерах таза внутренние его размеры могут быть разными. Если индекс Соловьева 0,1 от окружности лучезапястного сустава до 1,4 см, то из размера диагональной конъюгаты вычитают 1,5 см, а если больше 1,4 см, то вычитают 2 см. Прямой размер выхода таза - это расстояние между серединой нижнего края лонного сочленения и верхушкой копчика (рис.2-9).
Рис. 2-10. Измерение прямого размера выхода таза При обследовании беременная лежит на спине с разведенными и полусогнутыми в тазобедренных и коленных суставах ногами. Измерение проводят тазомером. Этот размер, равный 11 см, больше истинного на 1,5 см за счет толщины мягких тканей. Поэтому, надо из полученной цифры 11 см вычесть 1,5 см, получим прямой размер выхода из полости малого таза, который равен 9,5 см. Поперечный размер выхода таза - это расстояние между внутренними поверхностями седалищных бугров (рис.2-10).
Рис.2-11. Измерение поперечного размера выхода таза
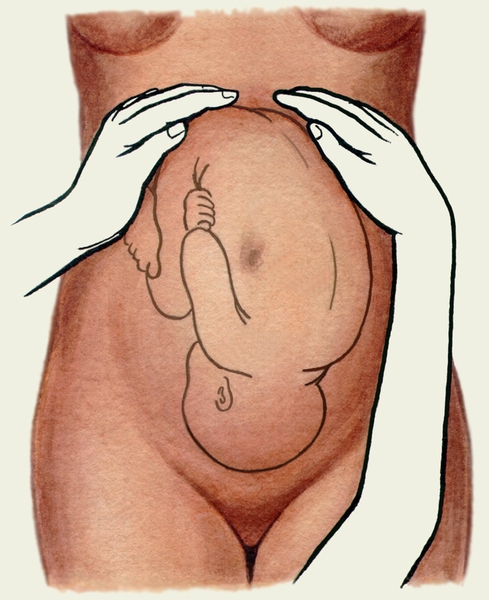
Измерение проводят специальным тазомером или сантиметровой лентой, которые прикладывают не непосредственно к седалищным буграм, а к тканям, покрывающим их; поэтому к полученным размерам 9-9,5 см необходимо прибавить 1,5-2 см (толщина мягких тканей). В норме поперечный размер равен 11 см. Он определяется в положении беременной на спине, ноги она максимально прижимает к животу (рис.2-11). Косые размеры таза приходится измерять при кососуженных тазах для выявления асимметрии таза. Косые размеры таза: 1)расстояние от передневерхней ости одной стороны таза до задневерхней ости другой стороны (21 см); 2) расстояние от середины верхнего края симфиза до правой и левой задневерхних остей (17,5 см); 3) расстояние от надкрестовой ямки до правой и левой передневерхних остей (18 см). Косые размеры одной стороны сравнивают с соответствующими косыми размерами другой. При нормальном строении таза величина парных косых размеров одинакова. Разница, превышающая 1 см, указывает на асимметрию таза. Боковые размеры таза – расстояние между передневерхней и задневерхней остями подвздошных костей с одной и той же стороны (14 см), измеряют его тазомером. Боковые размеры таза должны быть симметричными и равны не менее 14 см. Если боковой размер таза равен 12,5 см, роды через естественные пути невозможны. Во второй половине беременности и в родах при пальпации матки определяют головку, спинку и мелкие части (конечности) плода. Чем больше срок беременности, тем ясней пальпация частей плода. Приемы наружного акушерского исследования (Леопольда-Левицкого) – это последовательно проводимая пальпация матки, состоящая из ряда определенных приемов. Беременная находится в положении на спине. Врач сидит справа от нее лицом к ней.
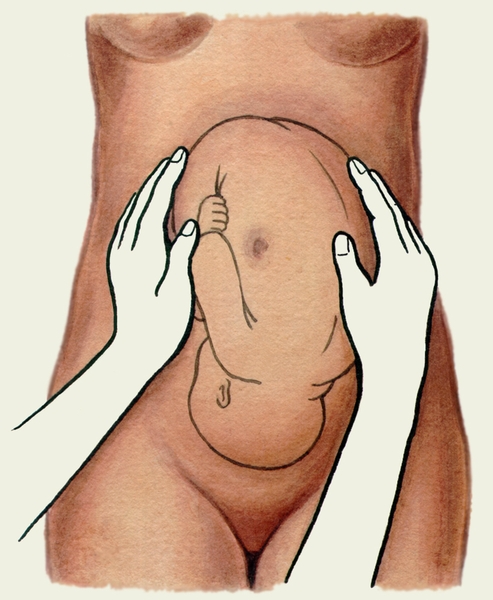
Первый прием наружного акушерского исследования. Первым приемом определяют высоту стояния дна матки, его форму и часть плода, располагающуюся в дне матки. Для этого акушер ладонные поверхности обеих рук располагает на матке таким образом, чтобы они охватывали ее дно (рис.2-12а).
а б Рис. 2-12. Схематическое изображение приемов наружного акушерского исследования (приемы Леопольда): а) первый прием (определение уровня стояния дна матки, формы матки и части плода, располагающейся в области дна матки). б) второй прием (определение п | ||
|
| Поделиться: |