Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
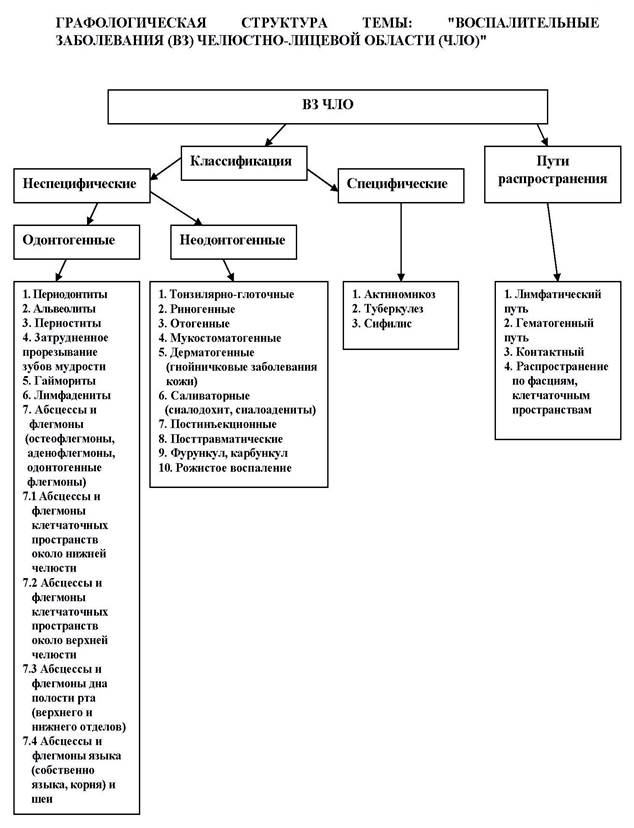
Специфические воспалительные заболевания.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Сифилис. Болезнь имеет несколько периодов: инкубационный, первичный, вторичный и третичный. Проявления сифилиса в тканях лица, челюстей и полости рта наблюдаются в первичном, вторичном и третичном периодах болезни. Первичный период сифилиса характеризуется появлением на слизистой оболочке, в том числе в полости рта твердого шанкра. Во вторичном периоде сифилиса чаще всего поражается слизистая оболочка полости рта, и образуются пустулезные или розеолезные элементы. Иногда при вторичном периоде происходит поражение надкостницы. Течение вялое. Утолщенная надкостница приобретает тестоватую консистенцию, но поднадкостничный гнойник не образуется. Постепенно пораженные участки надкостницы уплотняются, возникают плоские возвышения. Третичный период сифилиса развивается через 3-6 лет после начала болезни и характеризуется образованием гумм. При образовании сифилитических гумм вначале появляется плотный безболезненный узел, который постепенно вскрывается с отторжением гуммозного стержня. Возникшая гуммозная язва имеет кратерообразную форму, при пальпации безболезненная. Края ровные, плотные, дно покрыто грануляциями. При поражении надкостницы альвеолярного отростка в процесс могут вовлекаться зубы, они становятся болезненными и подвижными. Процесс с надкостницы может переходить на кость. На рентгенограмме обнаруживаются очаги остеопороза в участка кости, соответствующих расположению гуммы в надкостнице, также убыль кости по поверхности кортикального слоя в виде узуры. При вовлечении в процесс зубов происходит разрушение компактной пластинки их ячеек. Разрастание надкостницы дает на рентгенограмме волнообразную тень по краю челюсти.
Актиномикоз. Возбудители актиномикоза – лучистые грибы (бактерии). Клиническая картина болезни зависит от индивидуальных особенностей организма, определяющих степень общей и местной реакции, а также от локализации специфической гранулемы в тканях челюстно-лицевой области. Актиномикоз наиболее часто протекает как острый или хронический с обострениями воспалительный процесс, характеризующийся нормэргической воспалительной реакцией, реже протекает по гипо- или гиперэргическому типам. При актиномикозе могут поражаться кожа, слизистая оболочка, мышечная, костная ткани, лимфатические узлы. Чаще в клинике наблюдают подкожно-мышечную форму актиномикоза. Больные жалуются на боли и припухлость, уплотнение обычно в щечной, околоушно-жевательной областях. Нередко первые проявления подкожно-межмышечной формы актиномикоза нельзя отличить от картины абсцессов или флегмон. Часто первым симптомом актиномикоза является прогрессирующее ограничение открывания рта вследствие поражения мышц. При осмотре отмечается инфильтрат тканей в области очага поражения, кожа над ним синюшна. Прорыв истонченного участка кожи ведет к ее перфорации с выделением тягучей гноевидной жидкости, содержащей мелкие белесоватые зерна – друзы актиномицетов. Острое начало заболевания или его обострения сопровождаются повышением температуры тела до 38-39°С, болями. После вскрытия актиномикозного очага и опорожнения его острые воспалительные явления стихают. Отмечаются доскообразная плотность периферических отделов инфильтрата, участки размягчения в центре со свищевыми ходами. При прогрессировании актиномикоза поражаются близлежащие анатомические структуры. При поражении костной ткани на рентгенограмме обнаруживаются внутрикостные абсцессы, кортикальные узуры, чередования мелких очагов остеопороза и остеосклероза. При гистологическом исследовании отмечаются друзы актиномицетов.
Туберкулез. В челюстно-лицевой области следует выделять поражение кожи, слизистых оболочек, подкожной клетчатки, слюнных желез, челюстей. Может быть первичным или вторичным. Первичное поражение туберкулезом лимфатических узлов характеризуется появлением спаянных в пакет лимфатических узлов. Лимфатические узлы плотные, в динамике заболевания еще более уплотняются, доходя до хрящевой или костной консистенции. У отдельных больных наблюдается распад лимфатического узла или узлов с выходом наружу характерного творожистого секрета. Такая картина отмечается чаще у детей, подростков, юношей. Вторичный туберкулез кожи – скрофулодерма, наблюдается преимущественно у детей. Локализуется в коже, подкожной жировой клетчатке. Для скрофулодермы характерно развитие инфильтрата в подкожной клетчатке в виде отдельных узлов или их цепочки, а также слившихся гуммозных очагов. Очаги расположены поверхностно, покрыты атрофичной кожей. Постепенно инфильтраты спаиваются с ней, и очаги вскрываются наружу с образованием единичных свищей или язв. После вскрытия очагов характерен красно-фиолетовый цвет пораженных тканей. Вторичный туберкулезный лимфаденитявляется одной из более распространенных форм этого патологического процесса. Заболевание чаще протекает хронически и сопровождается субфебрильной температурой, общей слабостью, потерей аппетита. Клинически отмечается увеличение лимфатических узлов. Они имеют плотноэластическую консистенцию, бугристую поверхность, четко контурируются. Их пальпация слабоболезненна. В лимфатических узлах отмечается творожистый распад. Туберкулез челюстей характеризуется образованием одиночного очага резорбции кости, нередко с выраженной периостальной реакцией. Вначале туберкулезный очаг в кости не сопровождается болевыми ощущениями, а по мере распространения на другие участки кости, надкостницу, мягкие ткани, появляются боли, воспалительная контрактура жевательных мышц. При переходе процесса из глубины кости на прилежащие ткани наблюдаются инфильтрация в околочелюстных мягких тканях, спаивание с ними кожи, изменения ее цвета от красного до синеватого. Образуются один или несколько холодных абсцессов. Они склонны к самопроизвольному вскрытию с отделением водянистого экссудата и комочков творожистого распада, спаянных с пораженной костью. Постепенно такие очаги в кости и мягких тканях полностью или частично рубцуются, оставляя втянутые, атрофичные рубцы; ткань убывает, особенно подкожная клетчатка. На рентгенограмме отмечается резорбция кости с постепенным рассасыванием компактного и губчатого вещества и замещением их ткани туберкулезной гранулемой. В образовавшихся полостях, особенно в губчатом веществе, видны мелкие секвестры. При гистологическом исследовании в биоптате определяют специфические клетки Пирогова-Лангханса. Источники информации. Основная: 1. Баженов Н.Н. Стоматология. М.: Медицина, 1997.- 335с. Дополнительная: 1. Бернадский Ю.И., Заславский Н.И., Бернадская Г.П. Гнойная челюстно-лицевая хирургия. – Киев: Здоров'я, 1983. – 242 с. 2. Лукьяненко В.И. Остеомиелиты челюстей, их профилактика и лечение. – Л.: Медицина, 1968. – 295 с. 3. Тимофеев А.А. Руководство по челюстно-лицевой хирургии и хирургической стоматологии. - К.: Червона Рута-Турс, 2004. – 1062с. 4. Шаргородский А.Г. Клиника, диагностика, лечение и профилактика воспалительных заболеваний лица и шеи: Руководство для врачей. М.: ГЭОТАР-Медицина, 2002.- 528с.
Схема ориентировочной основы действий (СООД) по диагностике воспалительных заболеваний ЧЛО
|
|||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-08-15; просмотров: 585; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.119.118.237 (0.007 с.) |