Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Повреждения паренхиматозных органов брюшной полости.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Актуальность проблемы.
А) Закрытые повреждения паренхиматозных органов брюшной полости,
по данным разных авторов, наблюдаются в 10-16 % всех травм.
Б) Среди травматических повреждений органов брюшной полости вполовине случаев травмируется селезенка.
В) Распознавание повреждений органов брюшной полости-
ответственная и сложная диагностическая проблема.
Травма органов брюшной полости, как и травма грудной клетки,
подразделяется на закрытую и открытую.
При закрытой травме органов брюшной полости на первый план выходят два клинических синдрома: внутрибрюшное кровотечение (при повреждении паренхиматозных органов) и перитонит (при разрыве полых органов).
Среди органов брюшной полости у детей наиболее часто наблюдаются
травмы селезенки (25-27 %всех травм).Различают следующие видыповреждений селезенки:
- поверхностные надрывы капсулы,
- подкапсульные гематомы,
- разрывы капсулы и паренхимы,
- размозжение селезенки, отрыв селезенки от сосудистой ножки.
Основным и постоянным признаком повреждения селезенки являетсяпостоянная ноющая боль в левом подреберье и надчревной области. Дети младшего возраста не могут четко локализовать боль и чаще жалуются на разлитые боли. Дети старшего возраста начинают жаловаться на разлитые боли через некоторое время после травмы, что связано с распространением крови по брюшной полости. Однако наибольшая интенсивность болей сохраняется в проекции селезенки. Боль, как правило, усиливается при глубоком вдохе и иррадиирует в левое надплечье и лопатку. Реже отмечаются рвота и учащение дыхания. Переломы ребер при повреждениях селезенки у детей практически не встречаются. Наиболее типичным проявлением внутреннего кровотечения у детей являются бледность кожи ислизистых оболочек. При этом пульс и АД могут сохранять в пределах возрастной нормы в течение нескольких часов после травмы. Иногда дети занимают вынужденное положение: лежа на левом боку с поджатыми к животу коленями. Попытка изменить положение приводит к усилению боли,
что заставляет ребенка вернуться в прежнюю позу – симптом «Ваньки-
встаньки». При осмотре живота отмечается отставание его левой половины в акте дыхания, иногда видны ссадины в проекции селезенки. Болезненность и мышечное напряжение локализуются в левом подреберье, реже распространяются по всему животу. В некоторых случаях наблюдается несоответствие резкой болезненности в животе и незначительного напряжения мышц - симптом Куленкампфа. В брюшной полости уже в ближайшее время после травмы можно определить свободную жидкость, что проявляется притуплением в отлогих местах брюшной полости. При ректальном исследовании можно определить скопление крови в малом тазу.
В связи с тем, что в брюшную полость в основном изливается кровь, которая была депонирована в селезенке, в первые часы после травмы показатели красной крови (эритроциты, гемоглобин) изменяются незначительно. Более
характерен для повреждений селезенки рост числа лейкоцитов, особенно в первые часы после травмы.
В диагностике повреждений селезенки помогают рентгенологическое,
ультразвуковое исследование, компьютерная томография, лапароцентез или
микролапаротомия с применением методики «шарящего катетера»,
лапароскопия. При стабильном состоянии ребенка УЗИ и КТ позволяют выявить локализацию, размеры и глубину разрыва селезенки, наличие подкапсульной гематомы или крови в брюшной полости. Оценить характер травмы селезенки позволяют также такие методы, как ангиография и
ребенка не позволяет произвести компьютерную томографию и ультразвуковое исследование, что чаще всего связано с наличием тяжелой сочетанной травмы, бессознательным состоянием, для подтверждения диагноза разрыва селезенки применяется методика «шарящего катетера». Это исследование подразумевает введение в брюшную полость через небольшой разрез по срединной линии под пупком катетера, с помощью которого определяется наличие в брюшной полости крови.
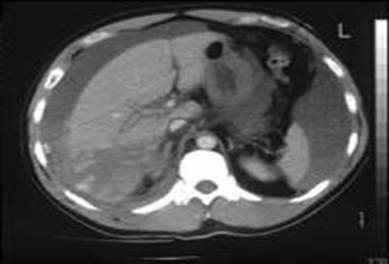
Рис. 4.8. Повреждение селезенки (КТ)
В настоящее время до 80-90 % детей с травмами селезенки лечится
консервативным способом, который заключается в строгом постельном режиме в течение 10 – 14 дней, применении холода на область травмы,
назначении инфузионной и гемостатической терапии. Такая тактика возможна благодаря особенностям строения селезенки у детей. В
большинстве случаев кровотечение из паренхимы данного органа останавливается спонтанно. Проведение консервативного лечения допустимо только в специализированных лечебных учреждения, где есть возможность выполнения оперативного вмешательства в любой момент наблюдения, когда возникнут соответствующие показания.
Оперативное лечение показано в случаях,когда,несмотря напроводимую инфузионную и гемостатическую терапию, состояние пострадавшего остается нестабильным (нарастают тахикардия – более 130
снижены диурез, гематокрит, нарастает анемия). Одним из показателей нестабильной гемодинамики и продолжающегося кровотечения является необходимость переливания компонентов крови в объеме более 30-40 мл/кг.
Методика оперативного лечения определяется степенью повреждения селезенки, но, по возможности, следует выполнять органосохраняющие операции, помня о высоком риске более тяжелого течения любых инфекционных и гнойных заболеваний у детей после спленэктомии.
Двухмоментный разрыв селезенки наблюдается при повреждениипаренхимы без повреждения капсулы, что приводит к образованию подкапсульной гематомы, которая, при продолжающемся кровотечении,
постепенно увеличивается в размерах, и через несколько часов или суток после травмы может самопроизвольно разорвать капсулу селезенки. При этом состояние ребенка ухудшается и развивается картина кровотечения в брюшную полость. При выявлении у ребенка подкапсульной гематомы селезенки показана госпитализация, консервативное лечение и постоянное наблюдение.
Повреждения печени занимают второе место по частоте среди травморганов брюшной полости (15 – 17 %), но эти повреждения являются причиной половины летальных исходов, обусловленных травмой органов брюшной полости. Более чем в половине случаев травма печени сопровождается повреждением селезенки, травмой других органов и систем организма.
Повреждения печени можно разделить на три группы:
- подкапсульные гематомы,
- разрывы печени с повреждением капсулы,
- центральные разрывы печени (центральные гематомы), при которых внутри паренхимы образуется полость, заполненная кровью и желчью.
В большинстве случаев состояние ребенка после травмы расценивается как тяжелое из-за развития шока. Основным симптомом повреждения печени является постоянная боль, чаще в правом подреберье или правой половине живота. Локализация повреждения также влияет на распространение болей.
При повреждении купола печени боль локализуется в нижних отделах правой половины грудной клетки; при повреждении задней поверхности печени или ее отрыве от венечной связки боль распространяется в поясничную область;
при повреждении нижней поверхности печени боль определяется ближе к пупку. Боль может иррадиировать в правое надплечье и лопатку, при распространении крови по правому боковому каналу, болезненность будет определяться в правой подвздошной области, над лоном. Часто после травмы появляется рефлекторная рвота. Иногда наблюдается рвота цвета кофейной гущи – следствие гемобилии (прорыва центральной гематомы в желчные ходы). Отмечается бледность кожных покровов, тахипноэ, тахикардия,
снижение АД. У большинства пострадавших определяется напряжение мышц передней брюшной стенки, положительный симптом Щеткина-Блюмберга,
свободная жидкость в брюшной полости, позже появляются притупление в отлогих местах брюшной полости, вздутие кишечника. Симптомы раздражения брюшины становятся особенно выраженными и четкими при
повреждении наружных желчных протоков и развитии желчного перитонита.
Характерен симптом «пупка» - резкая болезненность при надавливании на пупок, возникающая вследствие натяжения круглой связки печени. Довольно быстро развивается анемия. Для диагностики повреждений печени применяются те же методы, что и при травме селезенки: компьютерная томография, ультразвуковое исследование, методика «шарящего катетера»,
ангиография. Радиоизотопное исследование позволяет выявить травму желчных протоков. Компьютерную томографию необходимо проводить с применением контрастного вещества, которое позволяет определить области скопления крови, наличие активного внутрибрюшного кровотечения.
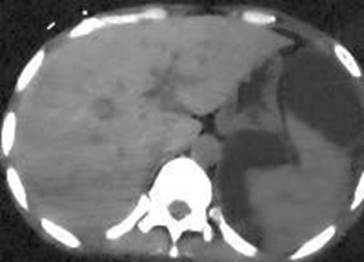
Рис.4.9. Повреждение печени (КТ)
Наличие активного внутрибрюшного кровотечения и нестабильная гемодинамика являются показаниями к оперативному лечению, которое проводится в 20-30 % всех травм печени у детей. В большинстве случаев, как и при травме селезенки, кровотечение спонтанно останавливается и гемодинамические показатели стабилизируются, что позволяет проводить
консервативное лечение. Одним из методов остановки артериальногокровотечения из паренхимы печени, который активно разрабатывается в настоящее время, является ангиографическая эмболизация поврежденной артерии.
Повреждения поджелудочной железы у детей встречаются достаточноредко. Чаще они отмечаются при сочетанной травме органов брюшной полости и забрюшинного пространства. Повреждения поджелудочной железы возникают в результате форсированного удара в эпигастральную область (для детей наиболее характерен удар о руль велосипеда при падении) или в результате длительного сдавления верхней половины живота. Сразу после травмы у детей появляются сильнейшие боли в эпигастральной области, развиваются коллапс и шок. Боли могут иррадиировать в поясничную область, в левый реберно-позвоночный угол, при значительных повреждениях боли носят опоясывающий характер. Возникает рвота, которая при развитии травматического панкреатита становится неукротимой. Пульс частый, слабого наполнения, АД в большинстве случаев не изменяется. При осмотре живота можно обнаружить следы травмы в эпигастральной области
(ссадины, кровоподтеки), живот отстает в акте дыхания, отмечается болезненность над пупком и слева, умеренное напряжение мышц живота,
особенно выраженное в эпигастрии. Симптом Щеткина–Блюмберга слабо положительный. При динамическом наблюдении отмечается нарастание признаков раздражения брюшины. При двухмоментном повреждении поджелудочной железы в первые часы после травмы состояние ребенка относительно стабильное, отмечаются умеренные боли в эпигастрии,
однократная рвота. Затем внезапно состояние ребенка ухудшается,
появляются сильнейшие боли в животе, неукротимая рвота, развивается клиника шока. Большое значение в диагностике повреждений поджелудочной железы имеют повторные определения уровня амилазы в крови и моче. В первые часы после травмы может происходить снижение уровня амилазы, что связано со спазмом сосудов железы. Затем, чем больше времени проходит с момента травмы, тем более выражено повышение активности фермента. Активность липазы в крови повышается только на 2–3
сутки после травмы. Из дополнительных методов исследования для
выявления характера повреждения поджелудочной железы могут быть применены компьютерная томография и ультразвуковое исследование.
Лечение: при подозрении на ушиб поджелудочной железы ребенокпереводится на парентеральное питание, назначается строгий постельный режим и курс терапии, направленной на предупреждение развития панкреатита, каждые 4–6 часов определяется уровень амилазы в крови и моче. При отсутствии эффекта от консервативной терапии в течение суток, при выявлении обширного повреждения железы, при разрыве выводного протока железы показано проведение оперативного лечения. Методика оперативного вмешательства определяется характеров выявленных повреждений и может колебаться от дренирования полости сальниковой сумки до резекции дистальной части железы или создания панкреатикоеюноанастомоза. Послеоперационные осложнения (свищ,
псевдокиста поджелудочной железы, абсцесс брюшной полости)
наблюдаются в 10 – 25 % случаев.
|
||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-07; просмотров: 1276; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.137.175.83 (0.008 с.) |





 ударов в минуту, гипотония – систолическое давление менее 80 мм.рт.ст.,
ударов в минуту, гипотония – систолическое давление менее 80 мм.рт.ст.,