Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Комплексна променева діагностика захворювань органів дихання.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Комплексна променева діагностика захворювань органів дихання. Зміна прозорості легеневого поля Просвітлення на рентгенограмі легені буває дифузним або локальним. Дифузне підвищення прозорості легені спостерігається при емфіземі (здуття легеневої тканини) та пневмотораксі (наявність повітря у плевральній порожнині). Локальне підвищення прозорості виникають при клапанній (бульозній) емфіземі, парціальному (частковому) пневмотораксі та наявності великих порожнин, що містять повітря (напр. повітряна кіста, туберкульозна каверна). До зменшення прозорості легені призводить зменшення вмісту у ній повітря, ексудація рідини в альвеоли, інфільтрація легеневої паренхіми запальним процесом, розростання сполучної тканини, пухлини. Дифузне, або тотальне затемнення є результатом закупорки головного бронху і ателектазом відповідної легені, дифузного розростання сполучної тканини (цирозом) легені, тотального ексудативного плевриту, пневмонії, видалення легені. Для диференційної діагностики цих патологічних станів слід звернути увагу на однорідність тіні і наявність зміщення органів середостіння. Локальні, або обмежені тіні описуються за кількістю, локалізацією, формою, розмірами, контурами, інтенсивністю, структурою. За кількістю розрізняють одиничні, поодинокі (2-3 тіні), множинні (більше 3 тіней). Місце розташування тіні визначають на рентгенограмах у 2-х проекціях. Тіні у верхівкових і верхніх легеневих полях часто мають туберкульозну етіологію, тіні у середніх і нижніх полях - віддзеркалення запального або пухлинного процесу. За формою розрізняють округлі, овальні, кільцеподібні, трикутні, лінійні та невизначеної форми тіні. Округлі та овальні тіні дають периферійний рак, туберкульозний інфільтрат, туберкулома, ехінокок, доброякісні пухлини. Розміри патологічних тіней вимірюють в міліметрах і сантиметрах. Тіні до 2 см називають вогнищевими, більші - інфільтративними. Якщо останні займають цілий сегмент або частку, то вони описуються як сегментарні і часткові. Вогнищеві тіні поділяють на дрібні (ацинозні, міліарні) величиною до 2-3 мм, середні (нодозні) величиною до 1 см, великі (часточкові) величиною 1-2 см; вони спостерігаються при туберкульозі, метастазах злоякісних пухлин, гострих пневмоніях. Інфільтративні тіні виявляються при запальних процесах процесах легень і злоякісних захворюваннях. Сегментарні і часткові тіні можна бачити при ателектазах, крупозній пневмонії в стадії опечінкування, локальних пневмосклерозах. Об'ємний утвір розміром до 2 см, що виявляється на томограмі, зветься солідним вузлом, більший за 2 см - масою. Контури тіні можуть бути чіткими або нечіткими, рівними або нерівними (зазубленими). Чіткий і рівний контур мають переважно доброякісні і хронічні патологічні процеси, нечіткий і нерівний - злоякісні і гострі. Інтенсивність тіні може бути мала, середня та велика. На фоні тіні малої інтенсивності простежується легеневий малюнок, середньої інтенсивності - не простежуються, але видна тінь ребра. Інтенсивні тіні перекривають зображення судинного малюнка і ребер. Структура тіней буває однорідною (гомогенною) або неоднорідною (негомогенною). Однорідні тіні дають ателектази, заповнені рідиною кісти, ексудативні плеврити, крупозні пневмонії в стадії опечінкування, доброякісні пухлини. Неоднорідні тіні характерні для злоякісних пухлин, бронхопневмоній, абсцедуючих та хронічних інтерстиційних пневмоній. Зміни коренів легенів та легеневого малюнка Розширення коренів легенів і посилення легеневого малюнка з обох боків вказує, як правило, на застій у малому колі кровообігу, зумовлений мітральним пороком серця, що супроводжується зміною конфігурації серця. Розширення коренів легень з втратою його структурності вказує на збільшення бронхолегеневих лімфатичних вузлів, у дітей зазвичай внаслідок туберкульозного лімфаденіта, у людей похилого віку - внаслідок пухлин лімфовузлів, пневмосклерозу та ін. При пневмосклерозі спостерігається також посилення і деформація легеневого малюнка, склероз дуги аорти. Розширення, деформація та зміщення кореня легені вгору спостерігається через фіброзні зміни у корені при фіброзно-кавернозному та циротичному туберкульозі. Посилення (збагачення) легеневого малюнка проявляється у збільшенні кількості та розміру лінійних тіней легеневих судин і поширенні його до периферії. Дифузне двостороннє посилення легеневого малюнка спостерігається при мітральних і деяких природжених вадах серця, що супроводжуються збільшенням тиску у судинах малого кола кровообігу. Посилення легеневого малюнка у межах одного сегмента, частки чи легені буває при крупозній пневмонії в стадії гіперемії і при неповному ателектазі. Посилюється і деформується легеневий малюнок при розростанні сполучної тканини в легенях при пневмосклерозі, цирозі, внаслідок тривалого туберкульозного процесу, хронічного бронхіту, хронічної пневмонії. Послаблення (збідніння) легеневого малюнка зустрічається при емфіземі, великих повітряних кістах, природжених вадах серця зі зменшенням тиску у судинах малого кола кровообігу, стенозі отвору легеневого стовбура. Зміни положення тіні діафрагми та органів середостіння Причиною високого положення купола діафрагми може бути релаксація діафрагми внаслідок парезу діафрагмового нерва, ателектаз або цироз частки легені, збільшення печінки, піддіафрагмовий абсцес, асцит. Низьке положення діафрагма займає при емфіземі, ексудативному плевриті, пневмотораксі. Деформованим контур діафрагми буває через діафрагмові грижі, плевральні зрощення, нерівномірне скорочення частин діафрагмового м'яза. Зміщення тіні органів середостіння в здоровий бік викликають ексудативний плеврит, пневмоторакс, емфізема, часткова пневмонія, пухлини середостіння, а в бік патології- цироз, пневмосклероз, ателектаз, аплазія однієї легені. Рентгено-функціональні ознаки стану органів грудної клітки. Стан органів грудної клітки вивчають в процесі дихання, скорочень серця, зміни положення тіла тощо. Дихальна функція оцінюється за екскурсією діафрагми, яка може бути нормальною (4-6 см), збільшеною, зменшеною, відсутньою, парадоксальною. Тінь патологічного утвору в легенях, зв'язаного з грудною стінкою, рухається вгору під час вдиху і вниз під час видиху, а внутрішньолегеневого - навпаки, донизу при вдиху і догори при видиху. Тіні нещільних утворів (напр. кіст, обмеженого ексудативного плевриту) в момент вдиху дещо звужуються, а видиху - с-м Гольцнехта-Якобсона - поштовхоподібне зміщення органів середостіння у бік гіповентиляції або ателектазу під час форсованого вдиху; 2) с-м Прозорова - зміщення органів середостіння у здоровий бік під час форсованого видиху або кашльового поштовху; 3) с-м респіраторної емфіземи - збереження високої прозорості частки або сегмента після вдиху у випадку клапанного механізму порушення вентиляції. При достатній легеневій вентиляції спостерігається суттєва відмінність прозорості легень у момент максимального вдиху і видиху (проба Соколова). При емфіземі ця різниця буде маловираженою. При наявності вільної рідини у плевральній порожнині спостерігається її переміщення під час дослідження хворого у різних положеннях: на спині, на животі, на боці. Самостійна пульсація властива фізіологічним (серце, аорта) та патологічним утворам (аневризми аорти, легеневої артерії, артеріовенозна аневризма). Пульсаторні передаточні зміщення спостерігають фізіологічних (стравоходу) та патологічних (кісти) утворів, які прилягають до серця або аорти. Бронхіт Бронхіт - це запалення бронхів, яке клінічно проявляється кашлем з великою кількістю мокроти, підвищенням температури тіла, задухою, інтоксикацією. При гострому бронхіті рентгенологічна картина невиразна. Лише у випадку тяжкого перебігу відзначається посилення легеневого малюнка, інколи помітні парні смужки стовщених стінок бронхів ІІІ-ІУ порядків і їх У-подібні розгалуження. Хронічний бронхіт характеризується посиленням і деформацією легеневого малюнка. Потовщені стінки бронхів рентгенологічно виявляються у вигляді парних лінійних тіней (симптом "рейок") і кільцеподібних тіней у випадку осьового розташування бронхів у напрямку рентгенівського випромінювання. На бронхограмі помітна нерівність контуру бронхів, розширені отвори слизових залоз, зменшена кількість бронхових гілок. Майже половина хворих з хронічним бронхітом мають нормальну рентгенологічну картину, а патологічні зміни можуть з'явитись через ускладнення - пневмонію чи емфізему.
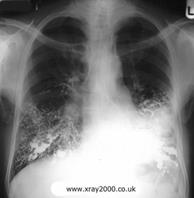
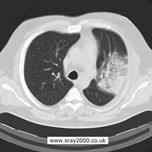
Мал..25. Бронхоектази на рентгенограмі та КТ. Пневмонія Сучасна класифікація пневмоній: 1) не госпітальна (домашня); 2) госпітальна (виникає через 48 год після госпіталізації хворого); 3) аспіраційна; 4) у осіб з імунодефіцитом. Пневмонія - це запалення легень з втягуванням у запальний процес усіх складових частин легеневої тканини: бронхів, бронхіол, альвеол, сполучної тканини та ін. Класифікують пневмонії за етіологією (бактеріальна, вірусна, грибкова), клінічним перебігом (гостра, хронічна, атипова), клініко-морфологічною характеристикою (часткова, часточкова, інтерстиційна). Гостра пневмонія починається раптово і проявляється підвищенням температури тіла до 38-39° С, головним болем і болем у грудній клітці, що посилюється під час кашлю. Кашель спочатку сухий, потім вологий. Аускультативно виявляються хрипи і крепітація. В крові нейтрофільний лейкоцитоз, збільшення ШОЕ, еозинофілія, тромбоцитопенія. Патанато-мічно в ділянці запального інфільтрату альвеоли заповнені ексудатом. Часткова (крупозна) пневмонія у наш час рідко уражає всю частку і обмежується одним-двома сегментами, тому її часто називають сегментарною пневмонією. Рентгенологічно розрізняють 3 стадії часткової пневмонії: припливу, опечінкування і розрішення.
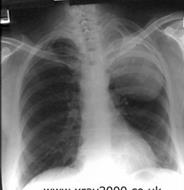
Мал..26. Крупозна пневмонія в стадії опечінкування та розсмоктування. У стадії припливу, що триває близько 1-2 діб, відбувається приплив крові в легеневі судини. У зоні ураження спостерігається посилення легеневого малюнка, корінь легені дещо розширений, без чіткої структури, а у разі субплеврального розташування патологічного процесу виявляється стовщення прилеглої плеври. Стадія опечінкування, що триває 3-9 діб, характеризується вираженим запаленням з ексудацією багатої на фібрин плазми крові до альвеол, можливий тромбоз малих судин і некроз легеневої паренхіми. Рентгенологічно виявляється гомогенна тінь середньоїінтенсивності з опуклими межами. З боку міжчасткової межі тінь має рівний чіткий контур, тому що запалення не поширюється на сусідні частки. При локалізації пневмонії у верхній або середній частці нижня межа може бути опуклою із-за збільшення об'єму та ваги частки і її "провисання", або через розвиток супутнього міжчасткового плевриту. Зберігається зображення повітряних смужок розгалужень бронхів (симптом "повітряної бронхографії"), що полегшує диференційну діагностику з ателектазом та раком легень. У стадії розрішення, що триває зазвичай 7-10 днів, відбувається розрідження і протеоліз фібрину. Рентгенологічно зменшується інтенсивність гомогенного затемнення, починаючи від верхніх та присередніх відділів частки (мал. 76). Збагачений легеневий малюнок, розширений та неструктурований корінь легені, потовщена міжчасткова плевра може спостерігатись ще протягом місяця після одужання. Вогнищева пневмонія - це запалення окремих легеневих часточок та їх груп, рідше ацинусів. Найчастіше пневмонічні вогнища розташовуються у нижніх частках, можливо в обох легенях. Рентгенологічно спостерігаються численні вогнищеві тіні середньої інтенсивності з нечіткими контурами, малих або великих розмірів (дрібно- або велико-вогнищев пневмонія), які нерідко зливаються між собою, формуючи цілі ділянки інфільтрації значних відділів сегмента або частки (вогнищево-зливна пневмонія). На рівні вогнищевих тіней легеневий малюнок розмитий, корінь легені інфільтрований. Характерною для вогнищевих пневмоній є швидка мінливість рентгенологічної картини: протягом 4-6 діб симптоми наростають, а через 10-12 діб вогнища повністю розсмоктуються. Бронхопневпоніями називають такі вогнищеві пневмонії, що розвиваються з бронхітів, коли запальний процес з бронхів переходить на легеневу паренхіму і вогнищеві тіні розташовуються за ходом бронху.
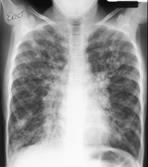
Мал..27. Бронхопневмонія. Інтерстиційну пневмонію викликають різноманітні віруси. Уражаються ендотелій капілярів та інтерстиційна тканина, що оточує судини, бронхи, ацинуси. Клінічно проявляється інтоксикацією (головний біль, нежить, кашель, гарячковий стан), задухою, ціанозом. Фізикальні зміни не виражені: перкусія ніяких змін не виявляє, аускультативно вислуховуються несталі дрібнопухирчасті і сухі хрипи. Рентгенологічно у легенях з одного або обох боків спостерігаються вогнищеві тіні різної величини з різними контурами, посилення і деформація легеневого малюнка, структурність кореня зменшується. Внаслідок приєднання бактеріальної інфекції в паренхімі виникають інфільтративні зміни за типом дрібно-вогнищевої пневмонії. Така змішана інетрстиційно-паренхіматозна пневмонія має затяжний перебіг - до 2-х місяців.
Мал..28. Інтерстиційна пневмонія. За допомогою комп'ютерної томографії раніше виявляються зміни легеневої тканини при гострій пневмонії, точніше можна визначити локалізацію та поширеність процесу. Ускладненням гострої пневмонії є гостра абсцедуюча пневмонія (гострий абсцес) - гнійне запалення легеневої тканини та її розпад з утворенням порожнини, що виникає зазвичай через 2-3 тижні від початку гострої пневмонії. У перебігу гострого абсцесу розрізняють 3 стадії: 1) гнійної інфільтрації та формування гнійної порожнини, коли рентгенологічно зростає інтенсивність тіні гострої пневмонії, а її контури заокруглюються; 2) спорожніння (дренування) гнійної порожнини через бронх, коли рентгенологічно виявляється кільцеподібна тінь абсцесу з товстою стінкою та горизонтальним рівнем рідини; 3) розсмоктування та рубцювання, коли товщина стінки абсцесу зменшується, порожнина абсцесу набуває видовженої, пізніше щілиноподібної форми і через 2-3 місяці заміщується рубцем.
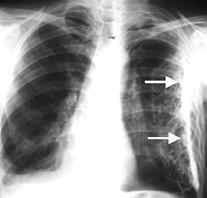
Мал..29. Абсцедуюча пневмонія. Хронічна (затяжна) пневмонія - це затяжне запалення легенів спричинене недостатнім лікуванням гострої пневмонії. Хронічним процес вважають через 3 місяці після початку хвороби. Патоморфологічно спостерігаються функціональні та органічні зміни у бронхах (хронічний бронхіт з поступовим утворенням бронхоектазів), паренхімі та стромі легеневої тканини, обтурація дрібних судин, розвиток пневмосклерозу. На рентгенограмах виявляють різке посилення і деформацію легеневого малюнка, часто з чарунковими просвітленнями, що нагадують "стільниковий" малюнок; помітні окремі вогнищеві затемнення різного розміру з нечіткими контурами. При втягуванні у процес плеври, відзначається її ущільнення і зміщення. Неоднорідність затемнення може бути зумовлена наявністю у бронхоектазах секрету, малих порожнин деструкції з горизонтальними рівнями рідини. Бронхографія виявляє нерівномірні розширення і звуження бронхів, незаповнення контрастною речовиною малих бронхіальних гілок. В період ремісії спостерігається об'ємне зменшення частки або сегмента, зберігається посилення і деформація легеневого малюнка. Плеврит Плеврит - захворювання плеври, що виникає найчастіше як вторинний процес - ускладнення пневмонії, туберкульозу, інших хвороб легенів, серця, крові тощо. Розрізняють сухий та ексудативний плеврит. Розвиток сухого (фібринозного) плевриту обумовлений продуктивним запаленням плеври. Хворі відзначають кашель, підвищення температури тіла, біль у грудях, що посилюється під час кашлю. Рентгенологічно обмежений сухий плеврит не проявляється. Поширений сухий плеврит супроводжується стовщенням міжчасткової і ребрової плеври (до 1 см), зниженням прозорості легені, нечіткість контурів реброво-діафрагмових закутків. Іноді у плевральній порожнині за допомогою ультразвукового дослідження вдається виявити невелику кількість рідини. Наявність рідини у плевральній порожнині краще виявляти у латеропозиції хворого на боку. Рентгенографія виявляє у плевральній порожнині рідину об'ємом більше 0,5 л, ультрасонографія - більше 20 мл.
Мал..30. Ексудативний плеврит на рентгенограмі та ультрасонограмі. 1 – печінка; 2 – діафрагма; 3 – ексудат; 4 – вісцеральна плевра. Перебіг ексудативного (випітного) плевриту характеризується більш вираженими клінічними ознаками. На рентгенограмах у прямій проекції накопичення ексудата у плевральній порожнині при вертикальному положенні хворого помітно у вигляді затемнення бічного реброво-діафрагмового закутка, або трикутної тіні у бічному відділі нижнього легеневого поля (мал. 78). Якщо верхня межа тіні знаходиться на рівні тіла V ребра, то кількість рідини дорівнює приблизно 1л, на рівні IV ребра-1,5 л, III ребра -2л. Більша кількість випоту більше зміщує у здоровий бік органи середостіння. Плевральні зрощення можуть поділяти плевральну порожнину на окремі ізольовані відділи, формуючи осумковані ексудативні плеврити. Тіні таких плевритів не зміщуються при зміні положення тіла, їх контури чіткі і опуклі, вони повільно розсмоктуються. За місцем розташування розрізняють ребровий, реброво-діафрагмовий, реброво-хребтовий, верхівковий, діафрагмовий, середостінний, міжчастковий осумковані плеврити. Пневмоконіоз Пневмоконіоз - професійне захворювання легень, що виникає внаслідок вдихання пилу. Потрапляючи у легені протягом довгого часу, пил будь-якої природи (металевий, органічний, неорганічний) викликає розвиток проліферативної реакції інтерстиційної легеневої тканини, внаслідок чого з'являється і прогресує пневмосклероз. Рентгенологічне дослідження є основним у діагностиці пневмоконіозів. Спостерігається посилення і деформація легеневого малюнка, розширення і втрата структурованості коренів легенів, емфізема, потовщення міжчасткової плеври, випинання легеневого стовбура і гіпертрофія правого шлуночка. Залежно від реактивності організму, природи пилу, характеру розвитку патологічного процесу (дифузний ча вогнищевий) розрізняють інтерстиційну, вузликову і вузлову форми захворювання. Інтерстиційна форма пневмоконіозу характеризується сіткоподібним малюнком із-за ущільнення сполучної тканини навколо легеневих судин і бронхів. При вузликовій формі на рентгенограмах спостерігаються численні вогнищеві тіні розміром до 1 см із-за розростання сполучної тканини навколо пиі ових часток. Прогресування хвороби призводить до утворення інфільтрацій великих розмірів, що характеризує вузлову форму хвороби. Туберкульоз легень Туберкульоз - інфекційне захворювання, збудником якого є мікобактерії туберкульозу. Останнім часом в Україні спостерігається ріст захворюваності населення на цю хворобу, що пояснюється несприятливими екологічними та соціальними умовами, які впливають на реактивність організму людей, особливо так званих маргінальних елементів - наркоманів, алкоголиків, осіб, що перебувають в місцях позбавлення волі. Найчастіше збудник проникає в організм людини аерогенним шляхом. Номенклатура туберкульозу органів дихання складається з 14 клінічних форм: 1. Первинний туберкульозний комплекс. 2. Дисемінований туберкульоз легень. 3. Вогнищевий туберкульоз легень. 4. Інфільтративний туберкульоз легень. 5. Казеозна пневмонія. 6. Туберкульома легень. 7. Кавернозний туберкульоз легень, фіброзно-кавернозний туберкульоз легень. 8. Циротичний туберкульоз легень. 9. Туберкульозний плеврит (в тому числі емпієма). 10. Туберкульоз бронхів, трахеї та верхніх дихальних шляхів. 11. Туберкульоз органів дихання, комбінований з пиловими професійними хворобами легень (коніотуберкульоз). 12. Поза легеневий туберкульоз. 13. Туберкульоз внутрішньогрудних лімфатичних вузлів. 14. Міліарний туберкульоз. Клінічні форми туберкульозу органів дихання характеризуються за локалізацією (частка, сегмент, легеня), фазою туберкульозного процесу (інфільтрація, розпад, обсіменіння, розсмоктування, ущільнення, рубцювання, звапнення), наявності бактеріовиділення (з виділенням мікобактерій туберкульозу [МБТ+] і без виділення [МБТ-]). Внаслідок розвитку хвороби одна форма туберкульозу може переходити в іншу. Так, прогресування інфільтративного туберкульозу може спричинити формування фіброзно-кавернозного туберкульозу легень. Майже всі форми туберкульозу легень в процесі інволюції можуть трансформуватися у вогнищевий туберкульоз. Первинна інгаляція анаеробної мікобактерії туберкульозу відбувається у сегменти середньої і нижньої часток легені. Далі збудник розповсюджується внутрішньолегенево через лімфатичні судини та вузли і імплантується частіше в тих відділах легень, де більший парціальний тиск кисню - у верхівкових сегментах. При достатній реакції імунітету бацила туберкульозу знищується, або інкапсулюється і переводиться у неактивний "сплячий" стан. Розвиток інфекції призводить до утворення первинного туберкульозного комплексу, який виникає переважно у дітей і підлітків (5-10% від інших клінічних форм туберкульозу). Первинний туберкульозний комплекс характеризується специфічним ураженням: 1) ділянки легені, де формується первинне вогнище, 2) лімфатичних судин (туберкульозний лімфангоїт), 3) регіонального лімфатичного вузла (туберкульозний лімфаденіт). Клінічно первинний туберкульозний комплекс може себе не проявляти, або нагадувати перебіг грипу, пневмонії, хронічного бронхіту. Рентгенологічно виділяють 4 стадії перебігу комплексу: інфільтрації, розсмоктування, ущільнення, кальцинації. В першій стадії (інфільтрації) виявляється комплекс патологічних тіней, які становлять єдине ціле: первинне вогнище на периферії, доріжка лімфангоїту до кореня, збільшені регіональні лімфовузли у корені легені. В другій стадії, що триває 2-7 місяців, внаслідок часткового розсмоктування інфільтрату з'являється біполярність інфільтративного ушкодження, тобто легеневий та залозистий компонент первинного комплексу розпізнаються роздільно, хоча і зв'язані лінійною тінню лімфангоїту. В третій стадії, тривалістю 7-12 місяців, відбувається ущільнення та подальше зменшення зони ушкодження. Четверта стадія характеризується петрифікацією місця первинного афекту внаслідок відкладання солей кальцію і утворення одиничного звапненого вогнища Гона, розміром до 0,5 см. Процес звапнення починається майже через рік від початку захворювання і може продовжуватися кілька років. Лікування на початкових стадіях первинного туберкульозного комплексу призводить до зменшення ділянки інфільтрації за 3-4 тижні і її розсмоктування за 3-4 місяці. Під час профілактичного рентгенологічного обстеження населення вогнище Гона виявляють у 10-15% здорових людей.
Мал..31. Первинний туберкульозний комплекс в стадії інфільтрації, ущільнення та петрифікації. Вогнища в легені при гострому дисемінованому туберкульозі дуже дрібні, завбільшки з просяне зерно, звідки й походить інша його назва "міліарний туберкульоз" (від лат. тіїіит - просо). Клінічна картина дисемінованого туберкульозу (задишка, кашель, значна пітливість, висока температура) малохарактерна і може спостерігатись при інших захворюваннях (грип, ГРВІ тощо), тому важливе значення в діагностиці гострого міліарного туберкульозу має рентгенологічне дослідження. Мономорфні вогнища окремих туберкульозних гранульом, розмірами 2-3 мм, розкидані в обох легенях по всіх легеневих полях, але більше середніх та нижніх відділах. Легеневий малюнок збіднений, прозорість легеневих полів зменшена, тіні коренів легенів безструктурні, нечіткі. Підгострий дисемінований туберкульоз легень найчастіше ушкоджує верхні відділи легень (І, II, VI сегменти). Вогнища зливаються і утворюють інфільтрати різних розмірів відносно однорідних за формою та інтенсивністю. Інфільтрати схильні до деструкції і можуть розпадатись з утворенням каверн, що не мають товстої фіброзної капсули (на відміну від каверн при інших формах туберкульозу). Каверни розташовані на тлі вогнищ, інфільтратів, а іноді на тлі майже незміненої легеневої тканини. Такі каверни називають штампованими.
Мал..32. Дисемінований туберкульоз. Підгострий дисемінований туберкульоз легень при неповному розсмоктуванні вогнищ та недостатньому лікуванні переходить в хронічну форму. Іноді з самого початку ця форма туберкульозу перебігає як хронічне захворювання. Рентгенологічно при хронічному дисемінованому туберкульозі виявляють вогнища різної щільності та величини, які розташовані асиметрично серед фіброзно та емфізематозне зміненої паренхіми легень, порожнин розпаду, деформованих і зміщених коренів легень. Вогнищевий туберкульоз найчастіше розвивається внаслідок загострення запального процесу навколо первинного туберкульозного комплексу. У І, II,VI сегментах на тлі посиленого легеневого малюнка виявляються вогнищеві тіні різних розмірів, округлої форми, малої інтенсивності, з нечіткими контурами; на рівні вогнищ помітні плевральні нашарування. Специфічне лікування призводить до розсмоктування таких вогнищ протягом 2-3 міс. При недостатньому лікуванні і подальшому перебігу захворювання поряд з описаними м'якими "ексудативними" вогнищами визначаються щільні "продуктивні" вогнища розмірами 4-6 мм, середньої інтенсивності з чіткими контурами, легеневий малюнок грубий, тяжистий. Продуктивні вогнища під впливом лікування не розсмоктуються, а ущільнюються, зменшуються і звапнюються.
Мал..33. Вогнищевий туберкульоз. Інфільтративний туберкульоз розвивається як перифокальне запалення навколо первинних вогнищ, внаслідок чого вони зливаються між собою, утворюючи туберкульозний інфільтрат різних розмірів. Інфільтративний туберкульоз зустрічається у 40-60% хворих, у яких туберкульоз був виявлений вперше.
Мал..34. Інфільтративний туберкульоз, туберкульозна каверна. Клінічно розвиток захворювання нагадує ГРВІ чи пневмонію: гострий початок, кашель, біль у грудях, підвищення температури тіла до 38-39°С. Рентгенологічно у І, II, VI сегментах виявляють інфільтрати різних типів. Обмежений (підключичний) інфільтрат у вигляді круглої тіні малої інтенсивності, неоднорідної структури, неправильної форми, з нечіткими контурами, розміром 2-3 см, розташовується на рівні ключиці або під нею. Хмароподібний інфільтрат дає тінь слабкої інтенсивності, нечіткої окресленості, що займає увесь сегмент, або його частину (мал. 81). Частковий інфільтрат охоплює всю частку і називається туберкульозним лобітом. Інфільтрат, що локалізується вздовж краю частки легені за ходом міжчасткової щілини, зветься туберкульозним перисциссурітом. Для всіх інфільтратів характерною є доріжка лімфангоїту у напрямку до розширеного кореня легені. Під впливом лікування туберкульозні інфільтрати розсмоктуються, ущільнюються з утворенням на їх місці фіброзно-цирротичних змін і звапнюються. При несприятливому пребігу в інфільтратах спостерігається деструкція, він зазнає казеозного розпаду, наслідком чого може бути утворення каверни та бронхогенна дисемінація. Казеозна пневмонія є тяжкою формою туберкульозу легень, яка характеризується інфільтрацією всієї частки і швидким розвитком деструкції. Контури інфільтративної тіні і фокусу деструкції нерівні і нечіткі. Спостерігається швидке бронхогенне поширення процесу і поява численних часточкових вогнищ, схильних до злиття та розпаду. Туберкульома - це фокус казеозного некрозу округлої форми, який відмежований від навколишньої легеневої тканини волокнистою сполучнотканинною оболонкою. Клінічно туберкульома часто нічим себе не виявляє, однак завжди позитивними є туберкулінові реакції. Рентгенологічно туберкульома має вигляд округлої інтенсивної тіні з чіткими, дещо нерівними контурами, неоднорідної структури, розмірами зазвичай 2-4 см. Туберкульоми найчастіше містяться під плеврою в І, II, VI сегментах, що обумовлює наявність поблизу туберкульоми плевролегеневих рубців, ущільнення реберної та міжчасткової плеври. В прилеглих чи у віддалених ділянках легені часто спостерігаються різної величини кальциновані вогнища й фіброзні зміни.
Мал..35. Туберкулома. У фазі загострення зовнішні контури туберкульоми стають нечіткими внаслідок перифокального запалення, з'являються вогнища в сусідніх відділах легені, плеврит, доріжка лімфангоїту. Кавернозний і фіброзно-кавернозний туберкульоз виникає із будь-яких форм туберкульоза внаслідок несвоєчасного виявлення хвороби, пізно розпочатого лікування, особливостей реактивності організму та ін., що призводить до прогресування процесу і виникнення казеозно-некротичних і деструктивних змін легеневої тканини (мал. 82). Кавернозний туберкульоз легень характеризується наявністю в легенях стабільної порожнини, відсутністю перифокального запалення та фіброзних змін у навколишній легеневій тканині. Порожнина містить казеозні маси, внутрішня поверхня її товстої стінки нерівна. Рентгенологічно виявляється кільцеподібна тінь різної величини (частіше 2-4 см) із зовнішніми нечіткими і внутрішніми чіткими бухтоподібними контурами. Виявленню каверн на фоні туберкульозних вогнищ і ділянок пневмосклерозу сприяє комп'ютерна томографія. З відторгненням казеозних мас через дренуючий бронх товщина стінки каверни зменшується, а внутрішня поверхня вирівнюється. У випадку затяжного перебігу захворювання переходить у фіброзно-кавернозну форму. Фіброзно-кавернозний туберкульоз легень - активна деструктивна форма туберкульозу, що характеризується хронічним перебігом зі зміною періодів загострення і затихання процесу. Рентегноморфологічно ця форма туберкульозу характеризується наявністю в легенях однієї або декількох каверн із товстою тришаровою стінкою (внутрішній казеозний, середній грануляційний, зовнішній фіброзний шари), а також розвитком склеротичних змін в прилеглій легеневій тканині, вогнищ відсіву різної давності, плевральних ущільнень, емфіземою легень. Легеневий малюнок ураженої частки посилений і деформований, корінь легені на ураженому боці деформований, зміщений у напрямку склеротичко зміненої частки, нерідко розширений. Плевра нерівномірно стовщена, плевральні закутки повністю або частково облітеровані. Така рентгенологічна картина може залишатись сталою протягом багатьох місяців і навіть років. В разі прогресування процесу з'являються дочірні каверни, запальний процес поширюється на нові ділянки, які можуть охоплювати частку чи всю легеню. Під впливом лікування каверна загоюється і розвивається циротичний туберкульоз. Циротичний туберкульоз легень - кінцева форма туберкульозу, для якої характерними є надмірні розростання сполучної тканини в легенях, що заміщує альвеолярну паренхіму. Цироз завжди супроводжується зморщуванням і зменшенням об'єму легені, або її частки. Проте зберігаються казеозні вогнища, залишкові каверни, які можуть спричинити загострення процесу. Найчастіше циротичні зміни локалізуються у верхніх частках. При цирозі верхніх часток легень виявляється така рентгенологічна картина: частка значно зменшена в об'ємі, корінь ущільнений, піднятий доверху, легеневий рисунок деформований, виявляються ділянки емфіземи легеневої тканини, пристінкова плевра стовщена, органи середостіння зміщені у бік ураження, міжреброві проміжки звужені.
Мал..36. Циротичний туберкульоз Туберкульозний плеврит частіше є ускладненням інших форм туберкульозу, проте може бути самостійною формою. Має ті самі рентгенологічні ознаки, що й плеврит нетуберкульозної етіології.
Мал..37. Туберкульозний плеврит. Туберкульоз верхніх дихальних шляхів, трахеї та бронхів виникає внаслідок ускладненого перебігу інших клінічних форм туберкульозу легень. Рентгенологічні ознаки туберкульозного ушкодження дихальних шляхів виявляються переважно за допомогою комп'ютерної томографії та бронхографії. Це - звуження просвіту крупних бронхів різного ступеня, іноді їх обтурація. Стінки бронхів нерівномірно стовщені, їх внутрішній контур нерівний. Коніотуберкульозом називають туберкульоз органів дихання, поєднаний з пиловими професійними захворюваннями легень. Найчастіше туберкульоз комбінується з силікозом (силікотуберкульоз). Рентгенологічна картина складається з сукупності ознак, характерних для обох захворювань. Туберкульоз внутрішньогрудних лімфатичних вузлів (туберкульозний бронхоаденіт) також є первинною формою туберкульозу, що розвивається у 35-45% дітей і 1-3% дорослих, хворих на туберкульоз. Патоморфологічні зміни виникають переважно в бронхолегеневих лімфатичних вузлах верхніх часток легень та середньої частки правої легені.
Мал..38. Туберкульоз внутрішноьгрудних лімфовузлів, інфільтративна та пухлиноподібна форми. Розрізняють інфільтративну та пухлиноподібну форми туберкульозу внутрішньогрудних лімфатичних вузлів. Інфільтративна форма бронхоаденіту спостерігається частіше, ніж пухлиноподібна, Вона виникає внаслідок переходу процесу на стінки бронхів і рентгенологічно характеризується збільшенням тіні кореня легені, яка має гомогенний характер і нечіткі контури. Пухлиноподібна форма туберкульозного бронхоаденіту характеризується більшими розмірами лімфовузлів у складі кореня, що мають чіткий зовнішній контур, але окремо не диференціюються. Ці форми у разі динамічного спостереження можуть переходити одна в одну. Збільшення бронхолегеневих та трахеобронхових лімфовузлів краще виявляється за допомогою комп'ютерної томографії. Для дисемінованої форми туберкульозу легень характерна наявність в легенях множинних розсіяних туберкульозних вогнищ внаслідок його поширення лімфо-, гемато- та бронхогенним шляхом. За перебігом дисемінований туберкульоз легень може бути гострим, підгострим і хронічним. Для усіх форм дисемінованого туберкульозу легень характерне двобічне симетричне ураження. Міліарний туберкульоз (від лат. міліум – зернятко) мілкі осередки діаметром 2 – 3 мм густо уражають внутрішні органи в тому числі і легені, що зумовлює тяжкий клінічний перебіг внаслідок ураження значних об’ємів тканин.
Мал..39. Міліарний туберкульоз легенів. Пухлини легень Розрізняють доброякісні та злоякісні пухлини легень. Доброякісні пухлини поділяють н
|
||||
|
Последнее изменение этой страницы: 2016-08-26; просмотров: 1057; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.191.218.234 (0.014 с.) |