

Мы поможем в написании ваших работ!
ЗНАЕТЕ ЛИ ВЫ?
|
Определение онкогенных штаммов ВПЧ
Установлено, что от 30 до 70% всех женщин, ведущих половую жизнь, инфицированы вирусом папилломы человека, с которым связано большинство случаев CIN II, CIN III, а также преинвазивной и инвазивной карциномы. Механизм онкогенного действия ВПЧ до конца не понятен, однако проведенными исследованиями показано, что встраиваемая в геном хозяина ДНК вируса блокирует ген Е2 и начинает воспроизводить так называемые онкобелки Е6 и Е7, которые ингибируют естественные онкосупрессоры, приводя к активации клеточного роста (рисунок 1).
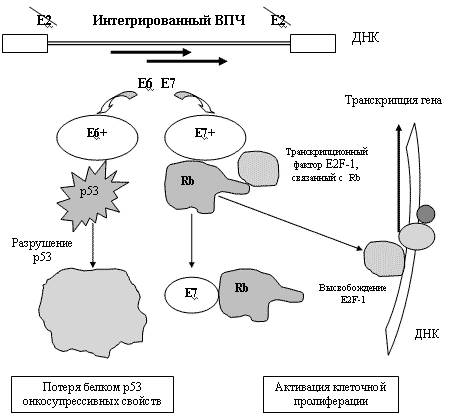
Рисунок 1. Онкогенез, индуцированный ВПЧ
Е6 связывает р53 и вызывает его деградацию. Е7 связывает Rb, в результате чего транскрипционный фактор E 2 F -1 становится свободным и индуцирует клеточную активацию и рост (Janicek M. F., Averette H. E. Cervical Cancer: Prevention, Diagnosis, and Therapeutics // CA Cancer J Clin 2001; 51:92-114).
Определения ВПЧ в цервикальной слизи:
- блоттинг
- гибридизация in situ
- жидкофазная гибридизация (гибридный захват). Чувствительность 59 – 86% в отношении определения CIN у женщин с цитологической картиной неспецифичных атипичных плоскоклеточных изменений и ПИП легкой степени.
- полимеразная цепная реакция (ПЦР). В определении CIN чувствительность достигает 98 – 100%, специфичность - не более 10%. Положительная прогностическая ценность в отношении CIN II, CIN III, carcinoma in situ также составляет не более 10%.
Учтите: повторные РАР – мазки обладают лишь 60% чувствительностью в определении какой – либо степени CIN.
Показания для обследования на ВПЧ
- неспецифичные атипичные плоскоклеточные изменения;
- наличие ПИП легкой степени при отсутствии кольпоскопических изменений.
Между прочим:
- использование этого метода с целью скрининга экономически неэффективно: в США ввиду высокой стоимости метода ПЦР для определения ВПЧ используют жидкофазную гибридизацию (гибридный захват). Но и в этом случае стоимость одного анализа по определению ВПЧ в 5 раз выше стоимости одного цитологического исследования и в 2 раза выше стоимости одной кольпоскопии.
- не доказана способность дорогостоящих технологий по выявлению ВПЧ снизить заболеваемость раком шейки матки.
- в стадии разработки находятся тесты по определению белка Е7 в цервикальной слизи, что позволит выяснить глубину внедрения ВПЧ в клетку хозяина и, возможно, будет служить более надежным тестом по выявлению ВПЧ – зависимых изменений шейки матки.
Алгоритмы ведения цитологических аномалий
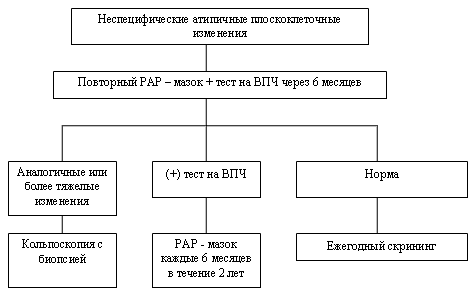
Рисунок 2. Тактика ведения пациентов с неспецифическими атипичными плоско-клеточными изменениями в РАР-мазке
Неспецифические атипичные плоскоклеточные изменения (НАПИ ):
- являются следствием воспалительных изменений во влагалище и/или в шейке матки. Поэтому при наличии такой цитологической картины (рисунок 2) требуется адекватное лечение инфекционного процесса с применением антибактериальных средств. Через 6 месяцев необходимо провести контрольное цитологическое исследование в сочетании с тестом на ВПЧ. Это связано с тем, что в 15 – 20% случаев под «маской» НАПИ скрываются более серьезные изменения, в том числе связанные с инфицированием ВПЧ.
- если при повторном обследовании НАПИ повторяются или определяются более тяжелые цитологические аномалии, то такую женщину необходимо подвергнуть кольпоскопическому обследованию, а при наличии видимых изменений провести прицельную биопсию.
- при нормальной картине РАР – мазка, но положительном тесте на ВПЧ необходимо проводить цитологические исследования каждые 6 месяцев в течение 2 лет для выявления возможных последствий инфицирования ВПЧ в виде ПИП легкой или тяжелой степени. Это связано с тем, что у 15% женщин, имеющих отрицательный результат РАР – мазка и положительный результат теста на ВПЧ, в течение 2 – 3 лет появляются изменения при цитологическом исследовании.
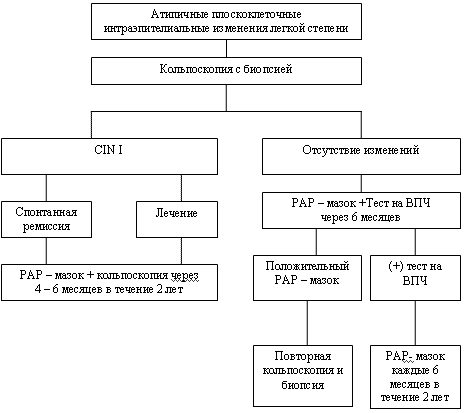
Рисунок 3. Тактика ведения пациентов с атипичными плоскоклеточными интраэпителиальными изменениями в РАР-мазке легкой степени
При цитологической картине плоскоклеточных интраэпителиальных поражениях (ПИП) легкой степени (рисунок 3):
- необходимо проведение кольпоскопического исследования и, при наличии видимых изменений, проведения прицельной биопсии.
- в случае гистологического ответа – CIN I степени (легкая дисплазия), возможно диспансерное наблюдение за женщиной в течение 2 лет, поскольку в 60% случаев CIN I регрессирует без лечения.
- если пациентка не заслуживает доверия врача, или имеются выраженные макроскопические изменения на шейке матки при отсутствии изменений в мазке из цервикального канала допустимо проведение аблации (диатермокоагуляции).
- при отсутствии изменений по кольпоскопии пациентке показано повторное цитологическое исследование с тестом на ВПЧ через 6 месяцев. Дальнейшая тактика ведения сходна с той, которая была описана при НАПИ.
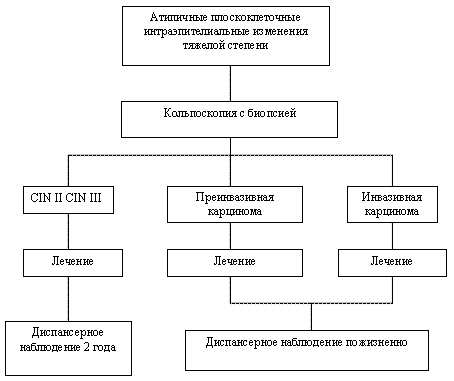
Рисунок 4. Тактика ведения пациентов с атипичными плоскоклеточными интраэпителиальными изменениями в РАР-мазке тяжелой степени
При цитологической картине ПИП тяжелой степени (рисунок 4):
- кольпоскопия и прицельная биопсия с обязательным захватом зоны трансформации.
- при выявлении CIN II (дисплазия средней тяжести) или CIN III (тяжелая дисплазия) и отсутствии изменений в цервикальном канале допустимо применение органосохраняющей операции – аблации зоны поражения влагалищной части шейки матки.
- если зона поражения распространяется на цервикальный канал, операцией выбора является конизация шейки матки. В дальнейшем такая женщина должна состоять на диспансерном учете у гинеколога в течение 2 лет, где в обязательном порядке через 4 – 6 месяцев после операции необходимо провести кольпоскопию и каждые 6 месяцев – цитологическое исследование. При рецидиве заболевания показано более широкое оперативное вмешательство.
- в случае диагностики преинвазивной или инвазивной карциномы необходимо определить стадию заболевания с применением всех доступных диагностических процедур и передать пациентку для лечения и наблюдения онкогинекологу.
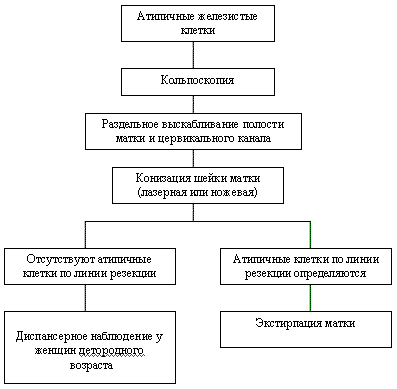
Рисунок 5. Тактика ведения пациентов при наличии в РАР-мазке атипичных железистых клеток
При выявлении атипичных железистых клеток (рисунок 5):
- необходимо произвести кольпоскопию для исключения патологии влагалищной части шейки матки.
- далее показано выскабливание канала шейки, а при наличии жалоб и выскабливание полости матки, так как источником таких изменений может быть и эндометрий.
- в случае наличия аденокарциномы цервикального канала и желания женщины сохранить детородную функцию производят конизацию шейки матки с использованием лазера, скальпеля или тонкой (диаметром не более 0,3 мм) электрической петли. Конус должен иметь максимально возможную высоту. Дополнительно необходимо произвести выскабливание верхней части шеечного канала, которая не попала в срез.
- при наличии атипичных клеток по линии резекции и/или в соскобе показано более радикальное хирургическое лечение – экстирпация матки.
- при отсутствии атипичных клеток по линии резекции и отрицательном результате соскоба из верхней части цервикального канала конизация считается радикальной операцией. Такая женщина подлежит цитологическому исследованию, кольпоскопии и эндоцервикальному кюретажу каждые 4 месяца в течение 1 года, а в дальнейшем – каждые 6 месяцев.
- после реализации генеративной функции такой женщине может быть произведена экстирпация матки ввиду того, что в 12,5% случаев отсутствия атипичных клеток по линии резекции в удаленном препарате в дальнейшем определяется персистенция аденокарциномы.
|











