
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Жалобы больных с заболеваниями органов дыханияСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
К основным жалобам относятся одышка, кашель, кровохарканье, боли в грудной клетке. Нередко также наблюдается лихорадка, слабость, недомогание, понижение аппетита. Одышка (dishnoe) по своему проявлению может быть субъективной и объективной. Под субъективной одышкой понимают субъективное ощущение больным затруднения дыхания при отсутствии объективных предпосылок для ее возникновения. В чистом виде такая одышка отмечается при истерии, неврастении, у эмоциональных людей. Объективная одышка определяется объективными методами исследования и характеризуется изменением частоты, глубины или ритма дыхания, а также продолжительности вдоха или выдоха. Чаще при заболеваниях органов дыхания одышка бывает смешанной, т.е. субъективной и объективной, с увеличением частоты дыхания (tachipnoe) – при воспалении легких, бронхогенном раке легкого, туберкулезе. По преимущественному затруднению той или иной фазы дыхания различают три вида одышки: инспираторная – затруднение вдоха, экспираторная – затруднение выдоха, смешанная одышка – одновременное затруднение вдоха и выдоха. Считается, что инспираторная одышка чаще бывает признаком сердечной недостаточности, а экспираторная характерна для обструктивных процессов в бронхах. Одышка может быть физиологической (при повышенной физической нагрузке) и патологической (при заболеваниях органов дыхания, сердечно-сосудистой и кроветворной систем, при отравлении некоторыми ядами). При заболеваниях органов дыхания одышка может быть вызвана появлением в дыхательных путях препятствия для нормального прохождения воздуха, сдавлением легких скопившейся жидкостью (экссудат, транссудат) или воздуха в плевральной полости, уменьшением воздушности легочной ткани при воспалении, ателектазе, инфаркте. При этих состояниях уменьшается вентиляция легких, в крови увеличивается концентрация углекислоты и развивается ацидоз тканей. При резком сужении гортани, трахеи и крупного бронха появляется стенотическое (стридорозное) дыхание, слышное на расстоянии. При этом затрудняется и вдох и выдох. При воспалительном отеке и набухании бронхиол (бронхиолит) или при спазме их гладкой мускулатуры (бронхиальная астма) резко затрудняется выход воздуха из альвеол – возникает экспираторная одышка. При эмболии или тромбозе легочной артерии внезапно наступает резкая смешанная одышка, больной при этом занимает вынужденное сидячее (orthopnoe) положение. Такая сильная одышка, нередко сопровождающаяся асфиксией, называется удушьем. Удушье, возникающее в виде внезапного приступа, называется астмой. Различают бронхиальную астму, при которой приступ удушья наступает в результате спазма мелких бронхов и сопровождается затрудненным, продолжительным и шумным выдохом, и сердечную астму как проявление острой левожелудочковой недостаточности, часто переходящую в отек легких. Клинически сердечная астма проявляется резким затруднением вдоха. Оценка одышки по шкале (MRC) (Medical Research Council Dyspnea Scale)
Кашель (tussis) – сложный рефлекторный акт в виде резкого выдоха при закрытой голосовой щели, который возникает как защитная реакция при скоплении в гортани, трахее и бронхах слизи или при попадании в них инородного тела. При этом раздражаются особо чувствительные рефлексогенные зоны, в частности, в местах ветвления бронхов, в области бифуркации трахеи и в межчерпаловидном пространстве гортани. Такие же рефлексогенные зоны, провоцирующие кашель, локализуются в слизистой оболочке носа, зева, в плевре и др. При расспросе больных нужно выяснить характер кашля, его продолжительность и время появления, громкость и тембр. По характеру кашель может быть сухим (без выделения мокроты) и влажным (с выделением мокроты). При ларингите, сухом плеврите, сдавлении главных бронхов лимфоузлами или метастазами рака бывает только сухой кашель. Такие заболевания, как бронхиты, туберкулез легких, пневмосклероз, абсцесс, бронхогенный рак легких в начале своего развития могут вызывать только сухой кашель, а в дальнейшем – с выделением мокроты. При наличии мокроты необходимо выяснить ее количество в течение суток, в какое время суток и в каком положении больного она лучше отходит, характер мокроты, ее цвет и запах. Утренний кашель появляется у лиц, страдающих хроническим бронхитом, бронхоэктатической болезнью, абсцессом легкого и кавернозным туберкулезом легких. Обусловлен такой кашель скоплением ночью в полостях бронхов или легких мокроты, которая вызовет раздражение рефлексогенных зон и кашель. В зависимости от тяжести воспалительного процесса у больных с указанной патологией суточное количество мокроты может колебаться от 10-15 мл до 2 л. При расположении полостных образований в одном легком отхождение мокроты облегчается в положении больного на противоположном боку. Часто такие больные для облегчения отхождения мокроты занимают постуральные позы (на здоровом боку с опущенной вниз головой). При бронхитах и пневмониях кашель усиливается вечером («вечерний» кашель). «Ночной» кашель наблюдается при туберкулезе, лимфогранулематозе или злокачественных новообразованиях. По продолжительности кашель бывает постоянным и периодическим. Постоянный кашель наблюдается реже: при воспалении гортани, бронхов, при бронхогенном раке легкого или метастазах в лимфоузлы средостения, некоторых формах туберкулеза легких. Периодический кашель наблюдается чаше: при гриппе, ОРВИ, пневмонии, хронических бронхитах, особенно в стадии обострения. По громкости и тембру различают громкий, «лающий» кашель – при коклюше, сдавлении трахеи загрудинным зобом или опухолью, поражении гортани; тихий кашель или покашливание в первой стадии крупозной пневмонии, при сухом плеврите, в начальной стадии туберкулеза легких. При воспалении голосовых связок кашель становится сильным, а при изъязвлении их – беззвучным. Кровохарканье – (haеmoptoe) – выделение крови с мокротой во время кашля. Кровохарканье может появиться как при заболеваниях легких (рак, туберкулез, вирусная пневмония, абсцесс и гангрена легких, бронхоэктатическая болезнь, актиномикоз, трахеит и ларингит при вирусном гриппе), так и при сердечно-сосудистых заболеваниях (сужение левого атриовентрикулярного отверстия, тромбоз и эмболия легочной артерии). Количество выделяемой с мокротой крови при большинстве заболеваний бывает незначительным, в виде прожилок крови или отдельных сгустков. При туберкулезных кавернах, бронхоэктазах, распадающейся опухоли и инфаркте легкого может наблюдаться и легочное кровотечение. Алая (неизмененная) кровь встречается при туберкулезе легких, бронхогенном раке, бронхоэктатической болезни, актиномикозе легких. При крупозной пневмонии во II стадии заболевания кровь бывает ржавого цвета («ржавая мокрота») за счет распада эритроцитов и образования пигмента гемосидерина. Боли в грудной клетке нужно различать по их происхождению и локализации, по характеру, интенсивности, продолжительности и иррадиации, по связи с актом дыхания, кашлем и положением туловища. Необходимо помнить, что болевой синдром в грудной клетке может быть обусловлен патологическим процессом непосредственно в грудной стенке, плевре, сердце и аорте, а также в результате иррадиации боли при заболеваниях органов брюшной полости. Поэтому практическому врачу при обследовании больных приходится решать вопросы дифференциальной диагностики, помня при этом, что для боли определенного происхождения характерны конкретные клинические признаки. В частности, боли в грудной стенке могут зависеть от повреждения кожи (травма, рожистое воспаление, опоясывающий лишай и др.), мышц (травма, воспаление – миозит), межреберных нервов (грудной радикулит при спондилоартрозе), ребер и костальной плевры (ушибы, переломы, метастазы опухоли, периоститы, сухой плеврит). Боли при заболеваниях органов дыхания в большинстве своем обусловлены раздражением плевры, так как именно плевральные листки имеют наибольшее количество нервных окончаний, в то время как легочная ткань иннервирована слабо. Повреждение плевры возможно при ее воспалении (сухой плеврит), субплевральном воспалении легких (крупозная пневмония, абсцесс, туберкулез), инфаркте легкого, при метастазах опухоли в плевру или развитии в ней первичного опухолевого процесса, при травме (спонтанный пневмоторакс, ранение, перелом ребер, при поддиафрагмальном абсцессе и остром панкреатите). При сухом плеврите боль возникает чаще в левой или правой нижнелатеральной части грудной клетки («боль в боку»). При воспалении диафрагмальной плевры боль может ощущаться в животе и симулировать острый холецистит, панкреатит или аппендицит. По характеру плевральная боль чаще колющего характера, а при диафрагмальном плеврите и спонтанном пневмотораксе – острая, интенсивная. Она усиливается при глубоком дыхании, кашле и в положении на здоровом боку. В этом положении увеличиваются движения пораженной стороны грудной клетки, вследствие чего усиливается трение воспаленных шероховатых плевральных листков; при лежании на больной стороне боль в боку становится слабее, так как уменьшается ее дыхательная экскурсия. Боли при миозите грудных мышц чаще локализуются в области больших грудных мышц, носят разлитой характер, усиливаются при движениях и при пальпации. При переломе ребер боли носят строго локальный характер, резко усиливаются при движениях, кашле, пальпации (симптом «электрического звонка»), а также в положении на больной стороне. При осторожной пальпации предполагаемого места перелома можно выявить реберную крепитацию. При межреберных миозитах и невралгиях боль выявляется в межреберных промежутках, особенно при пальпации по ходу сосудисто-нервного пучка. При заболеваниях сердца и сосудов боль локализуется за грудиной или в области сердца, возникает при физической или эмоциональной нагрузках, иррадиирует в левое плечо, левую лопатку, нижнюю челюсть слева, длится от нескольких секунд до 20 минут, давящего или сжимающего характера, быстро снимается после приема нитроглицерина, не связана с кашлем, не зависит от глубины дыхания, движений туловища. Осмотр грудной клетки Прежде чем изложить информацию, получаемую при осмотре грудной клетки, целесообразно остановиться на так называемых «опознавательных точках», ориентирах, топографических линиях, которые позволяют врачу быстрее определить верхние и нижние границы легких, проекцию долей легкого на грудную клетку и т.д. В частности, на поверхности грудной клетки проводят условно вертикальные топографические линии, по которым определяют нижние границы легких (рис. 12 и 13). 1. передняя срединная линия проходит по середине грудины (linea mediana anterior); 2. по краю грудины проходит грудинная линия – правая и левая (linea sternalis sinistra et dextra); 3. на средине расстояния между срединно-ключичной и грудинной линиями проходит окологрудинная линия (linea parasternalia sinistra et dextra); 4. через средину ключицы с обеих сторон проходит срединно-ключичная линия (linea medioclaviculris sinistra et dextra). У мужчин она проходит через сосок и поэтому ее часто называют сосковой линией (linea mamilaris); 5. спереди ограничивает подмышечную ямку передняя подмышечная линия (linea axillaris anterior sinistra et dextra); 6. через средину подмышечной ямки проходит средняя подмышечная линия (linea axillaris media sinistra et dextra); 7. сзади подмышечную ямку ограничивает задняя подмышечная линия (linea axillaris posterior sinistra et dextra); 8. через угол лопатки проходит лопаточная линия (linea scapularis sinistra et dextra); 9. на средине расстояния между лопаточной и задней срединной линиями проходит околопозвоночная линия (linea paravertebralis sinistra et dextra); 10. задняя срединная линия (linea mediana posterios), которая проходит через остистые отростки позвонков. Ее иногда называют позвоночной линией (linea vertebralis). На задней поверхности грудной клетки такими ориентирами условно могут быть:
Рис.12. Топографические линии передней поверхности грудной клетки
Именно от углов лопаток (что равноценно VII ребрам) ведется счет нижележащих ребер и межреберий при определении нижней границы легкого по лопаточной, паравертебральной и задней подмышечной линиям. В других местах по задней поверхности пальпация ребер и межреберий затруднена из-за хорошо развитой мускулатуры, а часто и жировой клетчатки. Как уже упоминалось выше, при диагностике заболеваний легких очагового характера (пневмонии, абсцессы) необходимо определять, в какой доле, а иногда и сегменте легкого находится этот очаг. Рис.13. Топографические линии на боковой поверхности грудной клетки
В связи с этим врач
должен знать проекцию долей легкого на грудную клетку, по задней, боковой и передней поверхности. Представление об этом дает линия, проведенная по грудной клетке по определенным правилам справа и слева. Начало этой линии справа находится на уровне остистого отростка III грудного позвонка. Затем по задней поверхности справа эта линия спускается косо вниз, пересекает наружный край лопатки на границе нижней и средней трети, доходит до задней подмышечной линии и пересекает ее на уровне IV ребра. В этой точке линия разделяется на две ветви: верхняя является продолжением основной линии, идет по IV ребру и оканчивается на передней поверхности у правого края грудины. Сверху от этой линии по задней, боковой и передней поверхности грудной клетки проецируется верхняя доля легкого. Вторая ветвь линии от IV ребра по задней подмышечной линии продолжается дальше, опускается косо вниз до VI ребра и оканчивается на передней поверхности грудной клетки по среднеключичной линии. Эта линия ограничивает по боковой и передней поверхности среднюю долю легкого. Таким образом, на задней поверхности грудной клетки справа сверху и снизу от этой линии проецируются верхняя и нижняя доли: на боковой поверхности справа – верхняя, средняя и небольшая часть нижней доли; на передней поверхности – верхняя и средняя доли. Слева эта линия так же начинаясь от остистого отростка III грудного позвонка, идет таким же образом, как и справа до средней подмышечной линии на уровне IV ребра, однако здесь она не раздваивается, а опускается вниз и влево до VI ребра по среднеключичной линии. Таким образом, на заднюю поверхность грудной клетки слева проецируются верхняя и нижняя доли, на боковую поверхность слева – верхняя и нижняя, на переднюю поверхность – только верхняя доля. А теперь рассмотрим более подробно вопросы, касающиеся осмотра грудной клетки. Его лучше проводить в положении больного стоя или сидя с обнаженным до пояса туловищем, равномерно освещенным со всех сторон. Осмотр грудной клеткиможно разделить на две составляющие: статический и динамический. Статический осмотр - осмотр деталей грудной клетки без учета акта дыхания, включает в себя характеристику надключичных и подключичных ямок (выражены, сглажены или выбухают), расположение ключиц, ребер (косой, горизонтальный), состояние межреберных промежутков, характеристику надчревного угла и угла Людовика, расположение лопаток. Необходимо оценить симметричность грудной клетки, её размеры (соотношение переднезаднего и бокового размеров). По совокупности этих признаков мы определяем форму грудной клетки. Грудная клетка по своей форме может быть нормальной или патологической. Нормальная грудная клетка наблюдается у людей правильного телосложения. Половины грудной клетки симметричны, ключицы и лопатки находятся на одном уровне, надключичные ямки одинаково выражены с обеих сторон. Соответственно типам конструкции различают три формы нормальной грудной клетки: нормостеническую, астеническую и гиперстеническую. Астеническая грудная клетка (у лиц астенического телосложения) удлинена, узкая и плоская. Надключичные и подключичные ямки отчетливо выражены, глубокие, угол соединения грудины с ее рукояткой не выражен. Эпигастральный угол меньше 90º. Ребра в боковых отделах приобретают более вертикальное направление, Х ребро не прикреплено к реберной дуге. Межреберные промежутки широкие. Отношение переднезаднего размера к боковому (грудной индекс) – меньше 0,65. Лопатки отстают от поверхности грудной клетки – крыловидные лопатки (scapulae alatae). Гиперстеническая грудная клетка (у лиц гиперстенического телосложения): переднезадний размер ее приближается к боковому; надключичные и подключичные ямки сглажены, иногда выбухают за счет жировой клетчатки; угол соединения тела и рукоятки грудины хорошо выражен; эпигастральный угол больше 90º. Направление ребер в боковых отделах грудной клетки приближается к горизонтальному, межреберные промежутки узкие, лопатки плотно прилегают к грудной клетке. Отношение переднезаднего размера к боковому больше 0,75. Нормостеническая (коническая) грудная клетка (у людей нормостенического телосложения). Она занимает промежуточное положение между астенической и гиперстенической формой грудной клетки. Отношение переднезаднего размера к боковому 0,65 – 0,75, надчревный угол - 90º. Патологические формы грудной клетки Эмфизематозная (бочкообразная ) грудная клетка (рис.14) напоминает гиперстеническую. Межреберные промежутки, в отличие от гиперстенической, широкие, над и подключичные ямки сглажены или выбухают за счет вздутия верхушек легких. Грудной индекс иногда больше 1,0 за счет увеличения переднезаднего размера. Грудная клетка напоминает бочку. Возникает она у больных с эмфиземой легких, при которой уменьшается эластичность легочной ткани, возрастает ее воздушность, т.е. увеличивается объем легких. Паралитическая грудная клетка (рис.15) напоминает измененную астеническую грудную клетку. Уменьшается переднезадний размер, грудная клетка плоская. Она бывает у сильно истощенных людей и у больных, длительно болеющих туберкулезом легких. В этих случаях легкое сморщивается и уменьшается в размерах. Часто она может быть асимметричной (одна половина меньше другой). Рахитическая (килевидная, куриная) грудная клетка характеризуется выраженным удлинением переднезаднего размера ее за счет выступающей вперед грудины в виде киля корабля. В детском возрасте в местах перехода костной части ребра в хрящевую наблюдаются утолщения («рахитические четки»). Иногда реберные дуги загнуты кверху (симптом «фетровой шляпы»). Воронкообразная грудная клетка характеризуется воронкообразным вдавлением в нижней части грудины. Она возникает в результате врожденной аномалии развития грудины или от длительных давлений на грудину («грудь сапожника»), Ладьевидная грудная клетка отличается от воронкообразной тем, что углубление по форме схожее с углублением лодки, располагается преимущественно в верхней и средней части передней поверхности грудины. Она описана при редком заболевании спинного мозга – сирингомиелии. Деформацию грудной клетки можно наблюдать и при искривлении позвоночника после травмы, при туберкулезе позвоночника, болезни Бехтерева и др. Различают 4 варианта его искривления: 1) искривление в боковых направлениях – сколиоз (scoliosis); 2) искривление назад с образованием горба (gibbus) – кифоз (kyphosis); 3) искривление вперед – лордоз (lordosis); 4) сочетание искривления позвоночника в сторону и кзади – кифосколиоз (kyphoscoliosis). Отсюда – кифосколиотическая грудная клетка (рис.16).
Рис.14. Эмфизематозная форма Рис.15. Паралитическая форма грудной клетки грудной клетки
Рис.16. Кифосколиотическая грудная клетка У призывников с выраженной воронкообразной формой грудной клетки необходимо определять функцию внешнего дыхания (ЖЕЛ, МОД, МВЛ). В зависимости от степени выраженности отклонений в этих параметрах они признаются ограниченно годными или не годными к строевой службе. Большое клиническое значение имеет асимметричное увеличение или уменьшение одной из половин грудной клетки. Уменьшение объема одной из половин грудной клетки может быть обусловлено: а) обтурацией (закупоркой) центрального бронха растущей опухолью или инородным телом, в результате чего развивается обтурационный ателектаз (спадение, коллабирование) легкого; б) сморщивающимися процессами в легком (диффузный или крупноочаговый пневмосклероз или цирроз легкого – разрастание грубой волокнистой соединительной ткани после неразрешившихся пневмоний; рак легкого, туберкулез); в) хирургическим удалением доли (лобэктомия) или всего легкого (пульмонэктомия), после торакопластики; г) спаечным процессом в плевральной полости с образованием грубых шварт после плохо рассосавшихся экссудативных плевритов; д) деформацией самой грудной клетки после травм, ожогов, резекций ребер. Увеличение одной половины грудной клетки чаще всего связано с накоплением в плевральной полости различных жидкостей – не воспалительной (транссудата), воспалительной (экссудата), крови (гематоракс) или воздуха (пневмоторакс). При тяжелой крупозной пневмонии с вовлечением двух долей в результате выраженного воспалительного отека легкого так же может увеличиваться половина грудной клетки на стороне поражения.
|
||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-26; просмотров: 618; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 13.59.36.36 (0.011 с.) |



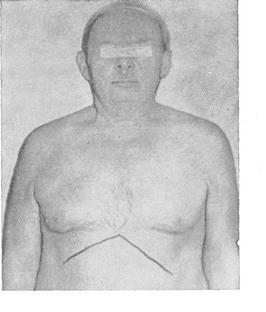

 Перечисленные патологические формы грудной клетки, особенно воронкообразная, кифосколиотическая, рахитическая, сопровождающиеся иногда значительной деформацией грудной клетки, должны ассоциироваться врачом с возможным нарушением функции легких и сердца. В частности, при выраженных кифосколиозах сердце и легкие находятся в грудной клетке в порочном положении, что нарушает нормальный газообмен в легких. Такие больные чаще болеют бронхитами, пневмониями, у них рано развивается дыхательная недостаточность. Из-за нарушения топографических соотношений крупных сосудов и сердца у таких больных рано нарушается кровообращение по большому кругу кровообращения, развивается признаки так называемого «кифосколиотического сердца», такие пациенты рано умирают от прогрессирующей сердечной недостаточности.
Перечисленные патологические формы грудной клетки, особенно воронкообразная, кифосколиотическая, рахитическая, сопровождающиеся иногда значительной деформацией грудной клетки, должны ассоциироваться врачом с возможным нарушением функции легких и сердца. В частности, при выраженных кифосколиозах сердце и легкие находятся в грудной клетке в порочном положении, что нарушает нормальный газообмен в легких. Такие больные чаще болеют бронхитами, пневмониями, у них рано развивается дыхательная недостаточность. Из-за нарушения топографических соотношений крупных сосудов и сердца у таких больных рано нарушается кровообращение по большому кругу кровообращения, развивается признаки так называемого «кифосколиотического сердца», такие пациенты рано умирают от прогрессирующей сердечной недостаточности.


