Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Острая Сосудистая недостаточностьСодержание книги
Поиск на нашем сайте
Этиопатогенез. Острая сосудистая недостаточность – это нарушение нормального соотношения между емкостью сосудистого русла и объемом циркулирующей крови. Сосудистая недостаточность развивается при уменьшении массы крови (кровопотеря, обезвоживание организма) и при падении сосудистого тонуса. Причины падения сосудистого тонуса: 1) Рефлекторные нарушения вазомоторной иннервации сосудов при травмах, инфаркте миокарда, эмболии легочной артерии. 2) Нарушения вазомоторной иннервации церебрального происхождения (при гиперкапнии, острой гипоксии межуточного мозга, психогенных реакциях). 3) Парез сосудов токсического происхождения, который наблюдается при многих инфекциях и интоксикациях. Основные формы острой сосудистой недостаточности: обморок, коллапс, шок. Обморок (syncope) – внезапно развивающееся патологическое состояние, характеризующееся резким ухудшением самочувствия, тягостными переживаниями дискомфорта, нарастающей слабостью, вегетативно-сосудистыми расстройствами, снижением мышечного тонуса и обычно сопровождающееся кратковременным нарушением сознания и падением АД. Возникновение обморока связывают с острым расстройством метаболизма ткани мозга вследствие глубокой гипоксии или возникновением условий, затрудняющих утилизацию тканью мозга кислорода (например, при гипогликемии). Обморок может быть обусловлен воздействием различных факторов, вызывающих преходящий спазм сосудов головного мозга, в том числе отрицательными эмоциями в связи с испугом, неприятным зрелищем, конфликтной ситуацией (психогенный обморок); болью (болевой обморок); применением некоторых лекарств, например ганглиоблокаторов; раздражением некоторых рецепторных зон, например синокаротидной области (синокаротидный обморок); вестибулярного аппарата и др. Он может возникнуть и у практически здоровых лиц, но временно ослабленных перенесенным заболеванием, эндогенными или экзогенными интоксикациями; при длительном неподвижном стоянии или быстром вставании из горизонтального положения (ортостатический обморок); при многих заболеваниях сердечно-сосудистой системы, особенно при нарушениях ритма и проводимости сердца; при низком содержании кислорода во вдыхаемом воздухе и др. состояниях. Обморок имеет три последовательно сменяющих друг друга стадии: 1. предвестников (предобморочное состояние); 2. нарушения сознания; 3. восстановительный период. Стадия предвестников начинается с ощущения дискомфорта, нарастающей слабости, головокружения, тошноты, неприятных ощущений в области сердца и живота и завершается потемнением в глазах, появлением шума или звона в ушах, снижением внимания, ощущением «уплывания почвы из-под ног», проваливания. При этом отмечается побледнение кожи и слизистых оболочек, неустойчивость пульса, дыхания и АД, повышенная потливость (гипергидроз и снижение мышечного тонуса). Эта стадия продолжается несколько секунд (реже - до минуты). Больные обычно успевают пожаловаться на ухудшение самочувствия, а иногда даже прилечь, принять необходимые лекарства, что в ряде случаев может предотвратить дальнейшее развитие обморока. При неблагоприятном развитии обморока общее состояние продолжает быстро ухудшаться, наступает резкое побледнение кожи, глубокое снижение мышечного тонуса, больной падает, наступает потеря сознания. В случае абортивного течения обморока может наступить лишь кратковременное, частичное «сужение» сознания, нарушение ориентировки или умеренная оглушеность. При легких обмороках сознание утрачивается на несколько секунд, при глубоких – на несколько минут (в редких случаях до 30-40 мин). Больные в контакт не вступают, тело их неподвижно, глаза закрыты, зрачки расширены, реакция их на свет замедленна, рефлекс с роговицы отсутствует. Пульс слабый, едва определяется, часто редкий, дыхание поверхностное, АД снижено (менее 95/55 мм.рт.ст.), могут наблюдаться кратковременные тонические (реже клоническими) судороги. Восстановление сознания происходит в течение нескольких секунд. Полное восстановление функций и нормализация самочувствия занимает от нескольких минут до нескольких часов в зависимости от тяжести перенесенного обморока (восстановительный период). При этом симптомы органического поражения нервной системы отсутствуют. Коллапс (латинский collapses – упавший, ослабевший) – остро развивающаяся сосудистая недостаточность, характеризующаяся в первую очередь падением сосудистого тонуса, а также острым уменьшением объема циркулирующей крови. При этом происходит уменьшение притока венозной крови к сердцу, снижение сердечного выброса, падение артериального и венозного давления, нарушается кровоснабжение тканей и обмен веществ, возникает гипоксия головного мозга, угнетаются жизненно важные функции организма. Коллапс развивается как осложнение чаще при тяжелых заболеваниях и патологических состояниях. Чаще всего коллапс развивается при интоксикациях и острых инфекционных заболеваниях, острой массивной кровопотере (геморрагический коллапс), при работе в условиях пониженного содержания кислорода во вдыхаемом воздухе (гипоксический коллапс), при резком вставании из горизонтального положения (ортостатической коллапс у детей). Коллапс развивается чаще остро, внезапно. При всех формах коллапса сознание больного сохранено, но он безучастен к окружающему, нередко жалуется на чувство тоски и угнетенности, на головокружение, ослабление зрения, шум в ушах, жажду. Кожные покровы бледнеют, слизистая оболочка губ, кончик носа, пальцы рук и ног приобретают цианотичный оттенок. Тургор тканей снижается, кожа становится мраморной, лицо землистого цвета, покрывается холодным липким потом, язык сухой. Температура тела часто понижена, больные жалуются на холод и зябкость. Дыхание поверхностное, учащенное, реже замедленное. Пульс малый, мягкий, учащенный, часто неправильный, на лучевых артериях иногда определяется с трудом или отсутствует. АД понижено до 70-60 мм.рт.ст. Поверхностные вены спадаются, понижаются скорость кровотока, периферическое и центральное венозное давление. Со стороны сердца отмечается глухость тонов, иногда аритмия. Шок – сложный, фазово развивающийся патологический процесс, возникающий вследствие расстройства нейрогуморальной регуляции, вызванный экстремальными воздействиями (механическая травма, ожог, электротравма и т.п.) и характеризующийся резким уменьшением кровоснабжения тканей, непропорциональным уровню обменных процессов, гипоксией и угнетением функций организма. Шок проявляется клиническим синдромом, характеризующимся эмоциональной заторможенностью, гиподинамией, гипорефлексией, гипотермией, артериальной гипотензией, тахикардией, одышкой, олигурией и др. Выделяют следующие виды шока: травматический, ожоговый, шок при электротравме, кардиогенный, посттрансфузионный, анафилактический, гемолитический, токсический (бактериальный, инфекционно-токсический) и др. По степени тяжести различают: легкий (I степени), шок средней тяжести (ІІ степени) и тяжелый (III степени). В течение шока различают эректильную и торпидную фазы. Эректильная фаза наступает непосредственно вслед за экстремальным воздействием и характеризуется генерализованным возбуждением центральной нервной системы, интенсификацией обмена веществ, усилением деятельности некоторых желез внутренней секреции. Эта фаза кратковременна и редко улавливается в клинической практике. Торпидная фаза характеризуется выраженным торможением ЦНС, нарушением функций сердечно-сосудистой системы, развитием дыхательной недостаточности и гипоксии. Классическое описание этой фазы шока принадлежит Н.И. Пирогову: «С оторванной рукой или ногой… лежит такой окоченелый неподвижно; он не кричит, не жалуется, не принимает ни в чем участия и ничего не требует; тело его холодно, лицо бледно, как у трупа; взгляд неподвижный и обращен вдаль, пульс – как нитка, едва заметен под пальцем… На вопросы или вовсе не отвечает, или про себя чуть слышным шепотом; дыхание также едва приметно…» При шоке резко снижается систолическое АД (до 70-60 мм.рт.ст. и ниже), диастолическое может вообще не определяться. Тахикардия. Резко падает центральное венозное давление. В связи с нарушением системного кровообращения резко снижается функция печени, почек и других систем, нарушается ионный баланс крови, кислотно-щелочное равновесие.
Желудочно-кишечный тракт
МЕТОДИКА И ОСОБЕННОСТИ НЕПОСРЕДСТВЕННОГО ОБСЛЕДОВАНИЯ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
Субъективное обследование больного Субъективное обследование больных с заболеваниями органов пищеварения включает такие традиционные разделы как: - паспортная часть, - жалобы больного, - история (анамнез) настоящего заболевания, - история (анамнез) жизни больного. Жалобы больного Жалобы больных с заболеваниями желудочно-кишечного тракта (ЖКТ) самые разнообразные и зависят от того, какой отдел пищеварительного тракта вовлечен в патологический процесс. К жалобам, характерным для заболеваний пищевода, относятся дисфагия, боль по ходу пищевода (одинофагия), изжога, пищеводная рвота и пищеводное кровотечение. Дисфаги я – это затруднение или невозможность полностью проглотить принятую пищу. Различают орофарингеальную (ротоглоточную) и эзофагеальную (пищеводную) дисфагии. Орофарингеальная дисфагия возникает при самых первых глотательных движениях и часто сочетается с попаданием пищи в полость носа, гортань. При этом у больного появляется кашель. Бывает она при некоторых заболеваниях ротовой полости, гортани или чаще при поражении нервной системы. Эзофагеальная дисфагия возникает, как правило, после нескольких глотательных актов и сопровождается неприятными ощущениями по ходу пищевода. Этот вид дисфагии встречается при раке пищевода, рубцевании после ожога пищевода щелочами или кислотами, язве пищевода. Кроме этого дисфагия может наблюдаться и при сдавлении пищевода аневризмой аорты или опухолью средостения. В отличие от дисфагии, вызванной органическими заболеваниями, выделяют еще и функциональную дисфагию вследствие спазма пищевода, дискинезии пищевода, ахалазии кардии (нарушении расслабления кардиального сфинктера). Отграничить эти две формы друг от друга можно на основании тщательного расспроса больного и инструментальных методов исследования. При органической дисфагии затруднение глотания пищи по пищеводу носит, как правило, постоянный характер. При прогрессировании заболевания, которое вызвало явления дисфагии, наблюдается постепенное нарастание ее вплоть до полной задержки не только твердой, но и жидкой пищи. Для функциональной дисфагии характерным является затруднение глотания жидкой пищи, воды, тогда как твердая пища проходит свободно. Часто функциональная дисфагия носит непостоянный характер, появляется при каких либо стрессовых ситуациях. Однако следует помнить, что диагноз функциональной дисфагии правомочен только после тщательного инструментального обследования и исключения всех органических причин заболевания. Дисфагия может сочетаться с болевыми ощущениями по ходу пищевода (одинофагия). Это бывает при ожогах слизистой оболочки пищевода, воспалении пищевода (эзофагите), опухолях пищевода и средостения. При резком сужении пищевода обычно появляется пищеводная рвота. Она отличается от желудочной тем, что рвотные массы имеют щелочную реакцию и содержат неизмененные кусочки пищи. Кроме этого рвоте не предшествует тошнота и у больного обязательно наблюдается дисфагия. Примесь крови к рвотным массам наблюдается при распаде опухоли, язве пищевода. Обильное кровотечение может возникнуть вследствие разрыва варикозно расширенных вен пищевода. Это бывает при циррозе печени. Изжога (pyrosis). Изжогой называется ощущение сильного жжения в пищеводе, которое больной ощущает за грудиной. Основной причиной изжоги следует считать заброс содержимого желудка в пищевод (гастроэзофагальный рефлюкс). Несколько чаще изжога бывает при повышенной кислотности желудочного сока, но она может быть и при пониженной кислотности. Причиной ее также является недостаточность кардиального сфинктера. В результате этого желудочное содержимое при наклонах туловища и в горизонтальном положении больного попадает в пищевод. Содержащаяся в желудочном соке кислота раздражает слизистую пищевода и вызывает чувство жжения. При заболеваниях желудка основными жалобами являются боль в подложечной области, чуство жжения в эпигастрии, тошнота, рвота, нарушение аппетита. При наличии боли необходимо уточнить точную локализацию ее, иррадиацию, выяснить характер и условия, при которых она возникает (найти связь со временем приема пищи, характером пищи). По времени появления болей их условно разделяют на «ранние боли» – возникающие сразу после еды или спустя 10-30 минут после еды и поздние боли – спустя 1-2 часа после еды. Кроме этого могут быть «голодные боли» – боли натощак. Важно также установить, после чего проходят боли. Так, например, при заболеваниях желудка, сопровождающихся повышенной кислотностью желудочного содержимого, боли успокаиваются после приема пищи, искусственно вызванной рвоты, приема раствора соды. Отрыжка – это внезапно наступающее попадание в рот содержимого желудка. Отрыжка бывает воздухом (eructatio) или пищей (regurgitatio). Отрыжка воздухом может быть у людей при привычным заглатыванием воздуха (аэрофагия). Следует заметить, что заглатывание воздуха во время еды и питья является нормальным физиологическим процессом. Этот воздух выпускается во время периодического расслабления нижнего пищеводного сфинктера. Поэтому отрыжка может считаться расстройством тогда, когда она начинает причинять беспокойство больному. Такая чрезмерная отрыжка может наблюдаться при гастроэзофагеальной рефлюксной болезни. Кроме этого иногда отрыжка воздухом может быть и при усиленных процессах брожения в желудке с образованием газов. Руминационный синдром – это состояние, характеризующееся повторяющимися, самопроизвольными регургитациями недавно съеденной пищи в ротовую полость с последующим повторным пережевыванием и проглатыванием или выплевыванием. Важно отметить, что регургитация не вызывается тошнотой, регургитационное содержимое содержит различимую пищу с приятным вкусом. Остановка процесса происходит, когда регургитационное содержимое становится кислым. Тошнота (nausea). Она часто предшествует рвоте, но может быть и без нее. Это рефлекторный акт, связанный с раздражением блуждающего нерва. Механизм тошноты до конца не выяснен. Проявляется тошнота своеобразным трудно определяемым неприятным чувством давления в эпигастральной области, неприятным ощущением надвигающейся потребности во рвоте. Она может сочетаться с общей слабостью, головокружением, сильным слюноотделением (саливацией). Она встречается часто и без всякой связи с заболеванием желудка. Например, тошнота бывает при токсикозе беременных, почечной недостаточности, нарушении мозгового кровообращения. Рвота (vomitus) является часто встречаемой жалобой. Она может встречаться при различных заболеваниях желудка (острый и хронический гастриты, язвенная болезнь желудка и двенадцатиперстной кишки, стеноз привратника, рак желудка). Однако она может возникнуть и при других заболеваниях, не имеющих отношения к заболеванию самого желудка. Различают: 1) Рвоту нервного (центрального) происхождения (опухоли головного мозга, менингит, черепно-мозговая травма, повышение внутричерепного давления и др.). 2) Рвоту висцерального происхождения (периферическая, рефлекторная). Наблюдается при язвенной болезни желудка и 12-перстной кишки, остром холецистите, желчнокаменной болезни. 3) Гематогенно-токсическую рвоту. Наблюдается при уремии, различных интоксикациях и отравлениях. Во многих случаях в механизме возникновении рвоты принимают участие различные причины. При рвоте у больного необходимо уточнить характер рвотных масс, приносит рвота облегчение или нет. При расспросе надо уделить внимание состоянию аппетита у больного. При пониженной кислотообразующей функции желудка аппетит бывает чаще пониженным, тогда как при заболеваниях желудка, сопровождающихся повышением кислотности желудочного сока, он обычно повышен. Полное отсутствие аппетита (анорексия) и особенно отвращение к мясным продуктам характерно для рака желудка. Одновременно с потерей аппетита эти больные жалуются на похудание. В настоящее время в зарубежной гастроэнтерологической практике очень широко используется термин желудочной диспепсии. Под синдромом желудочной диспепсии понимают симптомокомплекс, включающий в себя боли в эпигастральной области, эпигастральное жжение, чувство переполнения в подложечной области после еды, быстрое насыщение. В старой отечественной литературе в это понятие вкладывался несколько иной смысл. При клиническом обследовании больного врач может уже условно выделить два принципиально отличных вида желудочной диспепсии: - органическая - в ее основе лежат такие болезни, как язвенная болезнь желудка, хронический гастрит, рак желудка и др.; - функциональная диспепсия - симптомы, относящиеся к гастродуоденальной области, при отсутствии каких-либо органических, системных или метаболических заболеваний, которые могли бы объяснить эти проявления (Римский III Консенсус, 2005). В настоящее время выделяют следующие виды функциональной диспепсии: 1. Диспепсические симптомы, вызываемые приемом пищи (постпрандиальные диспептические симптомы), которые включают быстрое насыщение и чувство переполнения в эпигастрии после еды. Данные симптомы должны отмечаться, по меньшей мере, несколько раз в неделю. 2. Эпигастральный болевой синдром. Это боль или жжение, локализованное в эпигастрии, как минимум умеренной интенсивности с частотой не менее одного раза в неделю. При этом важно отметить, что нет генерализованной боли или боли локализующейся в других отделах живота, или грудной клетки. Нет улучшения после дефекации или отхождения газов. Боль обычно появляется или, наоборот, уменьшается после приема пищи, но может возникнуть и натощак. При заболеваниях кишечника основными жалобами являются болевые ощущения по ходу кишечника, вздутие живота (метеоризм), понос, запор и иногда кишечные кровотечения. Боли в кишечнике могут быть вызваны резким спазмом кишечной мускулатуры, например при острых воспалительных процессах в тонкой и толстой кишке. Они могут быть также обусловлены резким растяжением кишки в результате непроходимости кишечника или наличия в нем большого количества газа. Важно выяснить локализацию болей. Возникновение их в левой подвздошной области встречается при заболеваниях сигмовидной кишки, в правой - при заболеваниях слепой кишки, аппендиците. Боли в средине живота характерны для заболеваний тонких кишок. Боли при акте дефекации наблюдаются при заболевании прямой кишки (геморрой, трещины заднего прохода, рак прямой или сигмовидной кишки) и сопровождаются выделением алой крови. Если кишечное кровотечение происходит из верхних отделов кишечника, что чаще бывает при язвенной болезни 12-перстной кишки, испражнения приобретают темную дегтеобразную окраску (melaena). Запор характеризуется малой частотой дефекации (три и менее раз в неделю), низкой продуктивностью ее, наличием уплотненного непластичного стула, необходимостью приложения дополнительных усилий для опорожнения кишечника. Понос (диарея) характеризуется повышенной частотой стула в сутки (более двух раз), наличием неоформленного или жидкого стула. (Более подробно об нарушения стула смотри ниже.) История настоящего заболевания При собирании анамнеза у больных с заболеваниями органов пищеварения необходимо расспросить их о том, как началось заболевание и какими симптомами оно проявлялось. Далее подробно выяснить обращался ли больной за медицинской помощью, какое проводилось обследование и лечение, его самочувствие после лечения. Необходимо выяснить характер течения заболевания, наличие обострений в его течении, лечение амбулаторное или стационарное. Очень подробно необходимо выяснить время, характер (симптомы) последнего ухудшения состояния больного. История жизни больного Большое значение в развитии ряда заболеваний желудка и кишечника имеют нерегулярное питание, систематический прием острой, очень горячей пищи, частое употребление алкоголя и курение. Важно выявление профессиональных вредностей (частые стрессы, контакт с токсическими веществами на производстве, например, заглатывание металлической пыли). Так, например, частые стрессы, курение могут послужить факторами, способствующими формированию язвенной болезни при наследственной предрасположенности к этому заболеванию. Поэтому очень важен анализ наследственности больного, т.к. общеизвестно что, многие заболевания желудочно-кишечного тракта имеют генетическую предрасположенность. Однако в реализации этого генетического дефекта играют определенное значение вышеперечисленные неблагоприятные факторы внешней среды. Следует так же отметить, что длительный прием некоторых лекарственных веществ могут вызывать не только нарушение пищеварения, но и способствовать развитию ряда заболеваний ЖКТ. Речь идет о нестероидных противовоспалительных средствах, антибиотиках и других лекарственных препаратах.
Объективное обследование больного Осмотр больного с заболеваниями органов пищеварения проводится по общепринятой схеме. Осмотр кожных покровов, слизистых, подкожно-жирового слоя. При осмотре кожных покровов и слизистых можно выявить выраженную их бледность, например, при обильных кровотечениях из ЖКТ (язвенная болезнь, рак желудка и толстого кишечника). При заболеваниях печени нередко отмечается желтушная окраска кожи (об этом более подробно будет указано в следующих разделах). При раке желудка часто отмечается похудание вплоть до развития раковой кахексии. Нередко при этом появляются дистрофические (гипопротеинемические) отеки на нижних конечностях. Осмотр системы органов пищеварения начинается с полости рта. При осмотре ротовой полости проверяются и оцениваются следующие ее характеристики: Сначала обращают внимание на цвет губ, их влажность, отмечают, имеются ли трещины, высыпания (герпес), изъязвления углов рта, состояние зубов (количество, наличие кариеса, а при отсутствии зубов отмечают их количество и порядковые номера; при наличии нездоровых, кариозных зубов тоже отмечают их количество и порядковые номера). Кариозные зубы - это источник инфекции не только для органов пищеварения. При отсутствии многих зубов страдает акт нормального пережевывания пищи, что нередко способствует заболеваниям желудка, ухудшает их течение. Описывают состояние десен (окраска слизистой, наличие налетов), языка (величина, его окраска, наличие налета, выраженность сосочков, влажность, отпечатки зубов). У здорового человека язык влажный, чистый и розового цвета с сосочками на его поверхности. При заболеваниях ЖКТ он обычно обложен налетом. Так, при хроническом гастрите с резко сниженной секреторной функцией, при раке желудка может наблюдаться “ лакированный ” язык (вследствие атрофии сосочков язык становится гладким). При язвенной болезни желудка, хроническом холецистите, хроническом гастрите язык часто обложен бело-серым налетом, при остром перитоните, остром холецистите сухой и весь обложен налетом, при циррозе печени – ярко-красного цвета («малиновый» язык» ). Осматривают небные миндалины (их величина, форма, окраска слизистой, наличие налетов), окраску остальной слизистой ротовой полости, наличие сыпи и налетов на ней, определяют запах изо-рта при дыхании, который изменяется из-за патологических процессов в полости, гнилостных процессах в желудке, распадающейся раковой опухоли и др.
Осмотр живота. Прежде всего необходимо рассмотреть области живота (рис 59). Выделяют эпигастральную – (1), мезогастральную – (2) и гипогастральную – (3) области живота. В эпигастрии выделяют правую подреберную область (1А), собственно эпигастральную область (1В) и левое подреберье (1С). Мезогастральная область подразделяется на область правого и левого фланка (2А и 2С) и пупочную область (2В). В гипогастриуме выделяют правую и левую подвздошные области (3А и 3С) и надлобковую область (3В). Рис.59. Области живота Осмотр начинают в положении больного лежа на спине, потом обязательно его проводят и в вертикальном положении больного. Определяют форму живота и его величину. У здорового человека форма живота различная в зависимости от конституции. В норме живот слегка выпячен, половины его симметричны, пупок втянут, реберные дуги слегка заметны. Резкое втяжение живота бывает при повышении тонуса брюшных мышц, истощении. Увеличение размеров живота обусловливается чаще всего четырьмя причинами: 1) чрезмерным развитием подкожно-жировой клетчатки при ожирении, 2) вздутием живота – метеоризмом, 3) скоплением жидкости в брюшной полости (асцитом), 4) беременностью. Для выяснения причин общего увеличения живота, данные осмотра нужно дополнять перкуссией и пальпацией. При ожирении брюшная стенка значительно утолщена, пупок втянут. При утолщении брюшной стенки вследствие ее отечности (анасарка) она имеет тестоватую (как тесто) консистенцию и остается ямка на месте надавливания пальцем. При асците отмечается выпячивание пупка, чего не бывает ни при ожирении, ни при метеоризме. Также при асците форма живота меняется в зависимости от перемены положения больного. Стоя живот приобретает отвислый вид из-за скопления жидкости внизу. Лежа он уплощается и приобретает форму “ лягушечьего живота ”. Наиболее надежным способом является перкуссия: над жидкостью определяется тупость, а над петлями кишечника – тимпанический звук. При перемене положения меняются участки тупого и тимпанического звука. Перкуссию проводят при положении больного лежа на спине и на боку. Свободная жидкость в брюшной полости может быть так же выявлена методом флюктуации (рис.60). При этом врач накладывает левую руку на боковую поверхность брюшной стенки, а с противоположной ее стороны наносит короткие, легкие удары пальцами правой руки. Возникающие при этом колебания жидкости передаются на левую руку. При спланхноптозе (опущении внутренних органов) живот приобретает своеобразную форму. Так, в вертикальном положении живот напоминает мешок, причем, в отличие от асцита, в области выпячивания при перкуссии тимпанический звук (при асците – тупой). В некоторых случаях при значительном сужении привратника удается обнаружить видимую перистальтику желудка.
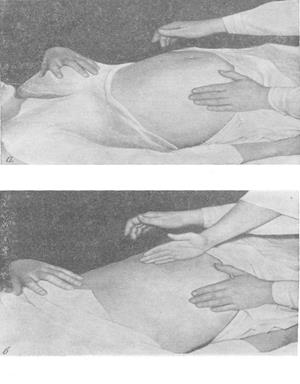
Рис. 60. Выявление асцита методом флюктуации
При осмотре самой брюшной стенки следует обращать внимание на наличие различных высыпаний, рубцов, выраженной венозной сети на коже живота, пигментаций, грыж. Грыжи могут локализоваться в различных местах живота: грыжи белой линии, пупочные, паховые. Обычно они лучше обнаруживаются в вертикальном положении, особенно при натуживании. Понятно, что данные осмотра живота всегда должны дополняться пальпацией. При истощении на брюшной стенке видна сеть тонких кожных вен. Однако при резком затруднении оттока крови по нижней полой вене (тромбоз, сдавление опухолью), а также по воротной вене (тромбоз, цирроз печени, сдавление метастазами рака в воротах печени) в области брюшной стенки может быть густая сеть расширенных подкожных вен. При циррозах печени может наблюдаться выраженная венозная сеть вокруг пупка – “ голова медузы ”(caput medusae). На коже живота могут быть стрии: striae distense – растяжения кожи, которые могут наблюдаться при ожирении, а при беременности striae gravidarum. Место расположения послеоперационных рубцов и их направление указывает на характер перенесенной операции. Участки кожи с пигментацией обычно свидетельствуют о длительном употреблении тепла в этой области. Определенное значение при осмотре живота имеет характеристика дыхательных движений брюшной стенки. У мужчин брюшная стенка лучше участвует в дыхании, чем у женщин. Полное отсутствие движения брюшной стенки при дыхании наблюдается при разлитых перитонитах, местное же отставание ее на ограниченном участке указывает на развитие местного воспалительного процесса (холецистит, аппендицит). Пальпация живота является самым важным методом физикального исследования органов брюшной полости. Для ощупывания живота исследующий садится справа от больного на стуле. Сиденье стула должно находиться на одном уровне с койкой или кушеткой. Больной лежит на спине с низко расположенной головой, руки его вытянуты вдоль туловища, мышцы брюшного пресса должны быть расслабленными, дыхание ровное, спокойное, лучше ртом. Руки врача должны быть теплыми, ногти коротко острижены. Сначала проводится поверхностная (ориентировочная) пальпация живота. Ее цель: 1) изучить степень напряжения брюшной стенки; 2) определить болезненные места (участки); 3) определить наличие в брюшной стенке уплотнений, узлов, опухолей или грыжевых отверстий. При поверхностной пальпации ладонь правой руки ложится плашмя со слегка согнутыми кончиками пальцев на живот больного. Нежно без всякого давления ощупывается мякотью концевых фаланг пальцев стенка живота, постепенно передвигая ладонь с одного места на другое. Обычно начинают с левой подвздошной области, передвигая ладонь против хода часовой стрелки, доходят до правой подвздошной и паховой области, а затем по средней линии идя сверху вниз (от эпигастрия до надлобковой области). Поверхностную пальпацию можно проводить и по симметричным участкам живота начиная сверху.
|
||||||||||
|
Последнее изменение этой страницы: 2016-04-26; просмотров: 340; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.117.74.47 (0.012 с.) |