Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Классификация стадий хлл по J. BenetСодержание книги
Поиск на нашем сайте
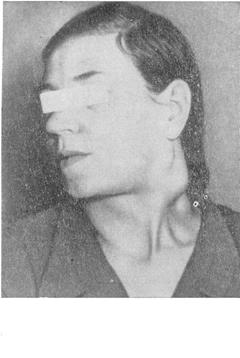
На раннем этапе развития хронического лимфолейкоза клинические симптомы могут отсутствовать, самочувствие больных чаще всего удовлетворительное и диагноз устанавливается на основании случайно произведенного анализа крови. Ретроспективно в течение многих лет в лейкоцитарной формуле отмечается лимфоцитоз порядка 40-50% при нормальном общем количестве лейкоцитов. Первым и основным клиническим признаком хронического лимфолейкоза является лимфаденопатия, характеризующаяся длительным небольшим увеличением шейных и подмышечных лимфоузлов (рис.75). Первоначально лимфатические узлы могут быть почти нормальных размеров, но они увеличиваются при различных инфекциях, например при ангине, патологии зубов, носоглотки, возвращаясь до исходной величины после ликвидации воспалительного процесса. Далее процесс характеризуется более стойким увеличением лимфатических узлов, которые приобретают повышенную плотность и тугоэластическую консистенцию. Большей частью они безболезненны, не спаянные с кожей, не сопровождаются изъязвлениями и нагнояниями. В отдельных случаях хронического лимфолейкоза, сопровождающихся лимфоретикулярной реакцией, лимфатические узлы бывают довольно плотными и болезненными при пальпации.
В начальной стадии хронического лимфолейкоза общее количество лейкоцитов в периферической крови первоначально находится на верхней границе нормы, но затем постепенно увеличивается, не превышая, однако, величин порядка 30-50х109/л. Главный морфологический признак хронического лимфолейкоза – лимфоцитоз и полуразрушенные лимфоциты (тени Боткина-Гумпрехта). Последние представляют слегка поврежденные ядра лимфоцитов, которые образуются в процессе приготовления мазка. Исследование костного мозга выявляет увеличение количества лимфоцитов в миелограмме более 30%.
Рис.75. Лимфаденопатия при хроническом лимфолейкозе Развернутая стадия хронического лимфолейкоза характеризуется прогрессирующим увеличением лимфатических узлов с генерализацией процесса, когда захватываются более чем 2 группы узлов, появление лимфом в коже, а также присоединением рецидивирующих инфекций в различных органах и системах. Лимфомы кожи являются специфическим проявлением хронического лимфолейкоза, связанным с лимфоидной инфильтрацией кожи. Чаще всего это округлые, чувствительные при ощупывании, эластичной консистенции образования, различной величины и локализации. При появлении лимфом в коже шеи и лицевой части головы визуально создается впечатление формирования «львиного» лица (facies leolina) с складчатым утолщением кожи. Помимо лимфом кожи при хроническом лимфолейкозе нередко отмечается лейкемическая лимфодермия, при которой кожа приобретает красную окраску, которая держится почти постоянно. Кожа, как правило, сухая и шелушится. Больные при этом отмечают мучительный зуд. Из неспецифических поражений кожи при хроническом лимфолейкозе следует отметить также эксфолиативную эритродермию, генерализованную экзему, парапсориаз, пузырчатку и herpes zoster. Главным отличием данной патологии при хроническом лимфолейкозе от обычной кожной патологии является одновременное увеличение лимфатических узлов. В развернутую стадию в процесс вовлекаются другие органы и системы. В частности, отсев лимфопролиферативной ткани в миокард и легкие (плевру) может сопровождаться соответствующей симптоматикой. С другой стороны, дыхательная и сердечнососудистая система могут поражаться и банальным воспалительным процессом из-за функциональной неполноценности лимфоцитов и развитием иммунодефицита. Возникновение инфекционных осложнений – одна из характерных особенностей хронического лимфолейкоза. Они возникают на протяжении заболевания у 75-80% больных, имеют склонность к затяжному тяжелому течению и остаются главной непосредственной причиной смерти больных ХЛЛ, иногда даже в отсутствие признаков прогрессирования опухолевого роста. Наиболее часто возникают инфекции дыхательных путей (бронхиты, пневмонии, плевриты). Довольно часты также бактериальные и грибковые инфекции мочевыводящих путей, кожных покровов и мягких тканей с развитием абсцессов и флегмон, herpes zoster. Herpes zoster обусловлен недостатком интерферона, так как при ХЛЛ способность лимфоцитов к его выработке заметно снижена.
Другим важным следствием иммунных нарушений при ХЛЛ является возникновение аутоиммунных осложнений. Наиболее часто развивается аутоимунная гемолитическая анемия, она выявляется у 20-35% больных. Аутоиммунная тромбоцитопения встречается примерно у 2-3% больных, однако она представляет большую опасность, так как резкое снижение тромбоцитов может привести к жизненно опасным кровотечениям. Из других органов в патологический процесс в первую очередь вовлекаются печень и селезенка. Инфильтрация их лимфоидными элементами отмечается почти всегда, однако увеличение их не бывает столь выраженным, как при хроническом миелолейкозе. В связи с их увеличением больные жалуются на боли и тяжесть в левом и правом подреберье. Увеличение медиастинальных лимфоузлов может сопровождаться признаками сдавления верхней полой вены («синдром верхней полой вены»): отек и цианоз лица, шеи («воротник Стокса»), верхней части туловища, переполнение яремных вен. Увеличение мезентериальных лимфоузлов, а также лимфоидная инфильтрация желудка и кишечника сопровождаются болями в животе, признаками желудочной и кишечной диспепсии. Все эти симптомы выявляются на фоне общих проявлений, обусловленных интоксикацией: лихорадка, потливость, боли в костях, кожный зуд, выраженная общая слабость. При лабораторном исследовании периферической крови в развитую стадию заболевания лейкоцитоз может достигать огромных цифр (500-1000 х109/л). При этом от 80 до 99% составляют лимфоциты. Преобладают зрелые формы, но, как правило, обнаруживается 5-10% пролимфоцитов и нередко 1-2% лимфобластов. Как отмечалось ранее, для ХЛЛ характерно наличие в мазке крови теней Гумпрехта-Боткина – полуразрушенных при приготовлении мазка размытых ядер лимфоцитов. При исследовании костномозгового пунктата больного ХЛЛ уже на ранних этапах болезни обнаруживается увеличение числа лимфоцитов до 40-50-60%. При выраженных проявлениях болезни число лимфоцитов нарастает до 70-90-99%. Терминальная стадия хронического лимфолейкоза характеризуется озлокачествлением патологического процесса, развитием цитопенического синдрома (тромбоцитопения, эритропения), который в свою очередь осложняется выраженной анемией, геморрагическими проявлениями. Развивается дистрофия внутренних органов, кахексия, тяжелая интоксикация и сепсис. В эту же стадию часто происходит трансформация лимфолейкоза в лимфосаркому. Саркомный рост лимфоузлов распознают по интенсивному их увеличению, появлению каменистой плотности, инфильтрации и сдавлению окружающих тканей. Он сопровождается повышением температуры и характерной гистологической картиной (выявляются саркомные клетки в биоптате лимфоузла).
ЛЕЙКЕМОИДНЫЕ РЕАКЦИИ Лейкемоидные реакции (л.р.) – патологические реакции крови, сходные с лейкемическими изменениями крови, но отличающиеся от них по патогенезу. Для л.р. не свойствен закономерный для лейкоза прогрессирующий рост злокачественных кроветворных клеток, создающих субстрат опухоли, развивающейся как в кроветворной ткани, так и за ее пределами. Л.р. можно рассматривать как временно наступившие сдвиги в картине крови и исчезающие по мере выздоровления от основного заболевания (обратимые реакции) и как стойкие, глубокие реактивные изменения в кроветворении, сопровождающие тяжелые инкурабельные процессы (необратимые реакции). Лейкемоидные реакции представляют собой реактивные, в известной мере функциональные состояния кроветворного аппарата. Различают несколько фаз в течении л.р.: I - выраженная л.р.; II - фаза спада л.р.; III - фаза нормализации со следовыми реакциями.
Л.р. классифицируют в зависимости от морфологического состава периферической крови, т.е. появления в ней в избыточном количестве тех или иных клеток крови. При этом общее количество лейкоцитов увеличивается до 20-50´109/л, а при лимфоцитарных л.р. до 50-100´109/л. Различают лейкемоидные реакции миелоидного типа, напоминающие острый лейкоз; лимфатические; эозинофильные; моноцитарные реакции; вторичные эритроцитозы; реактивные тромбоцитозы. Приведем этиологические факторы наиболее часто встречающихся лейкемоидных реакций: 1. Причинами л.р. миелоидного типа с картиной крови, соответствующей хроническому миелолейкозу, являются: · инфекции – сепсис, скарлатина, рожа, гнойные процессы, дифтерия, крупозная пневмония, туберкулез, дизентерия, острая дистрофия печени и др.; · ионизирующая радиация; · нервный, раневой, операционный шок, травмы черепа; · интоксикации (сульфаниламидами, угарным газом, при уремии); · лимфогранулематоз; · метастазы в костный мозг злокачественных опухолей. 2. Лейкемоидные реакции эозинофильного типа наблюдаются при: паразитарных заболеваниях (аскаридозе, лямблиозе, трихинеллезе, фасциолезе, амебиазе и др.). Такие же л.р. возможны при лимфогранулематозе, злокачественных новообразованиях, - при миокардитах, бронхиальной астме, коллагенозах, экземе и различных аллергических дерматитах, легочных эозинофильных инфильтратах. Описывается семейно-конституциональный эозинофилез как проявление аллергии у практически здоровых членов одной семьи. 3. Лимфатические реакции при: · малосимптомном инфекционном лимфоцитозе (специфический лимфотропный вирус); · детских инфекциях: краснухе, коклюше, ветряной оспе, скарлатине. · туберкулезе, коллагенозах. 4. Моноцитарные л.р. при: туберкулезе, саркоидозе, ревматизме, у больных дизентерией. 5. Вторичные эритроцитозы при: · хронических легочных процессах, легочно-сердечной недостаточности, врожденных пороках сердца;
· сосудистых опухолях, стенозе почечных артерий разного генеза; · контузиях, стрессовых ситуациях; · язвах двенадцатиперстной кишки. 6. Реактивные тромбоцитозы при: · злокачественных новообразованиях; · после спленэктомии; · гемолитических анемиях; · у некоторых больных ревматическим артритом, хроническим гепатитом, нефритом. Подчеркнем, что больные лейкемоидными реакциями любого типа должны быть тщательно обследованы в специализированных отделениях с целью исключения прежде всего лейкозов. Дифференциальная диагностика л.р. будет рассмотрена на старших курсах медицинского ВУЗа.
Система гемостаза
|
||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-26; просмотров: 319; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.12.36.56 (0.012 с.) |