
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Расположение нижних границ легких по вертикальным топографическим линиям у здоровых лицСодержание книги
Поиск на нашем сайте
Для определения высоты стояния верхушек сзади палец-плессиметр располагают параллельно остям лопаток и перкутируют вверх и кнутри по направлению к остистому отростку VII шейного позвонка (рис. 20). В норме верхушки сзади находятся на линии, проходящей через этот отросток. Ширину верхушек, или поля Кренига определяют, перкутируя по переднему краю m. trapecius. Для этого палец-плессиметр кладут посредине этой мышцы перпендикулярно к ее краю, а затем перкутируют кнутри и кнаружи до притупления. В норме ширина полей Кренига 5-6 см, но может изменяться в зависимости от типа конституции от 3 до 8 см. Высота и ширина верхушек чаще всего увеличивается при эмфиземе легких, уменьшение же их отмечается при сморщивающих процессах в легких: туберкулезе, раке, пневмосклерозе. Чаще всего происходят изменения нижней границы легких. Двустороннее опущение ее бывает при приступе бронхиальной астмы, хронической эмфиземе легких. Одностороннее смещение вниз может быть при заместительной эмфиземе одного легкого на фоне выключения другого из акта дыхания. Это бывает при экссудативном плеврите, гидротораксе, пневмотораксе.
Рис. 20 Определение высоты стояния верхушек легких сзади и спереди
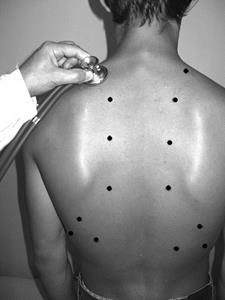
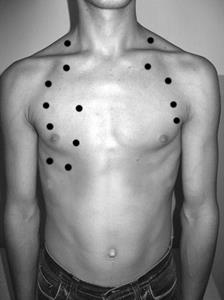
Подвижность нижнего края легкого определяется перкуссией нижней границы легкого на глубоком вдохе и глубоком выдохе. Обычно это производится по трем топографическим линиям справа (среднеключичной, средней подмышечной и лопаточной) и двум линиям слева (средней подмышечной и лопаточной). Вначале определяют нижнюю границу легких по указанным линиям при спокойном дыхании, затем после глубокого вдоха и задержки дыхания продолжают перкуссию вниз до притупления и делают вторую отметку. После этого больного просят задержать дыхание на глубоком выдохе (при этом край легкого смещается вверх) и новую позицию нижнего края легкого определяют тоже перкуссией сверху вниз. Это значит, что в любой ситуации нижний край легкого лучше определять, перкутируя от ясного легочного звука к притуплению или тупости. В норме подвижность нижнего края легкого по правой среднеключичной и лопаточным линиям составляет 4-6 см (по 2-3 см на вдохе и выдохе), по средним подмышечным -–-8 см (по 3-4 см на вдохе и выдохе). Уменьшается подвижность нижнего края при воспалении легкого, отеке его, эмфиземе легких, воспалении плевры, наличии жидкости и воздуха в полости плевры, наличии сращений листков плевры (шварты), при пневмосклерозе. Сравнительная перкуссия легких В норме над симметричными участками легких справа и слева определяется одинаковый по своим параметрам ясный легочной звук. Любая асимметрия в звуках чаще всего свидетельствует о патологическом процессе. Сравнительная перкуссия позволяет выявить эти отклонения. Сравнительная перкуссия легких проводится по всем топографическим линиям грудной клетки, но чаще всего она проводится по среднеключичным, среднеаксиллярным и лопаточным линиям (рис.21). Остановимся на некоторых особенностях этой перкуссии. По передней поверхности грудной клетки сравнительная перкуссия начинается с верхушек легких. Для этого палец-плессиметр поочередно располагается в надключичных ямках. Затем перкуторные удары наносятся по ключицам, в I,II, и III межреберьях слева и справа. При этом звуки сравниваются. По среднеключичной и парастернальной линиям сравнительная перкуссия проводится тольтко до IV ребра, так как слева с этого уровня выявляется сердечная тупость. Дальнейшая сравнительная перкуссия ниже IV го ребра продолжается только справа. При этом поочередно сравниваются звуки вышележащего межреберья с нижележащим. В норме над левой верхушкой звук может быть громче, так как она располагается выше по сравнению с правой. На уровне III межреберья слева, наоборот, звук в норме может быть короче, так как здесь рядом находится сердце.
Рис.21. Схема сравнительной перкуссии легких: а – по передней, б – по задней поверхности грудной клетки
Особенностью сравнительной перкуссии по среднеаксиллярным линиям является то, что в глубине подмышечных впадин палец-плессиметр ставится перпендикулярно к ребрам, после выхода из впадин – параллельно ребрам в межреберьях. Надо помнить, что в нижних отделах справа по этой линии в норме выявляется притупленный звук из-за близости печени, слева на этом же уровне – тимпанический звук, так как здесь близко располагается пространство Траубе. При проведении перкуссии по аксиллярным линиям руки больного должны быть скрещены над головой. При проведении сравнительной перкуссии сзади (по лопаточным линиям) руки больного должны быть скрещены на груди, при этом лопатки раздвигаются и освобождаются межлопаточное пространство. Палец-плессиметр в надостных ямках (область верхушек сзади) должен находиться в горизонтальном положении, в межлопаточной области до углов лопаток – вертикально, ниже углов лопаток – вновь горизонтально, в межреберьях.
АУСКУЛЬТАЦИЯ ЛЕГКИХ Физические основы аускультации, ее характеристика как методы исследования подробно изложены нами в главе «Методы исследования больных». Поэтому остановимся на вопросах, касающихся непосредственно аускультации легких. Правила аускультации легких 1. В помещении должно быть тихо и тепло. 2. Легкие выслушивают в вертикальном положении больного (стоя или сидя), только при тяжелом состоянии больного можно выслушивать в лежачем положении. 3. Аускультация легких, так же как и перкуссия должна быть сравнительной. 4. Выслушивание легких, в отличие от перкуссии, проводится не по топографическим линиям, а по областям, начиная с надключичных областей (область верхушек легких), затем область больших грудных мышц и нижнелатеральные отделы передней поверхности грудной клетки (рис.22). При выслушивании подмышечных областей больного просят заложить руки за голову, далее выслушивают боковые поверхности грудной клетки. По задней поверхности аускультацию легких начинают с надостных областей (проекция верхушек легких сзади), затем выслушивают межлопаточную область, для этого больной должен скрестить руки на груди. Далее выслушиваются области ниже углов лопаток и нижнелатеральные отделы. 5. В каждой области аускультацию проводят «гнездным методом», т.е. трубку ставят не менее чем в 2-3 точках, так как оценить аускультативную картину в одной точке невозможно, затем точно так же проводят аускультацию на симметричном участке противоположной стороны. 6. В начале анализируют основные дыхательные шумы, при этом дыхание больного должено быть ровным через нос и средней глубины. 7. Затем просят больного дышать глубоко и через рот, при этом лучше выявляются побочные дыхательные шумы. С этой же целью, при необходимости, просят больного покашлять, быстро и резко выдохнуть.
Основные дыхательные шумы К основным дыхательным шумам относят: 1) везикулярное дыхание, 2) бронхиальное дыхание (рис.23). Везикулярное дыхание выслушивается в норме над всей поверхностью легких. Возникает оно в результате колебания альвеолярных стенок в момент вдоха при наполнении альвеол воздухом и в начале выдоха. При выдохе происходит быстрое затухание этих колебаний, так как уменьшается напряжение альвеолярных стенок. Поэтому везикулярное дыхание слышно на протяжении всего вдоха и в первой трети выдоха. Оно воспринимается как мягкий, дующий шум, напоминающий звук «ф». Сейчас считают, что в механизме возникновения везикулярного дыхания принимает участие и шум, возникающий при движении воздуха по мельчайшим дихотомиям терминальных бронхиол. На силу везикулярного дыхания влияют: 1) эластические свойства легочной ткани (стенок альвеол); 2) количество участвующих в дыхании альвеол на единицу объема; 3) скорость заполнения альвеол воздухом; 4) продолжительность вдоха и выхода; 5) изменения со стороны грудной стенки, плевральных листков и полости плевры; 6) проходимость бронхов.
Рис.23. Графическое изображение типов дыхания:
2 – ослабленное везикулярное, 3 – усиленное везикулярное; 4 – нормальное бронхиальное, 5 – ослабленное бронхиальное, 6 – усиленное бронхиальное; 8 – саккадированное.
Изменение везикулярного дыхания Везикулярное дыхание может быть усиленным или ослабленным. Физиологическое ослабление везикулярного дыхания наблюдается при утолщении грудной стенки (ожирении). Физиологическое усиление везикулярного дыхания отмечается у людей астенического телосложения со слабо развитыми мышцами и подкожно-жировой клетчаткой, а также при физической нагрузке. У детей в связи с высокой эластичностью легочной ткани и тонкой грудной стенкой выслушивается более резкое и громкое везикулярное дыхание. Оно называется пуэрильным (лат. puer- мальчик). При этом усиливается и вдох и выдох. При патологии везикулярное дыхание может изменяться одновременно в обоих легких, либо в одном легком, либо на ограниченном участке. Патологическое ослабление везикулярного дыхания бывает: 1. При синдроме повышенной воздушности легочной ткани – эмфиземе легких. При этом уменьшается эластичность легочной ткани и количество альвеол на единицу объема. 2. При синдроме уплотнения легочной ткани. Это бывает при воспалении легкого, когда происходит воспалительный отек стенок альвеол, они становятся малоподвижными. 3. При диффузном или крупноочаговым пневмосклерозе, опухолях легкого. 4. При недостаточном поступлении воздуха в альвеолы по воздухоносным путям из-за образования в них препятствия (инородное тело в бронхе, опухоль в бронхе). 5. При утолщении плевральных листков, при накоплении жидкости (гидроторакс, плеврит) или воздуха (пневмоторакс) в плевральной полости. При этом звук везикулярного дыхания хуже проводится на поверхность грудной стенки. 6. При поражении межреберных мышц (миозит, миастения), переломе ребер, ушибах грудной клетки. При всех этих состояниях из-за болей больной ограничивает глубину дыхания, особенно вдоха, этим же можно объяснить ослабление везикулярного дыхания при сухом плеврите. Патологическое усиление везикулярного дыхания может наблюдаться на здоровой стороне при выключении из дыхания пораженного легкого. Усиление и удлинение фазы выдоха наблюдается при невыраженном сужении просвета мелких бронхов, при отеке их слизистой или бронхоспазме. Кроме этого выделяют особую качественную разновидность усиленного везикулярного дыхания – жесткое дыхание. Оно наблюдается при неравномерном сужении просвета бронхов при бронхитах и очаговой пневмонии. По тембру оно более высокой частоты, резкое и грубое, хрипящее. Продолжительность выдоха сравнивается с вдохом или даже становится больше вдоха. Другой разновидностью везикулярного дыхания является саккодированное дыхание. Это прерывистое дыхание (2-3 прерывистых звука на вдохе, а выдох не изменен). Оно возникает у здоровых людей при неравномерном сокращении дыхательных мышц (при переохлаждении, нервной дрожи). При очаговом туберкулезе легких оно может возникнуть на ограниченном участке легкого из-за затруднения прохождения воздуха по мелким бронхам и бронхиолам и неодновременном расправлении легочной ткани. Бронхиальное дыхание Оно возникает в гортани и трахее при прохождении воздуха через голосовую щель. При этом возникают турбулентные потоки воздуха (завихрения). Это дыхание в норме выслушивается над гортанью и трахеей в области рукоятки грудины и межлопаточном пространстве на уровне III и IV грудных позвонков. При бронхиальном дыхании выдох более громкий и продолжительный, его звук напоминает звук «х». В норме бронхиальное дыхание не проводится на грудную стенку, так как здоровая легочная ткань гасит эти колебания. Если это дыхание начинает проводиться на грудную стенку, то его называют патологическим бронхиальным дыханием. Это бывает при синдроме уплотнения легкого (при крупозной пневмонии во II стадию, инфаркте доли легкого, компрессионном ателектазе, очаговом пневмосклерозе, раке легкого). Возникает это из-за того, что легочная ткань уплотняется, становится безвоздушной, везикулярное дыхание исчезает и поэтому на поверхность грудной стенки начинает проводиться бронхиальное дыхание. Патологическое бронхиальное дыхание в зависимости от степени уплотнения, размеров очага и его расположения может менять силу и тембр звука. Выделяют тихое и громкое бронхиальное дыхание. При больших очагах поражения (целая доля) наблюдается более громкое и высокое по тембру дыхание. Если очаг небольшой и находится в глубине, то может выслушиваться тихое и низкое по тембру бронхиальное дыхание. В таких же случаях вместо тихого бронхиального дыхания может выслушиваться смешанное или везикулобронхиальное дыхание. При этом вдох носит черты везикулярного дыхания, а выдох бронхиального. Это бывает при очаговой пневмонии, очаговом туберкулезе легких. Амфорическое дыхание – это разновидность патологического бронхиального дыхания. Возникает оно при наличии в легком гладкостенной воздухосодержащей полости (абсцесс легких после вскрытия, туберкулезная каверна), сообщающейся с бронхом. Оно выслушивается в обе фазы дыхания и напоминает гулкий звук, возникающий при вдувании воздуха в пустой сосуд. Возникает это дыхание из-за явлений резонанса в патологической полости. Заметим, что для возникновения амфорического дыхания диаметр полости должен быть не менее 5 см. Металлическое дыхание – это разновидность бронхиального дыхания, которая возникает при открытом пневмотораксе. Оно очень громкое, высокого тембра и напоминает звук при ударе по металлу. Такое же дыхание может быть при больших, гладкостенных, поверхностно расположенных полостях в легких. Стенотическое дыхание наблюдается при сужении гортани или трахеи (опухоль, инородное тело в гортани, отек гортани). Выслушивается оно в месте сужения, но может быть слышно и без стетоскопа, на расстоянии от больного (стридорозное дыхание). Это стонущее дыхание с резко удлиненным вдохом. Одновременно оно поверхностное из-за малого поступления воздуха в легкие. Побочные дыхательные шумы К ним относят: 1) хрипы, 2) крепитацию, 3) шум трения плевры. Хрипы делятся на: 1)сухие, 2) влажные. Хрипы возникают в бронхах, трахее и полостях. Сухие хрипы возникают при сужении просвета бронхов, они обусловлены: 1. отеком слизистой бронхов из-за воспаления; 2. спазмом гладкой мускулатуры бронхов; 3. скоплением в просвете бронхов вязкой мокроты, которая может суживать просвет бронха или как струна натягиваться между стенками бронхов; 4. образованием в бронхах соединительной ткани, которая деформирует их и суживает; 5. сдавлением бронха извне опухолью или инфильтратом при воспалении легкого. Сухие хрипы по тембру делятся на: 1) высокие, «свистящие», или дискантовые (возникают при бронхоспазме, поражении мелких бронхов); 2) низкие, или басовые (возникают при поражении крупных бронхов и скоплении в бронхах вязкой мокроты). Сухие хрипы слышны на вдохе и на выдохе. Если их механизм образования связан с мокротой, то после кашля они могут изменяться: усиливаться или, наоборот, ослабевать, или исчезать. Влажные хрипы возникают при прохождении воздуха через жидкую мокроту, которая накапливается в просвете бронхов или полостях, скопления жидкой крови. При этом образуются пузырьки, которые лопаются – это воспринимается как влажные хрипы. Влажные хрипы лучше слышны на фазе вдоха, т.к. скорость движения воздуха по бронхам будет больше. Кашель влияет на хрипы. Они могут усиливаться или исчезать. Влажные хрипы в зависимости от места их возникновения делятся на: 1) мелкопузырчатые (возникают в мелких бронхах); 2) среднепузырчатые (в средних бронхах); 3) крупнопузырчатые (возникают в крупных бронхах и полостях). Все влажные хрипы делятся на звучные и незвучные. Звучные хрипы очень громкие, они выслушиваются, если бронхи окружены плотной тканью (при пневмосклерозе, очаговой пневмонии). Кроме этого они могут возникать в полостях. Незвучные хрипы слышны хуже, они глухие и тихие. Необходимо помнить, что чаще всего незвучные хрипы являются прямым признаком бронхитов, а звучные – косвенным признаком пневмонии. Крепитация – это шум, который возникает при разлипании большого количества альвеол, слышна она только в конце вдоха. Условием возникновения крепитации является наличие небольшого количества экссудата или другой жидкости в альвеолах, уменьшением количества сурфактанта. При этом на выдохе альвеолы слипаются, а на вдохе они с «треском» разлипаются. Условно можно выделить воспалительную крепитацию, обусловленную накоплением в альвеолах воспалительного экссудата (I и III стадия крупозной пневмонии, очаговая пневмония); застойную крепитацию, обусловленную поступлением в просвет альвеол застойной жидкости при левожелудочковой сердечной недостаточности; маргинальную (краевую) крепитацию, обусловленную снижением тонуса стенок альвеол и даже спадением их. Это бывает у тяжелых, ослабленных больных, а также у стариков. Особенностью этой крепитации является то, что она не стойкая, преходящая: после нескольких глубоких вдохов спавшиеся альвеолы расправляются и крепитация исчезает. Кашель не влияет на крепитацию. Шум трения плевры – это шум, который возникает на вдохе и выдохе при изменении листков плевры. В норме плевральные листки гладкие и при их движении шума нет. Но при отложении фибрина на них (при «сухих» плевритах), при подсыхании их (при обезвоживании), появлении рубцов и шварт, при канцероматозе плевры, обсеменении плевры туберкулезными бугорками в момент движения листков плевры возникает своеобразный шум. Он напоминает «скрип снега» или кожаного ремня. Шум трения плевры бывает грубым и нежным, негрубым. Грубый шум трения плевры можно даже пропальпировать. Нежный шум трения плевры можно принять за крепитацию или влажные мелкопузырчатые хрипы. Их отличия представлены в таблице 4. Таблица 4
|
|||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-26; просмотров: 972; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.15.138.214 (0.01 с.) |

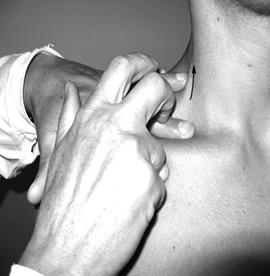
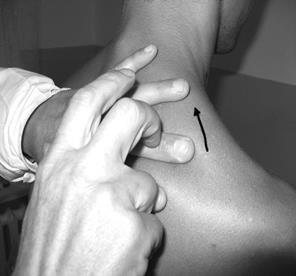 Смещение нижней границы вверх чаще бывает односторонним и возникает при: сморщивании легкого из-за пневмосклероза или цирроза; обтурационном ателектазе из-за полной закупорки нижнедолевого бронха опухолью; накоплении в плевральной полости жидкости или воздуха, которые оттесняют легкие вверх; резком увеличении печени или селезенки. При выраженном асците и метеоризме, в конце беременности может отмечаться смешение нижней границы легких с обеих сторон.
Смещение нижней границы вверх чаще бывает односторонним и возникает при: сморщивании легкого из-за пневмосклероза или цирроза; обтурационном ателектазе из-за полной закупорки нижнедолевого бронха опухолью; накоплении в плевральной полости жидкости или воздуха, которые оттесняют легкие вверх; резком увеличении печени или селезенки. При выраженном асците и метеоризме, в конце беременности может отмечаться смешение нижней границы легких с обеих сторон.
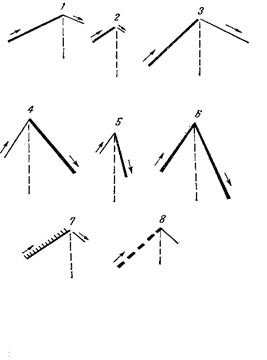 1 – нормальное везикулярное,
1 – нормальное везикулярное,


