Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Мембранная теория возникновения биопотенциаловСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
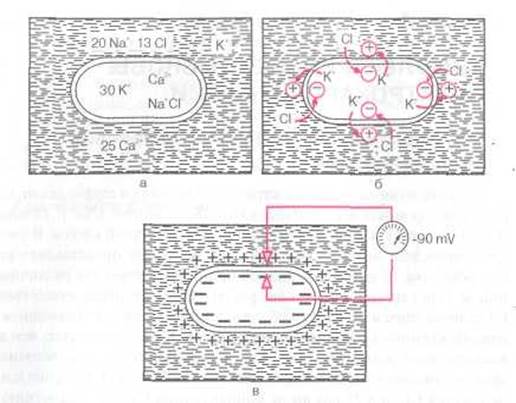
В основе возникновения электрических явлений в сердце лежит, как известно, проникновение ионов калия (К+), натрия (Na+), кальция (Са2+), хлора (С1~) и других через мембрану мышечной клетки. В электрохимическом отношении клеточная мембрана представляет собой оболочку, обладающую разной проницаемостью для различных ионов. Она как бы разделяет два раствора электролитов, существенно отличающихся по своему составу. Внутри клетки, находящейся в невозбужденном состоянии, концентрация К+ в 30 раз выше, чем во внеклеточной жидкости (рис. 1.1, а). Наоборот, во внеклеточной среде примерно в 20 раз выше концентрация Na+, в 13 раз выше концентрация С1~ и в 25 раз выше концентрация Са2+ по сравнению с внутриклеточной средой. Такие высокие градиенты концентрации ионов по обе стороны мембраны поддерживаются благодаря функционированию в ней ионных насосов, с помощью которых ионы Na+, Ca2+ и С1~ выводятся из клетки, а ионы К+ входят внутрь клетки. Этот процесс осуществляется против концентрационных градиентов этих ионов и требует затраты энергии. В не возбужден ной клетке мембрана более проницаема для К+ и Сl-. Поэтому ионы К+ в силу концентрационного градиента стремятся выйти из клетки, перенося свой положительный заряд во внеклеточную среду. Ионы СГ, наоборот, входят внутрь клетки, увеличивая тем самым отрицательный заряд внутриклеточной жидкости. Это перемещение ионов и приводит к поляризации клеточной мембраны невозбужденной клетки: наружная ее поверхность становится положительной, а внутренняя - отрицательной (рис. 1.1,6). Возникающая таким образом на мембране разность потенциалов препятствует дальнейшему перемещению ионов (К+ — из клетки и Сl- — в клетку), и наступает стабильное состояние поляризации мембраны клеток сократительного миокарда в период диастолы. Если мы теперь с помощью микроэлектродов измерим разность потенциалов между наружной и внутренней поверхностью клеточной мембраны, как это показано на рисунке 1.1, в, то зарегистрируем так называемый трансмембранный потенциал покоя (ТМПП), имеющий отрицательную величину, в норме составляющую около -90 mV
Рис. 1.1. Поляризация клеточной мембраны невозбужденной клетки: а - соотношение концентрации ионов Na+, K+, Сl- и Со2+ внутри клетки и во внеклеточной жидкости; б — перемещение ионов K+ и С1- вследствие концентрационного градиента; в — регистрация трансмембранного потенциала покоя
При возбуждении клетки резко изменяется проницаемость ее стенки по отношению к ионам различных типов. Это приводит к изменению ионных потоков через клеточную мембрану и, следовательно, к изменению величины самого ТМПП. Кривая изменения трансмембранного потенциала во время возбуждения получила название трансмембранного потенциала действия (ТМПД). Различают несколько фаз ТМПД миокар-диальной клетки (рис. 1.2). Фаза 0. Во время этой начальной фазы возбуждения — фазы деполяризации - резко увеличивается проницаемость мембраны клетки для ионов Na+, которые быстро устремляются внутрь клетки (быстрый натриевый ток). При этом, естественно, меняется заряд мембраны: внутренняя поверхность мембраны становится положительной, а наружная - отрицательной. Величина ТМПД изменяется от -90 mV до +20 mV, т.е. происходит реверсия заряда — перезарядка мембраны. Продолжительность этой фазы не превышает 10 мс.
Рис. 1.2. Трансмембранный потенциал действия (ТМПД). Объяснение в тексте. АРП и ОРП — абсолютный и относительный рефрактерные периоды Фаза 1. Как только величина ТМПД достигнет примерно +20 mV,проницаемость мембраны для Na+ уменьшается, а для С1- увеличивается. Это приводит к возникновению небольшого тока отрицательных ионов Сl- внутрь клетки, которые частично нейтрализуют избыток положительных ионов Na внутри клетки, что ведет к некоторому падению ТМПД примерно до 0 или ниже. Эта фаза носит название фазы начальной быстрой реполяризации. Фаза 2. В течение этой фазы величина ТМПД поддерживается примерно на одном уровне, что приводит к формированию на кривой ТМПД своеобразного плато. Постоянный уровень величины ТМПД поддерживается при этом за счет медленного входящего тока Са2+ и Na+, направленного внутрь клетки, и тока К+ из клетки. Продолжительность этой фазы велика и составляет около 200 мс. В течение фазы 2 мышечная клетка остается в возбужденном состоянии, начало ее характеризуется деполяризацией, окончание - реполяризацией мембраны. Фаза 3. К началу фазы 3 резко уменьшается проницаемость клеточной мембраны для Na+ и Са2+ и значительно возрастает проницаемость ее для К+. Поэтому вновь начинает преобладать перемещение ионов К+ наружу из клетки, что приводит к восстановлению прежней поляризации клеточной мембраны, имевшей место в состоянии покоя: наружная ее поверхность вновь оказывается заряженной положительно, а внутренняя поверхность — отрицательно.
ТМПД достигает величины ТМПП. Эта фаза носит название фазы конечной быстрой рвполяризации. Фаза 4. Во время этой фазы ТМПД, называемой фазой диастолы, происходит восстановление исходной концентрации К+, Na+, Ca2+, С1- соответственно внутри и вне клетки благодаря действию «Na+-К+-насоса». При этом уровень ТМПД мышечных клеток остается на уровне примерно -90 mV. Клетки проводящей системы сердца и клетки синусового узла обладают способностью к спонтанному медленному увеличению ТМПП — уменьшению отрицательного заряда внутренней поверхности мембраны во время фазы 4. Этот процесс получил название спонтанной диастолической деполяризации и лежит в основе автоматической активности клеток синоатриального (синусового) узла и проводящей системы сердца, т.е. способности к «самопроизвольному» зарождению в них электрического импульса (подробнее см. ниже).
Основные функции сердца Сердце обладает рядом функций, определяющих особенности его работы. Функция автоматизма Функция автоматизма заключается в способности сердца вырабатывать электрические импульсы при отсутствии внешних раздражений. Функцией автоматизма обладают клетки синоатриального узла (СА-узла) и проводящей системы сердца: атриовентрикуляркого соединения (АВ-соединения), проводящей системы предсердий и желудочков. Они получили название клеток водителей ритма — пейсмеке-ров (от англ. pacemaker — водитель). Сократительный миокард лишен функции автоматизма. Если в норме ТМПД сократительных мышечных клеток в течение всей диастолической фазы (фазы 4 ТМПД) стабильно поддерживается на одном и том же уровне, равном примерно -90 mV, для волокон водителей ритма (пейсмекеров) характерно медленное спонтанное уменьшение4 мембранного потенциала в диастолу, как это показано на рисунке 1.3. Этот процесс носит название медленной спонтанной диастолической деполяризации и возникает в результате особых свойств мембраны пейсмекеров — постепенного самопроизвольного увеличения в диастолу проницаемости мембраны для ионов Na+, медленно входящих в клетку. В результате скопления в клетке все большего количества положительных ионов отрицательный заряд внутренней поверхности клеточной мембраны частично нейтрализуется и разность потенциалов между наружной и внутренней поверхностью мембраны (ТМПП) постепенно уменьшается. Как только ТМПП достигнет критического уровня (примерно —60 mV), проницаемость мембраны для ионов Na+ резко и быстро возрастает, что приводит к возникновению быстрой лавинообразной деполяризации клетки (фаза 0 ТМПД) — ее возбуждению, которая является импульсом к возбуждению других клеток миокарда.
Понятно, что чем выше скорость спонтанной диастолической деполяризации, тем чаще в клетках водителя ритма возникают электрические импульсы. В норме максимальной скоростью диастолической деполяризации и максимальной автоматической активностью обладают клетки СА-узла, который вырабатывает электрические импульсы с частотой около 60-80 в минуту. Это центр автоматизма первого порядка (рис. 1.4).
Рис. 1.3. Спонтанная диастолическая деполяризация волокон водителей ритма — пейсмекеров. Объяснение в тексте. а — ТМПД мышечных клеток; б — ТМПП клеток пейсмекеров
Функцией автоматизма обладают некоторые участки проводящей системы предсердий и АВ-соединение - зона перехода атрио-вентрикулярного узла (АВ-узла) в пучок Гиса1 (1 По Международной анатомической номенклатуре - предсердно-желудочковый пучок.)(см. рис. 1.4). Эти участки проводящей системы сердца, являющиеся центрами автоматизма второго порядка, могут продуцировать электрические импульсы с частотой 40—60 в минуту. Следует подчеркнуть, что сам АВ-узел, также входящий в состав АВ-соединения, не обладает функцией автоматизма. Наконец, центрами автоматизма третьего порядка, обладающими самой низкой способностью к автоматизму (25—45 импульсов в минуту), являются нижняя часть пучка Гиса, его ветви и волокна Пуркинье2(2 По Международной гистологической номенклатуре — сердечный проводящий миоцит). Однако в норме возбуждение сердца происходит только в результате импульсов, возникающих в волокнах СА-узла, который является единственным нормальным водителем ритма. Дело в том, что в условиях сравнительно частой импульсации СА-узла подавляется автоматизм клеток АВ-соединения, пучка Гиса и волокон Пуркинье. Последние являются только потенциальными, или латентными, водителями ритма. При поражениях СА-узла функцию водителя ритма могут взять на себя нижележащие отделы проводящей системы сердца - центры автоматизма II и даже III порядка.
Функция проводимости
Функция проводимости — это способность к проведению возбуждения, возникшего в каком-либо участке сердца, к другим отделам сердечной мышцы.
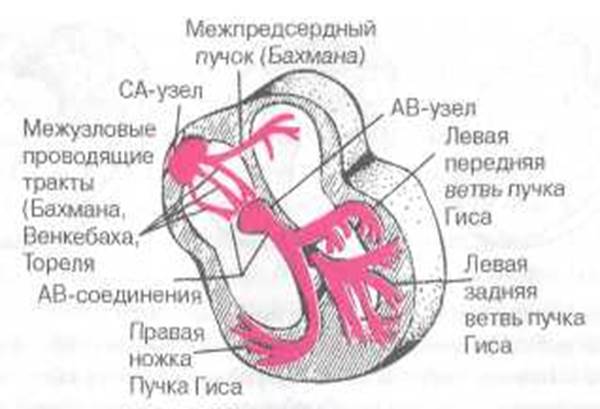
Рис. 1.4. Проводящая система сердца. Объяснение в тексте Функцией проводимости обладают как волокна специализированной проводящей системы сердца, так и сократительный миокард, однако в последнем случае скорость проведения электрического импульса значительно меньше. Следует хорошо усвоить последовательность и особенности распространения возбуждения по различным отделам проводящей системы сердца. В норме волна возбуждения, генерированного в клетках СА-узла, распространяется по короткому проводящему пути на правое предсердие, по трем межузловым трактам — Бахмана, Венкебаха и Торе-ля — к АВ-узлу и по межпредсердному пучку Бахмана — на левое предсердие (см. рис. 1.4). Возбуждение распространяется по этим проводящим трактам в 2-3 раза быстрее, чем по миокарду предсердий. Общее направление движения волны возбуждения — сверху вниз и несколько влево от области СА-узла к верхней части АВ-узла. Вначале возбуждается правое предсердие, затем присоединяется левое, в конце возбуждается только левое предсердие (рис. 1.5). Скорость распространения возбуждения здесь невелика и составляет в среднем около 30—80 см C-1. Время охвата волной возбуждения обоих предсердий не превышает 0,1 с.
Рис. 1.5. Распространение возбуждения по предсердиям: а — начальное возбуждение правого предсердия; б — возбуждение правого и левого предсердий; в — конечное возбуждение левого предсердия. Красным цветом показаны возбужденные (заштрихованные) и возбуждающиеся в настоящий момент (сплошные) участки. Pı Рıı Рııı моментные векторы деполяризации предсердий В АВ-узле и особенно в пограничных участках между АВ-узлом и пучком Гиса происходит значительная задержка волны возбуждения, скорость проведения не более 2—5 см с-1. Задержка возбуждения в АВ-узле способствует тому, что желудочки начинают возбуждаться только после окончания полноценного сокращения предсердий. Малая скорость проведения электрического импульса в АВ-узле обусловливает и другую особенность его функционирования: АВ-узел может «пропустить» из предсердий в желудочки не более 180-220 импульсов в минуту. Поэтому при учащении сердечного ритма более 180—220 ударов в минуту некоторые импульсы из предсердий не достигают желудочков, наступает так называемая атриовентрикулярная блокада проведения. В этом отношении АВ-узел является одним из самых уязвимых отделов проводящей системы сердца.
От АВ-узла волна возбуждения передается на хорошо развитую внут-рижелудочковую проводящую систему, состоящую из предсердно-желу-дочкового пучка (пучка Гиса), основных ветвей (ножек) пучка Гиса и волокон Пуркинье. В норме скорость проведения по пучку Гиса и его ветвям составляет 100-150 см с-1, а по волокнам Пуркинье - 300-400 см с -1. Большая скорость проведения электрического импульса по проводящей системе желудочков способствует почти одновременному охвату желудочков волной возбуждения и наиболее оптимальному и эффективному выбросу крови в аорту и легочную артерию. В норме общая продолжительность деполяризации желудочков колеблется от 0,08 до 0,10 с. Для правильного понимания генеза различных зубцов ЭКГ необходимо хорошо знать нормальную последовательность охвата возбуждением (деполяризацией) миокарда желудочков. Поскольку волокна Пуркинье преимущественно располагаются в субэндокардиальных отделах желудочков, именно эти отделы возбуждаются первыми, и отсюда волна деполяризации распространяется к субэпикардиальным участкам сердечной мышцы (рис. 1.6). Процесс возбуждения желудочков начинается с деполяризации левой части межжелудочковой перегородки в средней ее трети (рис. 1.6, а). Фронт возбуждения при этом движется слева направо и быстро охватывает среднюю и нижнюю части межжелудочковой перегородки. Почти одновременно происходит возбуждение апикальной (верхушечной) области, передней, задней и боковой стенок правого, а затем и левого желудочка. Здесь возбуждение распространяется от эндокарда к эпикарду и волна деполяризации преимущественно ориентирована сверху вниз и вначале направо, а затем начинает отклоняться влево. Через 0,04-0,05 с волна возбуждения уже охватывает большую часть миокарда левого желудочка, а именно его апикальную область, переднюю, заднюю и боковые стенки. Волна деполяризации при этом ориентирована сверху вниз и справа налево (рис. 1.6, б). Последними в период 0,06—0,08 с возбуждаются базальные отделы левого и правого желудочков, а также межжелудочковой перегородки. При этом фронт волны возбуждения направлен вверх и слегка направо, как это показано на рисунке 1.6, в.
Рис. 1.6. Распространение возбуждения по сократительному миокарду желудочков: а - возбуждение (деполяризация) межжелудочковой перегородки (0,02 с); б - деполяризация верхушек, передней, задней и боковой стенок желудочков (0,04—0,05с); в — деполяризация базальных отделов левого и правого желудочков и межжелудочковой перегородки (0,06—0,08с). Цветовые обозначения те же, что и на рисунке 1.5
|
||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-19; просмотров: 667; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.15.5.211 (0.013 с.) |