Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Изготовление зубных протезовСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Препарирование зубов Получение оттисков Изготовление моделей челюстей Определение центрального соотношения зубных рядов (челюстей) Лабораторное изготовление опорных частей протеза Припасовка опорных частей протеза в полости рта на имплантатах и естественных зубах Окончательное изготовление зубного протеза в лаборатории Укрепление зубного протеза на опорах Наблюдение Устранение осложнений Типы ПЦ-А, ПЦ-Б/А, ПЦ-ЭГ1Ф, измерительная планка Направляющие втулки (базисные) стержни Компостер, направляющие втулки (базисные), фигурный нож Сверла, направляющие втулки (базисные), шаблон-измеритель Пинцет титановый, ударная головка, ударное устройство, устройство для охлаждения и деформации элементов с памятью формы, держатель элементов имплантата, винт-заглушка, отвертки Базисная пластинка, съемный протез Компостер, базисная пластинка с направляющими втулками, которая была использована в первой фазе имплантации Отвертки, культя-амортизатор (головка имплантата) Направляющие втулки (оттискные) Стержни-хвостовики, культовые стержни Направляющие втулки (базисные) Модели челюстей с элементами из комплекта Модели челюстей с элементами из комплекта Соединительные винты, отвертки Приспособление для извлечения имплантата, нож для разрезания амортизатора 1б* 435
Рис. 157. Последовательность лабораторных этапов изготовления базисной пластинки с направляющими втулками для проведения имплантации. Объяснение в тексте. направляющими втулками, введению имплантата с эффектом памяти формы. Так, мы считаем необходимым создавать костное ложе для внутрикостных опор с помощью базисных пластинок с направляющими втулками. Такие пластинки изготавливают по гипсовым моделям беззубых челюстей, где предварительно устанавливают штифты в местах локализации имплантатов. Использование пластинок с направляющими втулками позволяет создать костное ложе для имплантатов строго в заданных местах и правильно их ориентировать в челюстных костях. Что касается введения имплантата с памятью формы, то перед введением его в костное ложе проволочные элементы с памятью формы подвергают пластической деформации. С этой целью имплантат охлаждают каким-нибудь хладагентом (стерильный замороженный фурацилин, изотонический раствор хлорида натрия, жидкий азот, хлорэтил и др.) и проволочные элементы, расположенные вертикально к оси имплантата, подгибают в имеющиеся углубления так, чтобы диаметр имплантата на данном участке не превышал диаметр других участков, свободных от проволочных элементов. В таком состоянии имплантат устанавливают в костное ложе, вколачивая его с помощью специального ударного устройства. На следующем этапе, когда проводят раскрытие имплантатов (вторая фаза операции), используют ту же базисную пластинку с направляющими 436-
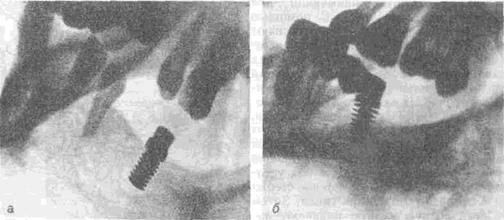
втулками, которую применяли для создания костного ложа. С помощью этой пластинки легко обнаруживают местоположение имплантатов и иссекают слизистую оболочку точно над имплантатом. Через раскрытые оконца слизистой оболочки вывинчивают винты-заглушки. На их место вводят головки имплантата (культя-амортизатор, культовой конус), на каждую надевают направляющие трубки и снимают оттиск гипсом или" репином. Направляющие трубки остаются в оттиске, в них устанавливают стандартные культовые стержни и отливают модель из гипса. Затем на стандартную культю надевают направляющие трубки (те же, которые использовали при получении оттиска) и изготавливают из воска прикусные валики. При этом направляющие трубки, соединяясь с воском, образуют единый блок на каждой челюсти. С помощью этих блоков определяют центральное соотношение челюстей по общепринятой методике. После этого модели гипсуют в окклюдаторе и приступают к изготовлению протезов. С этой целью могут быть использованы различные технологические варианты, но более доступным является изготовление комбинированного зубного протеза на литой основе. Способ отсроченного протезирования зубов с использованием двухфазной имплантации может быть применен и при концевых дефектах зубного ряда. Такой способ протезирования зубов при концевых дефектах зубного ряда нижней челюсти мостовидным протезом с дистальной опорой на цилиндрический (разборный) имплантат из титана с квазипористой поверхностью применила В. Н. Олесова (1986). В первой фазе под проводниковой анестезией 2—0,5% раствором тримекаина производят разрез слизистой оболочки и отслаивание слизисто-надкостничного лоскута у места установления имплантата. После этого в альвеолярном отростке, используя ручные сверла из титана с известным диаметром (от 2,8 до 5 мм) и длиной (8, 10 и 12 мм), создают искусственную лунку, в которую с определенным усилием устанавливают корневую часть имплантата с ввинченной в центральный канал заглушкой. Рану ушивают кетгутовыми швами. Продолжительность фазы заживления 2—3 мес. По истечении этого срока в месте внедренного
Рис. 159. Рентгенограммы дистального участка нижней челюсти. а — внутрикорневая часть имплантата с головкой; б — мостовидный протез с дистальной опорой на имплантат. имплантата слизистую оболочку перфорируют, заглушку удаляют и ввинчивают головку имплантата (рис. 159). Препарирование естественного зуба, примерку коронок и изготовление колпачка на стандартную головку имплантата проводят в период приживления, что позволяет припасовывать их сразу же после фиксации головки имплантата и получать оттиски для изготовления мостовидного протеза, фиксацию которого осуществляют в ближайшие 2—3 дня. В качестве примера ближайшего постимплантационного протезирования зубов можно привести методику, разработанную В. В. Трофимовым (1989). В качестве дополнительной опоры мостовидного протеза используют внутрикост-ный якорный имплантат (ВЯИ) из титана или серебряно-палладиевого сплава. Конструктивная форма ВЯИ в значительной мере отвечает анатомо-топографи-ческим условиям не только нижней, но и верхней челюсти, особенно она приемлема при выраженной атрофии альвеолярных отростков и резком уменьшении расстояния между альвеолярным гребнем и верхнечелюстной пазухой или нижнечелюстным каналом. По своей конструкции ВЯИ разборный, состоит из саблевидных стержней, поперечной опорной планки, колпачка. Обработку операционного поля проводят 1 % раствором диоксида, проводниковую анестезию — 2% раствором тримекаина с добавлением вазопрессоров. Доступ к поверхности альвеолярного отростка челюсти обеспечивают двумя сходящимися разрезами слизистой оболочки и надкостницы вдоль гребня альвеолярного отростка и перпендикулярно к переходной складке. Отслаивают треугольный слизисто-надкостничный лоскут и обнажают альвеолярный отросток в месте предполагаемой имплантации. С помощью сверла на малых оборотах (не более 30 об/мин) проводят перфорацию кортикальной пластинки на вершине альвеолярного гребня. Этим же сверлом в зоне предполагаемого введения имплантата формируют направляющий канал глубиной до 2 мм. На перфорированное отверстие кортикальной пластинки накладывают опорную планку. На дистальное отверстие опорной планки, совмещенное с направляющим каналом, устанавливают сегмент имплантата в виде саблевидно-изогнутого стержня и легкими толчками через ударное приспособление вводят в кость челюсти. Через медиальное отверстие опорной планки, выполняющей роль матрицы, формируют направляющий канал в противоположном направлении от дистального стержня, в который вводят второй сегмент (стержень) имплантата. Оба сегмента (стержня) погружают в кость до тех пор, пока стопорные кольца не упираются в наружную поверхность опорной планки, Выступающие наддесневые части сегментов имплантата сводят и укрепляют колпачком. Слизисто-надкостничный лоскут возвращают на место и фиксируют узловатыми швами из полиамидной нити. На верхней челюсти костная ткань менее компактна, чем на нижней, поэтому часто отсутствует необходимость в формировании направляющих каналов. Сегменты (стержни) вводят через отверстия опорной планки, наложенной на кость альвеолярного гребня с помощью ударного приспособления. В послеоперационном периоде осуществляют мероприятия, направленные на ликвидацию местных воспалительных проявлений. Назначают гипосенсиби-лизирующие, седативные и противовоспалительные препараты (димедрол, фенобарбитал, метиндол и антисептические жидкости), проводят физиотерапевтические процедуры. Антибактериальные препараты назначать нецелесообразно. После заживления операционной раны (7—12-е сутки после операции) проводят ортопедический этап лечения. Препарируют опорные зубы (не менее двух) под коронки и получают оттиски с обеих челюстей. В лаборатории изготавливают коронки на опорные зубы и имплантат. В клинике коронки припасовывают и, если имеется необходимость, определяют высоту прикуса. В лаборатории изготавливают мостовидный протез, который проверяют и припасовывают в полости рта пациента. После этого его дорабатывают в лаборатории и фиксируют на опорные зубы и имплантата с помощью висфат-цемента. Отсроченное протезирование зубов может быть проведено и после одномоментной имплантации. В таких случаях перед окончательным протезированием используют временные протезы или защитные фиксирующие приспособления. На том или ином этапе лечения больных с использованием имплантатов могут возникать осложнения. Во время операции могут возникнуть кровотечение, повреждение нервов, перфорация стенки верхнечелюстной пазухи или носовой полости, повреждение соседних зубов, перелом альвеолярного отростка, поломка имплантата или инструмента в кости, невозможность достижения первичной стабильности имплантата. К послеоперационным осложнениям относятся отек, гематома, инфекция, подвижность имплантата, резорбция костной ткани вокруг имплантата, повреждение нервов, поломка имплантата, прободение десны. В процессе пользования зубными протезами могут возникнуть поломки протеза, часто в местах соединения с имплантатом, патологические изменения в пародонте или твердых тканях естественных зубов, включенных в конструкцию протеза, воспаление слизистой оболочки, пролежни. Имплантологи должны предупредить больных о возможности таких осложнений, одновременно принимая все меры к их предупреждению и устранению, если они возникнут вопреки всем профилактическим мероприятиям. Основой профилактики осложнений являются правильное определение показаний к имплантации, точная диагностика и планирование всех этапов комплексного лечения, безупречная оперативная и зубопротезная техника, неукоснительное соблюдение больным правил пользования зубным протезом, тщательный уход за полостью рта. Более удобными с точки зрения устранения осложнений являются разборные протезы, которые позволяют, не разрушая всю конструкцию, заменить элементы, вызвавшие те или иные осложнения. ТЕХНОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ИЗГОТОВЛЕНИЯ ИМПЛАНТАТОВ По способу изготовления имплантаты могут быть разделены группы: заводского производства (стандартные) и лабораторного изготовлени (стандартные и индивидуальные). Первая группа имплантатов может быть приобретена через систему медр пинского снабжения, а вторая — изготовлена в условиях зуботехническо лаборатории, дополнительно оснащенной соответствующим оборудование» инструментами и материалами. В зависимости от материала, из которого изготавливают имплантать могут быть использованы различные технологии: литье (КХС, серебрянс палладиевые сплавы, титан и его сплавы и др.), спекание (керамика, керметы) механическая или электроискровая обработка (титан, никелид титана, сапфиры углерод и др.), методы порошковой металлургии и самораспространяющегося высокотемпературного синтеза (СВС) (титан, никелид титана). Нами разработаны четыре способа изготовления внутрикостных импланта тов из титана и сплавов на основе никелида титана [Миргазизов М. 3. др., 1988].^ Первый способ: по стандартным или индивидуальным размерам методом литья или механической обработки изготавливают беспористую основу имплан тата, на которую затем наносят пористое покрытие методом порошковой металлургии или СВС (рис. 160). Второй способ: методом порошковой металлургии или СВС получают из титана или никелида титана пористую заготовку цилиндрической, пластинчатой трубчатой формы. Из этой заготовки изготавливают имплантат любой конструк ции методом механической или электроискровой обработки (рис. 161). Третий способ: методом порошковой металлургии или СВС сразу, исключая этап механической обработки, получают имплантат по стандартным или индиви дуальным пресс-формам (рис. 162). Четвертый способ заключается в поэлементном изготовлении имплантата беспористого стержня, пористых корневых колец, пришеечных колец, колец с имитаторами периодонтальных связок из проволоки с памятью формы
Рис. 160. Общий вид имплантатов, изготовленных первым способом. а — до нанесения пористого покрытия; б — после его нанесения. 14П
Рис. 161. Общий вид имплантатов, изготовленных вторым способом. а — заготовки; б — имплантаты, изготовленные из этих заготовок.
Рис. 162. Общий вид имплантатов, изготовленных третьим способом. а — пресс-форма; б — имплантат. Рис. 163. Общий вид имплантатов, изготовленных четвертым способом. а — элементы имплантата; 1 — беспористый стержень; 2 — пористые корневые кольца; 3 — пришеечные кольца; 4 — кольца с имитаторами периодонтальных связок из проволоки с памятью формы; 5 — амортизатор; б — соединительный винт; 7 — шаровидная гайка; б — имплантат в собранном виде. амортизатора, соединительных винта и гайки. Пористые корневые кольца могут быть изготовлены из пористого титана, никелида титана, гидроксилапатита, керамики, кермета и др. Пришеечные кольца изготавливают из беспористого титана, гидроксилапатита, никелида титана, стеклокерамики, сапфира и др. Путем сборки из перечисленных элементов можно создать имплантат требуемой конструкции и величины (рис. 163). ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ С ИСПОЛЬЗОВАНИЕМ ИМПЛАНТАТОВ ' Протезирование зубов с использованием имплантатов является комплексным методом лечения стоматологических больных с различными видами дефектов зубных рядов. Его осуществляет бригада специалистов, состоящая из двух врачей-стоматологов (хирурга и ортопеда) и одного зубного техника. В соответствии с приказом Минздрава СССР от 4 марта 1986 г. № 310 «О мерах по внедрению в практику метода ортопедического лечения с использованием имплантатов» в стоматологических учреждениях организуются отделения стоматологической имплантации. В системе указанных учреждений в пределах общей численности должностей, предусмотренных для стоматологических учреждений области (края, республики), вводятся должности медицинского персонала (стоматолог-ортопед, два зубных техника, операционная медицинская сестра). Для проведения хирургического этапа имплантации в стоматологических отделениях многопрофильных больниц выделяется от 3 до 5 коек. Координацию научных исследований по имплантологии осуществляет проблемная комиссия 30.04 «Ортопедическое лечение и протезирование дефектов и деформаций зубочелюстной системы» Научного совета по стоматологии АМН СССР и ЦНИИС. Опыт работы показывает, что эффективность ортопедического лечения с применением имплантатов сдерживается в настоящее время следующими факт-торами. 1. Отсутствием фундаментальных исследований проблем оссеоинтеграции применительно к имплантатам из металлических и неметаллических материалов. 2. Несовершенством методов, отсутствием специальных инструментов и устройств для обработки костного ложа имплантата при хирургической процедуре; необходимостью комплексной разработки проблем малотравматичного i препарирования костной ткани при установке имплантата и разработки основ для проектирования и освоения промышленностью специальных комплектов; хирургического инструмента. 3. Отсутствием региональных статистических данных о потребностях в лечении этого типа, что исключает объективное прогнозирование потребности и оценки показаний к этому виду лечения в каждом конкретном случае. 4. Недостаточным уровнем информации, необходимой стоматологу для определения тактики оперативного вмешательства, выбора конструкции и разме- ' ров имплантата и вида протеза. С целью координации научных исследований и практического внедрения методов имплантологии в отечественную практику ЦНИИС разработал комплексную научно-техническую программу работ на период 1987—1990 гг. Программа предусматривает решение следующего комплекса основных проблем. 1. Объективизация клинических показаний, разработка принципов отборам предоперационной диагностики пациентов для ортопедического лечения с применением имплантатов и критериев оценки их функционирования. 2. Разработка и совершенствование хирургической техники имплантации; конструирование имплантатов и зубных протезов с учетом биомеханики зубочелюстной системы; углубленное изучение вопросов оссеоинтеграции имплантатов из металлических и неметаллических материалов и биосовместимости имплантатов и протезных конструкций с тканями полости рта. 3. Создание, экспериментально-клинические испытания и внедрение имплантатов, протезных конструкций, специального инструментария и методов, обес- Раздел написан руководителем отделения имплантологии ЦНИИС А. И. Матвеевой. печивающих проведение всего цикла протезирования с использованием имплан-татов, в том числе сравнительные испытания отечественных и зарубежных образцов. 4. Проблемы лечения в послеоперационном и отдаленном периоде и профилактики осложнений при имплантации; исследование и разработка биомедицинских, технических и технологических путей повышения эффективности протезирования с использованием имплантатов. 5. Организационно-методическое, опытно-производственное и промышленное обеспечение внедрения имплантатов в клиническую стоматологию. Комплексная программа предполагает применение современных биологических, биофизических, биомеханических, морфометрических методов исследования экспериментального материала и морфофункциональной оценки результатов клинических наблюдений, а также проведение комплекса проектно-кон-структорских и технологических разработок по обеспечению хирургического и ортопедического этапов лечения с учетом отечественного и зарубежного опыта. На основании результатов проведенных исследований, проектных и опытно-конструкторских работ планируют разработку показаний и критериев оценки состояния зубочелюстной системы пациента и принципов протезирования с использованием имплантатов; разработку щадящих хирургических вмешательств при различных анатомо-топографических особенностях зубочелюстной системы пациента; решение основных проблем оссеоинтеграции имплантатов из различных материалов с учетом биосовместимости и биомеханики имплантатов; экспериментальное и клиническое изучение рациональных методов, систем имплантатов, инструментария и протезных конструкций; разработку, создание и внедрение отечественных систем имплантатов, протезных конструкций и инструментария в ортопедическую практику; изучение послеоперационных и отдаленных этапов протезирования с использованием имплантатов; разработку биомедицинских, технических и технологических мероприятий повышения эффективности ортопедического лечения; разработку комплекса мер по профилактике осложнений на всех этапах лечения с применением имплантатов; внедрение методических рекомендаций по протезированию с применением имплантатов; выпуск нормативных документов на клиническое внедрение этого вида лечения, в том числе стандартов; организацию серийного производства имплантатов, комплектов инструментов и приборов. ГЛАВА 12 ЧЕЛЮСТНО-ЛИЦЕВАЯ ОРТОПЕДИЯ В челюстно-лицевой ортопедии для проведения лечебных мероприятий требуются глубокие знания всех разделов ортопедической стоматологии, а также достаточная осведомленность в вопросах хирургической стоматологии. В связи с этим вполне обоснованно челюстно-лицевую ортопедию считают наиболее трудным разделом ортопедической стоматологии. В силу указанных причин этот раздел нередко именовали сложным протезированием, однако это название не соответствует ни содержанию, ни задачам этой дисциплины, и оно справедливо было заменено термином «челюстно-лицевая ортопедия». Челюстно-лицевая ортопедия тесно связана с хирургической стоматологией, поэтому для успешной реабилитации больных с дефектами данной локализации наиболее рациональным в большинстве случаев является комплексное лечение, включающее применение хирургических и ортопедических методов. Основными задачами челюстно-лицевой ортопедии являются: 1) протезирование больных с дефектами и деформациями челюстно-лицевой области, т. е. изготовление зубочелюстных, лицевых и челюстно-лицевых протезов; 2) создание ортопедических конструкций для правильного сопоставления отломков челюстей при их переломах, для исправления положения неправильно установленных или неправильно сросшихся отломков, а также для устранения других последствий травмы челюстно-лицевой области (рубцы, контрактуры и др.); 3) изготовление специальных ортопедических конструкций при подготовке больных к сложным, порой разрушительным операциям в челюстно-лицевой области и для обеспечения наиболее благоприятных условий в послеоперационном периоде. Это в наибольшей степени относится к онкостоматологическим больным; 4) изготовление специальных протезов при проведении костно-пластических операций и пластики мягких тканей челюстно-лицевой области у больных с врожденными и приобретенными дефектами и деформациями данной локализации. Следует отметить, что в последние годы нам совместно с Л. Р. Балоном и С. Н. Бармашовым удалось осуществить успешное ортопедическое лечение больных с дефектами глотки и шейного отдела пищевода, образовавшимися вследствие удаления гортани в связи с опухолевым процессом. Протезирование также необходимо проводить в кабинетах челюстно-лицевой ортопедии. Дефекты челюстно-лицевой области обычно сопровождаются тяжелыми эстетическими нарушениями и серьезными расстройствами жизненно важных функций организма, таких как акты жевания, глотания, речи, дыхания. Все изложенное выше позволяет определить основные цели этого раздела ортопедической стоматологии, заключающиеся в следующем. 1. Устранение эстетических недостатков лица и челюстей после завершения ортопедического или комплексного (ортопедического и хирургического) лечения, максимальное восстановление нарушенных функций челюстно-лицевой области после окончания ортопедического лечения и на всех стадиях комплексного лечения, которое нередко бывает длительным и многоэтапным, в связи с чем требуется неоднократно изготавливать ортопедические конструкции. 2. Создание условий для рационального лечения переломов челюстей, успешного проведения оперативных вмешательств этой локализации, профилактики посттравматических и послеоперационных деформаций челюстно-лицевой области с применением специальных ортопедических конструкций. Дефекты челюстно-лицевой области бывают врожденными и приобретенными. К врожденным дефектам относят расщелины мягкого, твердого неба, верхней губы и очень редко расщелины в области нижней челюсти. Приобретенные дефекты челюстно-лицевой области образуются вследствие огнестрельной, бытовой, производственной, спортивной травмы, на почве перенесенных заболеваний, таких как остеомиелит, актиномикоз, сифилис, туберкулез и др., а также в связи с новообразованиями. Особенности ортопедического лечения больных с дефектами челюстно-лицевой области зависят от многих факторов, среди которых важную роль играют причины образования того или иного дефекта, а также его величина, топография и др. Создаваемые при этом ортопедические конструкции далеко не одинаковые и по своему назначению делятся на фиксирующие, исправляющие, замещающие, формирующие. Такое деление в известной степени условное, так как в клинической практике протезы, изготовленные больным, нередко выполняют смешанную функцию: один и тот же протез может быть и фиксирующим, и замещающим или фиксирующим, замещающим и формирующим одновременно. Кроме того, протез верхней челюсти бывает еще и обтурирующим, если он обеспечивает герметизацию ротовой полости при наличии дефектов, сообщающих полость рта с верхнечелюстной пазухой или полостью носа. Прежде чем перейти к изложению вопросов ортопедического лечения больных с дефектами челюстно-лицевой области, считаем целесообразным дать краткую историческую справку о развитии этого раздела стоматологии. Зарождение челюстно-лицевой ортопедии связано с лечением переломов челюстей с использованием тех или иных ортопедических приспособлений. Так, еще Гиппократ писал: «Если будет сломана нижняя челюсть, следует направить кость, упирая пальцами сбоку языка и снаружи производя противодавление, насколько это будет необходимо. И если зубы около раны будут разъединены и сдвинуты с места, следует после того, как кость будет выравнена, соединить между собой зубы, не только два, но даже больше, самое лучшее — золотой нитью; если ее нет, то льняной, пока кость не укрепится. Затем сделать перевязку — несколько бинтований не слишком затягивая и не слабо, ибо надо твердо знать, что перевязывание бинтами мало принесет пользы сломанной челюсти, если даже хорошо делается, но очень повредит, если перевязано будет плохо. Соединение зубов нитью весьма содействует неподвижности, особенно если их соединить правильно и как следует завязать узлом». Гиппократ описал также способ фиксации сломанной нижней челюсти с помощью двух ремней, один из которых удерживал ее в переднезаднем направлении, а второй, направляясь от подбородка к голове, прижимал нижнюю челюсть к верхней, Цельс скреплял отломки нижней челюсти путем связывания сохранившихся на них зубов шнурком из волос. Указанный принцип фиксации отломков при переломах челюстей с помощью проволоки не утратил своего значения и до настоящего времени, хотя разрабатывались и применялись другие методы лечения. Заслуживает внимания предложенная Weber (1961) съемная шина из каучука, которую надевали на отломки челюсти, и она удерживала их в нужном положении. Были предложены приспособления для шинирования отломков челюстей, часть элементов которых находилась в полости рта, а другая часть — снаружи. Так, Lehman и Witzel применили аппарат, состоявший из назубной каучуковой шины и подбородочной пращи, соединенных специальными стержнями. Honzelot использовал стальную назубную шину, которую соединял с помощью вертикального стержня, снабженного винтом, с амортизационной прокладкой, расположенной под подбородком. Позднее Cl. Martin в этой шине заменил винт специальной пружиной, a Kingsley в аналогичной шине предложил выводить вдоль щек металлические стержни, которые связывал посредством бинта, идущего под подбородком. Впоследствии появилось много модификаций упомянутых шин, в том числе различные варианты разборных шин, а также капповые шины (литые и штампованные). Те и'другие шины имели недостатки: разборные—из-за сложного изготовления и частых поломок, а капповые — в связи с повышением прикуса и нарушением артикуляционных соотношений зубных рядов. Наиболее рациональный способ закрепления отломков челюстей посредством гнутых шин из алюминиевой проволоки был разработан в 1915—1916 гг. С. С. Тигершедтом. Этот метод лишен указанных выше недостатков и обеспечивает надежную фиксацию отломков. Он получил широкое распространение в годы Великой Отечественной войны и как метод выбора используется до настоящего времени. Одновременно с созданием и совершенствованием методов шинирования при переломах челюстей разрабатываются и вопросы предупреждения смещения отломков и развития деформаций мягких тканей в связи с изъяном, образовавшимся в челюстных костях. Так, еще Koning, Roloff, Stanley замещали резецированную часть нижней челюсти фрагментом из слоновой кости, вводя ее заостренные концы внутрь отломков тела нижней челюсти со стороны дефекта, и таким образом воссоздавали непрерывность тела нижней челюсти. Позднее утраченную часть кости пытались замещать куском свинца или гуттаперчи. В 1878 г. Cl. Martin применил протез-ирригатор, который он помещал в область дефекта челюсти сразу после операции. Кроме того, создавали металлические шины, которые после резекции нижней челюсти для фиксации отломков укрепляли на оставшихся зубах по обе стороны дефекта, а между отломками соответственно утраченной части нижней челюсти помещали дугу, на которой впоследствии располагался каучуковый протез. Были предложены и другие варианты шинирующих, замещающих конструкций. Большой вклад в разработку вопросов челюстно-лицевого протезирования внесли отечественные ученые [Оппель В. А., 1910; Львов П. П., 1924; Лим-берг А. А., 1938; Катц А. Я., 1944; Курляндский В. Ю., 1944; Энтин Д. А., 1945; Оксман И. М., 1946; Ванкевич М. М„ 1951; Збарж Я. М., 1957, и др.]. Следует отметить, что первая попытка изготовить челюстной протез относится к далеким временам, а именно к XVI веку, когда Амбруаз Паре создал обтуратор для замещения дефекта твердого неба. Однако только обобщение опыта первой мировой и особенно Великой Отечественной войн, послевоенного периода, а так- же достижений современной челюстно-лицевой ортопедии привело к формированию этой дисциплины как самостоятельного раздела стоматологии, включающего шинирование переломов челюстей, исправление положения неправильно сросшихся отломков, замещение дефектов лица, челюстей и шеи, а также изготовление соответствующих ортопедических конструкций в процессе комплексного лечения больных с дефектами челюстно-лицевой области и шеи. ПЕРЕЛОМЫ ЧЕЛЮСТЕЙ И ИХ ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ Переломы челюстей бывают огнестрельными и неогнестрельными. Они могут локализоваться в области нижней или верхней челюсти, обеих челюстей одновременно или сочетаться с переломами других костей лицевого черепа. Характер медицинской помощи при переломах челюстей зависит от общего состояния пострадавшего, вида ранения и складывается из хирургических, ортопедических и других вмешательств. При тяжелом общем состоянии пострадавшего по показаниям проводят ряд консервативных мероприятий (внутривенное введение раствора глюкозы с витаминами, инъекции антибиотиков, аналептиков и др.), осуществляют остановку кровотечения, обработку раны, вправление отломков и их шинирование. В случае надобности обращаются за консультацией к другим специалистам (невропатолог, окулист, оториноларинголог и др.). При переломах челюстей происходит смещение отломков, обусловленное воздействием ранящего предмета и тягой мышц, прикрепленных к отломку, а также силой тяжести самого отломка. При переломах нижней челюсти смещение отломков в большой степени обусловлено мышечной тягой, поскольку в области нижней челюсти прикрепляются все жевательные мышцы и ряд мимических мышц. Направление тяги жевательных мышц представлено на рис. 164. Неогнестрельные переломы нижней челюсти обычно бывают линейными и происходят на типичных участках соответственно местам так называемой слабости челюсти (рис. 165). Эти переломы часто бывают закрытыми. Переломы верхней челюсти относятся к наиболее тяжелым повреждениям. Это обусловлено тем, что верхняя челюсть соединена со многими костями лицевого черепа и основанием мозгового черепа, в связи с чем ее травма нередко сочетается с поражениями кровеносных сосудов и нервов, головного мозга и органов зрения. Переломы верхней челюсти происходят в типичных местах. Согласно классификации, созданной La For (1900), они представлены тремя линиями, которые изображены на рис. 166. Первая линия (1) характеризует повреждение верхней челюсти в виде отделения альвеолярного и небного отростков. Вторая, или средняя, линия перелома (2) проходит от переносицы, по внутреннему краю и дну глазницы, по скулочелюстному шву до крыловидных отростков. Третья линия (3) свидетельствует об отделении верхнечелюстных, скуловых и носовых костей от мозгового черепа. Следует отметить, что указанные типы переломов верхней челюсти не всегда бывают симметричными. Кроме того, встречаются изолированные переломы только альвеолярной части челюсти. В отличие от неогнестрельных огнестрельные переломы челюстей обычно бывают оскольчатыми. При этом они сопровождаются поражениями мягких тканей лица и локализуются соответственно месту попадания ранящего снаряда. К тому же может наблюдаться повреждение челюстей одновременно в нескольких местах. Большое разнообразие переломов челюстей послужило поводом для создания различных классификаций, в основу которых положены различные признаки. К ним относятся классификации Брандсбурга, Вильги, Энтина, Лукомского и др.
Рис. 164. Направление тяги мышц, прикрепленных к нижней челюсти. 1—височная мышца; 2—латеральная крыловидная; 3—жевательная; 4—медиальная крыло-видная; 5—челюстно-подъязычная; 6—подбородочно-язычная; 7—двубрюшная.
",77% 12,95% Рис. 165. «Места слабости» и частота неогнестрельных переломов нижней челюсти в зависимости от локализации (по Кабакову — Малышеву). Рис. 166. Линии переломов верхней челюсти по Лефору (1—3). Объяснение в тексте. Одной из последних является приведенная ниже классификация повреждений лицевого черепа, предложенная Б. Д. Кабаковым, В. И. Лукьяненко и П. 3. Ар-жанцевым. Следует отметить, что для составления конкретного плана лечения при переломах челюстей играют роль не только локализация и характер перелома, но и состояние зубов на сохранившихся фрагментах челюстей, отношение линии перелома к мышечной тяге. Эти признаки применительно к нижней челюсти учитывает в своей классификации В. Ю. Курляндский (1944), выделяя три группы переломов: I — переломы тела челюсти в пределах зубного ряда при наличии зубов на отломках; II — переломы тела челюсти при наличии беззубых отломков; III — переломы за зубным рядом. Наличие или отсутствие зубов, а также степень смещения отломков имеют существенное значение и в лечении переломов верхней челюсти. I. Повреждения зубов (верхней и нижней челюстей). II. Переломы нижней челюсти. А. По характеру: одинарные двойные одно- или двусторонние множественные Б. По
|
|||||||||||||||
|
Последнее изменение этой страницы: 2016-12-11; просмотров: 643; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 52.14.148.63 (0.012 с.) |